| CATEGORII DOCUMENTE |
| Alimentatie nutritie | Asistenta sociala | Cosmetica frumusete | Logopedie | Retete culinare | Sport |
UNIVERSITATEA "OVIDIUS"
FACULTATEA DE MEDICINA
TEZA DE DOCTORAT
ASPECTE ELECTROCARDIOGRAFICE POSTRESUSCITARE CARDIORESPIRATORIE
CUPRINS
|
Pag. |
||
|
PARTE GENERALA | ||
|
INTRODUCERE | ||
|
I. STOPUL CARDIORESPIRATOR | ||
|
Definitie. Terminologie. | ||
|
Epidemiologie | ||
|
Etiologie | ||
|
Mecanisme de producere a stopului cardiac. Patogenia si fiziopatologia mortii subite cardiace | ||
|
Caracteristici clinice ale mortii subite cardiace | ||
|
II. METODE DE RESUSCITARE CARDIORESPIRATORIE | ||
|
Suportul vital de baza | ||
|
Definitie. Notiuni generale | ||
|
Secventele de aplicare a SVB in prespital | ||
|
Suportul vital avansat | ||
|
1. Protocoale de suport vital avansat in functie de mecanismul opririi cardiace | ||
|
2. Tehnici de suport avansat a caii aeriene si a ventilatiei | ||
|
3. Defibrilarea | ||
|
4. Medicatia resuscitarii | ||
|
Factori de predictie ai supravietuirii dupa un stop cardiorespirator produs in afara spitalului. | ||
|
III. ASPECTE ELECTROCARDIOGRAFICE POSTRESUSCITARE CARDIORESPIRATORIE | ||
|
Tehnici de monitorizare cardiaca | ||
|
Factori ce influenteaza aspectele electrocardiografice postresuscitare cardiorespiratorie | ||
|
Aspecte electrocardiografice postresuscitare cardiorespiratorie | ||
|
A. Tulburari de ritm si de conducere | ||
|
B. Modificari morfologice ale complexului QRS | ||
|
C. Modificari ale segmentului ST-T | ||
|
Corelatii intre aspectele electrocardiografice postresuscitare si sansele de supravietire ale pacientilor. | ||
|
STUDIUL PERSONAL | ||
|
IV. OBIECTIVELE CERCETARII | ||
|
V. MATERIAL SI METODA | ||
|
1. Structura lotului investigat | ||
|
2. Metode de studiu utilizate | ||
|
3. Analiza statistica a rezultatelor | ||
|
VI.REZULTATE | ||
|
1. Distributia globala a lotului studiat | ||
|
1.1. Distributia lotului in functie de factori temporali si demografici | ||
|
1.2. Distributia lotului in functie de etiologia stopului cardiorespirator | ||
|
1.3.Distributia lotului in functie de circumstantele de producere a stopului cardiorespirator | ||
|
1.4. Distributia lotului in functie de ritmul de oprire cardiaca identificat initial | ||
|
1.5. Distributia lotului in functie de terapia de resuscitare cardiorespiratorie | ||
|
2. Analiza eficientei resuscitarii cardiorespiratorii in functie de parametri epidemiologici | ||
|
3. Studiul parametrilor electrocardiografici in lotul pacientilor resuscitati | ||
|
3.1. Studiul parametrilor ECG identificati pe electrocardiograma efectuata imediat postresuscitare | ||
|
3.2. Studiul parametrilor ECG identificati pe electrocardiograma efectuata la 24 de ore postresuscitare | ||
|
4. Supravietuirea la 24 de ore si la externare in lotul pacientilor resuscitati initial dupa un stop cardiorespirator produs in prespital | ||
|
4.1. Analiza supravietuirii la 24 de ore | ||
|
4.1.A. Analiza supravietuirii la 24 de ore raportata la factori ce influenteaza evolutia stopului cardiorespirator initial | ||
|
4.1.B. Analiza supravietuirii la 24 de ore raportata la parametri ECG identificati imediat postresuscitare si la 24 de ore | ||
|
4.2. Analiza supravietuirii la externare | ||
|
4.2.A. Analiza supravietuirii la externare raportata la parametri epidemiologici | ||
|
4.2.B. Analiza supravietuirii la externare raportata la parametri ECG identificati imediat postresuscitare | ||
|
4.2.C. Analiza supravietuirii la externare raportata la parametri ECG identificati la 24 de ore potresuscitare | ||
|
VII. DISCUTIA REZULTATELOR | ||
|
1. Discutia aspectelor ECG | ||
|
1.A. Asocieri intre aspectele ECG identificate imediat postresuscitare | ||
|
1.B. Asocieri intre aspectele ECG identificate la 24 de ore postresuscitare | ||
|
1.C. Evolutia parametrilor ECG in primele 24 de ore postresuscitare | ||
|
2. Determinarea factorilor de predictie ai supravietuirii dupa un stop cardiorespirator produs in prespital | ||
|
2.A. Analiza rolului parametrilor epidemiologici ca factori de predictie ai supravietuirii | ||
|
2.B. Analiza rolului parametrilor electrocardiografici ca factori de predictie ai supravietuirii | ||
|
3. Determinarea supravietuirii globale imediate, la 24 de ore si la externare in lotul studiat | ||
|
VIII. CONCLUZII | ||
|
BIBLIOGRAFIE | ||
INTRODUCERE
Stopul cardiorespirator reprezinta una din cele mai dramatice situatii intalnite in medicina de urgenta. In absenta masurilor imediate de resuscitare cardiorespiratorie, victimele stopului cardiorespirator produs atat in spital cat mai ales in afara spitalului, nu au nici o sansa de supravietuire.
Cele mai vechi referiri la resuscitarea cardiorespiratorie se gasesc in Biblie, unde descrierea resuscitarii efectuate de catre profetul Elisei unui copil sugereaza tehnica respiratiei gura la gura. Masajul cardiac extern a fost pentru prima oara descris in 1878 de catre Boehm si abia dupa 1960 a devenit metoda standard de resuscitare cardiaca. In anul 1962 se utilizeaza pentru prima data cardioversia si defibrilarea electrica. Toate aceste elemente (ventilatia, compresiile toracice externe si defibrilarea) au fost ulterior reunite intr-un efort coordonat de resuscitare eficienta a unui pacient de 45 de ani cu fibrilatie ventriculara. Acest efort monumental a marcat inceputul resuscitarii moderne.
Evaluarea sanselor de reusita a resuscitarii cardiorespiratorii si de supravietuire a pacientului este extrem de dificila deoarece medicul urgentist are acces la un numar redus de metode de investigare , intr-un interval de timp limitat. De aceea monitorizarea electrocardiografica realizata postresuscitare reprezinta o alternativa utila, fiind disponibila si usor de realizat in orice Unitate de Primire Urgente.
Lucrarea de fata isi propune sa evalueze aspectele electrocardiografice postresuscitare cardiorespiratorie si valoarea lor ca factori de predictie ai supravietuirii pacientilor. Aspectele electrocardiografice din timpul resuscitarii cardiorespiratorii si variabilitatea lor primele 24 de ore postresuscitare pot constitui elemente importante de predictie a evolutiei pacientilor in timpul spitalizarii.
Am studiat sansele de supravietuire imediata, la 24 de ore si la externare a pacientilor investigati functie nu numai de parametrii electrocardiografici evidentiati in dinamica ci si functie de aspecte epidemiologice, etiologice si de tratament a stopului cardiorespirator initial. Parametrii electrocardiografici au fost analizati din punct de vedere a ponderii diverselor aspecte ECG pe electrocardiogramele efectuate imediat postresuscitare si la 24 de ore de la internare si a evolutiei fiecarui parametru in acest interval de timp.
Utilizarea valorii predictive a aspectelor electrocardiografice aparute postresuscitare cardiorespiratorie este importanta atat pentru evaluarea sanselor de supravietuire a pacientului cat si pentru alocarea adecvata a resurselor medicale necesare ingrijirii acestor pacienti critici.
OBIECTIVELE STUDIULUI PERSONAL
Identificarea modificarilor electrocardiografice survenite postresuscitare.
Determinarea evolutiei parametrilor electrocardiografici in primele 24 de ore postresuscitare cardiorespiratorie.
Determinarea rolului predictiv al parametrilor electrocardiografici (frecventa cardiaca, ritmul cardiac, durata complexului QRS, modificarile de segment ST) si a unor parametri epidemiologici asupra supravietuirii.
Evaluarea supravietuirii imediate, la 24 de ore si la externare dupa un stop cardiorespirator produs in prespital in judetul Constanta.
MATERIAL SI METODA
Populatia inclusa in studiu este reprezentata de un lot 586 de pacienti diagnosticati cu stop cardiorespirator produs in afara spitalului, prezentati in Unitatea de Primire Urgente a Spitalului Clinic Judetean de Urgenta Constanta si care au respectat criteriile de includere enumerate mai jos.
Am realizat un studiu statistic prospectiv cu durata de 4 ani. Perioada de includere in studiu a fost 01.01.2002 - 01.01.2006.
Criterii de includere in studiu:
Varsta peste 16 ani.
Diagnostic de stop cardiorespirator produs in prespital.
Existenta unor documente medicale care sa ateste: primul ritm identificat de oprire cardiaca, monitorizarea din timpul resuscitarii cardiorespiratorii, aspectul electrocardiografic obtinut dupa restabilirea circulatiei spontane si la 24 de ore.
Existenta unor date despre circumstantele producerii stopului cardiorespirator si masurile de resuscitare cardiopulmonara initiate.
Utilizarea in studiu a protocoalelor ILCOR 2000 si ILCOR 2002.
Criterii de excludere
Au fost exclusi din studiu :
Pacientii cu varsta sub 16 ani.
Pacientii care au dezvoltat doar stop respirator, fara stop cardiac.
Pacientii la care nu a existat documentatia medicala care sa permita identificarea aspectelor electrocardiografice din momentul opririi cardiace, a resuscitarii cardiorespiratorii si dupa restabilirea circulatiei spontane.
Pacientii la care nu s-au putut obtine date despre circumstantele producerii stopului cardiorespirator si despre masurile de resuscitare initiate.
Pacientii gasiti/ adusi decedati , la care nu s-a inceput resuscitarea cardiorespiratorie.
Pacientii a caror familie a refuzat includerea datelor personale ale pacientului in studiul medical.
Protocol de studiu
Am aplicat urmatorul protocol de studiu pentru toti pacientii inclusi in lotul investigat:
I. Evaluare primara
II. Resuscitare cardiorespiratorie
III. Monitorizare cardiaca a pacientilor in momentul opririi cardiace, in timpul resuscitarii cardiorespiratorii si postresuscitare
IV. Analiza aspectelor electrocardiografice obtinute
V. Completare a unor documente medicale pentru introducerea pacientilor intr-o baza de date (fisa individuala de includere in studiu)
Evaluarea primara si resuscitarea s-au efectuat conform protocoalelor ILCOR in vigoare in momentul realizarii studiului.
Monitorizarea cardiaca s-a realizat in timpul resuscitarii cardiopulmonare(monitorizare prin padele sau prin electrozi autoadezivi) si postresuscitare, cand am efectuat minim 2 electrocardiograme in 12 derivatii: una imediat dupa reluarea circulatiei spontane si una la 24 de ore de la evenimentul initial. Am urmarit ritmul de oprire cardiaca iar postresuscitare parametrii ECG monitorizati au fost frecventa cardiaca, ritmul cardiac, morfologia QRS , aspectul segmentului ST si undei T.
Supravietuirea in lotul analizat a fost urmarita si in functie de alti factori: demografici, factori ce tin de circumstantele de producere a stopului cardiorespirator, de tratamentul de resuscitare aplicat, etc.
Discutia rezultatelor si concluziile se bazeaza pe analiza inferentiala a datelor obtinute.
PRELUCRAREA STATISTICA A DATELOR
Toate determinarile s-au realizat urmand aceeasi tehnica de lucru descrisa anterior. Datele au fost sistematizate sub forma de tabele functie de experiment (pe loturi).
Prezentarea datelor s-a realizat prin reprezentari grafice de tip 'coloana' si "sectoriale" conform cerintelor stiintifice existente in domeniu.
Valorile obtinute au fost considerate normal distribuite, utilizand distributia Gauss, in jurul unei valori medii.
Stabilirea ipotezelor nule a fost realizata in vederea concordantei distributiilor seriilor sau in vederea obtinerii aceleasi valori asteptate (medie, deviatie sau frecventa/incidenta).
Au fost determinate pentru fiecare parametru cuantificabil din punct de vedere matematic urmatoarele valori caracteristice:
a. valoarea medie:
![]() ;
;
unde: n-numar de determinari; i-ordinul determinarii;
b. deviatia standard a valorilor:
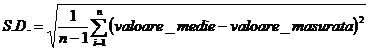 ;
;
In vederea stabilirii semnificantei modificarilor dintre valorile unor marimi apartinand diferitelor loturi au fost utilizate: testul 't' - Student, testul "χ2 " si testul "ANOVA" Analysis of Variance", considerand un nivel de semnificatie de 95%. Utilizarea acestuia este impusa de numarul mic de determinari.
Comparatiile intre loturi au fost realizate, utilizand datele experimentele, cu ajutorul programelor: 'MS Excel 2003", "S.P.S.S. 12" si "Matematica 3", care au permis calcularea facila a parametrilor 't' si "χ2" precum si 'P(t<=T)' si P (χ2) utilizand urmatoarele formule:
c. pentru parametrul 't':
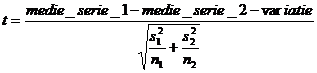
d. valoarea parametrului P(t<T) a fost considerata pentru o confidenta a rezultatelor de 95% (p(α>0.95). El a fost preluat din tabele.
e. in cazul utilizarii unei curbe de fitare am folosit metoda celor mai mici patrate:
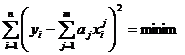
unde:
(xi,yi) - punctele experimentale; aj - coeficientii polinomului de fitare; n-numarul de puncte experimentale; m-gradul polinomului considerat.
Pentru fiecare curba trasata s-a calculat coeficientul R2 in vederea stabilirii acuratetii fitarii:
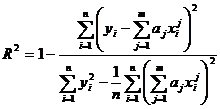
unde:
(xi,yi) - punctele experimentale; aj - coeficientii polinomului de fitare; n-numarul de puncte experimentale; m-gradul polinomului considerat.
f. Dimensiunea esantioanelor a fost aleasa astfel incat confidenta rezultatelor obtinute sa fie mai mare de 95% considerand o eroare maxima admisibila de 5%. Am considerat o incidenta a factorului de interes de minim 25% datorita distributiei procentuale a cazurilor analizate.
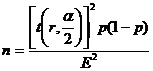
unde:
n-numarul minim de indivizi din lot; p -incidenta factorului de interes; E- eroarea maxima de estimatie; α - eroarea maxima admisibila, r - numarul de grade de libertate a sistemului.
Astfel, pentru lotul de studiu unde este necesara o subimpartire in loturi, o dimensiune de 33 entitati (familii) este suficienta.
g. Testul χ a fost aplicat pentru compararea rezultatelor din doua loturi de selectie si pentru estimarea semnificantei variantei evolutiei loturilor. In cazul stabilirii semnificantei variantei a fost utilizata diferenta numarului de cazuri intre momentele evolutive.
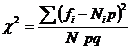
unde:
Fi- frecventele experimentale; p - probabilitatea evenimentului studiat; Ni-efectivele esantioanelor; q=1-p
DISCUTIA REZULTATELOR
In studiul meu aspectele electrocardiografice identificate imediat posresuscitare cardiorespiratorie si la 24 de ore de la evenimentul initial au fost extrem de variate. In prima parte a discutiei rezultatelor am identificat asocierile cele mai frecvente ale parametrilor ECG monitorizati in cele doua momente studiate precum si evolutia lor in primele 24 de ore de la resuscitarea initiala a stopului cardiorespirator produs in prespital.
Am raportat rezultatele obtinute la lotul pacientilor care au supravietuit si au avut elecrocardiograma efectuata in momentul respectiv (imediat postresuscitare si la 24 de ore de la internare).
Partea a doua a discutiei rezultatelor studiului se refera la valoarea ca factori de predictie in evolutia postresuscitare a pacientilor cu stop cardiorespirator produs in prespital a unor parametri electrocardiografici sau non-electrocardiografici.
Am utilizat si prelucrat statistic rezultatele obtinute in acest studiu pentru a stabili valoarea ca indicatori de prognostic pozitiv sau negativ in evolutia postresuscitare a pacientilor care au suferit un stop cardiorespirator in prespital a doua categorii de factori:
a) Factori temporali, demografici, factori ce tin de etiologia stopului cardiorespirator, de circumstantele producerii lui, de ritmul ce a determinat oprirea cardiaca, de terapia de resuscitare cardiorespiratorie aplicata.
b) Factori ce tin de aspectele electrocardiografice identificate pe electrocardiograma efectuata imediat postresuscitare si la 24 de ore de ore de la internare.
Am raportat supravietuirea imediata, la 24 de ore si la externare la numarul pacientilor inclusi in studiu care la momentul respectiv au indeplinit criteriul analizat.
VII.1. DISCUTIA ASPECTELOR ELECTROCARDIOGRAFICE IDENTIFICATE POSTRESUSCITARE CARDIORESPIRATORIE
VII.1.A. ASOCIERI INTRE PARAMETRII ECG IDENTIFICATI IMEDIAT POSTRESUSCITARE
Rezultatele obtinute evidentiaza aspecte electrocardiografice diverse postresuscitare cardiorespiratorie dupa un stop cardiorespirator produs in prespital. Se remarca o variabilitate importanta a diferitelor aspecte ECG identificate atat imediat postresuscitare cat si la 24 de ore de la evenimentul initial, precum si a combinatiilor dintre parametrii ECG monitorizati.
In urma analizei rezultatelor am decelat unele asocieri mai des intalnite intre anumite frecvente cardiace, ritmuri, tipuri de complex QRS si modificari de segment ST. Asocierile dintre diversele aspecte ECG identificate pe electrocardiograma postresuscitare au fost raportate la lotul de 165 de pacienti resuscitati initial.
Am analizat in lucrarea de fata aspectele ECG identificate pe electrocardiograma efectuata imediat dupa restabilirea circulatiei spontane si la 24 de ore de la resuscitarea stopului cardiorespirator produs in prespital din punct de vedere a asocierii parametrilor monitorizati.
a) Frecventa cardiaca -ritm cardiac imediat postresuscitar
Am remarcat in acest studiu ca asocierea cel mai frecvent intalnita postresuscitare este intre ritmurile cu origine supraventriculara si frecventa >100/minut (29,7%), datorita ponderii mari a tahicardiei sinusale (izolate sau asociate cu extrasistole atriale sau ventriculare) si a fibrilatiei atriale cu raspuns ventricular rapid. Prezenta ritmurilor tahicardice imediat postresuscitare se datoreaza atat efectului de stimulare a receptorilor catecolaminergici de catre Adrenalina, utilizata de cele mai multe ori in doze mari (>5 mg), efectului parasimpaticolitic al Atropinei, precum si efectului hipoxiei si hipotensiunii arteriale care apar in perioada imediata restabilirii circulatiei spontane. Urmeaza, a doua ca incidenta, combinatia ritm supraventricular - frecventa cardiaca intre 60-100/minut (26,7%), dominata de aceleeasi tipuri de aritmii si combinatia dintre ritmurile cu origine ventriculara si frecventa cardiaca <60/minut (21,8%) - ponderea mare fiind data de ritmurile idioventriculare si de cele din BAV gradul 3.
Se observa in figura numarul 108 ca ritmurile supraventriculare cu frecvente <60/minut (bradicardia sinusala, fibrilatia atriala cu alura ventriculara lenta) au incidenta mult mai mica postresuscitare (11,5%), valoare mai apropiata de cea a asocierii ritm ventricular - frecventa >100/minut (7,3% - tahicardia ventriculara cu puls). In cazul ritmului supraventricular sunt diferente stastistic semnificative intre pacientii cu frecventa <60/minut si cei din celelalte grupuri de frecventa cardiaca [p(χ2)<0,05]. In cazul pacientilor cu ritmuri de origine ventriculara imediat dupa restabilirea circulatiei spontane exista diferente semnificative intre cei cu frecventa cardiaca joasa (<60/minut) si cei cu frecventa cardiaca medie (60-100/minut) [p(χ2)<0,05].
Asocierile ritmului jonctional cu frecvente intre 60-100/minut si >100/minut sunt rar identificate in cercetarea mea: 1,2%, respectiv 1,8% si sunt expresia unor tulburari ale automatismului nodului sinoatrial, cu aparitia unor ritmuri de scapare atrioventriculare. La grupul pacientilor cu ritm jonctional imediat postresuscitare nu se preteaza analiza statistica (numar mic de cazuri).
Nu a existat in lotul analizat nici un caz cu ritm ventricular si frecventa cardiaca de 60-100/minut.
Datele prezentate sunt similare cu cele furnizate de alte studii .
b) Durata complexului QRS -frecventa cardiaca imediat postresuscitare
In analiza efectuata am remarcat faptul ca imediat postresuscitare predomina aspectul de complex QRS larg [p(χ2)<0,05] asociat, in ordine descrescatoare a incidentei, cu frecvente cardiace de <60/minut (29,7%), de >100/minut (24,8%) si de 60-100/minut (15,2%). Aceasta distributie poate fi explicata de prezenta imediat postresuscitare a unor tulburari de conducere intraventriculara preexistente opririi cardiace sau determinate de afectiunea ce a dus la stop cardiorespirator, de anoxia-hipoxia din timpul resuscitarii, de modificarile de ischemie - leziune secundare defibrilarii repetate, de tulburarile acido-bazice si electrolitice existente postresuscitare . QRS<0,12s, supraventricular, este mai rar decelat. Asocierea lui cu frecvente cardiace medii si de peste 100/minut apare la 12,7%, respectiv la 13,9% din pacientii resuscitati initial. Asocierea postresuscitare a QRS ingust si a frecventelor<60/minut este foarte rara (3,6%) semnificativa statistic [p( )<0,05].
Bradiaritmiile au fost asociate frecvent postresuscitare cu ORS larg si doar exceptional cu QRS ingust. Motivatia acestei distributii este data de incidenta mare imediat postresuscitare a ritmurilor idioventriculare aparute izolat sau in cadrul unor blocuri atrioventriculare de grad 3, alterarea severa a functiei cardiace (deprimarea functiei contractile), tulburarile acidobazice si electrolitice, leziunile ale tesutului excitoconductor determinate de agravarea ischemiei miocardice in timpul resuscitarii.
Distributia celor doua tipuri de QRS (<0,12s si >0,12s) la pacientii cu frecventa cardiaca medie este echilibrata, fara diferente semnificative statistic. Largirea complexului QRS la pacientii cu frecventa cardiaca intre 60-100/minut nu este determinata in studiul meu de ritmuri de evadare ventriculara accelerate; cauza esentiala a acestui aspect este prezenta unor tulburari de conducere intraventriculara.
Pentru pacientii cu tahiaritmii revine pe prim plan aspectul de QRS>0,12s dar diferenta fata de cei cu QRS supraventricular si >100/minut nu este atat de pregnanta [p( )>0,05] ca si in cazul bradiaritmiilor.
c) Durata complexului QRS - ritmul cardiac imediat postresuscitare
Studiul de fata evidentiaza faptul ca postresuscitare cardiorespiratorie ponderea cea mai o au pacientii cu ritmuri supraventriculare si complex QRS>0,12 (38,2%). Prezenta imediat postresuscitare a tulburarilor de conducere intraventriculara (blocuri majore si minore de ramura stanga sau dreapta, tulburari de conducere intraventriculara neprecizate), permanente sau tranzitorii, determina aceasta distributie. Asocierea fibrilatiei atriale si a tahicardiei sinusale cu bloc de ramura stanga este frecvent descrisa postresuscitare. Se remarca si in alte studii de specialitate dominanta pe electrocardiograma imediata a aspectului de QRS larg, combinat atat cu ritmuri cu origine supraventriculara cat si ventriculara.
Existenta imediat postresuscitare a unor modificari acido-bazice si electrolitice, a unor tulburari de conducere si de contractilitate secundare fie unei afectiuni cardiace fie hipoxiei anterioare si/sau din timpul resuscitarii explica ponderea mare a QRS >0,12s in acest moment si evolutia ulterioara a acestui aspect ECG.
In lotul investigat pacientii cu ritmuri supraventriculare si QRS ingust postresuscitare au o incidenta similara cu a celor cu ritmuri ventriculare si QRS larg (29,7%, respectiv 28,5%). Se poate afirma ca distributia pacientilor cu ritmuri supraventriculare functie de tipul ingust sau larg al complexului QRS este echilibrata pe electrocardiograma efectuata imediat postresuscitare.
Durata complexului QRS este semnificativa [p( )=0,05] in cazul analizei functie de tipul de ritm - pentru ritmurile cu origine ventriculara, la limita semnificantei [p( )=0,061] - in cazul ritmului jonctional si nesemnificativa - pentru ritmurile supraventriculare.
Exista variatii nesemnificative intre ritmuri [p(F)>0,05] ca urmare a analizei variantei (ANOVA), in cazul ritmurilor supraventriculare si jonctionale.
In cazul ritmurilor cu origine ventriculara a fost evidentiata o variatie semnificativa [p(F)<0,05].
d) Modificari ale segmentului ST - durata complexului QRS imediat postresuscitare
In studiul prezent combinatia dintre complexul QRS larg (>0,12s) si diverse tipuri de denivelare a segmentului ST este cel mai frecvent decelata pe electrocardiograma efectuata imediat dupa restabilirea circulatiei spontane. Prezenta modificarilor secundare de faza terminala la pacientii cu QRS largit prin tulburari de conducere intraventriculara precum si ischemia postresuscitare explica aceasta distributie
Analiza datelor obtinute in aceasta lucrare arata ca asocierile cel mai des intalnite postresuscitare (30,3%) sunt cele intre durata >0,12s a complexului QRS si segmentul ST subdenivelat [p( )<0,05] - fata de restul lotului sau cu supra si subdenivelare de ST (21,8%) la limita semnificantei statistice [p( )=0,05286] la nivelul intregului grup.
VII.1.B. ASOCIERI INTRE PARAMETRII ECG IDENTIFICATI LA 24 DE ORE POSTRESUSCITARE
In aceast subcapitol al tezei am studiat ponderea combinatiilor dintre aspectele electrocardiografice identificate la 24 de ore de la resuscitarea unui stop cardiorespirator produs in prespital si am raportat rezultatele obtinute la lotul pacientilor ramasi in viata la sfarsitul primei zile de spitalizare (84 de cazuri).
a) Frecventa cardiaca- ritm cardiac la 24 de ore postresuscitare
Dupa cum reiese din figura 112, ritmurile supraventriculare combinate cu diferite frecvente cardiace domina pe electrocardiograma efectuata la 24 de ore de la resuscitarea initiala.
Asocierea cel mai frecvent intalnita in studiul meu este cea dintre frecvente cardiace medii si ritmurile cu origine supraventriculara (ritm sinusal izolat sau asociat cu extrasistole atriale sau ventriculare, fibrilatie atriala cu alura ventriculara medie) - 50%, urmata de ritmurile supraventriculare de frecventa >100/minut (26,2%) si de ritmurile bradicardice supraventriculare (14,3% - bradicardia sinusala, fibrilatia atriala cu raspuns ventricular lent). Combinatia ritm ventricular - frecventa < 60/minut are o pondere de 8,3% intre aspectele ECG identificate la 24 de ore in lotul pe care l-am analizat , determinata de prezenta ritmurilor idioventriculare si a BAV de grad 3. Ritmurile ventriculare asociate cu frecvente > 100/minut (tahicardii ventriculare cu puls) reprezinta 1,2% din asocierile ECG la 24 de ore identificate in aceasta lucrare. Nu am identificat asocieri intre frecvente cardiace medii si ritmuri de origine ventriculara pe ECG de la 24 de ore. Ritmurile jonctionale au fost absente la 24 de ore de la evenimentul initial.
b) Durata complexului QRS -frecventa cardiaca la 24 de ore postresuscitare
Pe electrocardiogramele efectuate la 24 de ore predomina combinatia dintre QRS ingust si frecventele cardiace medii (40,5%) [p(χ2)<0,01] - fata de restul grupului de studiu, urmata de ritmurile tahicardice cu complex QRS <0,12s (20,2%) si de asocierea QRS larg-frecventa <60 (13,1%). Daca pentru frecventele cardiace >60/minut predomina asocierea cu QRS ingust, de tip supraventricular, situatia se modifica pentru frecventele cardiace joase, <60/minut, unde preponderente sunt combinatiile cu QRS de tip ventricular >0,12s. Frecventele cardiace >100/minut sunt asociate atat cu QRS<0,12s (20,2%) cat si cu QRS>0,12s (7,1%), existand diferente semnificative statistic pentru pacientii tahicardici functie de durata complexului QRS [p(χ2)<0,05].
Ponderea asocierii QRS>0,12s-frecventa>100/minut este determinata atat de existenta postresuscitare a tahicardiilor ventriculare cu puls cat si de asocierea la tahiaritmiile supraventriculare a unor alte cauze de largire a complexului QRS (blocuri majore de ramura, conducere intraventriculara aberanta dependenta de frecventa). Distributie egala la 24 de ore postresuscitare o au ritmurile bradicardice cu QRS ingust (9,5%) si frecventele cardiace medii asociate cu QRS>0,12s. Analiza statistica releva diferente semnificative pentru pacientii care au supravietuit la 24 de ore de la resuscitare si care au prezentat frecventa cardiaca intre 60-100/minut functie de largimea complexului QRS [p(χ2)<0,05].
In literatura sunt mentionate distributii asemanatoare, cu exceptia asocierilor QRS larg -frecventa <60/minut, pentru care studiul lui Kuilman si colaboratorii indica un procent de 24,35% la 24 de ore si a asocierii QRS ingust - frecventa >100/minut care are o incidenta de 37,60% in acelasi studiu.
c) Durata complexului QRS -ritmul cardiac la 24 de ore postresuscitare
Se remarca in graficul de mai sus asocierea ritmurilor supraventriculare cu tipul de complex QRS<0,12s in 70,2% din cazurile care au supravietuit la 24 de ore de la evenimentul initial si au avut electrocardiograma efectuata in acest moment. Ritmul supraventricular cu interval QRS ingust are o pondere semnificativ mai mare pe electrocardiograma efectuata la 24 de ore fata de restul ritmurilor [p(F)<0,05]. Corectarea la 24 de ore de la evenimentul initial a valorilor parametrilor acido-bazici si electrolitici perturbati imediat postresuscitare, corectarea efectelor metabolismului anaerob din timpul opririi cardiace asupra automatismului cardiac, a conducerii impulsului si a contractilitatii cordului, determina aceasta dominanta a ritmurilor cu origine supraventriculara asociate cu QRS<0,12s la sfarsitul primei zile de spitalizare. Exista diferente semnificative statistic intre distributia ritmurilor cu origine supraventriculara functie de durata complexului QRS la 24 de ore de la resuscitarea initiala [p(χ2)<0,05]. Combinatia dintre ritmurile supraventriculare si complexul QRS larg(>0,12s) este decelata in cercetarea de fata la 20,2% din pacienti si poate fi explicata prin prezenta unor tulburari de conducere intraventriculara (blocuri de ramura dreapta/stanga, majore sau minore, permanente sau tranzitorii). Ritmuri ventriculare, cu QRS>0,12s sunt prezente la 9,5% din pacientii studiati si sunt reprezentate de ritmurile ventriculare de scapare si mai putin de tahicardia ventriculara cu puls carotidian prezent. Ritmurile jonctionale nu au fost identificate pe electrocardiogramele efectuate la 24 de ore pe care le-am analizat .
Studiul prezent evidentiaza predominenta ritmurilor supraventriculare si a QRS ingust pe electrocardiograma de la 24 de ore, comparativ cu dominanta QRS larg, >0,12s, imediat postresuscitare, demonstrata in subcapitolul anterior.
d) Modificari ale segmentului ST -durata complexului QRS la 24 de ore postresuscitare
Din analiza rezultatelor obtinute in acest studiu am constatat ca ponderea cea mai mare la 24 de ore postresuscitare o are asocierea dintre supradenivelarea+subdenivelarea de segment ST si aspectul ingust, supraventricular (<0,12s) al complexului QRS (21,4%), secondata, cu valori sensibil apropiate, de combinatia dintre subdenivelarea de ST si QRS<0,12s (20,2%). Prezenta acestui aspect ECG la 24 de ore este frecvent intalnita la pacientii care au supravietuit unui stop cardiorespirator cauzat de un infarct miocardic acut. Figura 115 evidentiaza predominanta tipului de complex QRS<0,12s, asociat cu aspecte diferite ale segmentului ST, pe electrocardiograma pe care am efectuat-o la 24 de ore de la internare pacientilor ramasi in viata dupa resuscitarea unui stop cardiorespirator produs in prespital. La 24 de ore de la resuscitarea initiala, subdenivelarea segmentului ST poate fi cauzata de persistenta modificarilor de tip ischemie - leziune determinate de actiunea curentului electric de defibrilare, de un sindrom coronarian acut fara supradenivelare de ST sau poate fi considerata drept o modificare secundara de faza terminala in cadrul unor blocuri intraventriculare, a unor cardiomiopatii, etc.Am remarcat distributia aproape egala a asocierii pe electrocardiograma de la 24 de ore dintre subdenivelarea de segment ST, respectiv supra+subdenivelarea de ST si complexul QRS >0,12s (14,3%, respectiv 13,1%).
VII.1.C. EVOLUTIA PARAMETRILOR ECG IN PRIMELE 24 DE ORE POSTRESUSCITARE
Analiza aspectelor electrocardiografice obtinute imediat postresuscitare si la 24 de ore de la resuscitarea unui stop cardiorespirator survenit in prespital a evidentiat o variabilitate importanta a parametrilor monitorizati:
a) Evolutia frecventei cardiace
Ritmurile initiale bradicardice sunt instabile: evolueaza in 90% din cazuri spre repetarea SCR in primele 24 h, dimensiunea lotului urmarit variind semnificativ (p(χ2<0,05). Supravietuitorii din acest grup raman cu frecvente cardiace joase si la 24 de ore intr-un numar relevant de cazuri (7,3%) si trec in grupul de frecvente cardiace medii in 5,5% din cazuri.
Bradicardia este un factor de prognostic negativ din punct de vedere a supravietuirii la 24 de ore (p(χ2)<0,05). Tendinta de evolutie a acestor ritmuri bradicardice spre asistola si AEP, pe fondul unei afectari miocardice severe, este evidentiata de studii din literatura. In cursul ischemiei miocardice din timpul stopului si a perioadei imediate postresuscitare, datorita metabolismului anaerob concentratia de ATP intracelular scade (ajunge la zero dupa 40-60 min) si se produce o inhibitie a miozin-ATP-azei data de ionii de H+, urmata de oprirea contractiei musculare. De asemenea este inhibata oxidarea acizilor grasi in mitocondrii si se acumuleaza acetil-coA, acetilcarnitina si chiar acizi grasi liberi, mai ales in citoplasma miocitelor. Aceasta acumulare inhiba metabolismul intracelular si rupe membranele celulare ducand la leziuni ireversibile miocardice, incompatibile cu supravietuirea.
Pacientii care supravietuiesc la sfarsitul primei zile de spitalizare au prezentat la 24 de ore ritmuri tahicardice sau frecvente cardiace medii. In grupul frecventelor de peste 100/minut variabilitatea evolutiei este mare in intervalul 0-24h: majoritatea pacientilor evolueaza spre frecvente cardiace medii, aproximativ 1/3 raman cu ritmuri tahicardice si un numar redus evolueaza catre bradicardii. Evolutia aspectelor ECG in primele 24 de ore la pacientii cu frecventa initiala intre 60-100/minut este mai echilibrata: 47,8% au decedat la 24 de ore iar 23,9% raman la frecvente cardiace medii sau trec la frecvente<60/minut la sfarsitul primei zile de internare. Analiza datelor furnizate de studiul meu releva ca doar un procent mic de pacienti cu frecventa cardiaca medie postresuscitare devin tahicardici la 24 de ore de la evenimentul initial (4,3%).
b) Evolutia ritmului cardiac
Ritmul supraventricular decelat imediat postresuscitare are cea mai stabila evolutie in primele 24h, majoritatea pacientilor mentinand acelasi aspect electrocardiografic (nu exista diferente semnificative in analiza evolutiei p(χ2>0,05). In acest lot rata de repetare a stopului cardiac a fost cea mai redusa. Peste jumatate din cazuri au prezentat ritmuri supraventriculare si la 24 de ore de la internare. Ritmurile supraventriculare initiale s-au transformat la 24 de ore in ritmuri ventriculare la 4,5% din pacienti. Prezenta ritmurilor supraventriculare postresuscitare si variabilitatea lor redusa in primele 24 de ore sugereaza existenta unei functii contractile cardiace satisfacatoare dupa restabilirea circulatiei spontane si absenta unor leziuni severe la nivelul tesutului excitoconductor. In studiul meu prezenta ritmurilor supraventriculare pe electrocardiograma initiala se asociaza cu rata cea mai redusa de decese in intervalul 0-24 ore de la internare. Cazurile cu ritm jonctional initial pastreaza la 24 de ore acelasi tip de ritm (40,0%) sau repeta stopul cardiorespirator (60%), dar nu trec in ritmuri supraventriculare sau ventriculare, ceea ce sugereaza o afectare cardiaca severa postresuscitare, cu rezerva functionala precara. Numarul relativ redus al cazurilor pe grupe analizate nu permite evidentierea unei semnificante statistice imediate.
Ritmurile ventriculare initiale sunt extrem de instabile in intervalul 0-24 de ore, varianta lor fiind semnificativa (p(χ2)<0,05) de-a lungul momentelor investigate. Pacientii cu ritmuri initiale ventriculare au o evolutie diferita in prima zi de spitalizare: majoritatea repeta stopul cardiorespirator (77,1%), 16,7% trec in ritmuri supraventriculare si 6,3% raman cu acelasi tip de ritm. Ponderea mare a celor cu ritm ventricular initial si care repeta stopul cardiac in prima zi de spitalizare este explicata printr-o instabilitate electrica miocardica importanta, cauzata atat de ischemia din timpul opririi cardiace cat si de reperfuzia coronariana postischemie.
c) Evolutia aspectului complexului QRS
Am constatat in urma analizei rezultatelor obtinute ca exista o variabilitate importanta a evolutiei aspectelor electrocardiografice in functie de durata QRS in primele 24 de ore de la internarea pacientului resuscitat initial.
Pacientii cu complex QRS <0,12s imediat postresuscitare au o stabilitate mai mare a aspectului electrocardiografic decat cei care au durata QRS >0,12s: 2/3 din pacientii acestui grup mentin acelasi aspect si la 24 de ore postresuscitare. Esantionul pacientilor cu QRS larg are o variabilitate mai mare a evolutiei in acest interval, peste jumatate dintre ei repetand oprirea cardiaca si aproape 1/4 evoluand spre QRS ingust<0,12s. Analiza statistica a a pus in evidenta aceasta tendinta evidentiind o infirmare a ipotezei nule (H0= nu exista variatii ale incidentei) in cazul subiectilor cu QRS >0,12s. Pacientii cu QRS larg initial si care supravietuiesc la 24 de ore de la resuscitarea initiala au o distributie aproape egala a celor doua tipuri de QRS: la 22 % din cazuri QRS devine ingust, supraventricular si la 20,2% ramane >0,12s. Aceasta evolutie a complexului QRS de la tipul larg, >0,12s imediat postresuscitare, la QRS<0,12s la 24 de ore de la evenimentul initial, este determinata de reducerea numarului pacientilor care prezinta ritmuri cu origine ventriculara (ritm ventricular de evadare, tahicardie ventriculara) la sfarsitul primei zile de internare si de remisia in acest interval de timp a unor tulburari de conducere intraventriculara tranzitorii (bloc de ramura stanga, bloc de ramura dreapta, tulburari difuze de conducere intraventriculara).
d) Evolutia modificarilor segmentului ST
Studiul realizat evidentiaza faptul ca evolutia segmentului ST in primele 24 de ore postresuscitare este diferita, in functie de tipul modificarii de segment ST decelata initial.
Am constatat ca din grupul pacientilor cu subdenivelare de ST pe electrocardiograma efectuata imediat postresuscitare 39,75% raman cu acelasi tip de denivelare a ST si la 24 de ore de la internare, neexistand o diferenta semnificativa din punctul de vedere al abordarii statistice.
Pacientii cu supradenivelare de segment ST pe ECG efectuat imediat dupa restabilirea circulatiei spontane prezinta in 37,5% din cazuri acelasi tip de modificare si la 24 de ore de la internare. Un sfert din pacientii care initial au avut doar supradenivelare de ST vor dezvolta la 24 de ore supra si subdenivelare de ST, aspect ce se incadreaza in evolutia ECG a sindroamelor coronariene acute si a tulburarilor de repolarizare ventriculara descrise postresuscitare cardiorespiratorie. Nici un caz din acest grup nu a avut la 24 de ore doar subdenivelare izolata de segment ST.
Am observat ca mai mult de jumatate din pacientii cu asocierea supra si subdenivelare de segment ST pe electrocardiograma initiala pastreaza acelasi tip de modificare si la 24 de ore (55,6%). Ponderea importanta a supradenivelarii de segment ST la 24 de ore de la resuscitarea initiala se explica prin persistenta imaginii de IMA la unii pacienti (regresia mai lenta a supradenivelarii sub tratament de reperfuzie coronariana sau contraindicatia absoluta de a administra acest tratament dupa o resuscitare prelungita).
Am constatat o variabilitate importanta in primele 24 de ore a aspectului segmentului ST in lotul pacientilor resuscitati initial si care au avut pe electrocardiograma imediata subdenivelare de ST si asocierea supradenivelare cu subdenivelare de ST.
VII. 2. DETERMINAREA FACTORILOR DE PREDICTIE AI SUPRAVIETUIRII DUPA UN STOP CARDIORESPIRATOR PRODUS IN PRESPITAL
VII.2.A. Analiza rolului parametrilor epidemiologici ca factori de predictie ai supravietuirii pacientilor cu stop cardiorespirator produs in prespital
a) Rolul unor parametri demografici (sex, mediu de provenienta, varsta) ca factori de predictie ai supravietuirii.
1. Mediul de provenienta
Studiul realizat indica o supravietuire imediata mai mare pentru pacientii din mediul urban (30,1%) comparativ cu cei din mediul rural (22,8%) diferenta semnificativa statistic [p(χ2)<0,01], situatie conforma cu datele din literatura (17). De mentionat faptul ca am identificat in teza mea o rata mai redusa a resuscitarilor imediate reusite, indiferent de mediul de provenienta al pacientului, comparativ cu alte studii in care resuscitarea a fost eficienta la 32-34% in cazuri in mediul rural si la 43-51% din stopurile survenite in mediul urban.
Supravietuirea la 24 de ore de la internare evidentiaza valori apropiate atat in mediul rural (12%) si cat si in urban (15,2%).
Efectuarea analizei supravietuirii imediate si la 24 de ore de la evenimentul initial evidentiaza un trend asemanator: supravietuirea la 24 de ore se reduce la jumatate comparativ cu cea de la internare, indiferent de mediul de provenienta al pacientului.
Din graficul de mai sus se observa ca supravietuirea la externare scade statistic semnificativ [p(χ2)<0,01] pentru pacientii proveniti din mediul rural (0,6%) comparativ cu cei din urban (5,4%).
Aceste rezultate sunt consecinta adresabilitatii mai dificile la sistemul de asistenta prespitaliceasca de urgenta a populatiei din mediul rural. Intarzierea resuscitarii cardiorespiratorii de baza si avansate determina, in ciuda succesului initial, dezvoltarea unor complicatii in timpul spitalizarii (encefalopatia anoxica, depresie severa a contractilitatii miocardice) care duc la decesul pacientului.
Datele furnizate de cercetarea efectuata permit afirmatia ca mediul de provenienta al pacientului cu stop cardiorespirator produs in prespital nu influenteaza semnificativ supravietuirea la 24 de ore, dar influenteaza supravietuirea imediata si la externare. Provenienta pacientului din mediul rural este un factor de predictie negativ pentru supravietuirea imediata si la externare.
2. Sexul pacientilor
Desi datele analizate indica o resuscitarea initiala mai eficienta la femei (34,5%) decat la barbati (24,8%), supravietuirea la 24 de ore la cele doua sexe prezinta diferente minime fara semnificanta statistica (15,3% respectiv 13,8%) iar la externare valorile supravietuirii sunt aproape egale (3,9% pentru sexul feminin, 4,2% pentru sexul masculin).
Datele furnizate de acest studiu, permit afirmatia ca sexul pacientului nu influenteaza in mod direct si semnificativ supravietuirea imediata, la 24 de ore si la externare.
3. Varsta pacientilor
Cu exceptia grupelor de varsta extreme (16-25 ani si >75 ani) pentru celelalte intervale exista o distributie relativ omogena a supravietuirii imediate, la 24 de ore si la externare.
Grupa de varsta 16-25 ani are cea mai redusa rata de eficienta a resuscitarii initiale (12,5%) diferita semnificativ fata de grupele de varsta de peste 36 de ani [p( )<0,05]. Supravietuirea pentru acesti pacienti se reduce la jumatate la 24 de ore de la internare si este nula in momentul extenarii [p( )<0,001]. Predominenta la aceste grupe a cauzelor traumatice de stop cardiorespirator, cu leziuni extrem de grave,incompatibile cu viata, explica numarul mare al esecurilor resuscitarii.
Pacientii cu varste >75 ani au o rata buna a supravietuirii initiale (27,8%). Supravietuirea in acest grup este de 5 ori mai mica la 24 de ore comparativ cu momentul internarii si devine egala cu zero la externare. Aceasta distributie este data de decompensarea postresuscitare a unor afectiuni preexistente, cu dezvoltarea unor insuficiente organice multiple , sau de rezerva functionala precara a unor organe vitale (246), diferentele supravietuirii la externare fiind evidente [p( )<0,001] fata de grupele de varsta situate in intervalul 26-75 ani.
14,3% din pacientii cu varste intre 26-35 ani supravietuiesc atat la internare cat si la 24 de ore. Supravietuirea la externare este de 3ori mai mica pentru acest grup (5,7%).
Putem spune ca varstele extreme sunt factori de predictie negativa pentru supravietuirea la externare, desi cauzele care determina aceasta distributie sunt total diferite.
b) Rolul ca factori de predictie a supravietuirii a unor factori ce tin de circumstantele de producere a SCR
1. Locul producerii SCR
Studiul realizat demonstreaza ca locatia in care survine stopul cardiorespirator influenteaza supravietuirea pacientilor.
Daca producerea stopului la domiciliu poate fi considerata un factor de prognostic negativ, asociat cu cele mai mici supravietuiri la internare(14%), la 24 de ore (5,6%) si la externare (0,6%), aparitia lui in UPU este factor de predictie pozitiv a evolutiei pacientului(supravietuire imediata -47,9%, la 24 de ore-32,4% si la externare-12%).
Exista diferente semnificative intre supravietuirea stopurilor cardiorespiratorii survenite in UPU fata de cele produse in restul locatiilor studiate [p( )<0,01]. Stopul cardiorespirator produs la domiciliu este de obicei neasistat, survine la persoane varstnice iar intervalul de timp pana la interventia medicala este prelungit. Toti acesti factori determina ponderea redusa a supravietuirii pacientilor.
Ponderea mare a supravietuirii la SCR din UPU se explica prin interventia medicala rapida, avansata si prin reducerea timpului de hipoxie-anoxie cerebrala si a leziunilor neurologice secundare (184). In lucrarea mea stopurile produse in loc public si in timpul transportului spre spital au valori apropiate ale supravietuirii imediate si la 24 de ore. Supravietuirea la externare difera pentru cele doua locatii, fiind prezenta la 5,7% din pacientii la care stopul a survenit intr-un loc public si absenta cand oprirea cardiaca s-a produs in timpul transportului. Se poate concluziona ca producerea stopului cardiorespirator in timpul transportului modifica negativ supravietuirea la externare.
2. Tipul asistat/neasistat al SCR
Tipul asistat sau neasistat al stopului cardiorespirator produs in prespital este un factor esential pentru evolutia ulterioara a pacientului.
In prezentul studiu stopul cardiorespirator asistat se asociaza cu rata cea mai mare a supravietuirii indiferent de momentul luat in considerare: 34, 3% din pacienti supravietuiesc la internare, 18,1% la 24 de ore de la eveniment si 5,2% la externare.
Teza mea indica o rata a resuscitarii initiale extrem de redusa (4,9%) pentru stopul cardiorespirator neasistat, mai mica chiar decat supravietuirea la externare a celor la care oprirea cardiaca a survenit "cu martor".
Supravietuirea la 24 de ore si la externarea fost egala cu zero pentru pacientii cu stop cardiorespirator neasistat, produs in afara spitalului.
Se poate concluziona ca tipul asistat de stop cardiorespirator produs in afara spitalului este factor de predictie pozitiv a supravietuirii imediate, la 24 de ore si la externare. Producerea neasistata a stopului cardiorespirator indica o evolutie imediata nefavorabila si un prognostic negativ la 24 de ore si la externare.
Acelasi tip de distributie a supravietuirii functie de felul asistat sau neasistat al stopului cardiorespirator este mentionat in literatura, exceptand studiul realizat de Vukmir care indica unele diferente: supravietuirea imediata este de 45%, la externare de 10,45% pentru stopurile asistate si de 16,79% si 4,28% pentru cele neasistate.
In toate momentele analizate (resuscitare initiala, supravietuire la 24 h - respectiv la externare) analiza releva o distributie a supravietuirii in favoarea cazurilor asistate de stop cardiorespirator[p(χ2)<0,05].
c) Rolul etiologiei SCR produs in prespital ca factor de predictie a supravietuirii
Analiza datelor studiului evidentiaza ca etiologia stopului cardiorespirator este un factor de predictie a supravietuirii. Etiologia cardiaca are cea mai mare rata de supravietuire indiferent de momentul considerat. Etiologia cardiaca a SCR se asociaza cu o supravietuire imediata de 31,5%, cu o supravietuire la 24 de ore de 18% si la externare de 6,4%, fiind considerata un factor de prognostic pozitiv. Prezenta ritmurilor defibrilabile la debutul infarctului miocardic acut precum si posibilitatea de revascularizare precoce la acesti pacienti explica succesul resuscitarii cardiorespiratorii pe termen scurt si mediu.
Stopul de etiologie nedecelabila are cea mai mica pondere a resuscitarii initiale (5,4%) iar supravietuirea la 24 de ore si la externare este egala cu zero. Absenta unor date etiologice face imposibila corectarea factorilor potential reversibili ai stopului cardiorespirator (hipoxia, hipovolemia, hipo/hiperpotasemia, acidoza metabolica, supradoza de droguri, hipotermia, etc), cu consecinte negative asupra eficientei resuscitarii si asupra evolutiei pacientului.
Etiologia nedecelabila poate fi considerata factor de predictie negativ pentru supravietuirea initiala, la 24h si la externare.
Cauza traumatica de stop cardiorespirator influenteaza evolutia imediata si la 24 de ore si este cu certitudine un factor de prognostic negativ al supravietuirii la externare. Se observa o diferenta intre loturi statistic semnificativa ([p(χ2)<0,01]), cu o singura exceptie - comparatia cu etiologia nedecelabila a stopului cardiorespirator. Existenta unor leziuni neurologice posttraumatice incompatibile cu viata, in ciuda interventiei neurochirurgicale imediate, sau evolutia nefavorabila in timpul spitalizarii postresuscitare a unor leziuni traumatice severe toracice sau abdominopelvine sunt factorii determinanti ai acestei evolutii a supravietuirii. Aceste concluzii sunt concordante cu cele din literatura.
d) Rolul ritmului ce a determinat oprirea cardiaca ca factor de predictie a supravietuirii
Studiul efectuat evidentiaza, indiferent de momentul analizat, incidente maxime ale supravietuirii la pacientii la care oprirea cardiaca s-a produs prin ritmuri defibrilabile: fibrilatie ventriculara si tahicardie ventriculara fara puls. Din lotul stopurilor determinate de fibrilatia ventriculara au fost resuscitate imediat 78,1%, au supravietuit la 24 de ore 60,9% si la externare 25% din cazuri. Valori apropiate ale supravietuirii imediate si la 24 de ore am consemnat si pentru stopurile produse de tahicardia ventriculara fara puls, diferente existand in ceea ce priveste supravietuirea la externare (20% din cazuri).
Resuscitarea initiala este eficienta la jumatate din stopurile determinate de AEP (51,1%). La 24 de ore sunt in viata 1/5 din pacientii care au avut AEP ca mecanism al opririi cardiace si doar 3,8% dintre ei parasesc spitalul.
Evolutia cea mai nefavorabila am observat-o in lotul pacientilor cu stop produs prin asistola: rata resuscitarii initiale este extrem de redusa (5,4%), supravietuirea la 24 de ore este de 1,5% din cazuri si devine nula la externare.
Ritmul cardiac identificat initial este un puternic factor predictor al supravietuirii pentru victimele unui stop cardiac produs in afara spitalului.
Din datele mentionate reiese ca fibrilatia ventriculara si tahicardia ventriculara ca mecanisme de oprire cardiaca sunt factori de predictie pozitivi pentru supravietuirea la internare, la 24 de ore si la externare.
Identificarea asistolei ca ritm de oprire cardiaca este un factor de prognostic negativ al evolutiei atat imediate, la 24 de ore si la externare, comparatia pe loturi aratand o modificare semnificativa [p( )<0,05].
AEP nu influenteaza decisiv supravietuirea imediata (datorita corectiei cauzelor potential reversibile de stop cardiac prin AEP in timpul resuscitarii initiale), fapt ce studiul meu il confirma , dar greveaza negativ evolutia in timpul spitalizarii, semnificativ diferit fata de FV si TV. Datele din literatura mentioneaza valori comparabile ale supravietuirii cu cele identificate de studiul meu.
Rata supravietuirii la externare pentru cei cu stop cardiorespirator prin fibrilatie ventriculara variaza, in functie de studiu, intre 11% si 52% .
Pentru subgrupul de pacienti cu tahicardie ventriculara decelata initial, supravietuirea la externarea din spital a fost de 67%, mult mai mare decat cea decelata in studiul meu.
Asistola si activitatea electrica fara puls sunt grevate de un prognostic nefavorabil, cu o rata generala a mortalitatii de 97%. Supravietuirea la externare de 3% pentru cei cu asistola.
Amplitudinea undelor de FV este citata in literatura ca un predictor puternic al evolutiei ulterioare a acestor bolnavi. Fibrilatia ventriculara cu unde mici (<0,2 mV) raspunde la soc electric extern trecand in asistola sau ritmuri idioventriculare. Supravietuirea dupa oprirea cardiaca initiala prin FV cu unde mici este redusa, apropiindu-se de cea a stopului prin bradiasistolie primara.
e) Rolul metodelor terapeutice utilizate in resuscitarea cardiorespiratorie (SEE, administrarea de Adrenalina, Atropina, agent alcalinizant) ca factori de predictie ai supravietuirii.
1. Socul electric extern
Am observat ca cele mai mici sanse de supravietuire apar in lotul pacientilor care nu au primit SEE: doar 21,1% din ei sunt resuscitati initial, supravietuirea la 24 de ore este de 9% si de scade dramatic la externare la 1,6%. Rezultatele sunt comparabile cu cele din literatura si se explica prin raspunsul slab la manevrele de resuscitare a ritmurilor nondefibrilabile (AEPsi asistola), ritmuri ce apar ca mecanism al opririi cardiace in afectiuni severe, aflate in faze finale de evolutie.
Supravietuirea este mult mai buna pentru pacientii cu ritmuri defibrilabile de oprire cardiaca.
Datele furnizate de studiul efectuat arata ca cele mai mari sanse de supravietuire le au pacientii din grupul ce a primit intre 3-9 SEE: 86,2% din ei sunt resuscitati initial, 62,1% sunt in viata la 24 de ore si 24,1% la externare, dar lotul mic al pacientilor ce au supravietuit la externare nu permite decat concluzionarea faptului ca absenta utilizarii SEE in resuscitare influenteaza negativ supravietuirea [p( )<0,05] in restul cazurilor [p( )>0,05] .
Cazurile cu >9 SEE administrate au o supravietuire de 64,3% la internare, de 42,9% la 24 de ore si de doar 14,35 la externare. Reducerea brusca a ratei de supravietuire la externare in acest lot poate fi explicata prin durata prelungita a resuscitarii initiale, cu risc de encefalopatie hipoxica posresuscitare si prin posibila depresie miocardica favorizata de numarul si energia SEE utilizate.
Din analiza pe care am realizat-o reiese ca evolutia pacientilor care au necesitat < 3 SEE are un trend asemanator cu a celor din lotul celor ce au primit > 9 SEE, dar procentele supravietuirii sunt mai mici: sunt resuscitati initial 33,3 % din cazurile incluse in acest grup, la 24 de ore sunt in viata 16,7% si parasesc spitalul doar 7,1%. Reducerea supravietuirii se datoreaza includerii in acest grup a pacientilor cu asistola, la care excluderea unei fibrilatii ventriculare cu unde mici s-a putut realiza doar dupa administrarea a 3 SEE.
Se poate concluziona ca RCR cu utilizarea SEE se asociaza cu un prognostic mai bun de supravietuire imediata, la 24 de ore si la externare decat RCR in care nu a fost necesara folosirea SEE. In studiul meu cea mai favorabila evolutie o au pacientii la care s-au aplicat intre 3-9 SEE.
2. Adrenalina
Resuscitarea unui stop cardiorespirator fara utilizarea Adrenalinei este un factor de prognostic pozitiv pentru supravietuirea la internare, la 24 de ore si la externare in toate cazurile [p( )<0,05].
In lotul de pacienti la care nu am administrat Adrenalina, supravietuirea a fost de 100% imediat si la 24 de ore postresuscitare si a avut cea mai mare valoare la externare (66,7%). Aceasta situatie este explicata prin posibilitatea de raspuns favorabil imediat a pacientului in stop cardiorespirator la SEE initiale, fara a se ajunge la etapele din protocolul de resuscitare care indica administrarea Adrenalinei in ritmurile defibrilabile de oprire cardiaca(FV si TV). Literatura de specialitate citeaza frecvent aceasta posibilitate de resuscitare fara utilizarea Adrenalinei in stopurile cardiorespiratorii determinate de FV si TV fara puls, asistate de personal medical dotat cu aparatura de defibrilare, survenite atat in prespital cat si in spital. Sansa de succes a resuscitarii scade cu 7-10% pentru fiecare minut de persistenta a FV/TV concomitent cu scaderea rezervelor energetice miocardice. Acest proces de depletie a rezervelor energetice poate fi incetinit prin SVB, dar nu oprit. De aceea ritmul ce a produs oprirea cardiaca trebuie identificat rapid, si daca este indicat, socul electric extern trebuie aplicat cat mai precoce.
Pentru doze de Adrenalina < 5 mg , resuscitarea initiala este eficienta la 54,7% din pacientii acestui lot; supravietuirea este de 35,8% la 24 de ore si scade la 12,3% la externare.
Pentru pacientii care au necesitat doze de Adrenalina de 5-10 mg sau de >10 mg am consemnat o evolutie similara a supravietuirii cu cea a lotului anterior, diferentele statistice nefiind semnificative. Doar 1/5 din pacientii fiecarui grup sunt resuscitati initial , supravietuirea diminua la 24 de ore (7,2% respectiv 8,4%) si este de aproximativ 1% la externare. Reducerea importanta a ratei de supravietuire la externare pentru acesti pacienti este determinata in principal de aparitia in timpul spitalizarii a consecintelor resuscitarii prelungite (encefalopatie hipoxica, leziuni neurologice ireversibile, dezechilibre acido-bazice , tulburari severe de contractilitate miocardica, MSOF, etc).
Se poate concluziona ca urmare a analizei rezultatelor obtinute ca utilizarea de doze de Adrenalina >5 mg influenteaza evolutia imediata si la 24 de ore si este factor de predictie negativ al supravietuirii la externare.
Datele sunt concordante cu cele citate in alte studii
3. Atropina
Am analizat supravietuirea pacientilor la internare, la 24 de ore si la externare in functie de utilizarea sau nu a Atropinei in doza unica de 3 mg in timpul resuscitarii cardiorespiratorii initiale. Administrarea Atropinei semnifica fie prezenta de la inceput a unui ritm de oprire cardiaca nonFV-nonTV, cu prognostic mai rezervat decat al ritmurilor defibrilabile, fie degenerarea in timpul resuscitarii a unei fibrilatii sau tahicardii ventriculare in asistola sau AEP.
Am constatat ca in lotul care a primit Atropina supravietuirea este redusa comparativ cu pacientii la care nu s-a administrat Atropina, indiferent de momentul discutat. Dintre pacientii la care am utilizat Atropina au fost resuscitati 21,4%, au supravietuit la 24 de ore 7,8% si doar 0,8% au parasit spitalul in viata.
Din grupul pacientilor la care nu a fost necesara utilizarea Atropinei au supravietuit la internare 77,5%, la 24 de ore 62% si au ramas in viata la externare 28,2%.
Datele prezentate permit afirmatia ca utilizarea Atropinei in resuscitare poate fi considerata un factor ce greveaza negativ prognosticul imediat si la externare. Studiile actuale referitoare la valoarea ca factor de predictie a utilizarii Atropinei sustin aceeasi opinie. In toate momentele studiate administrarea Atropinei in resuscitarea cardiorespiratorie determina o variatie semnificativa a supravietuirii [p(χ2)<0,01], respectiv [p(χ2)<0,05] in cazul resuscitarii initiale.
VII.2.B. Analiza rolului parametrilor electrocardiografici ca factori de predictie in supravietuirea pacientilor cu stop cardiorespirator produs in prespital
Rolul parametrilor electrocardiografici identificati imediat postresuscitare ca factori de predictie ai supravietuirii
a. Frecventa cardiaca
Din totalul pacientilor resuscitati initial si care au avut pe electrocardiograma efectuata imediat postresuscitare frecventa cardiaca< 60/minut doar 12,7% au ramas in viata la sfarsitul primei zile de spitalizare. Nici un pacient din acest grup nu a supravietuit la externare.
Datele studiului efectuat permit afirmatia ca bradicardia imediat postresuscitare este factor de predictie negativ pentru supravietuirea la 24 de ore, comparatia intre intervalurile de frecventa cardiaca conducand la diferente semnificative [p(χ2)<0,05], variatie ce se mentine si la externare. Datele din literatura mentioneaza aceeasi semnificatie prognostica negativa a frecventei postresuscitare <60/minut, dar rata de supravietuire difera in functie de studiu (studiul lui Liberthson indica faptul ca 27% supravietuiesc 24 de ore si 5% supravietuiesc la externare)
Prognosticul mai slab al pacientilor cu ritmuri bradicardice este legat probabil de dezechilibrele induse de metabolismul anaerob prelungit din timpul resuscitarii, acestea determinand incapacitatea cordului de a tolera ritmurile tahicardice, supraventriculare. In plus, bradiaritmiile pot creste iritabilitatea ventriculara, aceasta fiind un factor predispozant al recurentei stopului cardiac.
Pacientii resuscitati initial care au prezentat frecvente cardiace intre 60-100/minut au avut supravietuirea la 24 de ore de 52,2% si 8,7% la externare. Studiul efectuat indica o rata a supravietuirii la externare de 8,7 ori mai mare pentru cei cu frecventa postresuscitare intre 60-100/ minut fata de cei cu < 60/minut. Literatura mentioneaza o rata de supravietuire de 2-3 ori mai mare Prezenta unei frecvente >100 /minut imediat postresuscitare se asociaza in lucrarea mea cu cea mai mare supravietuire la 24 de ore (82,8%) si la externare (31,3%). Studii din literatura indica aceeasi tendinta a supravietuirii functie de frecventa >100/minut, cu o supravietuire la 24 de ore comparabila cu cea din studiul meu - 83%, dar cu diferente in ceea ce priveste supravietuirea la externare: 43%.
Se poate afirma ca frecventa cardiaca postresuscitare > 100/minut se asociaza cu sanse de supravietuire la 24 de ore si la externare mai mari comparativ cu intervalele de frecvente 60-100/minut si sub 60/minut.
b. Ritmul cardiac
In urma analizei rezultatelor am observat ca prezenta imediat postresuscitare a unui ritm supraventricular se asociaza cu cea mai mare rata de supravietuire la 24 de ore (63,4%) si la externare (19,6%).
Dintre pacientii resuscitati , cu ritmuri jonctionale decelate pe electrocardiograma pe care am efectuat-o postresuscitare, 40% sunt in viata la 24 de ore dar nici unul nu supravietuieste la externare. Frecvent, pe fondul unei afectari cardiace severe, ritmurile jonctionale se transforma in ritmuri bradiasistolice, cu repetarea SCR in timpul spitalizarii. Se poate afirma ca ritmul jonctional decelat imediat postresuscitare este factor de predictie negativ a supravietuirii la externare. Ritmurile cardiace decelate imediat postresuscitare sunt diferite intre ele [p( )<0,05] ca semnificanta in supravietuirea la 24 de ore, aspect ce se mentine si in cazul supravietuirii la externare. Este de remarcat faptul ca rata de supravietuire 24h externare (supravietuire la externare/supravietuire la 24h) este aproximativ egala pentru ritmurile supraventricular si ventricular, ritmul jonctional avand o comportare diferita.
Pacientii cu ritmuri cu origine ventriculara imediat postresuscitare au o rata a supravietuirii la 24 de ore (22,9%) si la externare (4,2%), mai mare decat valorile mentionate in alte studii datorita includerii in acest grup nu numai a ritmurilor idioventriculare ci si a tahicardiilor ventriculare cu puls Ritmurile idioventriculare sunt expresia unor tulburari severe a automatismului nodului sinusal si a nodului atrioventricular care sunt incapabile sa genereze stimului cu o frecventa superioara centrilor de automatism ventriculari subsidiari. Afectiunile cardiace organice preexistente stopului cardiac, hipoxia si metabolismul anaerob miocardic, leziunile ce apar la nivelul tesutului excitoconductor secundar defibrilarilor repetate concura la aparitia postresuscitare a ritmurilor idioventriculare care raspund mai greu la manevrele de resuscitare. Tahicardia ventriculara cu puls carotidian prezent, survenita imediat dupa restabilirea circulatiei spontane, raspunde favorabil la defibrilare si determina procentul mai ridicat al supravietuirii in lotul celor cu ritmuri cu origine ventriculara postresuscitare.
Aceste concluzii sunt concordante cu datele din literatura.
c. Aspectul complexului QRS
Am analizat influenta duratei complexului QRS de pe electrocardiograma obtinuta imediat postresuscitare asupra supravietuirii pacientilor la sfarsitul primei zile de spitalizare si la externare.
Am constatat ca supravietuirea este mai mare atat la 24 de ore cat si la externare in grupul pacientilor cu QRS<0,12s postresuscitare comparativ cu grupul pacientilor cu complex QRS larg (>0,12s).
Pacientii resuscitati initial si cu QRS ingust imediat postresuscitare au in studiul meu o supravietuire de 70% la 24 de ore si de 26% la externare. In grupul celor cu QRS larg imediat postresuscitare supravietuirea la 24 de ore este de 42,6% si de doar 9,6% la parasirea spitalului. Prezenta complexului QRS >0,12s nu este datorata doar tahicardiilor ventriculare sau ritmurilor idioventriculare asociate sau nu cu blocuri atrioventriculare gradul 3. Largirea complexului QRS>0,12s pe electrocadiograma efectuata imediat postresuscitare este frecvent datorata unor tulburari difuze de conducere intraventriculara, cu caracter tranzitor.
Se poate concluziona ca prezenta complexului QRS de tip ingust imediat postresuscitare este factor de prognostic pozitiv a evolutiei pacientului in timpul spitalizarii, variatia dintre cele doua tipuri ale QRS(<0,12s si>0,12s) purtand si o componenta statistic semnificativa [p(χ2)<0,05], insa evolutia intre momentele mentionate este asemanatoare - ratele de scadere a supravietuirii sunt semnificativ identice.
d. Aspectul segmentului ST imediat postresuscitare
Din punct de vedere a modificarilor de segment ST pe electrocardiograma postresuscitare rezultatele studiului evidentiaza relatii diferite intre aspectul ST si supravietuire.
Se remarca un lot de pacienti initial resuscitati, fara modificari de segment ST postresuscitare din care supravietuiesc la 24 de ore 43% pentru ca la externare sa ramana in viata doar 9,8%.
Existenta unor stopuri initial resuscitate, fara modificari de ST imediate, cu o supravietuire buna la 24 de si redusa la un sfert la externare se datoreaza stopurilor de etiologie traumatica, toxica, survenite la persoane tinere, fara afectiuni cardiace sau de alta natura care sa afecteze segmentul ST si la care resuscitarea nu a presupus utilizarea de SEE care sa determine aspecte de tip leziune-ischemie.
Supravietuirea variaza aproape identic si in lotul celor cu subdenivelare de ST postresuscitare: 41,3 % la 24 de ore si 6,3% la externare.
Diferentele decelate au fost identificate intre supradenivelare si supra+subdenivelare- pe de o parte si absenta modificarii ST si subdenivelarea segmentului ST - pe de alta parte ([p(χ2)<0,05] - intre grupurile mentionate).
Prezenta supradenivelarii de segment ST imediat dupa restabilirea circulatiei spontane se asociaza in studiul meu cu cea mai favorabila evolutie. Dintre acesti pacienti 68,8% sunt in viata la 24 de ore si 43,8% supravietuiesc la externare. Am remarcat la cei cu supradenivelarea de ST asociata cu subdenivelare de ST o rata de supravietuire la externare de 64,4%, apropiata de cea a grupului mentionat anterior. La externare raman in viata doar 20%, adica mai putin de jumatate din cei care supravietuiesc la acest moment din grupul cu supradenivelare de segment ST. Aceasta distributie buna a pacientilor cu supradenivelare de ST postresuscitare este explicata de cauza ce a determinat modificarea: fie un IMA care sub tratament precoce si adecvat de revascularizare prin terapie trombolitica sau chirurgicala evolueaza favorabil, fie supradenivelarea este consecinta socurilor externe repetate, ceea ce implica si caracterul tranzitor al aspectului segmentului ST. Se poate afirma ca supradenivelarea de segment ST postresuscitare este factor de prognostic pozitiv pentru supravietuirea la 24 de ore si la externare in conditiile in care pacientii cu stop cardiac secundar unui IMA beneficiaza de tratament adecvat.
Rolul parametrilor electrocardiografici identificati la 24 de ore postresuscitare ca factori de predictie ai supravietuirii
a. Frecventa cardiaca la 24 de ore
Pacientii care pe electrocardiograma efectuata la 24 de ore au frecventa cardiaca intre 60-100/minut au o supravietuire la externare de 42,9%. Frecventele la 24 de ore >100/minut se asociaza cu o rata mai mica de supravietuire la externare (26,1%).
Nici un pacient cu frecventa cardiaca <60/minut la sfarsitul primei zile de spitalizare nu supravietuieste la externare.
Pacientii cu frecventa cardiaca medie la 24 de ore de la resuscitarea initiala supravietuiesc la externare mai bine decat cei cu bradicardie [p( )<0,01], tendinta care se mentine si pentru pacientii tahicardici [p( )<0,01].
Daca frecventele cardiace obtinute imediat postresuscitare sunt influentate de medicatia utilizata (Adrenalina, Atropina) si de hipoxia ce persista inca dupa restabilirea circulatiei spontane, la 24 de ore de la eveniment aceste influente diminua si frecventa cardiaca decelata este predominent expresia capacitatii cordului pacientului de a genera un numar adecvat de stimuli/minut.
Se poate afirma ca prezenta unor frecvente cardiace medii si >100 minut la 24 de ore influenteaza pozitiv supravietuirea la externare in timp ce frecventa cardiaca <60/minut la 24 de ore este factor de predictie negativ.
b. Ritmul cardiac la 24 de ore postresuscitare
Am constatat ca dintre pacientii care au pe electrocardiograma efectuata la 24 de ore un ritm cu origine supraventriculara supravietuiesc la externare aproximativ o treime (31,6%). Prezenta unui ritm supraventricular la 24 de ore, mai ales atunci cand este asociat unui QRS <0,12s, indica la acesti pacienti tendinta de normalizare a tulburarilor acido-bazice si electrolitice anterioare, disparitia instabilitatii electrice miocardice si reducerea automatismului ventricular ectopic, existenta unei rezerve functionale cardiace compatibila cu supravietuirea.
Supravietuirea la externare este nula pentru pacientii cu ritmuri jonctionale sau ventriculare la 24 de ore de la resuscitarea initiala.
Este evident ca prezenta pe electrocardiograma efectuata la 24 de orede la internare a unui ritm supraventricular este factor de prognostic pozitiv pentru supravietuirea la externare [p( )<0,05] [p(F)<0,05] in timp ce ritmurile jonctionale si ventriculare sunt factori de prognostic negativ.
c. Aspectul complexului QRS la 24 de ore postresuscitare
Dintre pacientii care prezinta pe electrocardiograma efectuata la 24 de ore QRS <0,12s supravietuiesc la externare de 10 ori mai multi decat cei care au QRS >0,12s la 24 de ore de la eveniment (39%-QRS<0,12s la 24h, 4%- QRS>0,12s la 24h). Prezenta pe electrocardiograma efectuata la 24 de ore de la internare a complexului QRS>0,12s semnifica persistenta unor ritmuri de scapare ventriculara( expresie a unei rezerve functionale cardiace extrem de precare ), a unor tulburari de conducere atrioventriculara severe (BAV grad 3) sau intraventriculara permanente (BRS major, BRD major) sau a unei instabilitati electrice miocardice generatoare de tahicardie ventriculara.
Se poate concluziona ca prezenta unui QRS ingust la 24 de ore postresuscitare este un factor de predictie pozitiv pentru supravietuirea la externare [p( )<0,05].
d. Aspectul segmentului ST la 24 de ore postresuscitare
Am remarcat ca dintre pacientii lotului studiat care au ramas in viata la 24 de ore cea mai mare rata de supravietuire la externare o au cei care prezinta supradenivelare de ST (57,1%), urmati de asocierea supra si subdenivelare de ST (31%) si de cei fara modificari ale aspectului ST pe electrocardiograma (31,6%). Ponderea mare a supravietuirii la externare la cei cu supradenivelare ST este determinata de evolutia favorabila sub terapie trombolitica a pacientilor cu stop cardiorespirator produs de un infarct miocardic acut
Supravietuirea la externare a aproximativ 1/3 din cazurile fara modificari de segment ST peelectrocardiograma de la 24 de ore (31,6%), in conditiile in care nici un stop cardiorespirator traumatic nu paraseste in viata spitalul, se explica prin includerea in acest grup a stopurilor survenite la pacienti tineri, fara patologie preexistenta (exemplu: SCR prin accidente de submersie, intoxicatii, etc). Supradenivelarea de segment ST determinata pe electrocardiograma efectuata la 24 de ore de la resuscitarea initiala are o valoare predictiva pozitiva [p(χ2)<0,05] pentru supravietuirea la externare comparativ cu subdenivelarea de segment ST.
VII. 3. DETERMINAREA SUPRAVIETUIRII IMEDIATE, LA 24 DE ORE SI LA EXTERNARE IN LOTUL STUDIAT
Supravietuirea pacientilor dupa un stop cardiorespirator produs in afara spitalului variaza in functie de momentul analizat si are un trend descendent. Supravietuirea imediata in lotul studiat este de 28,2%, 165 de pacienti din totalul de 586 raspunzand favorabil la manevrele de resuscitare cardiorespiratorie. La 24 de ore de la evenimentul initial supravietuirea este de 14,3% (84 de pacienti din 586 inclusi in studiu), pentru ca la externare sa diminue la 4,1% (24 de pacienti din totalul de 586). Aceste rezultate sunt determinate atat de etiologia stopului cardiorespirator, de circumstantele in care a survenit oprirea cardiaca (varsta bolnavului, mediul de provenienta, locul producerii, tipul asistat/neasistat de stop cardiorespirator), dar si terapia de resuscitare cardiorespiratorie initiata si de masurile de tratament postresusitare.
CONCLUZII
Electrocardiograma constituie o metoda esentiala in evaluarea postresuscitare a pacientilor. Validarea modificarilor electrocardiografice ca factori de predictie pentru evolutia pacientului resuscitat permite alocarea adecvata a resurselor terapeutice si imbunatatirea sanselor de supravietuire la externarea din spital. In lotul studiat modificarile electrocardiografice se pot corobora cu supravietuirea pacientilor, care a fost de 28,2% imediat postresuscitare, de 14,3% la 24 de ore si de doar 4,1 % la externare.
2. Modificarile electrocardiografice identificate postresuscitare difera in functie de momentul analizat. Imediat postresuscitare cardiorespiratorie predomina ritmurile tahicardice sau bradicardice asociate cu complexe QRS >0,12 secunde. La 24 de ore se remarca tendinta de normalizare a aspectului electrocardiogramei, frecventele cardiace extreme fiind inlocuite de ritmuri cu frecventa medie, iar complexele QRS largi (>0,12 secunde) de complexe QRS de tip ingust (<0,12 secunde).
3. Parametrii electrocardiografici monitorizati (frecventa, ritm cardiac, complex QRS, segment ST) au o dinamica rapida in primele 24 de ore postresuscitare .
Frecventele initiale bradicardice, ritmurile cardiace cu origine ventriculara si complexele QRS largi(>0,12 secunde) prezinta cea mai mare instabilitate in primele 24 de ore postresuscitare cardiorespiratorie.
4. Ritmul de oprire cardiaca identificat initial este factor de predictie pentru supravietuirea victimelor unui stop cardiorespirator produs in afara spitalului.
Identificarea asistolei ca ritm de oprire cardiaca este factor de prognostic negativ al evolutiei imediate, la 24 de ore si la externare. Ritmurile defibrilabile de stop cardiac (fibrilatia ventriculara, tahicardia ventriculara) se asociaza cu valori maxime ale supravietuirii, indiferent de momentul analizat. Activitatea electrica fara puls nu modifica decisiv supravietuirea imediata , dar influenteaza negativ evolutia in timpul spitalizarii.
5. Aspectele electrocardiografice identificate postresuscitare au valoare prognostica diferita pentru supravietuirea pacientilor.
Bradicardia este factor de predictie negativ , indiferent de momentul in care a fost decelata. Tahicardia imediat postresuscitare si frecventele cardiace medii la 24 de ore de la internare sunt factori de prognostic pozitiv.
Ritmurile supraventriculare, complexele QRS cu durata<0,12 secunde, supradenivelarea de segment ST identificate imediat sau la 24 de ore postresuscitare se asociaza cu cele mai mari valori ale supravietuirii in momentele analizate. Ritmurile jonctionale si cele ventriculare sunt factori de predictie negativi pentru supravietuirea la externare.
6. Rata de supravietuire a pacientilor cu stop cardiorespirator este influentata de factori demografici.
Provenienta pacientului din mediul rural este factor de predictie negativ pentru supravietuirea imediata si la externare. Varstele extreme sunt factor de predictie negativ pentru supravietuirea la externare a pacientilor cu stop cardiorespirator produs in prespital. Sexul pacientului nu modifica semnificativ supravietuirea imediata, la 24 de ore si la externare.
7. Tipul asistat de stop cardiorespirator si producerea stopului cardiorespirator in Unitatea de Primire Urgente sunt factori de predictie pozitivi ai supravietuirii imediate, la 24 de ore si la externare.
8. Etiologia cardiaca a stopului cardiorespirator influenteaza pozitiv supravietuirea imediata, la 24 de ore si la externare in timp ce absenta datelor etiologice are consecinte negative asupra sanselor de supravietuire a pacientilor. Stopul cardiorespirator de cauza traumatica este factor de prognostic negativ pentru supravietuirea la externare.
BIBLIOGRAFIE SELECTIVA
Ackerman MJ,VanDriest SL, Ommen SL,et al. Prevalence and age - dependence of malignant mutations in the beta-myosin heavy chain and troponin T genes in hypertrophic cardiomyopathy. J Am Coll cardiol, 2002; 2042-2048.
American Heart Association in collaboration with the International Liaison Committee on Resuscitation: Guidelines 2000 for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Adult Basic Life Support. Circulation, 2000; 102(8 Suppl):122-141.
Antzelevitch C. The M cell: Its contribtion to the ECG and to normal and abnormal electrical function of the heart. J Cardiovasc Electrophisiol, 1999 -52.
Arntz HR, Willich SN, Schreiber C . Diurnal, weekly and seasonal variation of sudden cardiac death - population based analysis of 26 061 consecutives cases. European Heart Journal, 2000; 4, 315-320.
Balaji S, Ellenby M. Update on intensive care ECG and cardiac event monitoring. Cardiac Electrophysiology Review, 2002; 6: 190-195.
Bar- Joseph G,
Bickell WH, Rice MM. Resuscitation outcomes. In Critical Care. Civetta JM, Taylor RW, Kirby RR (eds), third edition 1997, Lippincott-Raven Publishers, Philadelphia.
Bolton
E. Disturbances of cardiac rhythm and conduction. In: Critical Care.
Civetta JM, Taylor RW, Kirby RR (eds). Third edition 1997, Lippincott-Raven
Publishers,
Bossaert L. Circadian, circaseptan and circannual periodicity of cardiac arrest. European Heart Journal, 2000; 21:259-261.
Boyd R, Ghosh A. Monophasic or biphasic defibrillation. Emerg Med J 2001 18: 122-123.
Brugada P, Brugada R, Brugada J. Sudden death in patients and relatives with syndrome of right bundle branch block, ST elevation in precordial leads V1 to V3 and sudden death. Eur Heart J, 21 :321-326.
Bunch TJ, West CP, Packer DL, et al. Admission predictors of in-hospital mortality and subsequent long-term outcome in survivors of ventricular fibrillation out-of- hospital cardiac arrest: a population- based study. Cardiology, 2004; 102(1): 41-7.
Caffrey SL, Willoughby PJ,
Camm AJ, Janse MJ, Roden DM, et al. Congenital and aquired long QT syndrome. Eur Heart J, 21(15) : 1232-1237.
Carpenter J, Rea TD, Murray JA, et al. Defibrillation waveform and post-shock rhythm in out-of-hospital ventricular fibrillation cardiac arrest. Resuscitation, 2003 Nov; 59(2): 189-96.
Campeanu Al, Gherasim L. Moartea subita cardiaca. In Medicina interna. Bolile cardiovasculare, sub redactia Gherasim L, Editura Medicala ,1996, Bucuresti, 744-770.
Cera SM, Mostafa G, Sing RF, et al. Physiologic predictors of survival in post-traumatic cardiac arrest. Am. Surg., 2003 Feb; 69(2): 140-4.
Clancy M, Nolan J. Airway management in the emergency department
Emerg Med J 2002 -3.
Cobb LA, Fahrenbruch CE, Olsufka M, et al. Changing incidence of out-of- hospital ventricular fibrillation, 1990-2000. JAMA, 2002 Dec 18; 288(23): 3008-13.
Cobb LA, Fahrenbruch CE, Walsh TR, et al. Influence of cardiopulmonary resuscitation prior to defibrillation in patient with out- of- hospital ventricular fibrillation. JAMA 1999; 281:1182-8.
Corrado D, Fontaine G, Marcus FI, et al. Arrhythmogenic right ventricular dysplasia/ cardiomyopathy: Need for an international registry. Circulation, 2000; 101:E101-106.
Cummins RO, Chamberlain DA, Abramson NS, et al. Recommended guidelines for uniform reporting of data out-of-hospital cardiac arrest: the Utstein style. A statement for health professionals from a task force of the American Heart Association, European Resuscitation Council, Australian Resuscitation Council, Heart and Stroke Foundation of Canada. Resuscitation, 1991, 22: 1-26.
Dan GA. Tahicardii ventriculare idiopatice maligne- de la mecanismul genetic si molecular la cel celular. In: Progrese in cardiologie, sub redactia Gherasim L, editura Infomedica, Bucuresti,2002, 265-284.
Danzl
DF, Vissers RJ. Tracheal Intubation and Mechanical Ventilation. In: Tintinalli
JE, Kelen DG, Stapczynski JS (eds). Emergency
Medicine- a comprehensive study guide, sixth edition,
De Maio VJ, Stiell IG, Spaite DW, et al; Ontario Prehospital Advanced Life Support (OPALS) Study Group. CPR-only survivors of out-of-hospital cardiac arrest: implications for out-of-hospital care and cardiac arrest research methodology. Ann Emerg Med, 2001 Jun; 37(6): 602-608.
Dick WF, Baskett PJ. Recommendation for uniform reporting of data following major trauma- the Utstein style. A report of a working party of the International Trauma Anaesthesia and Critical Care Society. Resuscitation 1999; 42:81-100.
Driscoll P, Wardrope J. ATLS: past, present, and future. Emerg Med J, 2005; 22: 2-3.
Enghdal J, Bang A, Karlson BW, et al. Characteristics and outcome among patients suffering from out of hospital cardiac arrest of non-cardiac aetiology. Resuscitation, 2003 Apr; 57(1): 33-41.
European
resuscitation Council: Advance Life Support Manual-4-th edition, Elsevier,
European Resuscitation Council and International Liason
Committee On Resuscitation. Guidelines 2002 for
Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Adult Advanced
Life Support. In Bossaert (ed), Elsevier,
Ewy GA. Cardiopulmonary resuscitation: strengthening the links in the chain of survival. Md Med, 2001 Spring; Suppl: 8-11.
Fischer M, Fischer N, Schuttler J. Which dosage concept for Adrenaline is correct in cardiopulmonary resuscitation? A data analysis of preclinical resuscitations. Anaesthesiol Intensivmed Notfallmed Schmerzther, 2005 Oct; 30(6):350-356
Fletcher A. ECGs for the emergency physician . Emerg Med J 2005 22: 392-394.
Fox BA, Butler J. Therapeutic hypothermia after out of hospital cardiac arrest. Emerg Med J, 2004; 21: 590-591.
Fredriksson M, Herlitz J, Nichol G. Variation in outcome in studies of out-of-hospital cardiac arrest: a review of studies conforming to Utstein guidelines. Am J Emerg Med, 2003; 21: 276-81.
Gliner BE, White RD. Electrocardiographic evaluation of defibrillation shocks delivered to out-of-hospital sudden cardiac arrest patients. Resuscitation, 1999; 41(2):133-44.
Grmec S, Mally S. Vasopressin improves outcome in out-of-hospital cardiopulmonary resuscitation of ventricular fibrillation and pulseless ventricular tachycardia: a observational cohort study. Critical Care, 2006; 2:10-17.
Guyette FX, Guimond GE, Hostler D, et al. Vasopressin administered with epinephrine is associated with a return of a pulse in out-of-hospital cardiac arrest. Resuscitation, 2004 Dec; 63(3): 277-82. Higgins SL, O' Grady SG, Banville I, et al. Efficacy of lower-energy biphasic shock or transthoracic defibrillation: a follow-up clinical study. Prehosp Emerg Care, 2004 Jul-Sep; 8(3):262-7.
Herlitz
J, Engdahl J, Svensson L, et al. Changes
in demographic factors and mortality after out-of-hospital cardiac arrest in
Herlitz J,
Andersson E, Bang A, et al. Experience from treatment of out-of-hospital
cardiac arrest during 17 years in
Herlitz J, Eek M, Holmberg M, et al. Characteristics and outcome among patients having out-of-hospital cardiac arrest at home compared with elsewhere. Heart, 2002 Dec; 88(6): 579-82.
Herlitz J, Aune S, Bang A,et al. Very high survival among patients defibrillated at early stage after in-hospital ventricular fibrillation on wards with and without monitoring facilities. Resuscitation, 2005, Aug;66 (20):159-66.
Herlitz J, Ekstrom L, Wennerblom B, et al. Lidocaine in out-of-hospital ventricular fibrillation. Does it improve survival? Resuscitation, 1997 Jan; 33(3):199-205.
Herlitz J, Bang A,
Gunnarsson J, et al. Factors associated with survival to hospital disharge
among patients hospitalised alive after out of hospital cardiac arrest: change
in outcome over 20 years in the community of
Herlitz J, Engdahl J, Svensson L, et al. Is female sex associated with increased survival after out-of-hospital cardiac arrest? Resuscitation, 2004 Feb;60(2):197-203.
Herlitz J, Ekstrom L, Wennerblom B, et al. Survival among patients with out-of-hospital cardiac arrest found in electromechanical dissociation. Resuscitation, 1995 Apr; 29(2):97-106.
Herlitz J, Ekstrom L, Wennerblom B, et al. Predictors of early and late survival after out-of-hospital cardiac arrest in which asystole was the first recorded arrhythmia on scene. Resuscitation, 1994 Jul; 28(1):27-36.
Herlitz J, Engdahl J, Svensson L, et al. Can we define patients with no chance of survival after out-of-hospital cardiac arrest? Heart, 2004 Oct; 90(10):1114-8.
Herlitz J, Engdahl J, Svensson L, et al. Factors associated with an increased chance of survival among patients
suffering from an out-of-hospital cardiac arrest in a national perspective in
Hess EP, White RD. Reccurent ventricular fibrillation in out-of-hospital cardiac arrest after defibrillation by police and firefighters: implication for automated external defibrillator users. Crit Care Med, 2004 Sep; 32(9Suppl):S436-9.
Higgins SL, O' Grady SG, Banville I, et al. Efficacy of lower-energy biphasic shock or transthoracic defibrillation: a follow-up clinical study. Prehosp Emerg Care, 2004 Jul-Sep; 8(3):262-7.
Hirshon JM. Basic cardiopulmonary resuscitation in
adults. In: Tintinalli JE, Kelen DG, Stapczynski JS (eds).
Emergency Medicine - a comprehensive study guide, sixth edition,
Hogg K, Reddy M.Vasopressin or adrenaline in cardiac resuscitation. Emerg Med J, 2003; 20: 467.
Holmberg M, Holmberg S, Herlitz J. Incidence, duration, and survival of ventricular fibrillation in out-of -hospital cardiac arrest in Sweden. Resuscitation, 2000 Mar;44(1):7-17.
Holmberg M ,
Holmberg S, Herlitz J. Swedish Cardiac Arrest Registry. Factors modifying the
effect of bystander cardiopulmonar resuscitation on survivalin out-of-hospital
cardiac arrest patients in
Ioan A, Paraschiv A, Protopopescu T. Tulburari de ritm si de conducere. In Medicina interna. Bolile cardiovasculare, sub redactia Gherasim L, Editura Medicala ,1996, Bucuresti, pg 11-135, ISBN 973-39-0292-6
Ionescu DD. Evaluarea riscului aritmic si de moarte subita. In: Progrese in cardiologie, sub redactia Gherasim L, editura Infomedica, 2002, Bucuresti, 285-335.
Jacobs BB,
Jacobs ML. Epidemiology of Trauma. In: Feliciano DV, Moore EE, Mattox KL(eds). Trauma, third edition,
Appleton & Lange,
Joint Steering Commitees of the Unexplained Cardiac
Arrest Registry of Europe and of the Idiopathic ventricular fibrillation
Registry of the
Josephson ME. Clinical Cardiac Electrophysiology, 3rd
edition, Lippincot, Williams and Wilkins,
Kaye P. Early prediction of individual outcome following cardiopulmonary resuscitation: systematic review . Emerg Med J 2005; 22: 700-705.
Kirby RR, Melker RS. Fundamentals of Cardiopulmonary Resuscitation. In: Civetta JM, Taylor RW, Kirby RR (eds). Critical Care. Third edition 1997, Lippincott-Raven Publishers, Philadelphia, 491-506.
Kuilman M, Bleeker JK, Hartman JA, et al. Long-term survival after out-of-hospital cardiac arrest: an 8-year follow-up. Resuscitation, 1999 Jun; 41(1):25-31.
Kuisma M, Alaspaa A. Out of hospital cardiac arrest of non cardiac origine. Epidemiology and outcome. Eur Heart J, 1997; 18(7):1122-8.
Langhelle A,
Tyvold SS, Lexow K, et al. In hospital factors associated with improuved
outcome after out-of-hospital cardiac arrest. A comparison between four regions
in
Liberthson RR, Nagel EL, Hirschman JC, et al. Prehospital ventricular fibrillation: prognosis and follow-up course. N Engl J Med, 1984; 291: 317-319.
Mackenzi M et al. Genetic basis for the origine of cardiac arrhythmias : implication for therapy. Current Cardiology Repports ;4:411-17.
Marcu C, Bostaca I. Diagnostic electrocardiografic. Editura Polirom, Iasi, 2002.
Maron BJ . Hypertrophic cardiomyopathy and sudden cardiac death : new perspectives on risk stratification and prevention with the implantable cardioverter-defibrillator. European Heart Journal, 2000; 21 (24 1979-1983.
Martens PR, Russel JK, Wolcke B, et al. Optimal response to cardiac arrest study: defibrillation waveform effects. Resuscitation, 2001 -243.
McCullough PA, Sandberg KR, Thompson RJ. Predicting outcomes after cardiopulmonary resuscitation. Arch Intern Med, 2001 Feb (4):615-6.
Meron G, Kurkiyan I, Sterz F, et al. Non- traumatic aortic dissection or rupture as cause of cardiac arrest : presentation and outcome. Resuscitation, 2004 Feb; 60(2):143-50
Mirvis DM, Goldberger AL. Electrocardiography. In: Heart Disease: a textbook of cardiovascular medicine, p.890- 932 Braunwald E, Zipes D, Libby P(eds); 6-th edition 2001, Saunders COMPANY, 82-126.
Myerburg RJ, Castellanos A: Cardiac arrest and Sudden cardiac death. In Heart Disease: a textbook of cardiovascular medicine. Braunwald E, Zipes D, Libby P (eds), 6-th edition, WB Saunders Company, 2001, 890- 932.
Nanea T. Genetica cardiomiopatiilor primare. In: Progrese in cardiologie, sub redactia Gherasim L, editura Infomedica, 2002, Bucuresti, 429-445.
Nanea T. Genetica cardiomiopatiilor primare. In: Progrese in cardiologie, sub redactia Gherasim L, editura Infomedica, 2002, Bucuresti, 429-445.
Niemann JT, Burian D, Garner D, Lewis RJ. Transthoracic monophasic and biphasic defibrillation in a swine model: a comparison of efficacy, ST segment changes, and postshock hemodynamics. Resuscitation, 2000 (1):51-58.
Niemann JT, Stratton SJ, Cruz B, et al. Endotracheal drug administration during out-of-hospital resuscitation: where are the survivors? Resuscitation, 2002 May; 53(2): 153-7.
Nolan JP,Morley PT,Hoek TL, et al.Therapeutic hypothermia after cardiac arrest.An advisory statement by the Advanced Life support Task Force of International Liaison Committee on Resuscitation. Resuscitation, 2003 Jun; 57(3):231-5.
Norris RM. Circumstances of out of hospital cardiac arrest in patients with ischaemic heart disease. Heart, 2005; 91: 1537-1540.
Oancea A, Tudoran R., Grigorov L. Eficienta tratamentului de urgenta in stopul cardiorespirator. Ars Medica Tomitana, 2001; 24:98-101, ISSN 1223-9666.
Pepe PE, Levine RL,Fromm RE Jr, et al. Cardiac arrest presenting with rhytms other than ventricular fibrillation: contribution of resuscitative efforts toward total survivorship. Critical Care Medicine, 1997 Dec,21(12):1838-43
Rea TD, Shah S, Kudenchuk PJ, et al. Automated external defibrillators: to what extent does the algoritm delay CPR? Ann Emerg Med, 2005 Aug; 46 (2): 132-41.
Rea TD, Eisenberg MS,Culley LL,et al. Dispatcher-assisted cardiopulmonary resuscitation and survival in cardiac arrest. Circulation, 2001 Nov;104(21):2513-6.
Reddy RK, Gleva MJ, Gliner BE, et al. Biphasic transthoracic defibrillation causes fewer ECG ST-segment changes after shock. Annals of Emergency Medicine, 1997 -134.
Roman AM. Noninvasive Airway Management. In: Tintinalli
JE, Kelen DG, Stapczynski JS (eds). Emergency Medicine
- a comprehensive study guide, sixth edition,
Rotaru L. Principii practice si tehnici de baza in medicina de urgenta. Editura de Sud, Craiova, 2002.
Roth R, Stewart RD, Rogers K, et al . Out -of -hospital cardiac arrest :factors associated with survival. Ann Emerg Med 1994 ;13 :237-240
Sen Ayan, Gidwani Shweta Shweta. Intravenous magnesium in shock-resistant tachyarrhythmias. Emerg Med J 2006; 23: 220-221.
Sergienko EM, Bottoni TN. Basic and Advanced Life Support. In Emergency Diagnosis and treatment. Stone CK, Humphries RL(eds), fifth edition, Lange Medical Books/McGraw-Hill, 2004, 145-167.
Soar J, Absalom A. Survival after cardiac arrest outside hospital. Heart, 2000 Jan (1):103-104.
Stiell IG. Advanced cardiac life support in out of hospital cardiac arrest.N Engl J Med, 2004; 351:647- 56.
Stiell J, Nichol G, Wells GA, et al. Health-related quality of life is better for cardiac arrest survivors who received citizen cardiopulmonary resuscitation. Circulation 1939-44.
Stratton SJ, Niemann JT. Outcome from out of hospital cardiac arrest caused by nonventricular arrhythmias: contribution of successful resuscitation to overall survivorship support the current practice of iniating out of hospital ACLS.Ann Emerg Med 1998; 32:448-53.
Stratton SJ, Niemann JT. Outcome from out of hospital cardiac arrest caused by nonventricular arrhythmias: contribution of successful resuscitation to overall survivorship support the current practice of iniating out of hospital ACLS.Ann Emerg Med 1998 -53.
Swor RA, Jackson RE, Tintinalli JE, et al. Does advanced age matter in outcomes after out-of-hospital cardiac arrest in community-dwelling adults? Acad Emerg Med, 2000 Jul;7(7):762-8.
Thakur RK, Noffman RG, Olson DW, et al. Circadian variation in cardiorespiratory arrest. Effect of age, sex, and initial cardiac rythm. Ann Emerg Med, 2000; 29-34.
Tudoran R, Oancea A. Date epidemiologice despre stopul cardiorespirator. Ars Medica Tomitana, 2004;Vol. X, 2(37): 62-66, ISSN 1223-9666.
Tudoran R, Oancea A, Grigorov L. Eficienta resuscitarii cardiorespiratorii in U.P.U. a S.C.J.U. Constanta-studiu pe o perioada de 1 an. Ars Medica Tomitana, 2004; 4(39): 54-57, ISSN 1223-9666.
Tudoran R, Toringhibel M, Cojocaru A. Survival at discharge from hospital after a a cardio - respiratory arrest function EKG aspects identified immediately after resuscitation and 24 hours after resuscitation. Ars Medica Tomitana, 2006; nr. 1, 38-41. ISSN 1223-9666.
Tudoran R, Toringhibel M, Cojocaru A. EKG aspects identified after a cardiorespiratory arrest, imeddiately after resuscitation and 24 hours after resuscitation. Evolution of the EKG aspects during the first 24 hours after resuscitation. Ars Medica Tomitana, 2006; nr. 2, 53-57. ISSN 1223-9666
Van Alem AP, Post J, Koster RW. VF recurrence: characteristics and patient outcomes in out-of-hospital cardiac arrest. Resuscitation 2003;59: 181-188.
Voinea F, Suta C. Urgente Medicale; Editura Ex Ponto, Constanta, 1999.
Vukmir RB. Witnessed arrest, but not delayed bystander cardiopulmonary resuscitation improves prehospital cardiac arrest survival. Emerg Med J, 2004; 21:370-373.
Wang HE, Min A, Hostler D, et al. Differential effects of out of hospital interventions on short-and long-term survival after cardiopulmonary arrest. Resuscitation, 2005; 67(1):69-74.
Weaver WD, Cobb LA, Dennis D, et al. Amplitude of ventricular fibrillation waveform and outcome after cardiac arrest. Ann Intern Med, 1985;102:53:59.
Weng TI, Huang CH, Ma Mh, et al. Improving the rate of return of spontaneous circulation for out-of-hospital cardiac arrest with a formal, structured emergency resuscitation team. Resuscitation, 2004 Feb; 60(2):137-42.
Weston CF, Wilson RJ, Jones SD. Predicting survival from out- of- hospital cardiac arrest: a multivariate analysis. Resuscitation, 1997 Feb; 34(1):27-34.
|
Politica de confidentialitate | Termeni si conditii de utilizare |

Vizualizari: 2684
Importanta: ![]()
Termeni si conditii de utilizare | Contact
© SCRIGROUP 2024 . All rights reserved