| CATEGORII DOCUMENTE |
| Alimentatie nutritie | Asistenta sociala | Cosmetica frumusete | Logopedie | Retete culinare | Sport |
Durerea in cancerul mamar
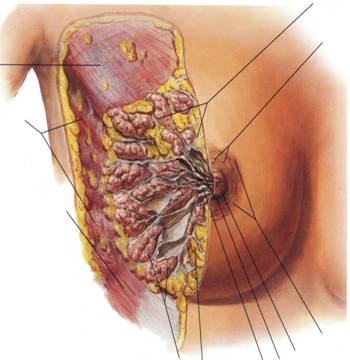
Este ganda pereche situata la nivelui peretelui toracic anterior,fiind delimitata de coasta a 2-a pana la coasta a 6-a, marginea sternului si linia axilara anterioara
Histologic glanda mamar este formata dintr-un parenchim glandular compus din 18 lobi,cu dispunere radiala,centrat pe un canal galactofor.Lobii contin lobuli,iar acestia din urma se divid in acini.Canalele excretorii se aduna din lobuli, apoi din spatiile intralobulare, ajungand sa constituie canalele galacotofore care se vor deschide la suprafata mamelonara sub denumirea de por galactofor.Tegumentul care acopera glanda mamara prezinta o formatiune centrala numita areola mamara,care contine glande sebacee si sudoripale.Zona centrala a areolei contine mamelonul pe suprafata careia se deschid porii galactofori
Pentru localizarea mai precisa a eventualelor procese patologice (tumorale, inflamatorii etc.) de la acest nivel, sanul a fost impartit in cinci cadrane sau diviziuni anatomice astfel: linia medioclaviculara impreuna cu orizontala care trece de asemenea prin mamelon determina patru cadrane: inferointern, inferoextern, superoextern si superointern. O linie circulara situata la 1 cm de marginea areolei delimiteaza cadranul central. Tumorile care depasesc unul din cadranele mentionate si pentru care nu se poate determina exact punctul de plecare vor fi atribuite conventional cadranului in care este situata cea mai mare parte a tumorii.
Fiziologia glandei mamare cunoaste o faza pueperala o faza productive(femeia adult) si o faza de atrofie (femeia in varsta).Cunoasterea fazelor de stimulare hormonala in complexul reglarii hipotalamo-ovariene a secretiilor de estrogeni ,progesteroni si prolactina este esentiala in cancerogeneza.Hormonii estrogeni au efect de crestere ductala.Progesteronul activeaza diferentierea celulara ductala si formarea lobulilor,iar prolactina stimuleaza producerea laptelui.Efectele ciclice ale actiunii hormonilor produc modificari ciclice ale glandei mamare la femeia adult iar dereglarile hormonale vor duce la dezvoltarea unei patologii mamare bine cunoscute.De aceea vom avea modificari mamare la ciclul menstrual, in sarcina si in menopauza cu constelatii morfofiziopatologice specifice care vor initia procese benigne sau maligne mamare.Daca la aceste modificari hormonale feminine mai adaugam si efectele hormonale cortizonice,insulinice,tiroidiene si a hormonilor de crestere vom avea o imagine complexa a glandei mamare si bineinteles a modificarilor fiziologice si patologice.
Neoplasmul mamar afecteaza cel mai frecvent femeile, ocupand locul 1 in statistica imbolnavirilor neoplazice la acest sex.Decesul prin cancer mamar reprezinta 18% din totalul neoplasmului sexului feminine. Cele mai afectate sunt femeile cu varsta peste 40 de ani, dar in ultimii ani se remarca o crestere a frecventei cancerului de san la varste tinere de 30 si chiar sub 30 de ani
Termenul de cancer se refera la un grup de afectiuni caracterizate prin cresterea anormala si necontrolata a unor celule, care invadeaza tesuturile inconjuratoare si se pot imprastia (metastaza) la distanta de tesutul sau organul din care s-au format, pe cale sangvina, limfatica sau pe alte cai. Celulele initiale de obicei ductale sufera la un moment dat o promotionare catre transformare maligna celulara Cercetarile au demonstrate ca celulele neoplazice nu apar singular ci in puncte diferite ale glandei mamare, dar evolutia va fii spre nodului canceros.Celulele neoplazice sunt distruse de limfocite si macrofage, dar la un moment dat reusesc sa se localizeze in alte tesuturi reproducand tumora primara
Aparitia tumorii neoplazice duce la o reactie fibroasa care prin prinderea ligamentelor Cooper va produce modificari tegumentare cunoscute sub denumirea de "coaja de portocala",iar mai tarziu ulceratia
Invazia limfatica va cuprinde ganglionii limfatici regionali cu metastazare progresiva sau in salturi.In final metastazele osoase ,pulmonare, produse prin metastazarea sistemica vasculara vor produce decesul bolnavei.
I CARCINOAME- cancere ale epiteliului mamar
A Carcinoame a ductelor mamare
1 Neinfiltrativ ( in situ)
a) comedoductal tipic
b) comedoductal neinfiltrativ
a) carcinomul papilar
b) comedocarcinomul
c) carcinom sau fibroza productive
d) carcinoma medular
e) carcinom coloid
B Carcinoame ale lobilor mamari
1 Neinfiltrativ
2 Infiltrativ
C Boala Paget
D Carcinoame relative rare
II SARCOAME- cancere ale stromei mamare
Autoexaminarea sanului este una din metodele cele mai frecvente de depistare a bolilor mamare,cu precadere a depistarii neoplasmului mamar.El trebuie efectuat lunar sau ori de cate ori femeia descopera modificari ale regiunii mamare.Autoexaminarea se face in fata oglinzii si se vor aprecia simetria glandelor mamare pe plan vertical si orizontal.
Atunci cand examinam sanii trebuie sa tinem cont ca patologia glandei mamare se poate gasii pe o suprafata mai mare care se intinde de la clavicula la rebordul costal si de la stern la marginea infero-externa a marelui dorsal.In acelasi sens nu trebuie sa uitam prelungirea axiala a glandei mamare zona retroareolara si santul submamar.
Inspectia va decela asimetria sanilor cresterea in volum a unui san sau aparitia unor formatiuni nodulare.Desenul vascular crescut al unu san, sau aparitia unei induratii tegumentare, respective pigmentare.Cu bratele ridicate la verticala pacienta va putea constata pierderea paralelismului plicilor cutanate,retractia unor zone tegumentare sau a mamelonului, respective asimetria unu san.Nu trebuie uitat faptul ca inaintarea in varsta duce la alungirea sanului.Ca la oricare segement corporal pereche examinarea va fii bilaterala.
Constatarea unei modificari a sanului va determina pacienta sa se prezinte la medical de familie.
Anamneza .Sunt importante traumatismele mamare in antecedente sau eventual traumatismele hormonale.Ciclul menstrual,sarcinile dar mai ales alaptarea.De asemenea antecedentele heredo-colaterale au o importanta mare in stabilirea predispozitiei genetice
Inspectia incepe in pozitia de decubit dorsal,ocazie cu care se va aprecia simetria glandelor a mameloanelor eventuale retractii tegumentare sau tumori care bombeaza prin tegumente, se vor observa eventuale cicatrici postoperatorii sau posttraumatice.Inspectia se continua cu bolnava in ortostatism ocazie cu care se va putea constata o ascensionare a sanului,sau a unei parti de san.Tegumentul poate evidential aspectul de "coaja de portocala",semn relevant in neoplasmul mamar.Se va observa prezenta unor tumori proeminente, ulceratii sau inflamatii ale tegumentelor.Retractia produsa de tumori mamare va fi examinata prin rdicarea bratelor
Palparea trebuie sa
fie blanda se incepe cu sanul sanatos ,fiind efectuata
cu intreaga
Sediul tumorii in functie de cele 5 cadrane
Marimea sau volumul formatiunii tumorale
Forma si suprafata tumorii
Consistenta
Mobilitatea pe planurile superficiale si profunde
Sensibilitatea(durerea la palpare este caracteristica inflamatiilor
La un san voluminos la care prin palpare nu am decelat nici o formatiune, o examinare atenta poate constata o usoara ascensiune sau retractie a mamelonului.Important este cand s-a produs retractia mamelonului;astfel aceasta poate fii congenitala sau sa fie de data recenta si in acest caz sa fie realizata de cancer.
Seminificatia diagnostica a scurgerilor mamelonare trebuie de asemenea atent apreciata .Scurgerile mamelonare bilaterale au o semnificatie diagnostica cu totul alta decat cancerul.Sunt de luat in consideratie doar scurgerile unilaterale seroase sero-sanguinolente sau sanguinolente care pot fii asociate si cu prezenta unui mic nodul.
Examenul paraclinic al glandei mamare
Examinarea mamografica necesita aparatura adecvata si un radiolog experimentat si contrar unor pareri nu produce iradieri cu potential cancerigen,fiind utilizata in screeningul cancerului mama.
Mamografia a devenit o investigatie de rutina in depistarea tumorilor mamare, cu precadere a celor maligne.Poate depista diagnosticul in procent de pana la 96% si este indicate la femeile cu risc crescut sau peste 50 ani
Ultrasonografia poate depista tumori sub 1 cm dar poate da mai ales informatii asupra continuyului lichidian chistic putand fii utilizata pentru centrarea punctiilor bioptice
Tomografia computerizata si rezonanta magnetica sunt metode care au o mare acuarete darn u pot stabili diagnosticul de malignitatea in proportie de 100%
Xeromamografia ofera imagini mari si detalii importante ale tumorilor mamare nedecelabile
Examinarile de flux sanguine Doppler aduc clarificari de crestere a fluxului arterial in zona tumorilor maligne
Testele invasive sunt galactografia, care vizualizeaza canalele galactofore dupa injectarea de substanta de contrast intracanicular si biopsia prin punctie aspirativa cu ac subtire sau gros
Se mai utilizeaza determinarile markerilor tumorali pentru descoperirea recidivelor sau pentru verificarea eficientei terapeutice
Factorii de risc
Etiopatologia cancerului mamar ca pentru majoritatea cancerelor este legata de prezenta unor factori de risc
Antecedentele heredo-colaterale duc la cresterea riscului pentru cancer mamar de doua trei ori fata de populatia fara antecedente.Pentru a avea valoarea de factori de risc antecedentele trebuie cautate la grade de rudenie apropiate: mama ,sora ,bunica din partea mamei, sora mamei. Fiica unei bolnave de cancer mamar are un risc de 3 ori mai mare de a face aceiasi boala
Pauci si nuliparitatea femeii.A devenit clasica concluzia conform careia o sarcina la termen sub 25 ani, protejeaza femeia de cancer mamar.O sarcina dusa la termen la o varsta tanara realizeaza o echilibrare a fractiunilor estrogenilor prin cresterea estriolului.Se pare ca acest effect protector pentru san realizat de estriol dupa prima sarcina se exercita pe toata durata de viata
Starile precanceroase ale sanului; deci acele leziuni care se pot transforma in proportie semnificativa in cancer sunt:
Hiperplazia epiteliala intraductala atipica
Boala redus
Papiloame intraductale
Existenta unui cancer mamar in antecedentele personale creste relative riscul
aparitiei unui cancer la sanul contralateral; daca a fost present un carcinoma lobular la 25%-50% din aceste cazuri se va dezvolta un carcionom in sanul contralateral
Hormonii estrogeni.-Menarha precocee pare ca este cel mai frecvent intalnita la femeile cu cancer mamar.Functia luteala a ovarelor este scazuta de al primul ciclu menstrual pana in jurul varstei de 18 ani; in toata aceasta perioada in care celulele mamare se afla in maxima diviziune sanul este supus influentelor etrogenilor "netamponati" de progesterone.Menarha precocee creste acest interval de timp.
Instalarea tardiva a menopauzei dupa 55 ani se asociaza cu un risc de 3 ori mai mare pentru cancerul mamar comparative cu femeile la care menopauza a aparut la 45 ani
Obezitatea fie ea hiperplastica hepertrofica sau mixta asociata cu dieta bogata in grasimi si proteine de provenienta animala reprezinta un factor de risc.Dieta bogata in grasimi reduce progesteronul plasmatic intr-o faza de inceput pentru ca ulterior depresia progesteronului sa se asocieze cu cresterea corticoizilor si cresterea ponderala.Astazi este cunoscut ca celula grasa elaboreaza un precursor al estronei hormon care in experiment s-a dovedit a avea efect carcinogen.
Fiziopatologia durerii
Durerea este cel mai frecvent simptom in straile patologice iar durerea cronica ridica probleme deosebite in interventiile terapeutice efectuate pentru indepartarea ei.
Rezistenta durerii la tratament dezamageste deopotriva medicul si pacientul, astfel incat cel dintai se vede excedat de nevoia de a empatiza zilnic iar cel din urma devine anxios frustrate,depresiv si se refugiaza in resemnare.Atitudnea profesiei medicale in fata durerii este reglementata de principiul de baza in conformitatea cu care calmarea durerii este unul din drepturile de baza ale omului.Mai mult spus nici un medic nu poate sa se sustraga unu gest terapeutic in aceasta directie
Conceptual de durere prezinta trei aspecte distincte:
a) nociceptia, care evidentiaza si semnalizeaza leziunile tisulare produse de procesele nocive din organism;
b) durerea, care reprezinta perceptia constienta a stimulului nociceptiv;
c) suferinta,care constituie raspunsul afectiv emotional si comportamental fata de durere.
Aparatul senzorial pentru durere
Durerea este o senzatie care dispunde de un aparat senzorial propriu format din receptori, cai de conducere si centrii de integrare.Receptorii pentru durere de la nivelul tegumentelor si ariilor profunde sunt terminatiile nervoase libere ale fibrelor subtiri mielinizate si nemielinizate.Receptorii senzoriali specializati Krause ,Ruffini si Pacini contin terminatii nervoase libere.Se considera ca stimulii mecanici foarte puternici sau variatiile extreme de tempreatura produc leziuni tisulare si elibereaza substante chimice care scad pragul de descarcare al mecano- si termoreceptorilor declansand senzatia de durere.
Substantele care scad pragul de descarcare al receptorilor si declanseaza durerea sunt acetilcolina, k+, histamina, serotonina, bradikinina si prostaglandinele.Se pare ca prostaglandinele joaca un rol importanta in scaderea pragului nociceptorilor asa cum reiese din efectele analgezice ale aspirinei, care are capacitatea de a inhiba sinteza prostaglandinei.Nociceptorii sunt conectati la doua tipuri de fibre nervoase periferice:fibre subtiri mielinice de tip A si fibre nemielinice de tip C.Aceste fibre sunt dentritele neuronilor receptori ai caii sensibilitatii dureroase din ganglionii radacinilor posterioare
Existenta a doua tipuri de cai de conducere explica fenomenul de "dubla durere".Un stimul nociceptiv declanseaza o durere primara intensa ascutita si bine localizata senzatia fiind mediata de fibrele de tip A cu viteza mai mare de conducere.Transmiterea aceluiasi stimul prin fibrele lente C declanseaza o durere tardiva de tip arsura slab localizata numita durere secundara.
Neurofiziologia durerii
In pericarionul celulelor din ganglionii radacinilor posterioare si in terminatiile sinaptice care ajung in coarnele dorsale a fost pus in evidenta un peptid cu 11 aminoacizi denumit substanta,P cu rol de mediator la nivelul sinapsei cu deutoneuronul caii spinotalamice, intervenind in transmiterea durerii.De asemenea au fost evidentiate ankefalinele (endorfine), peptide opiacee andogene prezente in neuronii laminei 2 a coarnelor dorsale din maduva spinarii sin in nucleii trigemenului din trunchiul cerebral, zone unde se gasesc numerosi receptori pentru aceste substante.
Studii la microscopie electronica au aratat ca neuronii care contin substanta P au terminatiuni pe celulele cu enkefaline.Exista argumente electrofiziologice si farmacologice care ca enkefalinele pot actiona la nivelui maduvei spinarii sau trunchiului cerebral blocand transmiterea durerii prin inhibarea eliberarii substantei P.Astfel se explica efectul puternic analgezic care persista cateva ore dupa adminstarea intratecala a morfinei sau betamorfinei
Receptorii pentru opiacee prezinta o mare densitatea in substanta cenusie peripeductala a trunchiului cerebral, in talamusul medial, nucleu amigdalin, nucleu caudat si cortexul fronto-temporal, distributia care poate explica actiunea antinociceptiva afectiva a compusilor opiacei.
Inflamatiile si leziunile iritative scad pragul pentru durere in timp ce anestezicele locale, leziunile distructive ale sistemului nervos central si analgezicele centrale cresc pragul
Un aspect important al perceptiei durerii este efectul "placebo".Mai mult de 35% din pacientii care sufera de diverse forme de durere beneficiaza de tratamentul cu substante inerte.Studii recente au aratat ca raspunsul placebo este eliminat de Naloxon, un antiagonist al beta endorfinelor, aducand ca argument in favoarea conceptului ca efectul placebo este dat de eliberarea de endorfine
Managementul durerii in cancerul mamar
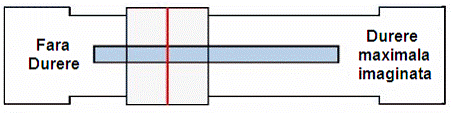
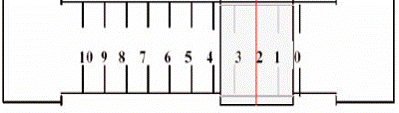
Durerea este un simptom comun in cancer, la 30-40% din cazuri fiind prezenta din stadiul incipient, ajungand sa domine tabloul clinic la 65-85% din bolnavii in fazele terminale. Pacientii cu cancer se prezinta cu cauze si localizari multiple ale durerii, iar la majoritatea pacientilor durerea este mixta, viscerala si somatica. Durerea necontrolata, sau netratata, la pacientii cu cancer influenteaza dramatic, in sens negativ, calitatea vietii prin prisma activitatii fizice, motivatiei si vietii sociale. Durerea poate fi substratul unui scor de performanta redus, cu impact asupra posibilitatii terapeutice. Astfel, este esential pentru medicii oncologi sa cunoasca si sa aplice toate metodele posibile pentru controlul durerii, de la aspectul medicatiei pana la posibilitatile psihologice de a imbunatati complianta tratamentului in sistem ambulator. Durerea este un simptom subiectiv, 'este ceea ce bolnavul spune ca este', nu poate fi 'masurata', dar trebuie apreciata cu ajutorul scalelor (scala analog-vizuala, scala verbala).
O "rigla a durerii" va fii pusa la dispozitie .Rigla va permite sa indicati cat de tare va doare Masurarea durerii dumneavoastra trebuie sa fie efectuata in mod regulat la fel cum este luare presiunii arteriale sau temperaturii corpului.

O parte din strategia terapeutica privind ameliorarea durerii este si tratatrea unor afectiuni cum ar fii depresia, anxietatea sau tulburarile de somn care pot amplifica durerea.
Management-ul durerii in cancer incepe cu o evaluarea completa, inclusiv istoricul detaliat, o completa examinare fizica (inclusiv neurologica), teste diagnostice necesare si constituirea planului de tratament. Reevaluarile repetate la intervale regulate sunt necesare pentru monitorizarea eficacitatii tratamentului si interventiei pentru posibilele efecte adverse. Opiaceele reprezinta baza tratamentului durerii in cancer. Totusi, fiecare pacient este unic si raspunde diferit la medicatie; astfel, este necesara testarea unor produse medicamentoase variate ca doze si combinatii pentru a obtine tratamentul eficient al durerii. De multe ori, pacientii sunt insuficient tratati ca doze de opiacee, datorita fricii nejustificate de fenomenul de dependenta. Este unanim acceptat ca utilizarea opiaceelor pentru durerea cronica din cancer nu duce la acest fenomen. Prin aplicarea practica a principiilor OMS de tratament sistemic cu opioide in combinatie cu tratamentul adjuvant se reuseste un bun control al durerii in 75-95% din pacientii oncologici.
Este binecunoscut tratamentul durerii in 3 trepte dupa criteriile OMS -"the 3-steps analgesic ladder". Este metoda cea mai larg utilizata peste tot in lume. In conformitate cu acest algoritm de tratament "in trepte", alegerea terapiei analgezice constituite din non-opioide, opioide (de treapta II si opioide de treapta III) si adjuvante, trebuie individualizata si condusa in functie de intensitatea durerii. De exemplu, analgezicele non-opioide (antiinflamatoare nesteroidiene) asociate sau nu cu adjuvante (antidepresive, corticosteroizi) sunt recomandate pentru durerea de intensitate mica/mica spre medie. Opioidele de treapta II (de tip dihidrocodeina, DHC Continus , disponibil in 3 concentratii - 60, 90 si 120 mg, tramadol, dextropropoxifen) pot fi folosite pentru durerea moderat spre severa. Opioidele de treapta III (oxycodona, Oxycontin , disponibil in 4 concentratii - 10, 20, 40 si 80 mg; morfina retard, MST Continus , cu 5 concentratii - 10, 30, 60, 100 si 200 mg; morfina cu eliberare imediata Sevredol 10 si 20 mg; fentanyl), in asociere sau nu cu non-opioide sau analgezice adjuvante, sunt recomandate pentru durerea severa, persistenta. Prin aceasta abordare practica se obtine un control al durerii la aproximativ 88% din pacientii cu cancer. Ceea ce marcheaza o diferenta semnificativa fata de anii trecuti este faptul ca incepand cu anul 2005 datorita aparitiei pe piata a mai multor produse opioide, este posibila rotatia de la un opioid la altul in cazul in care nu se mai obtine raspuns terapeutic sau efectele adverse ingreuneaza tratamentul. Trebuie sa amintim ca produsele mai noi, Oxycontin prezinta, fata de morfina, mai multe beneficii cum ar fi: un debut rapid (in mai putin de 1 ora), o durata de 12 ore a analgeziei si de asemeni actiune pe componenta neuropata a durerii prin mecanism pe receptorii m si k . Aceasta proprietate determina o mai buna analgezie pacientilor cu durere datorata cancerului, pentru ca asa cum se stie durerea din cancer are mai multe componente, printre care si durerea de tip nociceptiv. Tot mai mult se discuta despre introducerea treptei 4 in tratamentul durerii, si anume "interventional step". Aceasta in cazul durerii necontrolate prin tratamentul analgezic conventional, cum este durerea neuropata si durerea asociata cu afectarea osoasa. Fiecare pacienta trebuie evaluata din punctul de vedere al stadiului bolii, raspunsul la tratament si aplicarea multiplelor metode terapeutice.Pacientele care continua sa prezinte durere severa dupa tratamentul sistemic cu opioizi, in doze optime, pot fi considerati candidate pentru tratamentul interventional al durerii, cum este analgezia intraspinala sau blocajul neurolitic.
Este foarte important ca metodele de tratament, medicatia sistemica sau tehnicile interventionale, sa fie explicate in detaliu pacientilor, cu discutarea riscurilor si al beneficiului terapeutic, ca si posibilitatile si durata de raspuns. Orice plan de tratament al durerii trebuie conceput pe baza acordului bolnavului, in concordanta cu asteptarile acestuia privind rezultatul tratamentului, dar trebuie luati in calcul si factori cum sunt statusul de performanta, nivelul de calitate a vietii si costul tratamentului. La pacientii in stadii terminale, medicatia analgezica conventionala si chiar terapia analgezica invaziva pot sa nu obtina controlul adecvat al durerii. Optiuni pentru aceasta faza includ infuzia subcutanata de opiacee si/sau sedative. In aceste cazuri, este foarte important de diferentiat accentuarea durerii de delir, caz in care evident escaladarea dozei de opiacee nu isi are rostul, iar utilizarea de haloperidol si corticosteroizi se impune. Programele de tratament paliativ pentru ingrijirea bolnavilor cu cancer in faza terminala trebuie dezvoltate si in Romania pe scara nationala, atat ca tratament in regim de internare in centre specializate, cat mai ales sub forma ingrijirilor la domiciliu, "home hospice". Medicii oncologi din ambulator trebuie sa evalueze nevoile pacientului si ale familiei acestuia si sa discute toate optiunile terapeutice. Pe langa tratamentul durerii, tratamentul paliativ cuprinde si controlul altor simptome asociate cu durerea intratabila din cancer, cum sunt cele de ordin fizic si psihologic, dar si religios si spiritual.
O buna relatie de comunicare medic-pacient este o parte esentiala a tratamentului durerii cronice din cancer. Medicul oncolog trebuie sa tina seama si de factorii psihologici asociati cu durerea cronica, cum sunt: depresia, lipsa de ingrijire personala sau din partea familiei, stres-ul social al pacientului. Dezvoltarea increderii pacientului in medicul curant imbunatateste considerabil complianta bolnavului la tratament. In plus, sunt alti factori care contribuie la aceasta, cum ar fi:
buna relatie medic-pacient
In acelasi timp trebuiesc eliminati factorii care contribuie la scaderea compliantei pacientului la tratament:
De asemeni, este necesar sa tinem cont in stabilirea planului de tratament al durerii in cancer si de faptul ca un nivel scazut socio-economic si lipsa educatiei sunt reale bariere in eficacitatea tratamentului. Astfel, o parte din acesti pacienti au credinte proprii privind tratamentul medicamentos si frecvent nu urmeaza medicatia analgetica prescrisa. In calea eficacitatii tratamentului antialgic stau si falsele credinte cum sunt:
Administrarea opoidelor
Pentru a calma durerile intense si rebele se foloseste morfina. Morfina este un analgezic puternic, ce face parte din familia opioizilor. Este un medicament de origine naturala, produs din sucul de mac. Familia analgezicelor opioide este destul de numeroasa. Unele (fentanilul, sufentanilul, remifentanilul) sunt folosite in anestezie: datorita lor nu simtiti durere in timpul interventiei chirurgicale.
Altele (morfina, codeina, promedolul, omnoponul) sunt utilizate pentru tratarea durerilor intense dupa operatii sau la pacientii cu durere cronica. Dar cea mai importanta utilizare medicala morfina o are in ameliorarea durerilor asociate cancerului. Morfina este un medicament mai neobisnuit din cauza naturii "duale": pe de o parte, este recunoscut de catre Organizatia Mondiala a Sanatatii drept un medicament esential si indispensabil tratamentului durerii. Pe de alta, toata familia opioizilor se afla sub incidenta Conventiei Unice asupra Drogurilor, deoarece utilizarea nemedicala produce daune majore sociale si individuale. Acest lucru impune respectarea unui regim special de evidenta, securitate si prescriere a medicamentului. Morfina este produsa sub forma de fiole (pentru administrare subcutana, intra-venoasa, intraarticulara, rahidiana), pastile (capsule, comprimate) si solutie buvabila. Pastilele si solutia buvabila poarta denumirea de "forme de administrare orala". Datorita lor se evita injectile. Formele orale de Morfina se impart in cele cu actiune imediata (efectul analgezic apare rapid, dar si trece rapid) si lenta (efectul apare mai tarziu, dar se mentine timp de 12-24 ore). Ele permit alegerea unei doze individuale pentru fiecare pacient, in functie de intensitatea durerii de fond si de orele aparitiei puseelor dureroase. Alte analgezice opioide au forme de administrare trans-cutanata (Durogesic) sau transmucozala. Aplicarea unui plasture Durogesic pe piele asigura o analgezie de calitate timp de 3 zile. Trei zile fara durere pentru o persoana bolnava de cancer este extrem de important!
Formele orale de analgezice opioide (capsule, comprimate) trebuie inghitite cu apa. Nu trebuie in niciun caz sa le taiati, mestecati sau sa le striviti. Unele medicamente, numite "cu eliberare prelungita", sunt concepute pentru o eliberare progresiva a produsului activ. Cu distrugerea structurii lor, riscati de a provoca o eliberare masiva, brutala a componentelor active, cu aparitia unor consecinte grave (depresie respiratorie, somnolenta profunda, pierderea cunostintei). Pentru alte medicamente, capsula este un invelis de protectie a medicamentului, care, odata deteriorata, poate provoca inactivarea, sau, din contra, eliberarea medicamentului. In ambele cazuri, nu va fi posibil de atins efectul farmacologic dorit, ci veti obtine doar efecte nedoride
Inceperea efectului este diferita, in dependenta de forma medicamentoasa administrata: de cca 15-20 minute pentru forma orala cu eliberare imediata, de cca 5 min. - pentru injectia intravenoasa sau de 10-15 min - pentru administrarea sub piele. Injectiile intramusculare trebuiesc evitatate, deoarece sunt sursa de complicatii: hematoame, infectii si dureri la locul injectarii. Pentru formele cu actiune mai indelungata (ce actioneaza ≥12 ore), inceperea actiunii medicamentului poate varia intre 45 min-2 ore.
Un loc special in tratamentul durerii il, ocupa preparatul Oxycontin , introdus recent pe piata romaneasca, sub forma de comprimate filmate de 10, 20, 40 si 80 mg cu eliberare controlata. Acest medicament este un analgetic de treapta II/III, putand fi introdus inca de la inceput in tratamentul paliativ al durerii. Prezinta o biodisponibilitate orala buna, mai ridicata decat cea a oxycodonei normale, concentratia plasmatica maxima fiind atinsa in 1-1 ore. Eliberarea substantei active din comprimat este bifazica. Initial, eliberarea este rapida, asigurand o instalare precoce (45 de minute la majoritatea pacientilor) a analgeziei, aceasta fiind urmata de o eliberare controlata, ce asigura durata de actiune de 12 ore. In asociere cu co-analgezice asigura un raspuns mai mare de 50% pe scala VAS, la majoritatea pacientilor, dupa 24-48 de ore. Efectele secundare sunt identice majoritatii opioidelor puternice de genul morfinei (in general constipatie, prurit, somnolenta), dar ele dispar in timp ca urmare a tahifilaxiei sau prin folosirea unui tratament simptomatic asociat adecvat. In practica, singurul lucru care poate limita doza maxima administrata sunt efectele secundare netratabile. Astfel, Oxycontin se impune ca o terapie eficienta, comod de administrat, ce se alatura arsenalului analgetic deja aflat la dispozitia medicului oncolog. In contextul aprobarii noilor legi de eliberare a stupefiantelor, el va putea fi administrat in deplina siguranta si de medicii de familie.
Efecte secundare
Administrarea opioidelor, cum ar fi morfina si hidrocodona, amelioreaza eficient durerea. Unele persoane sunt speriate in legatura cu administrarea acestor medicamente, deoarece acestea se tem pentru ca s-ar putea sa devina dependente de ele. Nici Morfina, nici celelalte analgezice opioide nu provoaca dependenta cand sunt utilizate fie si timp indelungat, conform indicatiei si prescriptiei
Daca nu este tratata prompt si eficient, durerea din cancer, poate afecta calitatea vietii. prin: depresie ,inapententa ,ingrijorare , stres,retragerea sociala, ineficienta terapiei
Medicatia antialgica poate determina efecte secundare. De exemplu, opiaceele pot cauza somnolenta, constipatie, greata si varsaturi. Medicamentele (AINS), inclusiv aspirina, pot determina afectare digestiva, inclusiv hemoragii digestive
Inainte
de inceperea tratamentului cu anumite medicamente, pacientul trebuie sa consulte medicul sau despre efectele secundare ale
acestora.
se interzice administrarea medicatiei de la alt
pacient. Medicamentele actioneaza diferit pentru fiecare pacient, astfel incat
cea mai buna alegere terapeutica in cazul unui pacient poate fi daunatoare
pentru altul;
Analgezicele opioide pot da rareori episoade de slabiciuni. Cel mai des, aparitia unei slabiciuni este datorata altor medicamente, sau oboselii cronice, sau datorita unor factori psihologici. In toate cazurile, discutati cu medicul Dvs, pentru a gasi cauzele concrete ale aceste slabiciuni si de a le elimina.
MORFINA INTRANAZAL ARE EFECT COMPARABIL CU ADMINISTRAREA I.V.
Forma intranazala de morfina
(Rylomine, Javelin Pharmaceuticals) produce o analgezie similara cu morfina
i.v., dar mai usor de administrat si mai sigura pentru tratarea durerii
postoperatorii moderat-severe. ( 22 nd Annual Meeting
of the American
Efectele adverse locale asociate cu administrarea nazala sunt blande si includ gust neplacut, congestie si disconfort nazal, iritatia gatului, stranut si rinoree. Efectele adverse locale asociate cu administrarea i.v. includ arsuri la locul perfuziei, prurit si urticarie. Efectele adverse generale produse de morfina, indiferent calea de administrare, sunt corelate cu doza si corespunzatoare cu efectele farmacologice ale morfinei, inclusiv sincopa, ameteli, greata si sedare.
Spray-ul nazal poate fi autoadministrat usor in locul unui aparat complicat pentru analgezie controlata de pacient (PCA) care poate fi programat eronat. Se intentioneaza sa se produca un dispozitiv care sa livreze 7 mg/doza. Potentialul de abuz este practic zero deoarece maximum livrat cu dispozitivul este 20 mg, iar mucoasa nazala pastreaza doar o cantitate limitata, restul scurgandu-se.
Tratamentul cu analgezice opioide poate produce somnolenta. Acest risc este mai exprimat in primele 2-3 saptamani
Tratamentul durerii prin acupuctura
Metoda chineza utilizeaza o stimulare manuala a acelor care consta intr-o miscare alternativa , rotatorie de joasa frecventa.Metoda de electroacumpunctura cconsta in simularea electrica a acelor utilizandu-se tehnici:
stimularea electrica cu frecventa joasa (2-4Hz) si cu intensitate reglabila astfel incat sa provoace secuse musculare ritmice si o senzatie dezagreabila la limita durerii.Punctele de stimulare sunt punctele motorii (puncte care stimulate produc cel mai usor contractia musculara)
stimularea electrica cu frecventa inalta (> 100Hz) utilizandu-se hipoalgezia si nu analgezia.Efectul este mai evident la nivelul teritoriilor cutanate.Dupa stimularea cu inalta frecventa hipoalgezia este de regula imediata ,localizata in directa corespondenta segmentara cu locul stimularii
Tratamentul cu electroacupunctura are doua posibile baze fiziologice
efectele inhibatoare exercitate asupra durerii de catre fibrele senzitive cu diamentru mare.Acest lucru a fost demonstrat prin inregistrari electro-fiziologice ale caii aferente
o alta baza fiziologica sustine ca electroacupunctura este responsabila de eliberarea in trepte de peptide morfinomimetice endogene(enkefaline, endorfine).Aceste mecanism ar demonstra durata limitata a hipoalgeziei acupunctural si neconcordanta segmentara intre punctul stimulat si zona cutanata hipoalgica
Radioterapia
Radioterapia este o metoda precisa care controleaza cantitatea de radiatii pentru a trata diferite afectiuni, mai ales cancerul. De regula, razele-x sunt transmise cu ajutorul unui aparat, care tinteste partea corpului care necesita tratament. Radioterapia este mai mult o metoda ajutatoare, deoarece in marea majoritate a cazurilor este folosita impreuna cu alte metode de tratament, ca de exemplu chimioterapia, sau interventiile chirurgicale pentru inlaturarea tumorii. In cazul unei persoane care sufera de cancer, tratamentul trebuie inceput imediat ce diagnosticul a fost pus, deoarece nu toate persoanele raspund pozitiv la aceasta forma de tratament. Perioada tratamentul depinde de timpul de cancer sau de afectinea de care suferi si de necesitatea unei alte metode de tratament: chimioterapia sau interventia chirurgicala. In cazul unor pacienti, radioterapia este folosita pentru a micsora tumorile inainte de a fi inlaturate prin interventie chirurgicala, sau pentru a ameliora durerea si simptomele afectiunii. De asemenea, radioterapia poate veni in ajutorul altor metode de tratament (chimioterapie), sau poate distruge celulele cancerose care raman in organism, in urma inlaturarii unei tumori.
Radioterapia se poate face la 3 nivele:
a)radioterapia postoperatorie
b)radioterapia primara
c)radioterapia paleativa
Radioterapia de paleatie
La fel ca in cazul altor neoplazii in formele disseminate de cancer mamar aceasta metoda de radioterapie poate ameliora ,desii pentru o perioada scurta de timp, calitatea vietii prin controlul simptomelor datorate tumorii primitive sau /si al metastazelor.In formele metastatice de boala radioterapia poate fii util in ameliorarea durerilor cauzate de metastazele osoase (20-30Gy) fiind un tratament mai eficace decat terapia sistemica
Efecte adverse
Efectele secundare apar deoarece prin radioterapie pot fi afectate si celulele sanatoase, astfel acestea au nevoie de timp pentru a se regenera. Unele persoane pot prezenta efecte secundare cand urmeaza tratamentul, dar totul depinde de cat de repede celulele sanatoase se regenereaza.
Oboseala
Te vei simti obosit/a in timpul si dupa tratament, dar aceasta stare dispare la
scurt timp dupa terminarea procedeului. Uneori, radioterapia poate cauza
anemie, fapt cate care conduce la declansarea starii de oboseala. Acest fapt se
intampla cand prea multe celule din sange sunt distruse si, astfel prin
organism trece o cantitate mai mica de oxigen. In timpul tratamentului sunt
facute periodic teste de sange, iar daca este
depistata o anemie severa este recomandata transfuzia de sange, pentru ca
celulele sanatoase din sangele transfuzat sa le inlocuiasca pe cele afectate.
.
Leziuni ale pielii
In cazul unei radioterapii extrene, pielea se poate
irita si pot aparea unele rani in zonele unde a avut loc tratamentului.
Personalul care iti face radioterapia te va invata cum
trebuie sa ai grija de piele in timpul tratamentului. Daca pielea prezinta
rani, incearca sa nu o mai iriti. Evita sa folosesti un sapun parfumat pe zona afectata. De
asemenea, ar trebuie sa iti feresti pielea de vant si
sa folosesti o crema cu factor de protectie ridcat pentru a proteja pielea in
timpul expunerii la soare.
.
Greturi
Unele persoane se pot simti foarte rau la inceputul tratamentului, in timp ce altele se simt rau in timpul tratamentului, dar dupa ce
acesta a fost terminat. Daca greturile devin o problema
in timpul tratamentului, doctorul trebuie sa iti recomande niste medicamente
care sa controleze aceasta stare.
Pierdereaa
parului
Radioterapia poate conduce la pierderea parului. De regula, pierderea parului este temporara si acesta va incepe din nou sa creasca la
cateva luni de la terminarea tratamentului.
.
Pierderea apetitului
Combinatia dintre starea de rau si oboseala din timpul radioterapiei poate duce
la pierderea apetitului. Se poate sa ai probleme si cu
inghititul daca tratamentul urmat este realizat la nivelul capului, gatului sau
pieptului. Pentru rezolvarea acestei probleme, ori incerci sa
mananci cate putin de mai multe ori pe zi, ori vorbesti cu radioterapeutul
pentru a te indruma catre un nutritionist.
Afecteaza
sexualitatea si fertilitatea femeilor
Radioterapia poate duce la pierderea apetitului sexual, mai ales daca resimti
si alte efecte secundare cum ar fi: oboseala, greturi, anxietatea.
Majoritatea efectelor secundare dispar dupa cateva zile dar unele simptome, precum oboseala, pot disparea chiar si dupa cateva luni. Dupa tratament trebuie sa mergi periodic la medic pentru observarea progresului datorat tratamentului dar si pentru verificarea starii generale de sanatate.
Alte metode terapeutice
aromoterapia este o metoda care utilizeaza aroma produselor pe baza de uleiuri (uleiuri esentiale) extrase din flori, frunze, tulpini, scoarta de copac, coaja unor fructe sau radacini. Aceste uleiuri sunt amestecate cu alte substante (ca de exemplu, ulei, alcool sau diverse lotiuni) si aplicate la nivelul tegumentului, pulverizate in aer sau folosite pentru infuzie
- terapia complementara denumita 'Healing Touch' cumuleaza mai multe tehnici recunoscute in domeniu (atingere delicata sau lucrul deasupra corpului), avand ca scop reducerea stresului, relaxarea, diminuarea durerii, recuperarea post-operatorie, rezolvarea problemelor emotionale, diminuarea simptomelor provocate de cancer,
- meditatia este o metoda prin care pacientul isi induce o stare de pierdere partiala a constientei, de obicei concentrandu-se asupra unor idei care ii induc o stare de calm si de claritate a viziunilor despre viata;
-yoga reprezinta un program de meditatie care include exercitii ce imbunatatesc flexibilitatea si respiratia, scad stresul si mentin starea de sanatate.
Controlul durerii din cancer depinde de pacient, de afectiunea acestuia si de starea sa de spirit. Comunicarea cu echipa medicala determina un control mai eficient al durerii din cancer. Pentru pacientii cu cancer este normal un sentiment de neliniste sau chiar depresie in legatura cu starea lor de sanatate. Durerea poate determina sentimente de descurajare, neajutorare si deznadejde. Se recomanda consultul echipei medicale privind durerea din cancer si sentimentele traite de bolnav. Pacientul se poate adresa, pentru ajutor in aceasta privinta, la organizatiile pentru lupta impotriva cancerului. De asemenea, pacientul poate comunica cu alte persoane afectate de cancer, care ii pot da sfaturi utile privind controlul durerii si trecerea peste unele momente dificile.
Calmarea suferintei ramane un scop distinct si adesea constitue un deziderat independent de prelungire a vietii deoarece prelungirea vietii fara asigurarea unui confort este defapt prelungirea mortii.
BIBLEOGRAFIE:
"ONCOLOGIE GENERALA" DR. SZEKELY CSABA
"VADEMECUM IN CANCEROLOGIE" DR. THEODOR BAN

Vizualizari: 3151
Importanta: ![]()
Termeni si conditii de utilizare | Contact
© SCRIGROUP 2024 . All rights reserved