| CATEGORII DOCUMENTE |
| Alimentatie nutritie | Asistenta sociala | Cosmetica frumusete | Logopedie | Retete culinare | Sport |
NOTIUNI GENERALE
Electrocardiograful inregistreaza dinamica vectorilor de activitate electrica a inimii in functie de timp, intr-un sistem de axe ortogonal, in care pe abcisa este inscris timpul iar pe ordonata, amplitudinea vectorilor.
Hartia electrocardiografica este impartita prin linii orizontale si verticale groase si subtiri in patrate mari ( 5mm x 5mm) si in patrate mici (1mm x1mm).
Viteza de derulare a hartiei este in general de 25 mm/sec. La aceasta viteza intre 2 linii subtiri verticale se scurge un interval de timp de 0,04 sec iar intre 2 linii groase, de 0,2 sec.
Se folosesc viteze mai mici de derulare a hartiei electrocardiogrfice (10m m/sec) pentru monitorizarea tulburarilor de ritm. Timpul intre doua linii subtiri verticale este de 0,1 sec.
Se folosesc viteze mai mari (50 mm/sec) de derulare a hartiei pentru aprecierea morfologiei undelor. La aceata viteza timpul scurs intre doua linii subtiri verticale este de 0,02 sec.
Cunoasterea timpului scurs intre liniile de caroiaj ale hartiei electrocardiografice pentru diferite viteze de derulare a acesteia este utila la masurarea duratei undelor si a intervalelor.
ETALONAREA APARATULUI.
Pe verticala, 10mm=1mv; ascensiunea undelor de la linia izoelectrica pana la nivelul maxim trebuie facuta in cel mult 0,01-0,02 sec.
Overshooting= supraestimarea marimii deflexiunilor, atunci cand standardul nu este dreptunghiular, ci inregistreaza un varf pe panta ascendenta
Overdamping= subestimarea marimii undelor , cand standardul este cu colturile rotunjite.
SISTEMUL DE DERIVATII
Variatiile de potential create de activitatea electrica a inimii sunt culese de 2 electrozi si inregistrate grafic. Lagatura dintre cei 2 electrozi se numeste derivatie.
Cand nu exista diferenta de potential intre electrozii unei derivatii, aparatul inregistreaza o linie dreapta, numita linie izoelectrica.
Fata de aceasta linie, diferentele de potential se inscriu ca deflexiuni pozitive sau negative, in functie de raportul vectorilor cu electrodul explorator.
Un vector este inregistrat ca o unda pozitiva intr-o derivatie daca se indreapta catre polul pozitiv al acelei derivatii.
Un vector este inregistrat ca o unda negativa intr-o derivatie daca se indeparteaza ("fuge") de polul pozitiv al acelei derivatii.
De fapt se inregistreaza proiectiile vectorilor asociati dipolilor electrici cardiaci in cele 3 planuri ale spatiului: frontal, orizontal si sagital.
Marimea acestor proiectii depinde de cosinusul unghiului format de vectorui cu planul respectiv. Marimea deflexiunilor este maxima atunci cand vectortul este paralel cu derivatia respectiva ( cos 0=1).
Cand vectorul de activitate cardiaca este perpendicular pe axul derivatiei, el se proiecteaza punctiform pe aceasta (cos90=0)
Derivatiile sunt :
unipolare: unul dintre electrozi este plasat in campul electric al dipolului iar celalalt la distanta mare sau intr-un plan perpendicular pe planul dipolului. Electrodul aflat in planul dipolului este electrodul pozitiv si se numeste electrod explorator iar cel indepartat, electrod indiferent.
bipolare : ambii electrozi sunt situati in campul electric al dipolului.
Derivatiile bipolare inregistreaza proiectiile vectorilor de activitate cardiaca in plan frontal. Ele sunt:
D1=uneste bratul drept (pol negativ) cu bratul stang ( pol pozitiv)
D2=uneste bratul drept (pol negativ) cu piciorul stang ( pol pozitiv)
D3=uneste bratul stang ( pol negativ) cu piciorul stang ( pol pozitiv).
Derivatiile unipolare ale membrelor inregistreaza proiectiile vectorilor de activitate cardiaca tot in plan frontal. Ele sunt:
aVR=electrod explorator pe bratul drept
aVL= electrod explorator pe bratul stang
aVF= electrod explorator pe piciorul stang
Intrucat aparatul amplifica curentii inregistrati, derivatiile unipolare ale membrelor se noteaza aV ( augmented volt).
Derivatiile unipolare precordiale inregistreaza proiectiile vectorilor de activitate cardiaca in plan orizontal. Ele sunt:
V1=spatiul lV intercostal drept, parasternal
V2=spatial lV intercostals stang, parasternal
V3=jumatatea distantei intre V2 si V4
V4=spatiul V intercostal stang, pe linia medioclaviculara
V5=intersectia liniei orizontale duse prin V4 cu linia axilara anterioara
V6= intersectia liniei orizontale duse prin V4 cu linia axilara medie
V7= intersectia liniei orizontale duse prin V4 cu linia axilara posterioara
V8= intersectia liniei orizontale duse prin V4 cu verticala coborata din varful scapulei stangi
V9= jumatatea distantei dintre V8 si coloana vertebrala
Derivatii suplimentare
Derivatiile drepte: V3R, V4R, . V9R sunt simetrice cu V3, V4, .V9, asezate pe hemitoracele drept. V2R coincide cu V1.
Derivatiile precordiale inalte:
X= electrozi pecordiali asezati cu un spatiu intercostal mai sus
Y= electrozi precordiali asezati cu 2 spatii intercostale mai sus
Derivatia Lian foloseste electrozii derivatiei D1. Electrodul de pe bratul
drept se aseaza in spatial lll intercostal drept, parasternal, iar cel de pe
bratul stang, la nivelul apexului. Evidentiaza mai bine unda de activitate
atriala
Derivatiile esofagiene Voe. Cifrele arata distanta in cm intre electrodul explorator intraesofagian si arcada dentara.
Voe 15-25 reflecta activitatea electrica atriala
Voe 25-35 reflecta activitatea electrica atrio-ventriculara
Voe 40-50 reflecta activitatea electrica ventriculara
Fiecare derivatie exploreaza activitatea electrica a unei anumite zone din miocard.
Peretele lateral = D1,aVL, V5-V6
Peretele inferior, diafragmatic = D2, D3, aVF
Peretele posterior = V7-V9; indirect, V1-V2
Septul interventricular si apexul=V3-V4
Baza cordului=aVL, derivatiile inalte x si y
Ventriculul drept= V1-V2, derivatiile drepte VR
Regiunea endocavitara, (de care "fug" toti vectorii electrici ventriculari)=aVR
* Pe cordurile verticalizate devin derivatii endocavitare aVL si V1
Nu exista derivatii care sa exploreze direct planul sagital.
ELECTROCARDIOGRAMA NORMALA
Traseul ECG este format din ;
Unde, caracterizate prin durata, amplitudine, forma, sens, suprafata;
Segmente, liniile dintre 2 unde. Se caracterizeaza prin durata si pot fi izoelectrice (la acelasi nivel cu segmental de referinta T-P), supra sau subdenivelate.
Intevale: unde + segmente; se caracterizeza prin durata
A interpreta o ECG presupune a stabili:
ritmul
frecventa
pozitiile electrice ale inimii
analiza undelor si a intervalelor
1.RITMUL CARDIAC
Ritmul sinusal este definit prin prezenta undei P cu urmatoarele caracteristici:
Unda P de propagare anterograda :
1.obligatoriu pozitiva in D1, D2, V3-V6
2. obligatoriu negativa in aVR
3. variabila ( pozitiva, difazica, aplatizata sau negativa) in D3, aVL, aVF, V1, rar V2, in functie de axul undei P in planul frontal
Morfologia undei P constanta in aceeasi derivatie
Frecventa undelor P intre 60-100/min
Intervalul P-P constant sau variabil cu cel mult 0,16 sec
Interval P-QRS constant, 0,12-0,21 sec (cu conditia sa nu coexiste tulburari de conducere atrio-ventriculara)
2.FRECVENTA CARDIACA.
Stabilirea frecventei cardiace se face numarand patratele mici dintre doua complexe QRS succesive. Cand hartia se deruleaza cu 25mm/sec, un patrat mic corespunde cu 4 sutimi de secunda. Intr-un minut sunt 6000 sutimi de secunda, deci frecventa cardiaca este de
6000/4 x nr patrate mici dintre 2 complexe QRS successive =
1500/ nr patrate mici intre 2 complexe QRS succesive
Metoda rapida de stabilire a frecventei cardiace consta in numararea patratelor mari dintre 2 complexe QRS succesive:
cand cele 2 complexe QRS sunt separate de un patrat mare, frec venta lor este de 300/minut.
cand cele 2 complexe QRS sunt separate de 2 patrate mari, frecventa lor este de 150/min
cand cele 2 complexe QRS sunt separate de 3 patrate mari, frecventa lor este de 100/min
cand cele 2 complexe QRS sunt separate de 4 patrate mari, frecventa lor este de 75/min
cand cele 2 complexe QRS sunt separate de 5 patrate mari, frecventa lor este de 60/min, etc.
Cand frecventele atriala si ventriculara sunt diferite, ele se calculeaza separat.
Cand ritmul este neregulat, se face media aritmetica a 3-5 cicluri.
POZITIILE ELECTRICE ALE INIMII
Se refera in general la complexul QRS, dar se pot stabili si pozitiile electrice ale undelor P si T. Stabilirea pozitiei electrice se face in cele 3 planuri ale spatiului, frontal, orizontal si sagital.
Planul frontal
Se determina pozitia electrica a proiectiei vectorului QRS in planul frontal, considerand ca acest vector se roteste in jurul axului antero-posterior, perpendicular pe planul dat.
O data cu aceasta rotirea, pozitia electrica a QRS se modifica intre orizontal si vertical.
Stabilirea pozitiei electrice in plan frontal se face in derivatiile bipolare si unipolare ale membrelor.
Ea se poate exprima fie prcis, in grade, fie aproximativ, dupa aspectul QRS in aVL si aVF.
Calcularea in grade a axului electric al QRS se face folosind sistemul hexaaxial Bayley. Acesta deriva din triunghiul echilateral Eindhoven, format din derivatiile D1, D2 si D3, in centrul caruia se considera ca se afla cordul.
Cercul circumscris acestui triunghi are jumatatea inferioara gradata pozitiv si pe cea superioara, negativ.
Daca cele 3 laturi ale triunghiului, reprezentand axele celor 3 derivatii D1, D2 si D3 sunt deplasate printr-o miscare de translatie in centrul cercului circumscris, se obtine un sistem triaxial, in care
Adaugand axele derivatiilor unipolare ale membrelor, se obtine sistemul hexaaxial, in care
aVL are axa orientata de la +150˚ la - 30˚ si inregistreaza deflexiuni pozitive cand vectorul QRS se indreapta spre - 30˚ (bratul stang);
aVF are axa orientata de la -90˚ la +90˚ si inregistreaza deflexiuni positive cand vectorul QRS se indreapta spre +90˚(piciorul stang);
aVR are axa orientata de la -150˚ la +30˚ si inregistreaza deflexiuni pozitive cand vectorul QRS se indreapta spre -150˚(bratul drept)
Cercul care circumscrie acest sistem hexaaxial este impartit in 4 cadrane:
Se observa ca derivatiile sunt perpendiculare intre ele doua cate doua:
-120˚ aVR -150˚ 180˚ +150˚ D3 +120˚ aVF +90˚ +60˚ D2 +30˚ D1 0˚ aVL -30˚ -60˚ -90˚ cord
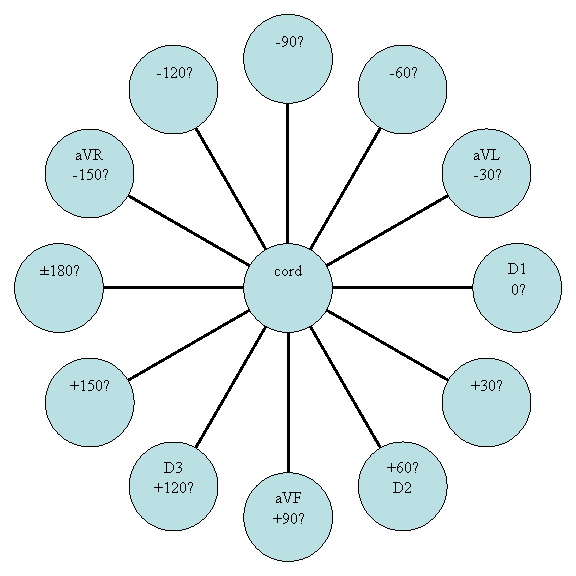

Daca intr-o derivatie complexul QRS este echidifazic, vectorul sau este perpendicular pe axa acelei derivatii. El este paralel cu axa derivatiei perpendiculare pe derivatia in care complexul QRS este difazic. Amplitudinea sa maxima se inscrie in derivatia cu care este paralel.
De exemplu, daca QRS este difazic in:
Cand nu gasim nici o derivatie in care complexul QRS sa fie echidifazic, cautam 2 derivatii in care amplitudinea complexului QRS sa fie egala ( chiar daca nu are aceeasi polaritate). Axa QRS este paralela cu bisectoarea unghiului format de acele 2 derivatii.
Cand gasim ≥3 derivatii in care complexul QRS este echidifazic, consideram axa in plan frontal nedeterminabila. Aceasta situatie se intalneste in emfizemul ulmonar si in cordul plmonar.
Determinarea axei QRS in plan frontal prin compararea aspectului complexului in aVL si in aVF.
Se descriu mai mule pozitii ale inimii:
Orizontala: R aVL si S aVF; corespunde cu o axa >0˚ ;
Semi-orizontala : R aVL si complex echidifazic in aVF: corespunde unei axe de 0˚
Intermediara: complexe positive in aVL si aVF; corespunde unei axe de 30˚
Semiverticala : complex echidifazic in aVL si R aVF; corespunde unei axe de aproximativ 60˚
Verticala: S aVL si R aVF; corespunde unei axe la dreapta fata de + 75˚
Axa normala a QRS este in cadranul l, intre 0˚ si +90˚, cu limite admise intre+105 si -30˚
Variatiile fiziologice ale axei QRS in plan frontal sunt date de :
Varsta; prima luna de viata, axul QRS este la ≥110˚; el se deplaseaza spre cadranul l ulterior
Adult<40 ani: axa QRS este spre+90˚
Adult > 40 ani: axa QRS este spre 0˚
Greutatea corporala: mica: axa QRS este spre +90˚
mare: axa QRS este spre 0˚
Pozitia: ortostatismul verticalizeaza axa QRS
Miscarile respiratorii: inspirul profound verticalizeaza axa QRS
Variatii patologice
Axa QRS 0˚ -30˚ poate apare in: HVS, BRS
Axa QRS > -30˚ ( sau, dupa altii, -45˚ ) : hemibloc antero-superior;
Axa QRS +90˚ + 110˚: HVD, BRD, BPCO
Axa QRS >110˚ : hemibloc postero-inferior, HVD, BRD, BPCO
Axa QRS in cadranul lll : dextrocardie, inversare de electrozi
In acelasi mod se pot calcula axele undelor P si T in plan frontal.
Axa undei P in plan frontal este de aproximativ +45˚.
Axa undei T in plan frontal este paralela cu axa complexului QRSsau difera de aceasta cu cel mult 30˚.
Aceasta diferenta se numeste gradient ventricular. Cand diferenta dintre axa QRS si a undei T este mai mare de 30˚, gradientul ventricular este alterat si aceasta semnifica ischemie miocardica.
Planul orizontal.
Pozitia electrica a inimii in plan orizontal se determina in derivatiile precordiale.
Proiectia vectorului QRS in planul orizontal se roteste in jurul axului longitudinal perpendicular pe acest plan fie catre stanga- rotatie orara- fie catre dreapota- rotatie antiorara.
In rotatia orara zona de tranzitie, cu complexe QRS echidifazice, se deplaseaza de la V3-V4 catre V5. Se inscriu complexe rS pana in V4-V5. Rotatia orara apare in HVD, emfizemul pujlmonar .
In rotatia antiorara zona de tranzitie se deplaseaza spre V2. Se inscriu imagini Rs pana in V3-V2. Rotatia antiorara apare in HVS.
Planul sagital
Proiectia vectorului QRS in planul sagital se roteste in jurul unui ax perpendicular pe acest plan. Pozitiile descrise sunt cord cu varful inapoi si cord cu varful inainte.
Pozitia "varf inapoi" se manifesta prin existenta concomitenta a undei s in D1,D2 si D3. Ea apare in HVD, emfizem pul;mopnar.
Pozitia " varf ianinte" se manifesta prin existenta concomitenta a undei q in D1, D2, D3. Ea apare in HVS.
De multe ori nu se poate preciza pozitia cordului in planul sagital.
ANALIZA UNDELOR SI A INTERVALELOR
UNDA P:
Semnificatie : depolarizarea atriala
Durata 0,08-0,11 sec
Amplitudinea maxima (D2) =2,5 mm sau ; variaza in functie de pozitia inimii, gradul de umplere atriala, gradul de fibroza, apropierea de electrozi
Axa: vector orientat de sus in jos, de la dreapta la stanga si dinapoi inainte : intre + 45˚, + 60˚ (0˚ si + 75˚);
Aspect:
obligatoriu pozitiva in D1, D2, V3-V6
obligatoriu negativa in aVR
variabila in: D3 (pozitiva, pozitiv / negativa, negativa)
aVL ( pozitiva, negativ / pozitiva, negativa)
aVF ( pozitiva, pozitiv / negativa, aplatizata)
V1 ( pozitiva,≤ 1,5 mm; pozitiv / negativa, negativa;
deflexiunea negativa ≤ 1mm );
V2 ( pozitiva, difazica , foarte rar negativa )
cu 2 varfuri distantate intre ele cu ≤ 0,03 sec; vizibile in D2 si in
precordialele drepte (V1, V2)
INTERVALUL PR
Semnificatie: timpul de propagare a impulsului prin atrii, nodul AV, fasciculul His si ramurile sale, reteaua Purkinje
Se masoara de la inceputul undei P pana la inceputul complexului QRS, in derivatia cu unda P si complexul QRS cele mai largi
Durata; 0,12-0,20 (0,21) sec; mai scurt la copii si mai lung la varstnici; variabil cu frecventa cardiaca:
mai scurt la frecvente inalte;
mai lung la frecvente joase, cand tonusul vagal este crescut.
Aspect:
izoelectric
subdenivelat, cu <0,8mm ( 0,08 mV) , prin suprapunerea undei de repolarizare atriala Ta ( opusa ca sens undei P), mai ales in tahicardii.
Rar supradenivelat, cu < 0,5 mm ( 0,05 mV)
COMPLEXUL QRS
Semnificatie: depolarizarea musculaturii ventriculare
Nomenclatura: Q= prima unda negativa a complexului QRS
R= prima unda pozitiva a complexului QRS
S= urmatoarea unda negativa din complexul
QRS, precedata de un R
R', R", S', S" = toate celelalte unde pozitive
sau negative din complexul QRS
R crestat= unda pozitiva cu 2 varfuri, neseparate
printr-o deflexiune negativa
QS= complex negativ, fara unda R
r= amplitudine < 5mm
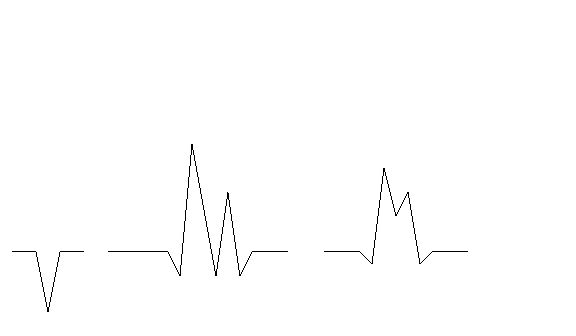

QS q R s R' s' q R crestat s
Axul: in plan frontal: in primul cadran
In plan orizontal: zona de tranzitie normala este la V3-V4
In plan sagital: cel mai adesea nu se poate stabili axul
Derivatiile bipolare si unipolare ale membrelor (standard)
Complex pozitiv sau echidifazic in D2, obligatoriu negativ in aVR si variabil, in functie de axa in planul frontal, in celelalte derivatii.
Cord verticalizat ( tineri, persoane slabe) : QRS echidifazic sau negativ in D1, aVL si pozitiv in D2, D3, aVF
Cord orizontalizat (varstnici, supraponderali); QRS pozitiv sau echidifazic in D2, echidifazic sau negativ in D3, aVF si pozitiv in D1, aVL..
D3: QRS variaza cu miscarile respiratorii
(verticalizare in inspirul profound si disparitia undei Q);
crestaturi frecvente ale complexului, fara semnificatie
Unda Q:
se inscrie in D2, D3 si aVF, cand axa QRS este verticala si in D1 si aVL, cand axa este orizontala
durata: ,0,03 sec ( D3 poate fi 0,04-0,05 sec)
amplitudinea: < 4mm (< 25% din R-ul urmator). D3: poate fi de 5mm si > 25% din R-ul urmator, daca se reduce in inspirul profund si este de durata si amplitudine normala in D2 si aVF.
Unda R:
Amplitudinea maxima : D1=15mm; D2, D3 aVF = 19 mm; aVL=10 mm ( in functie de axa electrica in planul frontal)
Microvoltaj: r < 5mm
Amplitudinea scade cu varsta si cu cresterea in greutate.
Poate apare o unda r terminala in aVR, < 5mm
Unda S:
Amplitudinea : D3, aVL < 9mm; D1, D2 aVF < 5 mm
QS in aVR < 16 mm
Durata complexului QRS : 0,07- 0,10 (0,11) sec
Derivatiile precordiale
V1-V2: rS; r=depolarizarea septala; S= depolarizarea ventriculara; r/S<1; amplitudinea undei r creste progresiv spre V4-V6 si amplitudinea undei S descreste progresiv spre aceleasi derivatii
V2-V3 : R=S; este zona de tranzitie intre aspectul inregistrat in derivatiile drepte si acela din derivatiile stangi;
V4-V6; qRs; q=depolarizarea septala; R= depolarizarea musculaturii ventriculare; s= depolarizarea bazei septului si a ventriculului stang; R/s>1
Unda Q
apare, in ordinea crescatoare a frecventei, in V4, V5 si V6;
durata <0,03 sec
amplitudinea <2mm ( dar, la tineri, poate atinge 3 si 4 mm)
Unda R
Creste in amplitudine de la V1 la V6
In V1 poate exista aspect de QS (r izoelectricS) ;
in V2 este intotdeauna aspect rS
amplitudinea R: V1 <6mm; V4 < 25 mm; V4 > V5 > V6; la tanar este mai mare decat la varstnic.
Unda S
Scade im adancime de la V1 la V6; poate lipsi in V5- V6
Amplitudinea : V1 < 18 mm; V2 < 26 mm; V3 < 21 mm; la tineri poate atinge 30 mm
Amplitudinea S in V1 < 3 mm este patologica
Amplitudinea undei maxime a complexului QRS < 10 mm in toate precordialele = microvoltaj;
Durata QRS
Maxima in V2-V3
0,07-010 (0,11) sec
deflexiunea intrinsecoida in V1 < 0,035 sec
deflexiunea intrinsecoida in V5-V6 < 0,045 sec
deflexiunea intrinsecoida reflecta timpul necesar curentului electric sa strabata musculature ventriculara si sa ajunga sub electrodul explorator. Se masoara de la inceputul complexului QRS pana la ultimul varf al undei R.
D1, D2, aVF
UNDA T
Axa: paralela cu a QRS ( spre stanga, inferior si anterior) sau formeaza un unghi mic ( gradientul ventricular)
Derivatii standard:
T obligatoriu pozitiva in D1, D2 si obligatoriu negativa in aVR
D3 si avL : pozitiva, aplatizata, difazica (pozitiv/ negativa) sau negativa
aVF : pozitiva, rar aplatizata sau difazica
Derivatii precordiale:
obligatoriu pozitiva in V5-V6
pozitiva sau negativa in V1 (50% femei)
pozitiva, foarte rar aplatizata , difazica sau inversata in V2 ( 10%)
exceptional de rar, la tineri, poate fi aplatizata, difazica sau negativa in V3-V4
cand T este negativain V1-V4 la barbatul adult (<1%)= persistenta tipului juvenil
Durata : de obicei nu se determina, fiind greu de precizat debutul si sfarsitul undei
Aspectul: asimetrica:
portiunea initiala a undei T pozitive este concava superior si mai lenta decat cea finala;
portiunea initiala a undei T negative este concava inferior si mai lenta decat cea finala
uneori are doua varfuri, separate intre ele de <0,15 sec.
Amplitudinea:
Derivatii standard:
cea mai inalta amplitudine se inregistreaza in D2 : ≤ 6 mm
la femei amplitudinea T este mai mica decat la barbati
in D1 si D2 amplitudinea T este obligatoriu >0,5 mm
in D3,aVL,aVF amplitudinea undei T poate fi mai mica, mai ales la femei ( 0,1-0,3 mm)
Derivatii precordiale
Amplitudinea maxima este in V2-V3 si scade in precordialele stangi;
la barbatul tanar : 10-14mm, in medie 6 mm;
Amplitudinea scade la barbatul peste 40 ani
La femei, amplitudinea este ≤ 8 mm, in medie 3-4 mm
Amplitudinea minima a undei T trebuie sa fie > 10% din amplitudinea undei R precedente
INTERVALUL QT
Reprezinta durata sistolei electrice ventriculare
Se masoara de la inceputul complexului QRS pana la sfarsitul celei mai largi unde T
Variaza cu frecventa cordului
Este mai lung seara sin somn, din cauza variatiei tonusului vegetativ
QTc=k √RR; k= 0,397 la barbati si 0,415 la femei
UNDA U
Unda de amplitudine mica, pozitiva, situata dupa sfarsitul undei T
Vectorul undei U are aceeasi orientare cu al undei T
De obicei este izoelectrica in D1, aVR, aVL
Poate fi negativa in D3 si aVF
Amplitudine maxima in V2-V3 : <20% din amplitudinea undei T precedente; de obicei este < 2mm
Se vizualizeaza mai bine la ritmurile bradicardice
SEGMENTUL TP= linia izoelectrica de referinta
VARIANTE ALE ASPECTULUI NORMAL
S1S2S3 : vectorii terminali ai complexului QRS, cu originea in tractul de ejectie al VD sau in septul postero-bazal se orienteaza superior si la dreapta.
Apare la aprox. 20% dintre subiectii normali
Dg dif .
|
Varianta normala S1S2S3 |
HVD sau emfizem pulmonar |
Hiperdeviatie axiala stanga |
|
|
R/S in D1 |
>1 |
<1 |
>1 |
|
S 2/S 3 |
>1 |
>1 sau egale |
<1 |
RSR' sau rSr' in V1
R' reflecta depolarizarea tardiva a cristei supraventricularis din VD sau a bazei SIV.
Apare la aprox. 2,4% dintre subiectii normali. Incidenta este mai mare in V3R , V4R , V1x sau y , V2x sau y
Apare mai frecvent aosciat cu anomalii toracice: pectus excavatus;
Dg dif cu HVD sau BRD se face prin:
amplitudinea R < 8 mm
amplitudinea R' < 6 mm
R/S < 1
In aVR se poate inscrie r terminal, normal,
Sindromul repolarizarii precoce
Supradenivelare ST in derivatiile precordiale, mai frecvent V1-V3, la barbati tineri
Aspect concav superior
Urmata de unde T inalte
Supradenivelarea ST/inaltimea T in V6 < 0,25
Subdenivelare reciproca in aVR
De obicei axa QRS in plan frontal este verticala si ritmul este bradicardic
Progresia lenta a undei r in precordiale
Absenta r in V1-V2, mai rar V3-V4 prin :
plasarea electrozilor prea sus
verticalizarea cordului si coborarea diafragmului (emfizem)
Dg. dif. cu- infarctul antero-septal
-rotatia importanta orara (tromboembolism pulmonar)
Inima atletului
Bradicardie sinusala (30-40/min)
Pauze sinusale >2 sec
Bloc atrio-ventricular grad 1, mai rar tip Wenckebach
Hi[ertrofii atriale sau ventriculare
Rtim jonctional
Sindrom de repolarizare precoce
HIPERTROFIILE ATRIALE
HIPERTROFIA ATRIALA STANGA
Criterii de diagnostic:
HIPERTROFIA ATRIALA DREAPTA
Criterii de diagnostic:
Alte conditii in care poate apare o unda P negativa in V1:
Bronhopneumopatia cronica obstructiva (cu sau fara cord pul monar)
Pectus excavatus
PERICARDITE
PERICARDITA ACUTA
Normalizarea segmentului ST;
T pozitiv, dar se poate aplatiza
Aspect pseudonormal
Undele T se negativeaza in toate derivatiile, cu exceptia aVR si V1; amplitudinea undei T negative este mica; uneori unda T devine numai aplatizata, difazica ( pozitiv/negative) sau crestata
Alte modificari ECG:
Microvoltaj : R precordiale <10mm; R in derivatiile membrelor < 5mm; nu se coreleaza cu cantitatea de lichid pericardic
Micorvoltajul QRS se asociaza cu unda P de amplitudine normala
Alternanta electrica a QRS, si/sau a undei P, si/sau a undei T; cand alternanta cuprinde toate undele, este specifica, dar putin sensibila, pentru tamponada
QTc ramane normal, cu exceptia pericarditei post chirurgie cardiaca, cand este alungit
Modificarile ST si T apar in pericarditele acute ;
la copii
virale
bacteriene (purulente)
bacilare ( mai ales modificari de T)
Modificarile ST si T tipice sunt mai rare in pericardita:
neoplazica
uremica
din reumatismul articular acut
dupa IMA: sugestive sunt:
prezenta supradenivelarii ST in derivatiile in care ar trebui sa existe modificari reciproce de faza terminala;
unde T positive in derivatiile und ear trebui sa se negativeze, la 48 ore de la producerea infarctului;
pozitivarea precoce a undelor T negative (evolutie atipica a undei T)
6.Dg. diferential.
|
Modificari |
Pericardita acuta |
IMA |
Repolarizare precoce |
Miocardita |
|
Amplitudinea supradenivelarii ST |
<5mm |
>5mm |
<5mm |
subdenivelare |
|
Forma supradenivelarii |
Convexa superior |
Concava superior |
Convexa superior | |
|
Relatia cu unda T |
separate |
O inglobeaza (unda monofazica) |
separate |
separate |
|
Derivatiile in care apare supradenivelarea |
majoritatea |
Derivatiile directe |
Precordiale drepte |
difuze |
|
Imagine indirecta |
aVR, V1 |
Derivatiile indirecte |
nu |
nu |
|
si T |
Normalizarea ST, apoi negativarea T |
Negativarea T, apoi normalizarea ST |
stabile |
Variabila; coexista aritmii si blocuri |
|
QTc |
normal |
alungit |
normal |
variabil |
PERICARDITA CONSTRICTIVA
Modificari nespecifice:
microvoltaj
T aplatizat, crestat, inversat
Ax QRS la dreapta
Unde Q
Aritmii atriale (fibrilatia atriala, flutter atrial)
SCLERODERMIA: microvoltaj, HVS, HVD
LES : pericardita; IMA (vasculita); bloc total AV congenital la copiii mamelor cu LES
PAN; ischemie, IMA, (vasculita), HVS
POLIMIOZITA si DERMATOMIOZITA : bloc atrio-ventricular; blocuri de ramura ( BRD+BFAS); ischemo-leziune; aritmii supraventriculare si ventriculare
POLIARTRITA REUMTOIDA : pericardita
SINDROM REITER si SPONDILITA ANKILOZANTA : bloc atrio-ventricular gradul 1, tranzitor; blocuri de ramura, hemiblocuri; bloc atrio-ventricular de gradul ll si lll
REUMATISMUL ARTICULAR ACUT : bloc atrio-ventricular gradul l; bloc Wenckebach;
Bloc atrio-ventricular gradul lll ( rar); unde T difuz negative, ritm jonctional accelerat, BRS sau BRD
HIPERTIROIDISM:
tahicardie sinusala ( tineri);
fibrilatie atrilala ( varstnici, mai ales cand creste T3);
bloc atrio-ventricular gradul 1, BRD minor, BFAS;
supradenivelari de ST asemanatoare pericarditei; modificari nespecifice T
HVS, HAD
rar apar: flutter atrial, tahicardie supraventriculara paroxistica, blocuri atrio-ventriculare gradul ll sau lll;
HIPOTIROIDISM:
bradicardie sinusala+ microvoltaj + aplatizarea sau inversarea undei T; undele T negative pot fi adanci
reducerea amplitudinii P
bloc atrio-ventricular gradul 1, blocuri de ram, hemiblocuri
alungire de QTc
tahiaritmii ventriculare ( torsada varfurillor)
supradenivelare ST asemanatoare pericarditei
HIPOCALCEMIA
alungirea QTc
unda U nu se vede
unda T aplatizata, inversata
HIPERCALCEMIA:
QTc scurtat
Blocuri arioventriculare gradul l si ll
Aritmii
BPCO:
Amplitudinea P >2,5mm in D2, D3 sau aVF
Axa undei P la dreapta fata de 80˚
D1: P izoelectric; amplitudinea QRS < 1,5 mm; amplitudinea T < 0,5 mm
Amplitudinea QRS in toate derivatiile membrelor < 5mm
Axa QRS in plan frontal verticalizata ( > 90˚)
Amplitudinea QRS < 5 mm in V5-V6, sau R < 7mm in V5 sau R < 5 mm in V6
R/S <1 in V5-V6
S1,S2,S3, cu R/S <1 in D1, D2 , D3
SINDROMUL DE PREEXCITATIE VENTRICULARA
Este o anomalie congenitala cardiaca in care o parte din miocardul ventricular se activeaza electric precoce, inainte ca stimulul sa ajunga de la atrii la ventriculii prin nodul atrio-ventricular.
Sunt fascicule musculare prezente la fat si care in mod normal dispar dupa nastere.
Proprietati electrofiziologice: viteza de conducere mare si perioada refractara lunga.
Tipuri de conexiuni
Atrio-ventriculare: fasciculul
ParanodaleJames
Atrio-fascicular: fibre Brechenmacher : conecteaxza direct atriul cu fasciculul His;
Nodoventriocular;
Fasciculoventricular
Ultimele 2 tipuri de fibre se numesc fibre Mahaim.
Sindromul WPW
Electrofiziologie:
Curentul de depolarizare ajunge de la atrii la ventriculi initial pe calea rapida, aberanta→ segment PR scurt
In zona din masa ventriculara depolarizata pe aceasta cale impulsul se propaga lent (viteza de conducere mai mica decat prin reteaua Purkinje) → apare unda delta la inceputul complexului QRS.
Unda delta poate fi pozitiva sau negativa intr-o derivatie in functie de locul de insertie al fascicului aberant.
Amplitudinea undei delta este variabila, in functie de masa musculara ventriculara care a fost preexcitata
Daca unda delta este importanta, apar modificari secundare de faza terminala, ce i se opun ca sens
Intre timp, impulsul ajunge la venticuli si pe calea nodului atrioventricular→finalul complexului QRS este normal
Complexul QRS intr-un sindrom WPW este un complex de fuziune
CRITERIILE DE DIAGNOSTIC:
Interval PR < 0,12 sec, cu unda P normala;
Complex QRS larg, > 0,11 sec, prin prezenta undei delta
Unda delta apare ca o linie franta, oblica pe panta initiala a QRS, cu durata de 0,02-0,07sec. Poate lipsi in derivatiile pe care se proiecteaza perpendicular
modificari secundare de faza terminala, ce se opun ca sens undei delta
Efectul concertina: scurtarea progresiva a intervalului PR si alungirea progresiva concomitenta a QRS, prin aparitia undei delta
La 50% dintre bolnavi modificarile apar intermitent
La 30% dintre pacienti durata QRS este normala
Prezenta undei q normale de depolarizare septala in V5-V6 exclude WPW
Polaritatea undei delta ajuta la localizarea fascicului accesor:
Tip A : delta + in V1-V2 si - in V5-V6: fascicul accesor intre AS si VS (50%);
Tip B : delta - in V1-V2 si + in V5-V6: fascicul accesor intre AD si VD, anterior de artera pulmonara ( 20%);
Tip C : delta + in toate precordialele: fascicul accesor posterior, intre atrii si septul ionterventricular (30%)
Semnificatia clinica a sindromului WPW
0,15-0,25% din populatia generala; mai frecvent la barbati
2/3 dintre pacienti nu au boli organice cardiace
poate sa dispara odata cu varsta
se poate asocia cu :
cardiomiopatii obstructive ( $%)
cardiomiopatii dilatative familiale
hipertiroidism
sarcina ( demasca )
prolaps de valva mitrala ( fascicul stang)
anomalia Ebstein (5-10%) (de partea dreapta)
DSA, DSV, coarctatie de aorta
blocuri atrioventriculare sau intraventriculare, tumori cardiace
Diagnosticul diferential
delta + in V1-V2: BRD- dar exista S larg in V5-V6, D1 aVL
HVD- dr exista rotatie orara
Infarct miocardic posterior - dar exista Q patologic in V7-V9
delta - in V1-V2: infarct miocardic anteroseptal- dar faza terminala
BRS- dar aspectul undei delta
HVS- dar criteriile de amplitudine
delta - in diverse derivatii: infarct miocardic cu localizarile respective
Tulburari de ritm in WPW : tulburari de ritm supraventriculare cu frecventa ventriculara inalta
TPSV : 75-80% dintre toate tulburarile de ritm;
mecanism: reintrare folosind anterograd nodul atrioventricular si retrograd calea accesorie (tip ortodromic) → nu apare unda delta in timpul tahicardiei
140-250/min
initiat de EA sau Ev
P' apare dupa QRS; R-P' < P'-R ( circuit ortodromic)
P' apare dupa QRS: R-P' > P'- R, circuitul este antidromic si apare unda delta ( 10%) ; localizarea fascicului accesor este la distanta de nodul atrio-ventricular
Fibrilatie atriala cu frecventa inalta ( 20-35%)
Flutter atrial cu conducere 1:1 ( 7%); in aceste doua tulburari de ritm conducerea anterograda este adesea pe calea accesorie → apare unda delta
Pot exista cai accesorii multiple care favorizeaza tulburarile de ritm
Consecintele aritmiilor din WPW:
Hemodinamice; legate de frecventa inalta: colaps
Aritmice: induc fibrilatie ventriculara
Terapeutice:
sunt favorizate de medicamentele care alungesc perioada refractara a nodului atrio-ventricular si o scurteaza pe aceea a fascicului accesor: digitala, beta-blocantele; blocantele de Ca (verapamil, diltiazem), manevrele vagale;
pot fi tratate cu medicamentele care alungesc perioada refractara a fascicului accesor: antiaritmice la si lll
2. Sindromul LGL
Datorat existentei fibrelor paranodale James, care "sunteaza' nodul atrioventricular, sau fibrelor atrio-fasciculare
CRITERIILE DE DIAGNOSTIC
Diagnostic diferential: ritm jonctional : dar P este negative in D1, D2, aVF si + in aVR
Se asociaza cu :
Datorata fibrelor musculare care leaga nodul atrioventricular sau fasciculele sistemului de conducere cu miocardul ventricular, de obicei pe dreapta.
CRITERII DE DIAGNOSTIC
Interval PR normal
Prezenta undei delta
Unda delta poate sa nu apara in ritm sinusal, ci numai in tahicardie
Tulburari de ritm: tahicardie supraventriculara prin reintrare cu aspect de BRS cu
axul superior; calea anterograda: fibrele mahaim; calea retrograde: ramurile
fascicului His
ARITMII SUPRAVENTRICULARE
Ritmul sinusal este definit prin prezenta undei P cu urmatoarele caracteristici:
Unda P de propagare anterograda :
1.obligatoriu pozitiva in D1, D2, V3-V6
2. obligatoriu negativa in aVR
3. variabila ( pozitiva, difazica, aplatizata sau negativa) in D3, aVL, aVF, V1, rar V2, in functie de axul undei P in planul frontal
Morfologia undei P constanta in aceeasi derivatie
Frecventa undelor P intre 60-100/min
Intervalul P-P constant sau variabil cu cel mult 0,16 sec
Interval P-QRS constant, 0,12-0,21 sec (cu conditia sa nu coexiste tulburari de conducere atrio-ventriculara)
EXTRASISTOLELE SUPRAVENTRICULARE
Criterii de diagnostic:
P asemanator cu P sinusal
P "retrograd", cand:
-are origine atriala inferioara ( P-QRS =0,12sec)
-are origine jonctionala (P-QRS <0,12 sec)
3. P negativ in D1, aVL,V5,V6 cand are originea in atriul stang
QRS larg, de obicei cu aspect de BRD, prin aberatie de conducere
P blocat, neurmat de QRS
Poate fi compensatorie, in extrasistolele supraventriculare "tardive"
Poate fi egala cu un ciclu P-P normal, in extrasistolele supraventriculare
Interpolate (posibile mai ales pe ritm sinusal bradicardic)
Poate fi supracompensatorie, in boala de nod sinusal
TAHICARDIA ATRIALA MULTIFOCALA: in 60-85% cazuri apare in BPCO
RITMUL HAOTIC ATRIAL: aceleasi caractere morfologice cu tahicardia atriala multifocala, dar frecventa ventriculara sub 100/min
WANDERING PACE-MAKER
1.Wandering intrasisnusal: constant
2. Wandering antraatrial: variabil ( se scurteaza progresiv, apoi
creste progresiv)
TAHICARDIA SINUSALA:
* Frecventa maxima admisa, de exemplu la effort, se coreleaza cu varsta:
220-varsta in ani
TAHICARDIA SINUSALA PRIN REINTRARE
BRADICARDIA SINUSALA: frecventa <50/min
TAHICARDIA PRIN REINTRARE ATRIO-VENTRICULARA NODALA (AVNRT)
Nodul atrio-ventricular are 2 tipuri de fibre:
fibre "rapide", situate in portiunea anterioara a septului interatrial
-viteza mare de conducere
-perioada refractara lunga
2. fibre "lente', situate aproape de ostium sinusului coronar
-viteza de conducere mica
-perioada refractara scurta
A.Tipul comun de AVNRT (slow-fast): conducerea anterograda se face pe calea lenta si conducerea retrograda se face pe calea rapida
frecventa 150-200/min
QRS ingust
P' retrograd mascat de QRS sau vizibil ca pseudo s in D2 si pseudo r' in V1
Poate fi initiata de o extrasistola atriala care, fiind precoce, va fi blocata pe calea rapida, cu perioada refractara lunga si va fii condusa pe calea lenta, cu interval PR lung
R-R se poate scurta progresiv la primele batai si se poate alungi progresiv inintea terminarii tahicardiei
B. Tipul rar de AVNRT (fast-slow): conducerea anterograda se face pe
calea rapida si cea retrograda, pe calea lenta
Frecventa 150-200/min
QRS ingust
P' retrograd, la distanta de QRS: R1-P' >P'-R2
TAHICARDIA PRIN REINTRARE ATRIO-VENTRICULARA (AVRT)
Implica existenta unei cai accesorii cu conducere rapida si perioada refractara lunga
retrograda prin nodul atrio-ventricular
Frecventa > 200/min (dar nu obligatoriu)
QRS larg (unda delta)
R1-P'>P'- R2
TAHICARDIA JONCTIONALA NEPAROXISTICA-ectopica
FIBRILATIA ATRIALA:
FLUTERRUL ATRIAL:
Unde "F" regulate, 250-350/min
Nu exista linie izoelectrica
QRS ingust
Blocaj fix in nodul atrio-ventricular, de obicei 2:1;
Blocaj variabil in nodul atrioventricular: ritm ventricular variabil
Flutterul atrial tipic:
frecventa undelor F 175-250/min (200/min)
undele Fpozitive in V1
undele f cu aspect de dinti de fierastrau in D2,D3, aVF, cu panta ascendenta rapida si descendenta lenta
frecventa undelor F mai mare decat in flutterul tipic
uneori undele f nu se vad, ci determina aspect
sinusoidal al liniei izoelectrice, asemanator cu fibrilatia atriala;
determinarile intracardiace arata insa o activare
unde F pozitive in derivatiile inferioare, negative in V1
SINDROMUL SINUSULUI BOLNAV
Asocierea de tahiaritmii, fibrilatie sau flutter atrial cu bradiaritmii, blocuri sino-atriale sau atrio-ventriculare si raspuns inadecvat la antiaritmice.
|
Politica de confidentialitate | Termeni si conditii de utilizare |

Vizualizari: 5639
Importanta: ![]()
Termeni si conditii de utilizare | Contact
© SCRIGROUP 2024 . All rights reserved