| CATEGORII DOCUMENTE |
| Alimentatie nutritie | Asistenta sociala | Cosmetica frumusete | Logopedie | Retete culinare | Sport |
IN INFECTIA CU VIRUS HEPATITIC B
Abrevieri:
Scopul ghidului
Acest ghid are ca obiective stabilirea standardelor privind
profilaxia
diagnosticul
tratamentul
infectiei cu virus hepatitic B.
Consecutiv acestora, este posibil sǎ se utilizeze mijloace de diagnostic si tratament rational medical si eficient financiar.
De asemenea ghidul vrea sǎ serveascǎ la folosirea unitarǎ a mijloacelor terapeutice, cu scopul de a creste randamentul terapeutic si concomitent sǎ reducǎ riscul aparitiei variantelor virale rezistente la tratament.
Desi este vorba de un ghid, si ca atare nu se pot realiza indicatii strict individuale, ghidul nu acoperǎ numai pacientii standard , ci se referǎ si la grupe largi de pacienti cu comorbiditǎti sau aflati in situatii fiziologice speciale, asa fel incat ghidul furnizeazǎ bazele rezolvǎrii problemelor medicale ale pacientilor infectati cu virusul B.
In acelasi timp trebuie spus cǎ aparitia acestui ghid rǎspunde si necesitǎtii stipulate de comisia europeanǎ prin grupul de experti (condus de T. Wener, membru al parlamentului european) si rǎspunde in acelasi timp cerintei Ministrului Sǎnǎtǎtii Publice din Romania.
Cui se adreseazǎ ghidul ?
Fǎrǎ indoialǎ, in primul rand hepatogastroenterologilor. Avand insǎ in vedere prevalenta mare a infectiei, ghidul se adreseazǎ in egalǎ mǎsurǎ tuturor specialistilor incepand cu :
medicul de medicinǎ generalǎ
medicul internist
ginecolog
infectionist
oncolog
echipei de transplant.
Nu trebuie uitat cǎ activitatea medicalǎ este una cu risc crescut pentru infectia cu virus B.
Importanta problemei.
Virusul hepatitic B are capacitatea de a produce infectie cronicǎ, mai ales la pacientii care suferǎ aceastǎ infectare la varste tinere, atunci cand aparatul imun este incǎ imatur.
Este important de stiut prevalenta hepatitei cronice, intrucat ea este grevatǎ de mortalitate mare (20-25%) dacǎ este netratatǎ, iar tratamentul impune algoritmi complecsi.
Cunoasterea prevalentei faciliteazǎ alocarea resurselor. In acelasi timp aceste cazuri reprezintǎ rezervorul de infectie si ca atare permite cercetarea tintitǎ a altor posibili infectati.
Dificultǎti in tratamentul infectiei virale cu virus hepatitic B.
Acestea sunt generate de particularitǎtile de multiplicare a virusului B. Virusul pǎtruns in hepatocit este dezbrǎcat de anvelopǎ si nucleocapsida transferǎ din citoplasma hepatocitului in nucleul acestuia ADN-ul viral, unde cele douǎ lanturi de acid dezoxiribonucleic (ADN) relaxate sunt transformate in lanturi covalente, inchise circular (cccDNA) care vor rǎmane ca o tiparnitǎ regeneratoare a virusului, pe toata durata vietii hepatocitului. Sinteza noului virion incepe sub actiunea reverstranscriptazei si polimerazei, o parte a noilor virioni fiind expulzatǎ din hepatocit, iar o altǎ parte va reinnoi depozitele de cccDNA, adevǎrat cromozom viral. Aceastǎ translatie permanentǎ intre citoplasmǎ si nucleul hepatocitar asigurǎ cronicizarea infectiei.
Date generale despre VHB
VHB este un virus ADN partial dublu spiralat, circular care apartine familiei hepadnavirusurilor.
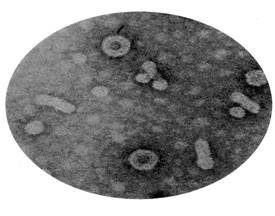 |
VHB are un diametru de 42 nm cuprinzand o nucleocapsida si un bistrat lipidic de invelis in care sunt inserate un numar de proteine virale de suprafata.
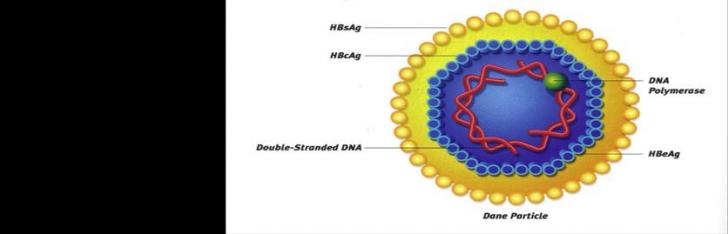
De asemenea, sunt prezente in circulatia pacientilor cu hepatita VHB si invelisuri virale goale, neinfectioase.
Organizarea genomului virusului hepatitei B
Nucleocapsida contine ADN viral alcatuit din doua spire de lungime inegala continand in total 3,2 kb. Spira lunga (spira L sau negativa) contine toata informatia genetica a virusului si este atasata covalent prin capatul ei 5' terminal la polimeraza virala. Spira scurta (spira S sau spira pozitiva) contine secvente care se potrivesc la capetele 3'si 5' ale spirei lungi permitand celor doua spire sa se alinieze impreuna intr-o bucla inchisa circulara fara necesitatea unei inchideri covalente a buclei, aceasta structura fiind cunoscuta ca structura "relaxata" a ADN circular. Spira pozitiva este extinsa de catre o secventa scurta oligoribonucleotidica. Capatul 3' al spirei pozitive nu este complementar pe intreaga lungime a spirei negative.
Organizarea genomului VHB este extrem de complexa datorita nevoii de a genera multiple proteine dintr-o portiune de dimensiuni reduse a ADN VHB.
Exista patru cadre deschise de citire ale ADN VHB, care se suprapun mai mult sau mai putin, toate localizate la nivelul spirei negative, care codifica sapte proteine virale:
Generarea de diferite proteine din acelasi cadru deschis de citire, este posibila prin prezenta locurilor de initiere a transcriptiei alternative sau translatiei.
La nivelul particulelor defective, divizarea alternativa a ARNm viral poate conduce la expresia unor proteine virale.
Cel mai lung cadru deschis de citire, gena P (polimeraza), reprezinta 80% din genomul viral si codifica polimeraza virala.
Gena C (core) codifica antigenele HBc si HBe, gena S (de suprafata) codifica trei proteine de anvelopa ale virusului si gena X codifica o proteina de dimensiuni reduse, a carei functie nu este inca descifrata complet.
In completarea acestor gene, genomul viral contine un promoter de transcriptie si un "enhancer" de secvente care permite legarea factorilor de transcriptie ai gazdei si initierea sintezei ARNm de la nivelul diferitelor cadre de citire ADN.
Regiunea genomica "core promoter", contine un loc de legare pentru un factor de transcriptie aflat predominant la nivelul ficatului.
Din acest motiv, replicarea virala care are nevoie de o etapa initiala de transcriptie a ARNm pregenomic viral, are loc preferential la nivelul hepatocitelor. Legarea factorului de transcriptie la secventa "core promoter" permite transcriptia a doua secvente lungi a ARNm (3.5 kbaze).
Una dintre acestea codifica proteina precore (continand secventa HBe), pe cand cealalta (mARN pregenomic) codifica polimeraza virala si antigenul HBc, dar serveste si ca matrita pentru replicarea spirei negative a ADN viral prin revers transcriere.
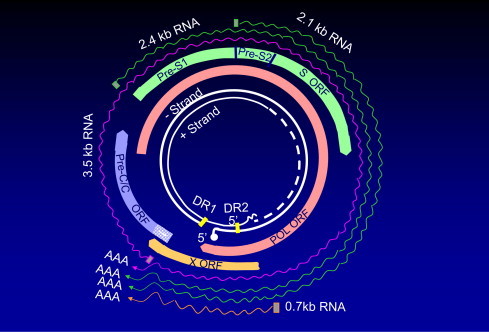
Fig. 3 Organizarea genetica a VHB
Organizarea genomului VHB este unica in sensul ca toate regiunile genomului viral codifica secvente proteice.
Astfel se descrie o nucleocapsida constituind antigenul "c" (AgHBc) si un transcript mai lung cu o regiune precore si core denumita antigenul "e" al VHB (AgHBe).
Glicoproteina de invelis (Ag HBs) - hepatocitele infectate sunt capabile de a sintetiza si secreta cantitati masive de particule AgHBs noninfectioase.
ADN polimeraza dezvolta activitate reverstranscriptazica si replicarea genomica are loc printr-un intermediar matrita ARN. Proteina X (VBX) care este necesara pentru replicarea virala, actioneaza ca transactivator transcriptional al genelor virale si al unei largi varietati de promotori genici ai gazdei. VBX are un rol important in evolutia spre carcinom hepatocelular (CHC).
Infectia VHB evolueaza in doua faze. In timpul fazei poliferative ADN VHB este in forma episomala, cu formarea virionilor completi si toti antigenii asociati. Expresia la suprafata celulara a AgHBs si AgHBc in asociere cu moleculele complexului major de histocompatibilitate (MHC) de clasa I duce la activarea limfocitelor T citotoxice (CD8) si distrugerea hepatocitelor.
Faza integrativa, in care ADN viral este incorporat in genomul gazdei, poate avea loc in hepatocitele nedistruse de raspunsul imun.
Date epidemiologice.
Sursa de infectie este practic exclusiv umana, reprezentata de bolnavii cu infectie acuta, clinic manifesta sau inaparenta bolnavii cu infectii cronice (hepatita cronica, ciroza, CHC) si purtatorii sanatosi de virus.
Toate persoanele AgHBs pozitive sunt contagioase, infectiozitatea fiind insa maxima la cei care prezinta concomitent si AgHBe, acestia avand titruri virale serice foarte mari (107-109 UI/ml).
Desi AgHBs a fost evidentiat in sange, sperma, secretii genitale, saliva, colostru si lapte matern, bila, fecale, transpiratie, LCR, lichid sinovial, ponderea acestora in procesul epidemiologic este diferita; in realitate, au importanta epidemiologica doar sangele, sperma si secretiile genitale.
Modalitati si cai de transmitere
Transmiterea parenterala se face direct, prin sange si derivate de sange contaminate, cu ocazia transfuziilor si perfuziilor, ca si a diverselor prelucrari sau manopere in laborator.
Transmiterea percutana/permucoasa prin sange contaminat se realizeza la nivelul solutiilor de continuitate cutaneo-mucoase, incluzand aici si posibilitatea infectarii in context profesional.
Transmiterea sexuala este extrem de frecventa, apreciindu-se ca pana la 40% din partenerii persoanelor purtatoare de VHB contracteaza infectia.
Transmiterea prin saliva ar putea interveni in contextul unor tratamente dentare sau prin muscaturi umane; nu a fost dovedita transmiterea prin sarut.
Transmiterea verticala (perinatala) - de la mama infectata la fat - se produce mai ales in timpul travaliului, dar transferul transplacentar al virusului este posibil (5%). Postpartum, VHB se poate transmite prin sangele matern (ex. la nivelul ragadelor mamelonare in timpul suptului), colostrum, secretii salivare, mai putin prin vena ombilicala sau laptele matern.
La varsta de 2 luni, peste 90% din copiii nascuti din mame infectate cu VHB sunt AgHBs pozitivi, majoritatea ramanand purtatori cronici.
Transmiterea indirecta prin obiecte contaminate (orizontala, oculta) se face in cadrul manevrelor medicale efectuate cu instrumentar nesterilizat (injectii, scarificari, recoltari, hemodializa, endoscopie, interventii stomatologice sau chirurgicale, acupunctura etc), dar si prin manevre nemedicale cu instrumentar contaminat (barbierit, manichiura, pedichiura, tatuaje, piercing etc). In lume, anual se produc 8-16 milioane infectari cu VHB prin ace contaminate, mult diferite de infectia cu VHC (2,3-4,7 milioane cazuri) si de HIV (80 000-160 000 cazuri).
Riscul dezvoltarii unei hepatite clinic manifesta este de 1-6% in cazul in care sangele contaminant al acului de seringa este AgHBe negativ si de 22-31% daca este AgHBe pozitiv. In prima situatie, riscul de evidentiere a markerilor serologici de infectie cu VHB este de 23-37%.
Adesea modul indirect de transmitere presupune o coabitare de lunga durata intre sursa si receptori, cum este cazul institutiilor de rezidenti cronici sau a familiilor cu purtatori de VHB. Seroprevalenta infectiei cu VHB la colocatarii apropiati de durata ai purtatorilor de virus este cuprinsa intre 14 si 60% (mai mare printre contactii sexuali).
Doza minima infectanta nu este cunoscuta, dar 1 ml de sange contaminat poate contine intre 102 si 109 particule virale.
Receptivitatea este generala.
Categorii de persoane cu risc crescut de infectare cu VHB: copii nascuti din mame infectate sau care traiesc/provin din zone endemice; personalul medico-sanitar (cu un risc de infectare de 10 ori mai mare decat populatia generala); bolnavii dializati sau multitransfuzati; prostituatele, homosexualii, consumatorii de droguri pe cale intravenoasa, institutionalizatii cronic.
Imunitatea, chiar dupa infectii subclinice, este solida si durabila, dar nu asigura protectie fata de infectia cu celelalte virusuri hepatitice.
Se admite cǎ infectia cu virus B este cea mai rǎspanditǎ infectie virala in acest moment, aproximativ o treime din populatia mapamondului avand semne de infectare trecutǎ sau prezentǎ ; in acest sens trebuie spus cǎ hepatita B este de 2 ori mai frecventǎ decat hepatita C.
Mai mult, se apreciazǎ cǎ aproximativ l milion de decese se produc anual consecutiv infectiei cu virus B. Acest fapt situeazǎ aceastǎ etiologie pe locul 10 in ordinea cauzelor de deces pe lista OMS.
Datele generale de epidemiologie impart tǎrile in trei categorii dupǎ magnitudinea prevalentei infectiei cu virus B, Romania situandu-se in categoria tǎrilor care au un nivel mediu al prevalentei (intre 2 - 7%). Lipsesc insǎ date precise, recente, avand in vedere urmatoarele aspecte:
1) din anul 1996 vaccinarea nou-nǎscutilor se face sistematic. S-a propus si efectuat
vaccinarea membrilor grupurilor de subiecti cu risc crescut.
2) Romania a intrat in circuitul globalizǎrii si al imigratiei (legale si ilegale)
3) Influenta pierderilor naturale.
In acest sens se impune un nou studiu epidemiologic, national. Nu este lipsit de interes a vedea rezultatele cercetǎrii stǎrii de sǎnǎtate, realizat conform programului M.S.
Variante ale virusului cu relevantǎ in diagnosticul si tratamentul infectiei
virale B.
Virusul B recunoaste o heterogenitate structuralǎ. Aceasta are mai multe paliere de desfǎsurare :
a) Structura e dependentǎ de specia pe care o infecteazǎ (om, alte mamifere, pǎsǎri) omologie - 70%;
b) Virusul hepatitei B are mai multe genotipuri, care se diferentiazǎ prin variatii mai mari de 8% din secventa ADN-ului viral. Aceste 8 genotipuri cu 2 subtipuri sunt notate cu literele alfabetului latin de la A la H, iar subtipurile sunt Aa/Ae si Ba/Bj, dupǎ distributia lor geograficǎ. Genotipurile au o distributie geograficǎ specificǎ, predominantǎ, dar nu exclusivǎ prezentatǎ in tabelul urmǎtor.
|
STATELE UNITE ALE AMERICII |
A |
|
|
B, C |
|
EUROPA |
A, D |
|
ROMANIA |
D |
Tabel 1. Distributia geografica a genotipurilor VHB
Existǎ o modalitate preferentialǎ de transmisie in functie de genotip si anume genotipurile B si C recunosc o transmisie predominent verticalǎ, in timp ce genotipurile A, D, E, F, G au o transmisie orizontalǎ.
Nu existǎ o clarificare deplinǎ a diferentelor de patogenitate dintre variatele genotipuri, dar se stie cǎ genotipul C este mai agresiv decat B, dovedit prin ratǎ mai micǎ de seroconversie e si duratǎ mai mare panǎ cand seroconversia se realizeazǎ, precum si incidentǎ mai mare a hepatocarcinomului in anume zone geografice.
Date stiintifice recente romanesti au aratat ca in Romania genotipul VHB prevalent este D. A fost identificat de asemenea si genotipul A. Genotipul D este reprezentat de tulpina VHB care prezinta mutatii la nivelul regiunii precore -core.
Desi existǎ unele studii care aratǎ rǎspunsuri diferite la tratamentele antivirale cu agenti analogi nucleozidici / nucleotidici in functie de genotip, se admite in general cǎ genotipul nu influenteazǎ rǎspunsul terapeutic .
c) Mutantii S. Antigenele de suprafatǎ ale virusului B sunt constituite din cinci proteine, a, d, r, w, y, proteina a fiind cea mai importantǎ din punctul de vedere al recunoasterii antigenului S. Astfel existǎ 4 fenotipuri adw, adr, ayw, ayr.
Epitopul a are o semnificatie aparte prin douǎ caracteristici:
determinǎ rezultatele cercetǎrii Ag HBs
genereazǎ rǎspunsul imun la vaccinarea HBV.
d) Mutantii pre C
Se stia de multǎ vreme de existenta formei AgHBe negativǎ . Ea este rezultatul mutatiei genei pre C si se considerǎ cǎ reprezintǎ o fazǎ tarzie (vezi mai jos) a infectiei cronice. Aceastǎ mutatie se produce sub presiunea fie a imunitǎtii, fie a medicatiei antivirale. In plan clinic, aceastǎ mutatie dǎ nastere unei boli mai putin zgomotoase, cu cresteri mai mici ale aminotransferazelor; in plan biologic consecinta aparitiei mutant se traduce in niveluri mai mici ale viremiei; in plan terapeutic eficienta mai redusǎ a terapiei cu interferon si necesitatea terapiei nedefinite - for life - cu analogi nucleozidici.
e) Mutatii sub presiunea terapiei
Este foarte important de notat cǎ tratamentul cu interferon sau peginterferon nu produce mutatii.
Cea mai bine cunoscutǎ mutatie este cea denumitǎ motivul YMDD, care apare ca urmare a tratamentului cu lamivudinǎ. Pe mǎsura dezvoltǎrii altor antivirale de tip analogi nucleozidici/nucleotidici si a scurgerii timpului s-au identificat si alte mutatii care induc rezistenta la agentul folosit, dar in acelasi timp putand genera virusuri cu rezistentǎ incrucisatǎ pentru alte substante.
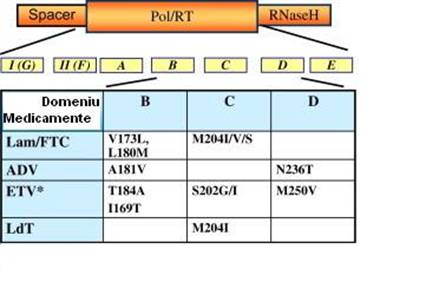
Fig.4 Localizarea mutatiilor induse de antivirale
Imunopatogenia infectiei cu VHB
VHB nu are efect citopatic direct, purtatorii cronici de virus fara leziuni hepatice fiind un argument in acest sens. Leziunile hepatice din boala acuta se produc prin mecanism imunologic.
In hepatita acuta, sistemul imun este activat cu aproximativ o luna de zile inainte de aparitia leziunilor hepatice. Se produc, in ordine cronologica: sensibilizarea limfocitelor T anti-preS, activarea limfocitelor T anti-Ag HBc, aparitia anticorpilor IgM anti-HBc.
La acesti bolnavi, raspunsul imun celular implica atat limfocitele Th CD4+ MHC II restrictionate cat si celulele T CD8+ citotoxice MHC I restrictionate, directionate spre epitopii de la nivelul proteinelor core, proteinpolimerazei si a proteinelor de suprafata.
Proteinele virale structurale (Ag HBs, AgHBc si AgHBe) induc productie diferita de subseturi celulare Th: antigenul core induce prefential un raspuns Th1 (cu stimularea macrofagelor), in vreme ce AgHBe stimuleaza un raspuns Th2 dominant (cu depletia in vivo a celulelor Th1 AgHBc specifice). In infectia acuta domina raspunsul in limfocite CD4+ Th1, sustinand ideea distructie hepatocitare prin interventia celulelor T citotoxice.
Modul de prezentare a antigenelor virale si marimea dozei infectante arbitreaza jocul dintre toleranta imuna si un raspuns imun viguros, evolutia infectiei fiind diferita. Cresterea nivelurilor serice de ALT, semn al instalarii leziunilor hepatocitare, se coreleaza cel mai bine cu sensibilizarea limfocitelor T anti-preS, pledand pentru importanta deosebita a antigenelor S si a imunitatii mediate celular in patogeneza hepatitei virale acute.
Mecanismele imune umorale nu intervin direct in distructia hepatocitelor, dar anticorpii specifici fata de antigenele virale (anti-HBs, anti-HBe si anti-HBc) au rol in limitarea infectiei, in manifestarile extrahepatice din debutul hepatitei acute (artralgii, eruptii cutanate) si in evolutia infectiei cronice (poliarterita nodoasa, glomerulonefrita).
Este cert ca singurii anticorpi protectori fata de reinfectie sunt anticorpii anti-HBs.
Eliminarea infectiei cu VHB, incomplet descifrata, implica interventia conjugata a unor mecanisme imune si neimune. Limfocitele T citotoxice, celulele NK si NKT intervin direct in eliminarea infectiei, in timp ce anticorpii anti-HBc si anti-HBe intervin indirect, prin medierea raspunsului citotoxic celular. Pe de alta parte, citokinele eliberate de limfomononucleare pot inactiva intracelular virusul fara distructie celulara.
Infectia cronica
Persistenta infectiei cu VHB se produce prin mecanisme active de ocolire a raspunsului imun al gazdei, posibile prin: aparitia unor mutanti rezistenti imunologic, instalarea tolerantei imune, antagonizarea unor citokine. La persistenta infectiei contribuie insa si unele deficiente in mecanismele de aparare ale gazdei (cresterea activitatii celulelor T supresoare, diminuarea activitatii limfocitelor Th, scaderea productiei de interferon s.a.).
In infectia cronica cu VHB (caracteristica in primul rand pacientilor infectati la varsta de nou-nascut si sugar) patogenia este marcata de o faza de toleranta imuna prelungita (1), urmata de o faza prelungita de clearance imun (2), care precede serconversia AgHBe, ambele faze fiind replicative, si faza nonreplicativa/starea de purtator inactiv (3).
In faza de toleranta imuna, dupa infectia acuta, bolnavul este asimptomatic sau ramane (cateva saptamani, posibil insa si ani) cu o simptomatologie minora, cu valori normale ale ALT, dar cu AgHBe pozitiv, niveluri serice mari de ADN VHB si activitate histologica hepatica minima. Este un aspect comun pentru infectiile dobandite perinatal si se caracterizeaza printr-o mare contagiozitate.
Faza de clearance imun este urmarea pierderii efectului tolerant in cursul fazei precedente. Hepatocitoliza imuna devine activa, nivelurile serice de ADN VHB se reduc, iar nivelul ALT creste. Perioada de clearance poate dura luni-ani de zile.
In faza de portaj inactiv se produce seroconversia Ag/Ac HBe, ADN VHB este nedetectabil sau are niveluri mici, ALT este, repetat, in limite normale, iar replicarea virusului este absenta/minima, ca si procesul inflamator hepatic. Durata acestei faze este lunga, chiar pe toata durata vietii. Bolnavii pot evolua spontan spre seroconversia antigen/anticorpi HBs sau se pot reactiva, spontan (20-30% din purtatorii de AgHBs) ori in context imunosupresiv (20-50%). In aceasta ultima situatie, nivelurile serice de virus sunt mari, hepatocitoliza este marcata, iar activitatea histologica hepatica poate atinge niveluri mari de severitate. Seroconversia AgHBe se poate produce sau nu.
Hepatita cronica AgHBe-negativa este asociata cu aparitia mutatiilor core promoter si precore, care reduc sau inhiba secretia antigenului solubil, dar nu afecteaza replicarea virala. Mutantele se selecteaza cu precadere in faza de clearance imun (seroconversia AgHBe). Profilul tipic al acestor bolnavi este: AgHBs pozitiv >6 luni, anti-HBe prezenti, AgHBe negativ, ADN VHB seric detectabil, ALT crescut/inflamatie histologica. Prevalenta acestui tip de infectie este cuprinsa intre 1% si 33%, cu distributie geografica neuniforma.
9. Consecintele patologice ale infectiei cu VHB.
Boala la adulti poate fi acutǎ si in acest caz ea poate avea rareori evolutie gravǎ, fatalǎ netratatǎ - hepatita acutǎ fulminantǎ (1%) sau cel mai adesea o evolutie moderatǎ ducand la vindecare (95%).
Infectia cronicǎ este foarte variatǎ, ca manifestari clinice, acestea sunt dependente de leziunea hepaticǎ indusǎ care poate varia de la leziuni minime la fibrozǎ si cirozǎ cu riscurile complicatiilor, cum ar fi hipertensiunea portalǎ, insuficienta hepaticǎ si deces. In acelasi timp trebuie subliniat faptul cǎ virusul hepatitic B este un virus oncogen care creste riscul de carcinom hepatocelular, chiar si in absenta cirozei.

|
![]()
![]()
Hepatita
fulminanta
![]() Hepatita acuta
Hepatita acuta
![]() <1% Deces
<1% Deces
![]() Infectie acuta VHB Purtator aparent sanatos
Infectie acuta VHB Purtator aparent sanatos

Vindecare
![]()
![]()
![]() Hepatita cronica Ciroza
Hepatita cronica Ciroza
![]()
![]()
![]() Deces
Deces
Carcinom
hepatocelular
Fig.5 Evolutia clinica schematizata a infectiei cu VHB
dupa James M. Crawford in Cotran, Kumar si Collins "Pathologic Basis of Disease" 19:585, 1999)
O mentiune expresǎ trebuie fǎcutǎ in legǎturǎ cu hepatita cronicǎ cu virus B, si anume cǎ rareori se manifestǎ simptomatic panǎ cand apar complicatii (ciroza sau hepatocarcinom).
Se considerǎ cǎ boala evolueazǎ in patru faze, a cǎror caracteristici esentiale sunt redate in tabelul 2.
|
FAZA |
AgHBs |
AgHBe |
Anti Hbe |
ALT |
HBVDNA |
|
Imunotolerantǎ |
N |
Intre 2x104 si 2x 109 |
|||
|
Clearance imun |
N / ↑ |
" |
|||
|
Boalǎ inactivǎ |
N |
< 200 uI/ml |
|||
|
Hepatitǎ cronicǎ AgBe negativ |
N |
Variabil |
Tabelul 2. Evolutia hepatitei cronice B
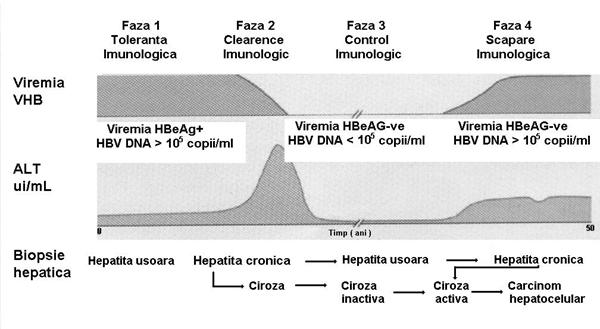
Fig. 6 Fazele evolutive ale infectiei cronice cu virus B
Varsta la care se face infectia este determinantǎ in evolutia infectiei. Cronicizarea este mai frecventǎ cand infectarea se face perinatal (90%) sau in perioada copilǎriei (50%), fatǎ de 5% atunci cand un adult e infectat.
Istoria naturalǎ a infectiei :
In acelasi timp trebuie notat cǎ pot exista si manifestǎri extrahepatice cum sunt :
Cum diagnosticǎm infectia HBV ?
a) Metode serologice
b) Metode virusologice
Algoritm diagnostic.
a) Cercetarea AgHBs si AcHBc sunt suficiente pentru a documenta prezenta sau absenta infectiei cronice. Se cere deseori demonstrarea prezentei Ag HBs timp de 6 luni. Dar conform datelor cunoscute prezenta Ac HBc de tip IgG asigurǎ documentarea cronicitatii infectiei. Cand folosim anticorpi totali HBc, cercetarea Ac HBc IgM permite eliminarea infectiei acute. O situatie particularǎ este reprezentatǎ de o acutizare, flare , a unei infectii cronice si in aceasta situatie recomandarea este valida.
Continuarea diagnosticului serologic impune cercetarea Ag/AcHBe, cercetarea anticorpilor Ac HVD. O subliniere absolut necesara este aceea ca Ac HVD trebuie cǎutati la subiecti nou diagnosticati, cunoscuti dar necercetati, sau la exacerbǎri ale hepatitei.
In situatia in care rezultatul testǎrii este AgHBs + /Ac HBc - trebuie fǎcut un test de confirmare; dacǎ testul se reconfirmǎ se cauta sistemul "e" si HBV-DNA.
In situatia in care rezultatul primei testǎri exprimǎ combinatia Ag HBs -/ Ac HBc +, se
Anti-HBc IgM devin decelabili seric putin inaintea instalarii simptomelor acompaniind cresterea nivelelor transaminazelor serice si este indicator al fazei acute a infectiei.
In intervalul de luni de zile anti-HBc IgM sunt inlocuiti de anti-HBc IgG.
Anti - HBc IgG sunt eventual prezenti in titruri inalte in infectia acuta sau cronica dar frecvent persista la nivele serice scazute pe intreaga perioada a vietii la persoane care si-au revenit, reprezentand markerul martor al trecerii prin infectia VHB.
Anti - HBe sunt prezenti in ser la scurt interval de timp dupa disparitia serica a AgHBe certificand serologic ca perioada de replicare virala s-a incheiat iar infectia VHB va avea un prognostic virusologic favorabil.
Anti - HBs IgG nu apar decat in momentul in care, perioada acuta a bolii s-a incheiat, hepatita acuta VHB trece spre faza de rezolutie si in mod obisnuit nu sunt detectabili timp de saptamani sau luni dupa disparitia AgHBs ceea ce se numeste fereastra serologica. Anti - HBs sunt cei mai fideli indicatori ai vindecarii.
O data aparuti anti - HBs pot persista pe parcursul intregii vieti, conferind protectie fata de tulpina de virus salbatic.
Aceasta este baza strategiei de vaccinare curenta, folosind AgHBs recombinant noninfectios.
Prezenta AgHBs ca marker unic nu inseamna neaparat replicarea virionilor completi, iar pacientul poate fi asimptomatic si fara leziuni la nivelul tesutului hepatic.
Replicarea cronica a virionilor VHB este caracterizata de persistenta AgHBs, AgHBe si ADN VHB in sange, in mod obisnuit in asociere cu anti - HBc.
Fig.
9 Infectia VHB cronica
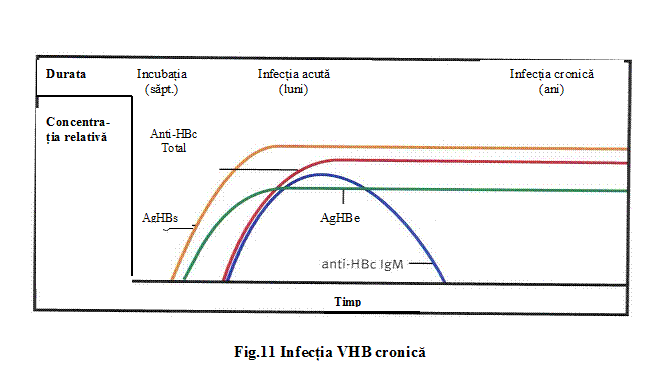
La acesti pacienti boala hepatica poate deveni progresiva.
In majoritatea cazurilor acute de hepatita virala B aparute la adulti, AgHBs seric dispare in 3-4 luni de la expunere, dar la 5% din pacienti antigenemia va fi detectata pentru mai mult de 6 luni. Statusul de purtator inactiv este definit de prezenta AgHBs seric pentru mai mult de 6 luni de la detectia initiala.
Pacientii care raman cronic infectati pot avea mai multe tipuri de evolutie; in fiecare an aproximativ 1% din adultii purtatori vor pierde spontan AgHBs si vor seroconverti la anti- HBs.
In contrast, 90% din nou nascuti, care au fost infectati prenatal sau in primii 5 ani de viata, devin purtatori si au sanse reduse pentru reversie spontana in timpul vietii.
La intervale de timp care sunt imposibil de prezis , dupa faza acuta a infectiei VHB multi pacienti devin purtatori asimptomatici.
Acest lucru se intampla cand AgHBs si anti - HBc persista, nivele serice de ALT revin la normal, iar seroconversia AgHBe in anti - HBe are loc. Nivelul HBV DNA seric scade dar pacientii raman, de obicei infectiosi.
Exista si situatii in care purtatorii asimptomatici revin la boala activa cu reaparitia AgHBe si a ADN VHB in ser.
Foarte putini purtatori cronici pot avea nivele serice de AgHBs sub limita de detectie.
Desi purtatorii asimptomatici par sa aiba o forma inactiva de hepatita, ei raman cu risc semnificativ crescut de a evolua catre ciroza si carcinom hepatocelular.
Testele serologice folosite in practica diagnosticului curent AgHBs
In trecut se foloseau metode ca difuzia in gel de agar sau contraimunelectroforeza, apoi tehnici RIA care puteau detecta mai putin de 0,5 ng AgHBs/ml ser. Tehnicile RIA tip "sandwich" foloseau anti - HBs cuplat la o faza solida pentru a captura AgHBs din probe de ser iar apoi un al doilea anti - HBs marcat era folosit pentru a identifica antigenul capturat.
Testele tip "sandwich" au ramas metodele de electie pentru decelarea AgHBs in laborator datorita sensibilitatii si specificitatii lor remarcabile. Recent tehnicile RIA au fost inlocuite prin tehnici imunoenzimatice (EIA) sau ELISA tot de tip "sandwich".
Si mai recent au aparut metode noi complet automatizate cum sunt metoda imunoenzimatica cu microparticule (MEIA) sau tehnici de chemiluminiscenta amplificata enzimatic pentru detectia AgHBs seric.
De mentionat ca metodele ELISA, MEIA si prin chemiluminiscenta au fost extinse pentru toti markerii virali ai infectiei VHB, tehnologiile de lucru permitand obtinerea unor rezultate in timp record cu maximum de sensibilitate si specificitate pentru fiecare marker viral. Astfel au putut fi solutionate cazuri urgente la care trebuie stabilit cat mai rapid etiologia infectiei acute virale hepatitice. Cu toate performantele testelor de diagnostic virusologic un procent semnificativ de pana la 5% din pacienti au fie concentratii serice de AgHBs sub limita de detectie fie au variante VHB care raman nedetectate de testele folosite curent .
Nedecelarea AgHBs seric poate avea loc si daca mutatiile genomice duc la scaderea semnificativa a ratei replicarii virale, prin aceasta, reducand AgHBs pana la nivele serice nedetectabile.
Dintre mutatiile genei S care au fost depistate, cea mai frecventa este cea care substituie glicina cu arginina in pozitia codonului 145 (G145 R) in determinantul "a" , fapt care determina scaderea afinitatii AgHBs fata de anti - HBs.
Aceste mutatii "de scapare" sunt frecvente la pacientii fara AgHBs seric . Algoritmul in aceste cazuri trebuie completat cu restul markerilor virali in dinamica si asociat cu detectia ADN VHB seric.
Aparitia anti-HBs indica infectia VHB, tipic autolimitanta. Anticorpii care se formeaza sunt directionati fata de cateva locusuri antigenice ale AgHBs si sunt toate general desemnate ca anti - HBs.
Cateva dintre acestea sunt unice pentru tulpini virale specifice, dar toate tulpinile virale salbatice de VHB contin un determinant imunologic care se numeste a
Anti-HBs/a este tipul predominant de anticorp in perioada de convalescenta si in cazul persoanelor vaccinate. Tulpinile HBV sunt caracterizate printr-un set de subtipuri de epitopi, d si y, care sunt mutual exclusivi in aceeasi tulpina si printr-un al doilea set de epitopi w si r, de asemeni exclusivi unul fata de celalalt.
Astfel principalele grupari ale VHB sunt adw, ayw, adr si ayr.
Anticorpii fata de AgHBs sunt detectati prin alte tehnici de tip "sandwich" in care AgHBs este fixat pe o faza solida si cuplat si cu 125I sau o enzima.
Exista subiecti care prezinta o perioada de timp variabila intre disparitia serica a AgHBs si aparitia anti - HBs aceasta perioada este numita perioada serologica sau fereastra "core" ("core window") deoarece in acest interval de timp numai anti - HBc sunt singurii indicatori serologici ai infectiei VHB. Aceasta fereastra serologica poate dura de la cateva zile la cateva luni. Un raspuns anti - HBs este indus la majoritatea persoanelor imunizate, dar raspunsul variaza intre diferiti subiecti.
Testele ELISA cantitative al caror rezultat este exprimat in m IU/ml ajuta la decelarea cu acuratete a titrului seric de anti - HBs.
Un anumit procent de persoane vaccinate vor pierde anti - HBs detectabili dupa cativa ani. Un titru in jur de 100 m IU/ml este considerat protector. Dupa cinci ani de la vaccinarea initiala este recomandata vaccinarea subiectilor cu titruri nedecelabile de anti - HBs.
De remarcat ca anumiti purtatori de AgHBs sunt simultan pozitivi pentru anti - HBs iar coexistenta acestor markeri care sunt, in mod normal mutual exclusivi se explica prin faptul ca anti - HBs sunt directionati fata de epitopi ai unei tulpini de VHB diferita de cea care infecteaza pacientul.
Originea acestor anticorpi este necunoscuta dar prezenta lor indica o crestere a replicarii virale.
Proteinele pre-S sunt polipeptide ale VHB care sunt atasate la proteinele virale de 27 Kda care formeaza particulele AgHBs de 22nm. Un peptid pre S2 de 55 aminoacizi (aa) este atasat proximal la capatul 5'; alt peptid de 108 - pana la 119 aa, pre S1 poate fi, de asemeni, atasat la capatul 5' al pre-S2.
Acesti anti - pre S2 si pre-S1 apar in infectia timpurie, dar detectia acestor anticorpi nu a furnizat noi informatii diagnostice cu privire la managementul pacientilor.
De altfel, studii virusologice recente au relevat faptul ca acesti anti - pre S nu sunt esentiali pentru protectia imuna.
Vaccinurile mai vechi ce foloseau AgHBs recombinant nu contineau aceste peptide.
Vaccinurile mai nou elaborate care contin elemente pre - S sunt in investigatii pentru a se determina abilitatea acestora de a completa eficienta imunitatii protectoare.
"Core"-ul viral al VHB este compus din acidul nucleic, ADN polimeraza si o nucleoproteina antigenica.
"Core"-ul este sintetizat in relativ putine hepatocite in ficatul infectat si este asamblat in nucleul hepatocitelor in forma unei structuri "core" care are 27 nm in diametru. "Core"-ul este apoi incapsulat cu AgHBs pentru a forma virionul. AgHBc nu este direct detectabil in ser datorita invelisului AgHBs care il inconjoara.
Mai mult, orice AgHBc expus reactioneaza cu anticorpii circulanti, astfel blocand detectia sa serica.
Prin urmare, AgHBc poate fi identificat in probe de biopsie hepatica prin tehnici de imunofluorescenta si detectie histochimica si este foarte rar folosit ca marker al replicarii virale.
Testele pentru anti - HBc IgM sunt folosite pentru diagnosticul diferential al fazei acute a bolii. In timpul ferestrei "core", anti - HBc IgM poate avea o utilitate diagnostica particulara, in special cind AgHBs seric dispare precoce inaintea posibilitatii testarii serologice pentru boala.
Anti - HBc este markerul serologic cel mai proeminent al expunerii la VHB. Anti - HBc poate persista la pacientii care au rezolutie favorabila si dupa ce anti-HBs nu mai sunt detectabili in ser. Datorita persistentei sale este folosit pentru a diagnostica trecerea printr-o infectie VHB si pentru a identifica donatorii de sange la risc, ca marker epidemiologic. Inainte de introducerea testelor screening pentru anti-VHC, testarea anti-HBc pentru donatorii de sange era estimata a reduce incidenta hepatitei nonA non B in SUA cu pana la 40%.
Aproximativ 10% din infectii acute VHB ar fi fost inaparente daca AgHBs ar fi fost singurul marker serologic utilizat pentru diagnosticul infectiei VHB acute .
Un rezultat negativ pentru anti - HBc IgM intodeanua exclude diagnosticul de hepatita VHB acuta.
Anti - HBc IgM persista la nivele scazute in hepatita cronica. In infectia cronica VHB titrurile scazute ale anti - HBc IgM indica replicare virala VHB activa si severitate crescuta a bolii.
AgHBe poate fi detectat seric printr-o metoda ELISA de tip "sandwich" similara ca format cu cea pentru AgHBs. Semnalul produs este direct proportional cu cantitatea de AgHBe din proba.
O metoda de competitie ELISA este folosita pentru detectia anti - HBe serici folosindu-se acelasi kit utilizat pentru AgHBe.
In acest test o reducere semnificativa a semnalului in comparatie cu controlul negativ indica prezenta anti-HBe in serul pacientului.
AgHBe este folosit ca marker al replicarii virale si ca un index care se coreleaza cu infectiozitatea pacientului si severitatea bolii.
In hepatita cronica VHB concentratiile AgHBe merg paralel cu modificarile concentratiilor ADN VHB- care este indicatorul major al replicarii virusului. Pacientii care prezinta ADN VHB seric in absenta AgHBe poseda o mutatie in regiunea precore a genomului viral. Prezinta un stop codon prematur in pozitia 1896 G A. Astfel in timpul sintezei proteinelor virale, precursorul AgHBe nu este produs (14).
In concluzie pot exista patru modele diagnostice ale sistemului AgHBe/Anti - HBe:
AgHBe persistent la pacienti cu hepatita cronica activa.
Persista AgHBe, dar la pacienti fara evidenta de boala hepatica.
Pierderea AgHBe la pacientii care dezvolta seroconversie anti-HBe acompaniata de diminuarea bolii active de ficat.
Anti - HBe la pacienti cu hepatita cronica VHB mutant in regiunea precore.
Determinarea nivelelor serice ale ADN VHB a devenit practic obligatorie pentru a se putea cunoaste statusul replicarii virale a VHB cu cea mai mare acuratete. Nivelele serice ale ADN VHB reprezinta masurarea directa a replicarii virale din celulele tesutului hepatic.
Identificarea nivelelor serice scazute de ADN VHB poate clarifica statusul infectios al unui subiect la care profilul testelor imunoenzimatice ramane ambiguu.
Diagnosticul direct al VHB se refera la diagnostic prin metode de biologie moleculara pentru detectia ADN VHB seric.
Se folosesc trei metode principale: hibridizarea directa, "branched chain" (b-ADN) - tehnica ADN ramificat si reactia de amplificarea genica (PCR).
Hibridizarea directa este limitata ca sensibilitate, avand o buna precizie in cuantificarea ADN VHB.
Metoda b - ADN pentru detectia ADN VHB seric este de 10 - 20 ori mai sensibila decat cea anterioara. Are o precizie care o face adecvata pentru detectia cantitativa, cu posibilitati de a decela mai mult de trei log. (0 log = 1 particula virala, 1log = 10 particule virale, 2 log = 100 particule virale, 3 log = 1000 particule virale).
PCR este metoda care multiplica ADV VHB tinta enzimatic de mii de ori. PCR este mult mai sensibila decat hibridizarea directa (5 log) sau b-ADN (4 log) dar este mult mai dificil de cuantificat.
11. Pe cine testǎm?
a) Prin programul national de cercetare a sanatatii, orice subiect ar trebui testat.
b) Oricum trebuie testate urmǎtoarele categorii de pacienti:
cei cu ALT crescut
pacienti cu cirozǎ
pacienti cu hepatocarcinom
familia, membrii gospodǎriei, parteneri sexuali
personalul medical (si paramedici)
homosexualii
cei cu parteneri sexuali multipli
utilizatori de droguri injectabile
dializati
infectii VHC si HIV
pacienti transplantati
pacienti imunosupresati
donatori (sange, organe)
gravide
nou nǎscuti
Cum continuǎm investigarea unui nou diagnosticat infectat VHB?
anamnez
examen clinic
cercetarea coinfectiilor (VHD, VHC, HIV)
serologie HVA
hemogramǎ, protrombinǎ, proteine, albumine, ALT/AST, alfa-fetoproteina ( ?)
ecografie abdominalǎ
biopsie hepaticǎ.
Cu toate imperfectiunile ei, biopsia hepaticǎ rǎmane incǎ "gold standardul" diagnostic. Ea confirmǎ existenta hepatitei si a cronicizǎrii, permite stabilirea gradului si stagiului si poate demonstra prezenta unor comorbiditǎti.
Unde ne conduc aceste testǎri ?
Aceste testǎri ne permit incadrarea subiectului cercetat intr-una din categoriile urmǎtoare :
Tabelul 3 redǎ criteriile de diagnostic
|
Variabilǎ |
Vindecat |
Infectat inactiv |
Hepatitǎ cronicǎ |
|
Ag HBs |
+ > 6 luni |
+ > 6 luni |
|
|
Viremie |
Nedetectabil |
<2ooo U.I./ml |
> 20.000 U.I./ml |
|
ALT |
N |
N |
N / > |
|
Histologie |
Normalǎ |
Leziuni minime |
Hepatitǎ moderatǎ/severǎ |
|
Varia |
Istoric de hepatitǎ |
AgHBe - /AcHBe + |
Tabelul 3. Criterii de incadrare diagnostica
Aceastǎ alocare are drept finalitate selectarea celor care vor fi tratati.
12. Pe cine tratǎm?
Deoarece infectia cronicǎ predispune la complicatii, iar infectatul este o sursǎ de infectie, IDEAL , fiecare astfel de subiect ar trebui tratat.
In absenta unei substante VIRUCIDE, consensurile nationale si regionale au stabilit cǎ tratamentul trebuie adresat NUMAI pacientilor cu boalǎ activǎ.
Argumentele pentru aceastǎ atitudine sunt :
a) infectiile inactive au un prognostic favorabil si ca atare nu necesitǎ terapie, ci numai monitorizare;
b) pacientii in fazǎ de imunotolerantǎ au leziuni minime, iar terapiile actuale nu pot induce seroconversia, deci terapia este ineficienta.
Rezulta cǎ sunt eligibili pentru tratament atat pacientii cu hepatitǎ cronicǎ cat si cu cirozǎ cu virus B, fie acesta sǎlbatic sau mutant, pacientul fiind naiv sau pretratat (tabelul 4).
Recomandǎri pentru tratament
|
Status Ag Hbe |
Viremie (PCR) |
ALT |
Biopsie |
Indicatie |
|
> 20.000 U.I./ml |
< 2N |
Necroinflamatie fibrozǎ semnificative |
DA |
|
|
> 20.000 U.I./ml |
<2 N |
Nu are leziuni |
NU |
|
|
> 20.000 U.I./ml |
> 2 N |
DA |
||
|
> 20.000 U.I./ml |
> 2N |
Urmǎrire 6 luni | ||
|
> 20.000 U.I./ml |
>2 N |
DA (Semne de decompensare) |
||
|
> 20.000 U.I./ml |
> 2N |
DA |
||
|
> 2.000 U.I./ml |
<2 N |
Conform biopsiei |
||
|
< 2000 U.I./ml |
< 2N |
Observare |
||
|
Detectabil |
N |
Cirozǎ |
DA |
|
|
Nedetectabil |
Cirozǎ |
Observatii |
Tabel 4. Incadrarea in scheme de tratament
 Fig.11
Alocarea pentru tratament
Fig.11
Alocarea pentru tratament
Scopurile terapiei :
a) IDEAL ar fi eradicarea virusului si clearance-ul Ag HBs.
b) REALIST - normalizarea ALT ;
- supresia persistentǎ, semnificativǎ a replicǎrii virale;
- prevenirea cirozei si a hepatocarcinomului;
- reducerea infectivitǎtii pacientului.
Vocabularul rǎspunsului la tratament.
|
Tip de rǎspuns |
Descriptie |
|
1. Biochimic |
Normalizarea ALT |
|
2. Virusologic | |
|
a. AgHBe+ |
Pierderea Ag Hbe Aparitia Ac Hbe Viremie < 20.000 U.I./ml (nedetectabil ?) |
|
b. Ag Hbe- |
Viremie < 2000 U.I./ml |
|
3. Complet |
Biochimic + virusologic + pierderea Ag HBs |
|
4. Histologic |
Reducerea IAH > 2 puncte fǎrǎ agravarea fibrozei |
|
5. Momentul evaluǎrii a) in cursul tratamentului b) mentinut in cursul tratamentului c) la finele tratamentului d) sustinut la 6 luni e) mentinut la 12 luni |
Tabel 5. Tipuri de raspuns la tratament
Pentru analogii nucleozidici/nucleotidici, existǎ un vocabular care se referǎ strict la rezistenta antiviralǎ.
|
Termen |
Definire |
|
Breakthrough |
Cresterea viremiei cu cel putin 1 log fatǎ de nivelul minim constatat |
|
Rebound |
Cresterea peste 20.000 U.I./ml. sau peste nivelul de la inceputul tratamentului |
|
Rezistentǎ genotipicǎ |
Detectia unei mutatii care conferǎ rezistentǎ |
|
Rezistentǎ fenotipicǎ |
Detectia unei mutatii care scade eficienta terapiei |
Tabelul 6. Modificari virale terapeutic induse
Este de notat cǎ aparitia mutantelor stǎ la baza rezistentei si breakthrough-ului viral.
Acesta la randul lui precede cu luni sau ani echivalentul la nivelul ALT. Cand se produce breakthrough-ul virologic se poate ca boala sǎ se agraveze. Consecinta fireascǎ este decelarea breakthrough-ului virologic inainte producerii celui biologic.
Avand in vedere posibilitǎtile din Romania, recomandarea de a urmǎri aceste mutatii este ILUZORIE.
13. Cu ce tratǎm ?
In prezent atat in Europa cat si in alte zone ale lumii, au primit autorizatia de comercializare cu indicatie de tratament in hepatitǎ si ciroza cu virus B urmǎtoarele medicamente:
interferonul 2a, α 2b
Peginterferonul de 40 KD.
lamivudina - analog nucleozidic (citozina)
adefovirul - analog nucleotidic (adenozina)
entecavirul - analog nucleozidic (guanozina)
telbivudina - analog nucleozidic (deoxitimidina).
Toate acestea sunt indicate atat la pacienti infectati cu virus sǎlbatic, cat si la cei cu virus mutant.
Pe langa cele 6 medicamente aprobate sunt in curs de testare clinica in diverse faze urmatoarele medicamente :
7. TeNF ( tenofovir)[1]*
Clevudina
10. Pradefovir
11. Valtorcitabina
Interferonul a a-IFN) recombinat a fost aprobat pentru tratamentul hepatitei cronice B in 1992. De la introducerea sa, numeroase studii publicate in literatura au evidentiat un procent variabil al raspunsului terapeutic (15-61%), diferentele fiind datorate variatiilor epidemiologice, heterogenitatii virale (genotip viral, forma salbatica sau mutant AgHBe negativ, calea de achizitie virala, incarcatura virala), nivelului aminotransferazelor pretratament, precum si dozei diferite de interferon utilizate.
a-IFN este produs de leucocite, limfocite B si fibroblastii indusi viral. Proteinele sunt codificate de o gena de pe cromozomul 9 si sunt constituite dintr-un lant de 165(166) aminoacizi. Actiunea sa implica legarea de un receptor membranar specific care este codificat de o gena de pe cromozomul 21.
Are urmatoarele efecte biologice:
antivirale, antibacteriene si antiparazitare
in vivo a IFN inhiba cresterea celulelor tumorale, stimuleaza activitatea celulelor NK
si Tc, macrofagelor
blocheaza resorbtia osoasa
a-IFN exercita actiuni biochimice si celulare directe si indirecte; actiunile directe sunt rapid initiate dupa legarea de receptorii membranari prin semnale transcitoplasmatice mediate de produsii acidului arahidonic. Actiunile indirecte sunt dependente de interactiunea cu alte citokine si/sau factori de crestere. Efectul antiviral consta in inductia oligoadenilat sintetazei sau proteinkinazei P1.
Terapia conventionala cu a-IFN este limitata totusi ca efect de absorbtia rapida dupa injectarea subcutanata, fluctuatiile largi ale concentratiilor plasmatice, distributia sistemica larga, clearance-ul renal crescut si timpul de injumatatire plasmatic scazut (2 pana la 5 ore). Din aceste motive a fost testat si in prezent este omologat si in tara tratamentul cu Interferon pegylat a2a in tratamentul hepatitelor cronice virale B.
Efecte adverse ale tratamentului cu interferon:
Reactii locale-5%-arsura, sangerare, durere la locul injectarii
Hematologice: anemie hipocroma, granulocitopenie, anemie hemolitica, leucopenie, limfocitoza, trombocitopenie, purpura trombocitopenica, foarte rar anemie aplastica
Sindrom pseudogripal - cea mai frecventa reactie adversa; se poate manifesta prin: febra, frison, cefalee, mialgii, artralgii, fatigabilitate, astenie, transpiratii, dureri toracice si/sau lombare, rinoree
Gastrointestinale: diaree, anorexie, greata etc.
Hepato-biliare (<5%): alterari tranzitorii ale testelor functionale hepatice
Endocrinologice (<5%):- agravarea diabetului zaharat, hiperglicemie, hipertiroidism
Neuro-psihiatrice: depresii, parestezii, tulburari de concentrare etc.
Contraindicatiile tratamentului cu interferon:
Pacientii cu hipersensibilitate la a-IFN
Ciroza hepatica virala decompensata
Afectiuni cardiace: angina pectorala instabila/agravata, IM recent, insuficienta cardiaca, HTA, tulburari de ritm, purtatorii de proteze valvulare sau stenturi coronariene aflati in tratament anticoagulant
Diabet zaharat dezechilibrat la pacient putin compliant sau cu acces dificil la un serviciu de boli de nutritie
Afectiuni hematologice: anemii hemolitice autoimune, anemia aplastica, purpura trombocitopenica idiopatica
Insuficienta renala cronica
Traumatisme cranio-cerebrale in antecedente evoluand cu convulsii, coma, epilepsie posttraumatica si/sau alte afectiuni convulsivante
Istoric de boala psihiatrica, mai ales depresie
Afectiuni autoimune sau inflamatorii: boala Crohn, rectocolita ulcero-hemoragica, lupus eritematos sistemic, sclerodermie, artrita reumatoida, psoriazis (contraindicatie relativa)
Sarcina si perioada de lactatie
Precautii pe perioada de tratament cu interferon:
Contraceptie riguroasa pe perioada tratamentului si 6 luni dupa tratament
Renuntarea la consumul de alcool pe perioada tratamentului.
ANALOGII NUCLEOZ(T)IDICI
Reprezinta un grup de substante cu compozitie chimica asemanatoare bazelor azotate care intra in compozitia acizilor nucleici (adenina, guanina, citidina, timidina, uracil). Prin inlocuirea compusilor naturali analogi se produce alterarea informatiei genetice virale cu blocare functionala sau inhibarea replicarii virale.
Reprezinta la ora actuala principalul analog nucleozidic utilizat in tratamentul hepatitei cronice virale B.
Actiunea sa se exercita asupra revers transcriptazei virusului hepatitic B si HIV atat in vitro cat si in vivo. Consecinta este inhibarea sintezei ADN prin stoparea lantului proviral ADN. Spre deosebire de alte nucleozide, lamivudina nu inhiba ADN mitocondrial sau celulele stem medulare la dozele terapeutice care blocheaza sinteza ADN VHB. Administrarea de lamivudina este urmata de scaderea rapida a nivelului seric al ADN viral B pana la valori nedetectabile. Dozele mici, de 20 mg/zi, determina o supresie incompleta a ADN viral B, in timp ce dozele terapeutice de 100 mg/zi produc o supresie completa cu disparitia ADN viral la 4 saptamani de la initierea tratamentului. Latenta de actiune a lamivudinei este dependenta de doza administrata si are ca rezultat aparitia de modificari biochimice, virusologice si histologice.
Din punct de vedere biochimic, administrarea de lamivudina este urmata de cresterea tranzitorie a nivelului aminotransferazelor serice in cursul tratamentului. Primul varf al cresterii aminotransferazelor este dependent de doza administrata; apare la 6 saptamani si aproximativ 1/3 dintre pacienti isi dubleaza valorile enzimelor de citoliza hepatica. Un al doilea varf este notat catre sfarsitul tratamentului si este independent de doza administrata.
Supresia ADN viral B este prima modificare virusologica constatata in cursul tratamentului cu lamivudina. Nivelul ADN viral decelat prin PCR devine nedetectabil in 4 saptamani la toti pacientii care au primit doze de 100 mg/zi sau mai mari. Pacientii cu raspuns sustinut au prezentat si normalizarea concomitenta a aminotransferazelor serice si negativarea antigenului HBe, efectul persistand la 36 saptamani post-tratament. O parte dintre bolnavi prezinta valori fluctuante ale ADN viral la limita detectarii in timpul tratamentului; la acestia s-a constatat recadere la sfarsitul terapiei dar cu raspuns favorabil la reluarea tratamentului.
Revenirea la valori detectabile a ADN viral este cu atat mai lenta cu cat durata tratamentului este mai mare.
Administrarea de lamivudina la pacientii cu hepatita cronica virala B este urmata de ameliorarea indexului Knodell la aproape jumatate din bolnavi. Ameliorarea histologica poate apare si la pacientii care nu au raspuns biochimic sau virusologic la administrare de lamivudina, dar este mai redusa.
In general lamivudina este un produs foarte bine tolerat pe durata tratamentului. Studiile de siguranta au consemnat efecte adverse minore cum ar fi:
fatigabilitate, cefalee, ameteli;
greata, senzatie de gura uscata;
disconfort abdominal, diaree;
neuropatie periferica (rara);
rash;
anomalii biochimice: cresterea amilazemiei, lipazemiei, creatin-kinazei (sub 10%).
Cea mai importanta reactie adversa a tratamentului cu lamivudina este insa dezvoltarea de tulpini rezistente la actiunea sa ca urmare a selectiei de mutatii genetice. Aceasta mutatie implica o substitutie a metioninei cu valina sau izoleucina (M 204 V/I) localizata la nivelul regiunii YMDD a ADN polimerazei VHB. Incidenta mutantelor rezistente creste direct proportional cu durata tratamentului: 17% la un an, 40% la 2 ani, 55% la 3 ani si 67% la 4 ani de tratament antiviral. Mutatia se exprima clinic prin reaparitia ADN viral detectabil in ser prin tehnici non-PCR si uneori cresteri ale aminotransferazelor serice. Au fost raportate si exacerbari acute aparute ca efect al dezvoltarii tulpinilor mutante, desi aceste cazuri sunt rare. De asemenea, exista situatii cand mutatia se asociaza cu ADN viral redus si niveluri moderate ale aminotransferazelor. Rareori exacerbarile induse de aparitia mutatiei YMDD determina decompensare hepatica si uneori deces.
ADEFOVIR DIPIVOXIL
Este un precursor al adefovirului, analog de adenozin-monofosfat. Medicamentul este convertit la metabolitul activ intracelular, adefovir difosfat, care inhiba ADN polimeraza virala la concentratii inferioare celor care inhiba ADN polimeraza umana. Este activ atat impotriva formelor salbatice de virus cat si impotriva celor mutante inclusiv celor rezistente la lamivudina, in doza de 10 mg/zi.
Administrarea de adefovir dipivoxil a determinat scaderea nivelului aminotransferazelor serice in cursul tratamentului atat la pacientii AgHBe pozitivi cat si AgHBe negativi, iar normalizarea valorilor ALT a fost notata la 48-55% dintre pacienti.
Utilizarea de adefovir dipivoxil a fost urmata de ameliorare histologica semnificativa la peste 50% dintre pacienti.
Principalele efecte adverse constatate in timpul tratamentului au fost:
cefalee, astenie, ameteli;
dureri abdominale, greata, dispepsie, diaree, flatulenta, anorexie;
sindrom pseudogripal, faringita, tuse;
dureri toracice posterioare.
Au fost raportate si o serie de modificari ale unor teste biochimice; valorile creatininei serice au crescut in medie cu 0,2 mg% la pacientii tratati cu 30 mg/zi, dar, in toate cazurile, functia renala a revenit la valorile anterioare dupa reducerea dozelor sau intreruperea tratamentului. A mai fost raportata o crestere medie a fosfatemiei de 0,1 mg%.
Medicamentul este eficace si asupra tulpinilor rezistente la lamivudina, inclusiv asupra virusurilor cu mutatie YMDD. Eficacitatea este asemanatoare lamivudinei, iar profilul de siguranta este similar placebo, exceptand incidenta mai crescuta a asteniei si diareei. Cresterea creatininei serice a fost notata doar in cazul utilizarii dozei de 30 mg/zi, impunand monitorizarea in dinamica a creatininemiei; modificarea a fost reversibila la reducerea dozei sau intreruperea tratamentului.
ENTECAVIRUL
Inhiba replicarea VHB la trei niveluri diferite: blocheaza ADN-VHB polimeraza, revers transcriptia lantului negativ VHB-ADN si sinteza lantului pozitiv.
Studii in vitro au demonstrat ca entecavirul este mai eficient decat lamivudina in special asupra tulpinilor virale mutante care au selectat deja rezistenta.
Doza uzuala este de 0,5 mg/zi per os la pacientii naivi si 1 mg/zi per os la cei care au dezvoltat rezistenta la lamivudina si trebuie ajustata la pacientii cu afectare a functiei renale (clearance al creatininei < 50 ml/min).
Rata raspunsului viral sustinut este superioara lamivudinei, recaderile au fost observate la 3-7% dintre pacientii tratati si, se pare ca pacientii care selecteaza rezistenta la entecavir sunt sensibili la actiunea adefovir-dipivoxilului.
Toleranta este buna, iar ca efecte adverse studiile publicate pana in prezent citeaza o posibila crestere a incidentei tumorilor pulmonare sau cerebrale.
TELBIVUDINA
Este un analog nucleozidic cu actiune intensa de inhibare a replicarii virale VHB, dar cu o rata ridicata de rezistenta la tratament prin aparitia de tulpini mutante (mecansim de rezistenta incrucisata la lamivudina). Din acest motiv, monoterapia cu telbivudina are un rol limitat in tratamentul infectiei cronice cu HVB.
Doza recomandata este de 600 mg/zi (necesita reducere daca clearance-ul la creatinina este sub 50 ml/min), iar toleranta si profilul de siguranta sunt comparabile cu cele ale lamivudinei.
CLEVUDINA
Este un analog pirimidinic cu actiune intensa asupra virusului B. Inhiba ADN VHB polimeraza.
Dupa sistarea terapiei, nu determina rebound al viremiei. Studiile efectuate in vitro au demonstarat eficacitatea medicamentului impotriva tulpinilor mutante VHB rezistente la lamivudina.
TENOFOVIRUL
Este analog nucleotidic utilizat initial in tratamentul infectiei HIV. A fost insa demonstrata eficienta medicamentului si la pacientii cu infectie VHB sau coinfectie HIV/VHB.
FAMCICLOVIRUL
Analog guanozinic utilizat initial impotriva virusurilor herpes care actioneaza prin inhibarea primei etape a sintezei ADN viral catalizata de ADN-polimeraza. Produce o supresie rapida a replicarii virale, dependenta de doza administrata (500 mg x 3/zi). Are o toleranta buna, dar efectul este inferior fata de lamivudina, normalizarea ALT fiind citata doar la o treime din pacienti dupa un an de tratament iar seroconversia HBe in 14-15% din cazuri.
GANCICLOVIRUL
Analog nucleozidic activ impotriva virusului citomegalic. A fost utilizat in studii experimentale si in infectia VHB pe loturi mici, mai ales posttransplant, in doze de 3g/zi. Rezultatele obtinute pana in prezent nu sunt satisfacatoare deoarece sunt citate frecvente recaderi la intreruperea tratamentului.
EMTRICITABINA
Este un analog deoxicitidinic similar ca structura cu lamivudina care actioneaza prin inhibarea replicarii reverstranscriptiei VHB. Determina reducerea ADN VHB cu 2-3 log cpii virale, iar seroconversia HBe survine in 23% din cazuri dupa un an de tratament. Preparatul este inca in curs de evaluare in studii clinice observationale.
Este mai presus de scopurile acestui ghid de tratament a discuta indicatiile, contraindicatiile si efectele adverse ale acestor medicamente. Pentru aceasta sfǎtuim cititorii sǎ se adreseze instructiunilor ce insotesc preparatele.
In linii mari trebuie spus insǎ cǎ interferonii standard si formele pegylate corespunzǎtoare au practic aceleasi efecte adverse si cǎ terapia trebuie atent monitorizatǎ.
Substantele cu cea mai bunǎ tolerantǎ sunt lamivudina si entecavirul, dar si acestea trebuie folosite cu prudentǎ la grupe speciale de pacienti (cu insuficientǎ renalǎ in special).
Este important pentru stabilirea strategiilor terapeutice sǎ stim eficienta medicatiei folosite.
Este important de retinut cǎ datele diferitelor studii nu pot fi comparate cu acuratete, dat fiind cǎ au fost efectuate pe populatii diverse, infectate cu genotipuri diferite, cu durate de tratament si urmǎrire variate.
Inainte de a compara eficienta variatelor scheme utilizate e necesar sǎ definim rǎspunsul virologic in functie de momentul evaluǎrii. Acesta poate fi:
1) precoce sau primar - apǎrut in primele 3-6 luni
2) initial - apǎrut in primele 6-12 luni
3) mentinut - persistǎ in cursul tratamentul
4) la sfarsitul tratamentului (EOT)
5) sustinut - mentinerea > 12 luni de la oprire
Rǎspunsul viral poate fi :
1) precoce semnificand reducerea viremiei cu 1-2 log in primele 3-6 luni de tratament;
2) absent - absenta precedentului = rezistenta primarǎ. Reducere cu < 1 log in primele 3 luni.
3) breakthrough - sau rezistentǎ secundarǎ, cresterea viremiei cu cel putin 1 log fatǎ de valoarea minimǎ inregistratǎ.
Eficienta terapiilor: Hepatitǎ cronicǎ Ag Hbe +
|
IFN |
PEG IFN |
LAM |
ADV |
ENT |
TEL |
|
|
Viremie nedetectabilǎ | ||||||
|
Pierderea AgHBe | ||||||
|
Seroconversie AgHBe |
| |||||
|
Hepatitǎ cronicǎ Ag Hbe - |
||||||
|
Viremie nedetectabilǎ | ||||||
|
Combinat | ||||||
|
Rǎspuns sustinut |
<15% | |||||
|
Rǎspuns sustinut la 96 sǎptǎmani | ||||||
|
Ag Hbe + | ||||||
|
Ag Hbe - | ||||||
Tabelul 8. Eficienta terapiilor antivirale
Azi, douǎ strategii sunt posibil a fi utilizate :
a) tratamente finite ca durata
b) tratamente indelungate - probabil pe viatǎ.
Ambele tratamente pot fi abordate ca monoterapie sau asocieri.
Toti agentii antivirali au fost utilizati in studii cu duratǎ limitatǎ, dar practic numai interferonul - standard dar si pegylat - poate fi administrat pe perioadǎ limitatǎ.
Consecutiv acestor studii apare logic cǎ tratamentul de primǎ linie sǎ fie acela cu duratǎ finitǎ.
Ca atare, prima alegere trebuie sǎ fie interferonii.
MONOTERAPIE. Interferonul standard ( alfa 2 a si alfa 2 b) cat si peginterferonul 40KD au rezultate pe termen lung similare si efecte adverse asemǎnǎtoare ca incidentǎ. Deosebirile constau in ritmul de administrare care este favorabil formei pegylate, dar diferenta de cost este si ea semnificativǎ. Mai mult este de luat in seamǎ faptul cǎ unele studii propun un tratament de numai 6 luni cu forma pegylatǎ sau cu dozǎ redusǎ (90 g/sǎptǎmanǎ)
Trebuie subliniat faptul cǎ cirozele incadrate in clasele functionale, B si C Child-Pugh nu au indicatie de tratament cu interferon.
Pe langǎ acesti pacienti, o contraindicatie absolutǎ este reprezentatǎ de femeile gravide sau care alǎpteazǎ.
Monitorizarea tratamentului se face clinic si urmǎrind nivelul transaminazelor si hemograma. Criteriile de oprire a tratamentului sunt consemnate de producǎtor.
Pentru pacientii care nu rǎspund la terapia cu IFN (standard sau pegylat) sau la cei cu contraindicatii, precum si la dorinta pacientului, se pot folosi analogii nucleozidici/nucleotidici.
|
PARAMETRU |
IFN |
PEGIFN |
LAM |
ADV |
ENT |
|
Pierderea ADN | |||||
|
Pierderea AgHBe | |||||
|
Seroconversie "e" | |||||
|
Normalizare ALT |
< 72% | ||||
|
Ameliorare histologicǎ | |||||
|
Durabilitatea rǎspunsului |
90% la 8 ani |
77% la 3 ani |
5% la 1 an |
82% - 6 luni |
|
|
Tolerantǎ |
Rea |
Bunǎ |
Bunǎ |
Bunǎ |
Bunǎ |
|
Cost/an (dolari?) |
Tabelul 9. Evaluarea tratamentului
(Dupǎ Keeffe 2007)
Acestia pot fi folositi, dupǎ cum s-a arǎtat pe perioada finitǎ, dar in practicǎ terapia este prelungitǎ - preconizatǎ for life .
Pentru a face o judicioasǎ prescriptie de analogi nucleozidici/nucleotidici trebuie luate in consideratie urmǎtoarele caracteristici ale produsului :
a) eficienta produsului
b) profilul de rezistentǎ
c) genotipul viral
Eficienta diverselor antivirale per os a fost descrisǎ in tabelul 8.
Cat priveste profilul de rezistentǎ secundarǎ, acesta este descris in tabelul 10.
|
Rezistentǎ % dupǎ |
|||||
|
Medicament |
1 an |
2 ani |
3 ani |
4 ani |
5 ani |
|
Lamivudinǎ | |||||
|
ADV (AgHBe+, NAIV) | |||||
|
ADV (LAM rezistent) | |||||
|
Entecavir (NAIV) | |||||
|
Entecavir(LAM rezistent) | |||||
|
Telbivudinǎ (AgHBe+) | |||||
|
Telbivudinǎ (AgHBe-) |
Tabel 10. Rezistenta la antivirale
Dacǎ luǎm in consideratie pe de o parte eficienta, iar pe de altǎ parte riscul rezistentei, spre deosebire de ghidurile americane, canadiene, germane, ne permitem sugestia de a stratifica indicatiile de tratament.
Conform datelor din literaturǎ entecavirul este drogul de primǎ alegere avand in vedere rata inaltǎ de eficientǎ si rata extrem de redusǎ de rezistentǎ. Telbivudina poate constitui o alternativǎ avand in vedere supresia viralǎ, dar nu trebuie uitat cǎ are un profil de rezistentǎ crescutǎ.
Avand in vedere cǎ majoritatea autorilor care realizeazǎ ghiduri sunt in situatia de conflict de interese, nici un ghid nu afirmǎ avantajele substantiale ale unui drog.
Expertii romani, liberi de astfel de constrangeri, propun ca droguri de primǎ intentie intre analogi, entecavirul si telbivudina.
Aceastǎ propunere se bazeazǎ pe urmǎtoarele considerente :
eficienta, in special in fata viremiilor mari
rata de rezistentǎ
profilul farmacoeconomic
Avand in vedere profilul de rezistentǎ este preferabilǎ utilizarea entecavirului, deoarece telbivudina are o ratǎ mai mare de rezistentǎ.
Dozele de entecavir sunt de 0,5 mg/zi pentru naivi si de 1 mg/zi pentru cei pretratati cu lamivudinǎ; pentru telbivudinǎ doza este de 600 mg/zi.
Nu am recomandat adefovirul cum este in alte ghiduri pentru ratiunea cǎ nu e comercializat in Romania ; in subsidiar genotipul D, predominand in tara noastrǎ, are rezistentǎ primarǎ inaltǎ la acest analog.
Ca urmare a acestei pozitii se poate urmǎri eficienta tratamentului conform urmǎtorului algoritm( propus de Keeffe et all).
![]()
Fara raspuns ADAUGA
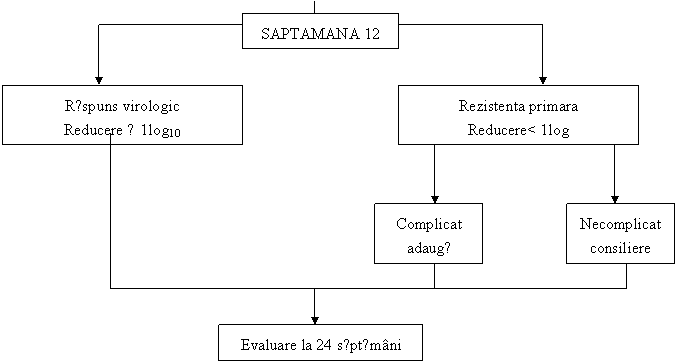

Potenta redusa MONITORI ZARE
Continua cu monitorizarea la 6 luni
![]()
![]()

Aici este locul sǎ arǎtǎm cǎ in cazul aparitiei rezistentei la un antiviral, posibilitǎtile de tratament sunt cele conform tabelului 11.
|
Drog implicat |
Mǎsuri recomandate |
|
Lamivudina |
adaugǎ ADV |
|
stop LAM, inlocuire ENT |
|
|
ADV |
adaugǎ LAM sau ENT |
|
stop ADV, inlocuire ENT |
|
|
ENT |
adaugǎ ADV |
|
stop ENT, inlocuire ADV |
Tabel 11.Solutii in caz de rezistentǎ viralǎ
Aparitia rezistentei virale este influentatǎ de factori ce tin de gazdǎ, dar si de virus.
Existǎ factori preexistenti terapiei si acestia sunt :
In cursul tratamentului, pentru a decela prompt aparitia rezistentei trebuie cercetatǎ :
Persistenta viremiei in timpul tratamentului este factor de risc inalt pentru instalarea rezistentei.
La pacientii cu insuficientǎ renal, dozele trebuie ajustate conform tabelului 12.
|
Substanta |
CLEARANCE LA CREATININA (mL/min) |
|
Doza standard 30-50 15-30 5-15 < 5 |
|
|
Lamivudinǎ Adefovir Entecavir Telbivudinǎ |
100m mg 50 25 15 10 10 mg 10 mg 10 mg dializǎ 0,5 mg 0,25 mg 0,15mg 0,05mg 600 mg 600mg/48ore 600mg/72h dupǎ dializǎ |
Tabel 12. Doza in functie de clearance
Terapii combinate:
3 studii pivotale (Jensen, Jan, Marcellin) nu au arǎtat eficientǎ sporitǎ a acestei asocieri fatǎ de bratul cu monoterapie bazatǎ pe interferon.
Asocierea de lamivudinǎ cu adefovir nu sporeste rata seroconversiei AgHBe si nici procentul viremiilor nedetectabile, dar are avantajul reducerii ratei de rezistentǎ la lamivudinǎ.
Ce facem cu pacientii imunosupresati ?
In aceastǎ categorie sunt inclusi pacienti cu malignitǎti sau transplanturi.
Leziunea hepaticǎ este de tip hepatitǎ, iar serologic se constatǎ cresterea concentratiei, cresterea viremiei si seroconversia AcHBc IgG in AcHBC IgM si prezenta AgHBs. Clinica variazǎ de la simptome usoare la hepatitǎ fulminantǎ cu mortalitate de panǎ la 40%.
Interferonul nu este eficient. Ghidul american propune lamivudina sau telbivudina atunci cand tratamentul imunosupresor prevǎzut e de scurtǎ duratǎ (1 an) sau adefovir dipivoxil sau entecavir in celelalte situatii.
In functie de scopul tratamentului putem impǎrti imunosupresia in douǎ categorii :
a) imunosupresia temporarǎ
b) imunosupresia permanentǎ
In prima categorie intrǎ pacientii care au o comorbiditate de tip oncologic, iar in cea de a doua, pacientii cu transplant de organe.
Experienta acumulatǎ panǎ in prezent este mai bogatǎ si ca atare recomandǎrile mai ferme pentru imunosupresia temporarǎ.
Reactivarea virusului B este apreciatǎ a surveni in 20-50% din aceste cazuri, putand fi asimptomaticǎ, ictericǎ sau gravǎ, ducand la decompensarea si decesul pacientului.
Este logic, dar si demonstrat, cǎ profilaxia cu lamivudinǎ este de preferat initierii tratamentului dacǎ imunosupresia e de scurtǎ duratǎ (panǎ la 6 luni). Dacǎ imunosupresia este proiectatǎ a fi de mai lungǎ duratǎ este preferabilǎ profilaxia cu adefovir sau entecavir, avand in vedere riscul mai mic sau nul de aparitie a rezistentei virale.
Nu sunt studii care sǎ justifice un anume comportament la pacientii transplantati; avand in vedere capacitatea de inducere a rezistentei virale, este mai bunǎ abstinenta terapeuticǎ, in stransǎ legǎturǎ insǎ cu monitorizarea nivelului ALT sau a viremiei.
Tratamentul la femeile gravide.
Trebuie testate cat mai precoce, chiar dacǎ au fost vaccinate. Toate gravidele internate pentru nastere trebuie testate.
Prevenirea infectiei perinatale.
Fǎtul poate fi infectat in uter, in timpul travaliului sau dupǎ nastere. Infectia intrauterinǎ este rarǎ, survenind mai ales in cadrul unei hepatite acute manifestate in cel de-al treilea trimestru de sarcinǎ.
Mamele avand AgHBe circulant vor da nastere cu mare probabilitate (90%) unui fǎt infectat perinatal. De aceea, pe langǎ imunoprofilaxia nou nǎscutului este recomandabilǎ terapia cu lamivudinǎ incepand cu a 34 - a sǎptǎmanǎ de sarcinǎ. Efectul de reducere a viremiei, element determinant al infectivitǎtii, se cupleazǎ in aceastǎ indicatie cu reducerea sansei de a genera un virus mutant YMDD.
Hepatita acutǎ in timpul sarcinii se manifestǎ cu icter, greatǎ, vǎrsǎturi, numai in 30% cazuri. In general necesitǎ doar ingrijiri generale.
Hepatita cronicǎ si sarcina.
Cu exceptia telbivudinei clasificatǎ de FDA (Food and Drug Administration) in clasa B, toate celelalte medicatii sunt incluse in clasa C.
Decizia de a incepe tratamentul depinde de gravitatea bolii mamei. Dacǎ e necesar, lamivudina este drogul de primǎ linie, urmand ca dupǎ nastere sǎ fie schimbat cu adefovir sau entecavir.
Tratamentul la copii.
Hepatita acutǎ nu impune tratament.
Hepatita cronicǎ doveditǎ (conform criteriilor enuntate) .
Copiii cu varsta de peste 10 ani pot fi tratati cu IFN 6 MU/m2 dar nu mai mult de 10 MU pe administrare, 3 zile sǎptǎmanal, pentru 24 sǎptǎmani. Succesul este de panǎ la 60%. Contraindicatiile si efectele adverse sunt similare cu cele de la adulti, cu sublinierea cǎ neutropenia este foarte frecventǎ (90%), iar slǎbirea mai rapidǎ.
Lamivudina se administreazǎ in doze de 3 mg/kgcorp/zi, dar nu mai mult de 100 mg/zi. Tratamentul dureazǎ minim 1 an si este prelungit 6 luni dupǎ seroconversie.
Aceasta este posibilǎ avand in vedere transmisia parenteralǎ a ambelor infectii.
Se apreciazǎ aceastǎ coinfectie ca avand o frecveta cuprinsa intre 10 - 30%.
Evolutia bolii este mai severǎ, carcinomul hepatocelular survenind de 4 ori mai frecvent decat la monoinfectatii cu virus hepatitic C.
Studiile au arǎtat cǎ replicarea virusului C dominǎ. Secventa de infectare este importantǎ : cotransmisia duce la viremii si anomalii ALT mai mici decat in monoinfectie. Suprainfectia cu virus B decompenseazǎ rapid boala produsǎ de virusul C.
Tratamentul se va baza pe opinia expertului. Baza o constituie experienta IFN standard + ribavirina care a dat bune rezultate. PegIFN este util de folosit, dar nu existǎ dovezi (studii) ci numai cazuri.
Aceastǎ coinfectie este de importantǎ covarsitoare pentru Romania. Acest fapt decurge din incidenta mare comunicatǎ (Streinu, 2007). Virusul D este un virus RNA defectiv care necesitǎ Ag HBs pentru transmitere.
Infectia poate surveni concomitent cu cea cu virus B-coinfectie, sau sǎ aparǎ consecutiv - suprainfectie. In general suprainfectia duce la boalǎ cronicǎ.
Se admite in general cǎ evolutia este mai severǎ. Din pǎcate nu existǎ date, dar sunt argumente de optimism. Deoarece multiplicarea virusului D si infectiozitatea sa sunt legate de virusul B s-au acumulat date care atestǎ cǎ tratamentul cu doze mari si prelungite de IFN standard (9 MU x 3/sǎpt. - timp de 48 sǎptǎmani) dǎ rezultate favorabile.
Avand in vedere aria geograficǎ restransǎ, vaccinarea, si relativ noua aparitie pe piatǎ a PEG IFN nu sunt date care sǎ sustinǎ acest tratament, de altminteri logic.
Infectia cu virus B se constatǎ la 6 - 14% din infectatii HIV. Din cei 350.000.000 infectati cu VHB, 40.000.000 au si HIV. Infectia se produce prin contact sexual si expunere percutanǎ la sange.
Influenta HIV si HAART
Atat coinfectia cu HIV, precum si tratamentul acesteia in epoca actualǎ HAART (de la highly active antiretroviral therapy) pot influenta istoria naturalǎ a infectiei cu virus B.
Afectarea hepaticǎ se certificǎ la pacientii avand replicare viralǎ activǎ (Ag HBe + si ADN VHB inalt).
Numǎrul redus de limfocite CD4 (< 200/mm3) creste riscul evolutiv spre cirozǎ.
Tratamentul are aceleasi scopuri ca la pacientii monoinfectati cu virus B si anume:
seroconversia in sistemul "e"
supresia indelungatǎ a replicǎrii virale.
Criteriile de terapie sunt si ele similare.
Dupǎ evaluarea clinicǎ si de laborator, se va lua decizia de tratament, conform criteriilor stabilite pentru monoinfectie, avand in vedere criteriul tratǎrii sau nu concomitente a infectiei HIV.
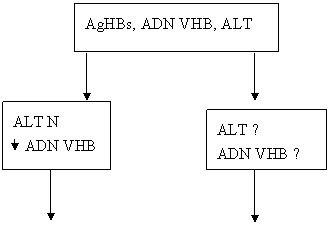
Evaluarea fibrozei
monitorizare

Monitorizare ADV + ETV
sau PegIFN
Cei cu indicatie tratament HIV
Viremie B
Orice ARV
Monitorizeazǎ ADN VHB LAM naiv LAM rezistent
Monitorizeazǎ functia hep. ARV + TeNF + Inlocuieste cu/sau adaugǎ
Tehnicile terapiei au fost stabilite de consensul european din 2005.
viremie sub 2.000 U.I./ml pentru pacientii fǎrǎ antigen e ;
normalizarea ALT ; in primele 12 luni poate exista o exacerbare concomitentǎ reducerii viremiei ;
cresterea ALT poate fi insǎ si consecinta leziunii hepatocitare prin medicatia HAART sau cea asociatǎ prevenirii infectiilor oportunistice.
In tratamentul acestui grup de pacienti au fost folosite toate medicamentele deja cunoscute.
Trebuie fǎcutǎ sublinierea cǎ lamivudina este aprobatǎ si pentru tratamentul infectiei cu HIV, dar cu o dozǎ superioarǎ. Cu eficientǎ in coinfectia virus B/HIV, sunt si alte douǎ antivirale : emtricitabina, derivat fluorinat de lamivudinǎ si tenofovirul, un inhibitor aciclic de reverstranscriptazǎ.
Tratamentul manifestǎrilor extrahepatice
a) Poliarterita nodoasǎ recunoaste ca factor etiologic virusul B in 10 - 50% din cazuri.
Tratamentul conventional imunosupresiv cu corticoizi si/sau ciclofosfamidǎ are un impact negativ asupra infectiei cu virus B deoarece faciliteaza replicarea viralǎ. Abordarea rationalǎ este administrarea de analogi nucleozidici/nucleotidici, cum sunt lamivudina sau adefovirul, dar nu sunt date stiintifice care sǎ sustinǎ opinia.
b) Glomerulonefritele
Histopatologic existǎ douǎ tipuri:
glomerulonefrita membranoasǎ
glomerulonefrita membrano - proliferativǎ.
Vindecarea clinicǎ coincide cu seroconversia AgHBs sau AgHBe. Aceastǎ observatie furnizeazǎ argumente pentru folosirea tratamentului antiviral.
Existǎ studii cu serii mici de pacienti tratati cu IFN, care sustin ideea teoreticǎ.
Avand in vedere relativ recenta introducere in tratament a medicatiei antivirale B, cu multǎ dificultate se poate vorbi de retratarea unei boli a cǎrei istorie naturalǎ se intinde pe 2-3 decenii.
O ratiune este generatǎ de faptul cǎ studiile clinice au avut tinte terapeutice diferite si ca atare eficienta terapeuticǎ este greu de evaluat.
Cu toate adversitǎtile, avand in vedere cǎ unele studii sunt comparabile (ca magnitudine, duratǎ, parametri cercetati) putem azi vorbi de retratarea a douǎ grupe de subiecti:
cei tratati cu IFN conventional
cei tratati cu lamivudinǎ
Ce inseamnǎ retratarea ?
Este cumva de la sine inteles cǎ aceasta semnificǎ nerealizarea tintelelor terapeutice socotite azi necesare sau importante.
In cazul pacientilor care au recǎzut dupǎ tratamentul cu IFN standard este recomandabilǎ retratarea cu Peg IFN.
Dacǎ pacientii au fost tratati cu LAM pentru perioade finite (12-24 luni) este recomandabilǎ retratarea cu ETV.
Profilaxia
Imunoprofilaxia infectiei VHB se poate face activ prin vaccinare sau pasiv prin administrare de Ig ( HB Ig).
Imunprofilaxia activa se adreseaza:
nou nascutilor mai mari de 2 luni,
tuturor copiilor si adolescentilor care nu au fost vaccinati,
subiectilor aflati in grupe de risc crescut
tuturor pacientilor pregatitti pentru transplant, in special pentru transplant de ficat.
Subiectii aflati in grupe de risc sunt:
cei care lucreaza in servicii medicale inclusiv studentii si echipele de curatenie,
pacientii dializati cronic, hemofilicii sau cei care primesc transfuzii frecvent,
bolnavii suferinzi de boli cronice de ficat fara markeri VHB,
contactii cu subiecti AgHBe
cei care au suferit leiuni cu potential infectant
nou nascutii din mame AgHBe+ sau cu status necunoscut.
Vaccinarea trebuie sa fie facuta la nou nascuti cand acestia ajung la varsta de 2 luni, la copii si tineri inainte de varsta de 18 ani, la echipele medicale si studenti inainte de a incepe activitatea medicala, la receptorii de transplant inainte de transplant. Subiectii care au suferit traumatisme cu potential infectant vor fi vaccinati in prima saptamana iar cei care au avut contact sexual cu purtatori de AgHBs nu mai tarziu de 2 saptamani de la contactul infectant.
Eficienta imunizarii nu trebuie urmarita la toata populatia vaccinata ci numai la persoane apartinand unor grupe speciale cum ar fi peronalul medical sau pacienti imunodeprimati.
Imunoprofilaxia pasiva se foloseste impreuna cu cea activa, atunci cand momentul infectarii este recunoscut ca fiind recent, la copiii nascuti din mame AgHBs +,sau la cei care sufera transplant de ficat.
Trebuie subliniat ca Organizatia Mondiala a Sanatatii a propus din anul1992 vaccinarea intregii populatii , aceasta cale fiinnd unica ,in prezent, care pote duce la eradicarea infectiei.
BIBLIOGRAFIE (VOIOSU)
AASLD practice guidelines. Chronic hepatitis B. Hepatology 2007 45: 507-539
Canadian consensus guidelines. Management of chronic hepatitis B: consensus guidelines. Can.J.Gastroenterol.2007 21 Sup C.
Asian Pacific consensus statement on the management of chronic hepatitis B: a 2005 update. Liver Intern. 2005 25 472-489
Management of hepatitis B: Summary of a clinical research workshop. Hepatology 2007 vol.45 1056-1075
Prise en charge de la resistance aux antiviraux dans le traitement de l'hepatite chronique B. Gastroenterol.Clin.Biol. 2006 vol.30 C 2
Management of hepatitis B patients with antiviral resistane. Antiviral Ther. 2004 9 1013-1026
Persistence of ccc DNA during the natural history of chronic hepatitis B and decline during adefovir Dipiroxil therapy. Gastroenterology 2004 128 1750 - 1758
Report on an international workshop: roadmap for management of patients receining oral therapy for chronic hepatitis B. Cl. Gastroenterol.hepatol. 2007 5 890-897
Best practice in the treatment of chronic hepatitis B: A summary of the european viral hepatitis educational initiative (EVHEI). J.hepatology 2007 47 588 - 597
A comparision of entecavir and lamivudine for Hbe Ag - positive chronic hepatitis B. N.Engl.J.Med. 2006 354 1001-1011.
Hepatitis B in the HIV - conifected patients J AIDS 2007 45 s 57
Lamivudine for patients with chronic hepatits B and advanced liver disease.
N.Engl.J.Med. 2004 351 1521 - 1531
Risk of hepatocellular carcinoma across a biological gradient of serum hepatitis B virus DNA level. JAMA 2006 259- 65 - 73
Predicting cirrhosis risk based on the level of circulating hepatitis B viral load. Gastroenterology 2006 130 678 - 686
Treatment of chronic hepatitis B in HIV co-infected patients. Hepato-gastro 2007 (vol.14 53 - 58)
Short statement of the first European Consensus Conference on the treatment of chronic hepatitis B and C in HIV co-infected patients. J. hepatol. 2005, 42 615-624
1. Hepatitis B Virus Biology
Christoph Seegerand William S. Mason
Microbiology and Molecular Biology Reviews, March 2000, p. 51-68, Vol. 64, No. 1
2. Influence of hepatitis delta virus infection on morbidity and mortality in compensated
cirrhosis type B
G Fattovich, G Giustina, E Christensen, M Pantalena, I Zagni, G Realdi, S W
Schalm, and the European Concerted Action on Viral Hepatitis (Eurohep)
Gut 2000; 420-426
3. ACIP Updates Recommendations for Prevention of Hepatitis B Virus Transmission
CARRIE MORANTZ
American Family Physician - Volume 73, Issue 10 (May 2006)
4. Antiviral Therapy of Chronic Hepatitis B: Prevention of Drug Resistance
Claire Fournier, MD , Fabien Zoulim, MD, PhD
Clinics in Liver Disease - Volume 11, Issue 4 (November 2007)
5. Antiviral therapy: role in the management of extrahepatic diseases
Jae D. Kim, MD , Averell H. Sherker, MD, FRCP(C)
Gastroenterology Clinics - Volume 33, Issue 3 (September 2004)
6. Clearance of hepatitis B e antigen in patients with chronic hepatitis B and genotypes
A, B, C, D, and F.
Gastroenterology -
7. Cutaneous vasculitis
David F. Fiorentino MD, PhD
Journal of the
8. Drug targets and molecular mechanisms of drug resistance in chronic hepatitis B. -
Ghany M -
Gastroenterology - 01-APR-2007; 132(4): 1574-85
Entecavir therapy for up to 96 weeks in patients with HBeAg-positive chronic hepatitis
B.
Gish RG -
Gastroenterology -
10. Genotyping and Genomic Sequencing in Clinical Practice
Robert G. Gish, MDa , Stephen Locarnini, MD, PhD
Clinics in Liver Disease - Volume 11, Issue 4 (November 2007)
11. Hepatitis B and C in Children: Current Treatment and Future Strategies
Scott A. Elisofon, MD ,Maureen M. Jonas, MD
Clinics in Liver Disease - Volume 10, Issue 1 (February 2006)
12. Hepatitis B in Pregnancy
Maya
Clinics in Liver Disease - Volume 11, Issue 4 (November 2007)
13. Hepatitis B: The Pathway to Recovery Through Treatment
F.
Gastroenterology Clinics - Volume 35, Issue 2 (June 2006)
14. Hepatitis B
virus infection: Current status
The American Journal of Medicine - Volume 118, Issue 12 (December 2005)
15. Interferon Therapy for Chronic Hepatitis B
Tarik Asselah, MD, Olivier Lada, PhD, Rami Moucari, MD, Michle Martinot, MD
Clinics in Liver Disease - Volume 11, Issue 4 (November 2007)
16. Low resistance to adefovir combined with lamivudine: a 3-year study of 145
lamivudine-resistant hepatitis B patients.
Lampertico P -
Gastroenterology -
17. Molecular
Virology of Hepatitis B Virus for Clinicians
Timothy M. Block, PhD Haitao Guo, PhD, Ju-Tao Guo, MD
Clinics in Liver Disease - Volume 11, Issue 4 (November 2007)
18. Natural history of chronic hepatitis B virus infection: what we knew in 1981 and what
we know in 2005.
Yim HJ -
Hepatology -
19. Predictive factors for reactivation of hepatitis B following hepatitis B e antigen
seroconversion in chronic hepatitis B.
Gastroenterology -
20. Serologic and molecular diagnosis of
hepatitis B virus
Julie C. Servoss, MD, Lawrence
S. Friedman, MD
Clinics in Liver Disease - Volume 8, Issue 2 (May 2004)
21. The Immunology of Hepatitis B
John M. Vierling, MD
Clinics in Liver Disease - Volume 11, Issue 4 (November 2007)
22. Therapeutic strategies in the management of patients with chronic hepatitis B virus
infection
George V Papatheodoridis, Dr, Spilios Manolakopoulos, MD, Geoffrey Dusheiko,
Prof, Athanasios J Archimandritis, Prof, MD
The Lancet Infectious Diseases - Volume 8, Issue 3 (March 2008)
23. Understanding the Pathogenesis and Management of Hepatitis B/HIV and Hepatitis
B/Hepatitis C Virus Coinfection
Clinics in Liver Disease - Volume 11, Issue 4 (November 2007)
24. Variant of Hepatitis B Virus with Primary Resistance to Adefovir
Oliver Schildgen, Ph.D, Hueseyin Sirma,M.D,Anneke Funk,Ph.D,Cynthia Olotu M.S.
NEJM, Volume 354:1807-1812
25. Stealth and Cunning: Hepatitis B and Hepatitis C Viruses
Stefan F. Wieland and Francis V. Chisari
Journal of Virology, August 2005, p. 9369-9380, Vol. 79, No. 15
BIBLIOGRAFIE (OLTEANU)
Lok A.S., Mc Mahon B.J. "ASSLD Practice" "Guidelines. Chronic Hepatitis B"; Hepatology 2007; 45:507
ACP-HBV Asia Pacific, Steering Committee Members; Chronic Hepatitis B treatment alert, Liver Int. 2006; 26: 47
Keefe E.B., Dieterich D.T., Han S.H., et al. A treatment algoritm of chronic hepatitis B, Clin Gastroenterol. Hepatol. 2006; 4: 936
Peters M.: "Who Should be Treated and When to Stop Treatment" DDW, Washington 2007, Sct. Ses, Handouts 2007:29
Anna Sun-Fong Lok. The Maze of Treatments for Hepatitis B, N. Engl J Med.2005; 352; 26; 2743-2746
Lau K. K. G., PiratvisuthT., Luo K. X. et al. Peginterferon Alpha 2a, Lamivudine and the combination for the HBeAg positive Chronic Hepatitis B, N. Engl. J. Med, 2005; 352; 26: 2682-2695.
Marcellin P., Lau G.K.K., Bonino F., et al. Peginterferon α2a Alone, Lamivudine Alone, and the two in Combination in Patients with HBeAg Negative Chronic Hepatitis B. N.Engl.J. Med. 2004; 351; 12: 1206-1217.
Chan H.L., Leung N.W., Hui A.Y. et al. A randomized, controlled trial of combination therapy for chronic hepatitis B: comparing pegylated interferon-alpha2b and lamivudine with lamivudine alone. Ann Intern. Med. 2005; 142: 240-250
Marcellin P., editor "Management of Patients with Viral Hepatitis", Paris APHC, 2007
Ting-Tsung Chang, Ching-Lung Lai, Rong-Nan Chien et al. Four years of lamivudine treatment in Chinese patients with chronic hepatitis B. J.Gastroenterol. and Hepatology 2004; 19; 1276-1282
Peters M., Hann H.W., Martin P., et al. Adefovir dipivoxil alone or in combination with lamivudine supresses YMDD mutant hepatitis B virus replication, Hepatology 2002; 36: 374A
Colombatto P., Bizzari R., Civitano L., et al. A new biomathematical model to describe the dynamics of HVB-DNA and infected hepatocytes in HBeAg negative/antiHBe positive chronic hepatitis B patients treated with peginterferon α2a, lamivudine or peginterferon α2a plus lamivudine in combination. J. Hepatol. 2004; 40; S 125
Papatheodoridis G.U., Dimou E., Laras A., et al. Course of virologic breakthroughs under long-term lamivudine in HBeAg negative precore mutant HBV liver disease. Hepatology 2002; 36: 219-230
Schiff E.R.: "What is the Most Appropriate Initial Therapy" DDW Washinghton 2007, Sc. Ses Handouts 2007:47
Gvon R., Lai C.L., Liaw Y.F. et al. Efficacy and safety of 5 years lamivudine treatment of Chinese patients with chronic hepatitis B . J Gastroenterolog. Hepatol 2001; 16 (suppl.1) A 60 Abstr.187
Hadziyanis S.J., Tassopoulos N.C., Heathcote E.J. et al. Long term therapy with adefovir dipivoxil for HBeAg negative chronic hepatits B, N. Engl. J. Med, 2005; 352; 2673-2681.
Lindsay K.L., Hoofnagle J.H. Chronic Hepatitis in Cecil Textbook of Medicine 22nd edition Saunders 2004: 917
Hadziyanis S.J., Tassopoulos N.C., Heathcote E.J. et al. Long term therapy with adefovir dipivoxil for HBeAg negative chronic hepatits B, N. Engl. J. Med, 2005; 352; 2673-2681.
Gish R. Entecavir results in substantial virologic and biochemical improvement and HBeAg seroconversion through 96 weeks of treatment in HBeAg+ chronic hepatitis B patients. Hepatology 2005; 42: 267 A (Abstract 181)
Lai Ch. L., Shovva L.D., Anna S. Lok et al. Entecavir versus Lamivudine for patients with HBeAg negative Chronic Hepatitis B. NEJM, 2006, 354: 1011-1020
Chang T-T, Gish R.G., de Man R., et al. A comparison of Entecavir and Lamivudine for HBeAg positive Chronic Hepatitis B. NEJM, 2006; 354: 1001-1010
Lai C.L., Leung N., Teo E.K. et al. A 1-year trial of telbivudine, lamivudine and the combination in patients with hepatitis Be antigen positive chronic hepatitis B. Gastroenterology 2005; 129: 528
Yoo B.C., Koh K.C., Chung Y.H. et al. Clevudine is highly eficacious in HBeAg(-) chronic Hepatitis B with a sustained antiviral effect after cessation of therapy(A). Hepatology 2005; 42 (Suppl): 268A
Manns N.P. Ongoing Challenges in Therapy for hepatitis B: An Expert Interview. Medscape Gastroenterology 2005; 7(2 ) 2005 Medscape.
Liaw Yun-Fan, Sung J.J.Y., Chow W.Ch. et al. Lamivudine for patients with chronic Hepatitis B and advanced Liver Disease. N.Engl.J. Med.2004; 351; 15:1521-1531.
Lampertico P. et al. Five Years of Sequential lam to lam+adv therapy suppresses HBV replication in most HBeAg negative cirrhotics, preventing decompensation but not hepatocellular carcinoma. Abstract # 85( EASL 2006) J.Hepatol. Suppl. no 2, vol 44: S 38.
Bibliografie( CONSTANTINESCU)
1.Zoulim, F. Virology of hepatitis B, 2004, Elsevier SAS, ISBN: 2-84299-648-8.
2. Voiculescu, M.
3. Constantinescu, I. Aspecte ale diagnosticului virusolgic in bolile hepatice, 2003, Editor.ro, ISBN: 973-86327-1-4
4. Lai C.L. and Locarnini S., Hepatitis B virus in Human Virus Guides, 2002, International Medical Press Ltd., ISBN: 1-901769-08-9.
5. Lavanchy, D., Hepatitis B virus epidemiology disease burden treatment, and current and emerging prevention and control measures, 2004, Journal of Viral Hepatites, 11, 97-107.
6. Akuta, N., Suzuki F., Kobayashi M., Akihito T., et al, 2002, Journal of Hepatology, 1-7.
7.Malik, A.H., Lee,
W.M., Chronic Hepatitis B Virus Infection: Treatment Strategies for the Next
Millennium, 2000,
8.Ileana
Constantinescu, D. Nedelcu, A. Toader, D. Vasile, Clinical and
therapeutical importance of HBV genotyping in
Bibliografie (CIUREA):
Aziz A Aziz S Li DS, et al. Efficacy of repeated high-dose hepatitis B vaccine (80 microg) in patients with chronic liver disease. J Viral Hepat 2006;13:217-221.
de Franchis R, Hadengue A, Lau G, et al. EASL International Consensus Conference on Hepatitis B. J Hepatol 2003; 39: Suppl 1:S3-S25.
Dienstag JL,
Hadziyannis SJ, Tassopoulos NC, Heathcote EJ, et al. Adefovir dipivoxil for the treatment of hepatitis B e antigen- negative chronic hepatitis B. N Engl J Med 2003; 348:800-807.
Locarnini S, Qi X, Arterburn S, et al. Incidence and predictors of emergence of adefovir resistant HBV during four years of adefovir dipivoxil (ADV) therapy for patients with chronic hepatitis B (CHB). J Hepatol 2005; 42: Suppl 2:17.
Marcellin P, Chang TT, Lim SG et al. Adefovir dipivoxil for the treatment of antigen
HBe negative chronic hepatitis B. The
Marcellin P, Lau GK, Bonino F, et all. Peginterferon Alfa-2a Alone, Lamivudine Alone, and the Two in Combination in Patients with HBeAg-Negative Chronic Hepatitis B. N Engl J Med 2004; 351:1206-1217.
Papatheodoridis GV, Hadziyannis SJ. Current management of chronic hepatitis B. Aliment Pharmacol Ther 2004;19:25-37.
Polak WG Gladysz A Rotter K. Prevention of hepatitis B recurrence after liver transplantation. Ann Transplant
Rizzetto M,
von Nunen AB, Hansen BE, Suh DJ et al. Durability of HBeAg seroconversion following antiviral therapy for chronic hepatitis B: relation to type of therapy and pretreatment serum hepatitis B virus DAN and alanine aminotransferase. Gut 2003; 52:420-424.

5-10%
Infectie
acutǎ Deces Transplant hepatic Infectie
cronicǎ
CIROZA
![]()
![]() _
_
Insuficientǎ
hepatica
![]()
|
Politica de confidentialitate | Termeni si conditii de utilizare |

Vizualizari: 4692
Importanta: ![]()
Termeni si conditii de utilizare | Contact
© SCRIGROUP 2024 . All rights reserved