| CATEGORII DOCUMENTE |
| Alimentatie nutritie | Asistenta sociala | Cosmetica frumusete | Logopedie | Retete culinare | Sport |
INSUFISIENTA HEPATICA
Insuficienta hetatica (IF) reprezinta reducerea semnificativa a functiilor hepatice, cu potential letal. Simptomatologia apare atunci cand capacitatea functionala hepatica este redusa cu mai mult de 80-90%.
IF acute sunt determinate de intoxicatii sau inflamatii acute (ex. hepatite virale B, E).
IF cronice pot fi determinate de inflamatii cronice hepatice, ciroza, abuz de alcool, staza venoasa (insuficienta cardiaca dreapta), boli ereditare, staza biliara prelungita.
Sunt doua mecanisme principale ce pot induce insuficienta hepatica:
Decompensarea parenchimatoasa, cand functiile hepatice devin insuficiente
Decompensarea vasculara, cand apar complicatii ale hipertensiunii portale.
Principalele functii hepatice sunt:
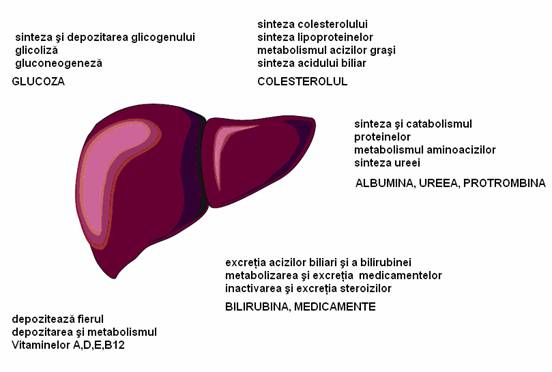
Consecintele cele mai importante ale IF sunt:
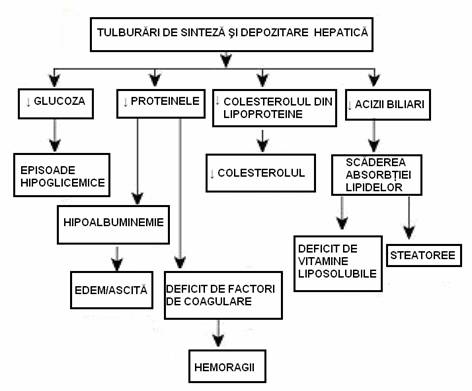
ALTERAREA FUNCTIEI DE SINTEZA SI DEPOZITARE HEPATICA
Alterarea functiilor de sinteza afecteaza metabolismele intermediare.
Metabolismul proteic:
Reducerea sintezei hepatide determina hipoalbuminemie, ceea ce predispune la formarea ascitei si a edemelor. Secundar reducerii volumului plasmatic apare hiperaldosteronism secundar , cu hipokalemie si alcaloza metabolica
Deficitul de factori ai coagularii determina sindrom hemoragic
Metabolismul lipidic:
Sinteza scazuta de colesterol
Reducerea formarii acizilor biliari si scaderea absorbtiei lipidelor
Metabolismul glucidic:
reducerea masei de hepatocite functionale determina hipoglicemie
formarea sunturilor porto-sistemice scad extractia postprandiala a glucozei din sangele portal de catre hepatocite si cresc concentratia plasmatica a acesteia cu aparitia hiperglicemiei.
Alterarea functiilor de depozitare determina deficitul compusilor respectivi. Astfel sunt acidul folic si vitamina B12, care determina anemii macrocitare.
ALTERAREA FUNCTIILOR DE DETOXIFIERE SI EXCRETIE
Incapacitatea ficatului de a degrada amoniacul la uree contribuie la inducerea encefalopatiei hepatice.
Cand suntul porto-sistemic este semnificativ, clearanceul hepatic al hormonilor streroizi scade si creste conversia androgenilor in estrogeni. Efectul net este excesul de estrogeni, ceea ce la barbati determina feminizarea, iar la femei tulburari menstruale.
Tot la nivel hepatic se realizeaza clearanceul angiotensinei II, aldosteronului si altor factori implicati in reglarea functiei renale. De aceea in disfunctia renala din IF tulburarea functiei de detoxifiere reprezinta una din verigile patogenetice.
In ceea ce priveste detoxifierea medicamentelor si a altor substante chimice, pot apare doua fenomene:
fenomenul de inductie enzimatica (cresterea cantitatii de enzime ce detoxifica un compus pe masura ce creste doza acelui compus) creste catabolismul altor substante ce sunt detoxifiate de aceleasi enzime, ceea ce face sa para nevoia scaderii dozelor acelor medicamente; in IF acest fenomen scade si dozele trebuie reajustate
substante benigne pot fi transformate in compusi mai reactivi si mai toxici.
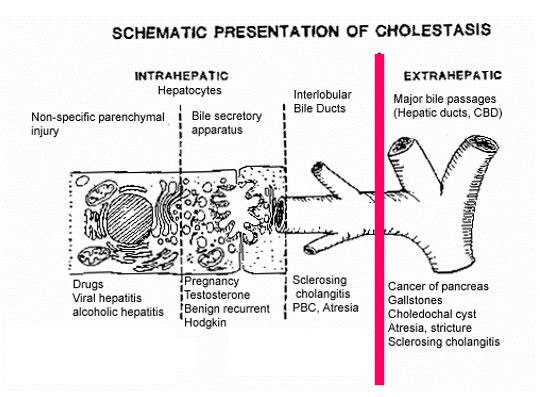
Functia de solubilizare secretiei biliare serveste la excretie si absorbtie. De aceea in colestaza sunstantele endogene nu pot fi excretate normal prin bila, iar cele exogene nu pot fi absorbite.
Prin colestaza se intelege retentia secretiei biliare datorita unei tulburari de formare sau de eliminare a bilei, ceea ce duce la tulburarea livrarii secretiei biliare de la hepatocite la duoden.
Cauzele pot fi intrahepatice sau extrahepatice. Deobicei cele intrahepatice sunt rezultatul disfunctiei hepatocelulare sau a leziunilor canaliculelor biliare de virusuri, alcool, medicamente.
Clinic manifestarea colestazei depinde de:
Simptome de
colestaza:

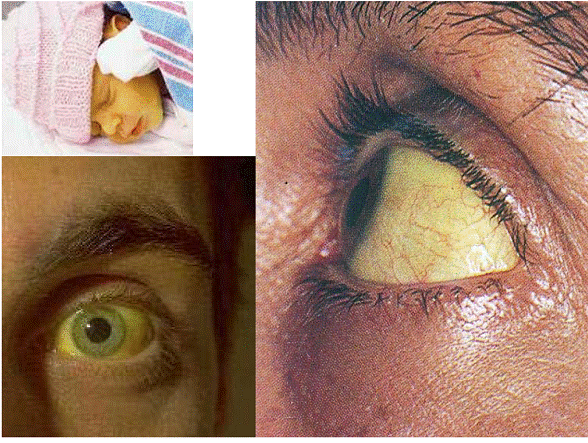
Reducerea secretiei biliare se asociaza cu o acumulare de bilirubina, ceea ce duce la apritia icterului.
Icterul este coloratia galbena a tegumentelor si mucoaselor din cauza hiperbilirubinemiei.
Icterul biochimic este la valori de mol/l (normal pana la 17 mol/l), iar peste 35 mol/l apare icterul clinic.
 Sunt trei mecanisme de producere a icterului:
Sunt trei mecanisme de producere a icterului:
In functie de tipul de bilirubina, sunt:
creste producerea de birubina (anemii hemolitice, hematoame, eritropoeza ineficienta)
scade preluarea hepatica (competitie pentru ligand)
scade conjugarea intrahepatica
o la nou nascuti (intarzierea activarii enzimei hepatice)
o sindrom Crigler-Najjar (ereditar enzima lipsa sau cu structura modificata)
o sindrom Gilbert (ereditar cantitate redusa de enzima)
ictere cu hiperbilirubinemie conjugata
o sindrom Rotor (tulburare de stocare )
o sindrom Dubin-Jonson (tulburare de stocare/secretie).
Colestaza reduce excretia acizilor biliari, care se depun in tegument si determina pruritul.
In colestaza concentratia intestinala de saruri biliare este scazuta si lipidele din alimentatie nu pot fi solubilizate si absorbite, determinand aparitia steatoreei (scaun bogat in grasimi). Deficitul de vitamine liposolubile (A;D;E;K) determina osteomalacie si osteoporoza, sindrom hemoragic.
Tulburarile hemostazei asociate colestazei au mecanism complex:

HIPERTENSIUNEA PORTALA
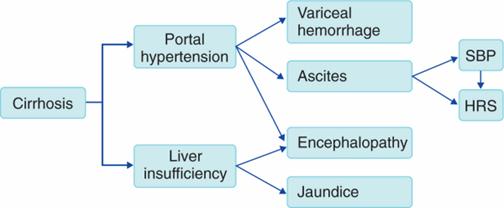
Hipertensiunea portala poate fi consecinta mai multor procese patologice, care determina doua modificari:
cresterea rezistentei la fluxul portal
o creste rezistenta intravasculara
prehepatic (obstructii de vena splenica sau porta)
intrahepatic
presinusoidal (sarcoidoza, ciroza biliara primara)
sinusoidal (ciroza, hepatita alcoolica, intoxicatii cu vitamina A)
postsinusoidal (ocluzii venoase, necroza hialina alcoolica)
posthepatic (ocluzie de vene suprahepatice, insuficienta cardiaca congestiva)
o creste rezistenta extravasculara (fibroza, tumori, granuloame)
cresterea fluxului portal.
Modificarea initiala este cresterea rezistentei vasculare sinusoidale, prin:
o depunerea de tesut fibros si compresiunea consecutiva (componenta fixa)
o disfunctie endoteliala intrahepatica = vasoconstrictie activa (componenta functionala) determinata de deficitul intrahepatic de NO si excesul de substante vasoconstrictoare.
Aceasa modificare induce timpuriu cresterea presiunii in vena splenica, hipersplenism si sechestrarea celulelor sanguine, cu anemie, leucopenie si trombocitopenie. In plus, in venele care normal se varsa in porta se va inversa fluxul sanguin si sangele este suntat pe ocolite in circulatia sistemica. Acesta circulatie colaterala este suficienta pentru reducerea presiunii portale, dar adauga o noua componenta la mecanismul de crestere a rezistentei la fluxul portal.
Pe masura ce se dezvolta circulatia colaterala, la nivel sistemic apare vasodilatatia, secundar unui exces de NO. In celulele endoteliale este stimulata expresia eNOS de catre:
o stresul de forfecare determinat de presiunea din colaterale
o TNFalfa si VEGF (vascular endothelial growth factor) sintetizate datorita stimularii de bacteriile translocate sau endotoxine.
Acest exces de NO va determina vasodilatatia splachnica si sistemica, ducand la sindromul de circulatie hiperdinamica. In acelasi timp, NO stimuleaza si angiogeneza si formarea de noi colaterale.
Vasodilatatia sistemica scade debitul arterial efectiv, ceea ce stimuleaza sistemul RAA si simpatic cu aparitia retentiei de apa si sodiu. Astfel se adauga componenta de crestere a fluxului sanguin portal.
Principalele consecinte ale hipertensiunii portale sunt:
o cresterea rezistentei vasculare portale (componenta dinamica si cea fixa) duce la aparitia varicelor pe diferite trasee venoase (hemoroidale, esofagiene) si a riscului de rupere a acestora
o aparitia ascitei
o Encefalopatie portala
o Splenomegalie
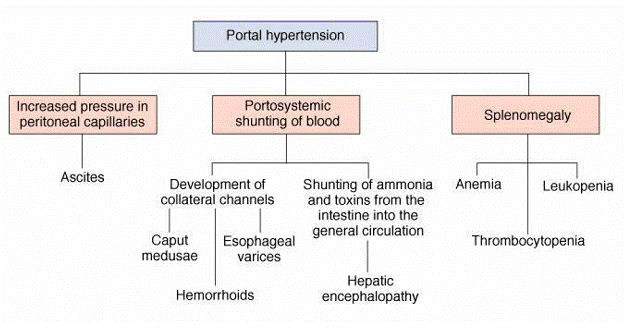
Ascita este determinata de mai multe mecanisme:
cresterea presiunii portale
hipoalbuminemie prin insuficienta hepatica
depasirea capacitatii limfaticelor de drenare in ductul toracic
retentia de sodiu si apa.
Patogeneza ascitei din hipertensiunea portala cuprinde trei stadii:
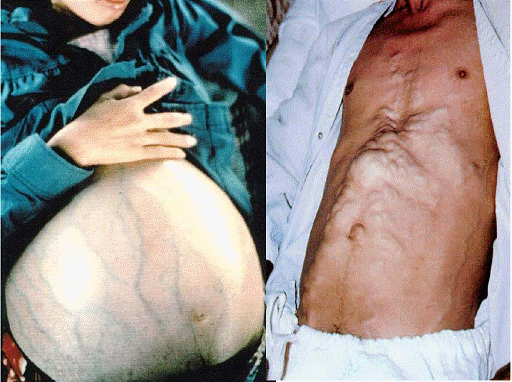
Vasoconstrictia renala din stadiul de subumplere, prin hipoperfuzia renala si scaderea filtrarii glomerulare determina aparitia sindromului hepatorenal.
Circulatia hiperdinamica determina si insuficienta cardiaca datorita cresterii presarcinii, ceea ce se numeste cardiomiopatie cirotica.
Cresterea eNOS in vasele pulmonare este stimulata de stresul de forfecare si de marirea sintezei hepatice de vasoconstrictori (endotelina ET-1). Rezultatul este excesul local de NO, vasodilatatie si aparitia sindromului hepatopulmonar (HPS). Pe masura ce HPS progreseaza creste numarul macrofagelor intravasculare si astfel creste producerea de iNOS si hemoxigenaza. Astfel cresterea NO produs de iNOS si CO produs de hemoxigenaza contribuie la vasodilatatia intrapulmonara.
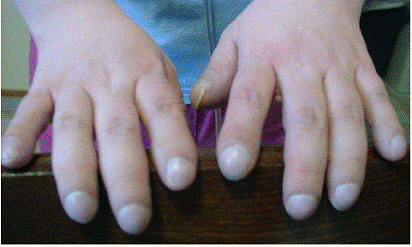
Vasodilatatia intrapulmonara determina hipoxemie, deoarece cresterea diametrului capilarelor pulmonare face ca stratul de hematii sa creasca in grosime si sa nu permita tuturor hematiilor sa lege oxigenul, efectul este similar unui sunt dreapta-stanga. Clinic aceste modificari determina aparitia unor modificari specifice: Platipneea (dispnee exacerbata de ridicarea din clinostatism in sezut) si ortodeoxia (exacerbarea hipoxemiei in ortostatism) datorita cresterii gravitationale a fluxului sanguin prin vasele dilatate de la baza plamanilor.
Hypoxia asociata HPS determina cianoza si hipertrofia patului unghial cu aparitia hipocratismului digital.
Cand la nivel hepatic se produc substante vasoconstrictoare, acestea ajung la nivel pulmonary si determina hipertensiune pulmonara reversibila. In timp, proliferarea endoteliala, vasoconstrictia si aparitia trombozei in situ cu obliterarea vaselor, duce la hipertensiune pulmonara ireversibila.
O alta complicatie a hipertensiunii portale este peritonita bacteriana spontana. Aceasta apare in lipsa perforatiei unui organ sau a unui focar inflamator intra-abdominal. Principalul mecanism este translocatia bacteriana din lumenul intestinal la ganglionii limfatici mezenterici si alte locatii extraintestinale, datorita:
Infectiile contribuie la agravarea starii hiperdinamice sistemice si a sindromului hepatorenal, prin cresterea citokinelor ce stimuleaza expresia iNOS si secresia mai mare de NO.
Encefalopatia hepatica este un sindrom neuropsihiatric (tulburari de somn, cognitive, motorii) determinat de cresterea concentratiei serice a unor compusi toxici pentru SNC. Au fost propuse mai multe mecanisme:

In ciroze encefalopatia se instaleaza treptat si de obicei nu este fatala.
Hepatoicarcinomul apare la 5% din bolnavii cu ciroza. Cativa factori etiologici au fost mai frecvent asociati cu acesta:
o Ciroza
o HBV
o Micotoxinele
o Factori hormonali (incidenta crescuta l barbati).
Severitatea disfunctiilor hepatice se apreciaza pe baza disfunctiilor clinice si a parametrilor de laborator ce permit evaluarea insuficientei hepatice : scorul Child-Pugh

AFECTIUNI HEPATOCELULARE
Bolile hepatice pot fi acute sau cronice, focale sau difuze, usoare sau severe, reversibile sau ireversibile.
HEPATITELE ACUTE
Sunt procese inflamatorii hepatice acute care determina moartea celulelor hepatice prin necroza sau apoptoza. Ele pot fi determinate de:
Infectii virale:
virusuri hepatitice (A,B,C,D,E)
virusul Epstein-Barr (mononucleoza infectioasa)
Cytomegalovirus
virus herpes simplex
virus rubolic
virusul febri galbene
virusul SEN
expunerea la medicamente
o toxicitate hepatica dependenta de doza
o idiosincrazie
toxice (acoolul).
Patogeneza nu este clara la nici o forma de hepatita acuta virala. Initial este o reactie inflamatorie fata de moartea celulelor hepatice. In plus, in stadii mai avansate, s-a sugerat implicarea unui mecanism imun fata de antigenele de suprafata virale, mediat de limfocitele T citotoxice. Citokinele proinflamatorii, celulele NK si anticorpii intervin ca modulatori ai raspunsului imun. Mecanismul imun explica unele manifestari extrahepatice asociate (angioedem, artrite, urticarie).
Hepatitele acute virale pot evolua in mai multe moduri:
Autolimitare si vindecare
Agravare si evolutie fulminanta cu necroza extinsa
Cronicizarea infectiei (peste 6 luni).
Etanolul actioneaza in doua moduri:
o Direct prin cresterea fluiditatii membranelor celulare si alterarea consecutiva a functiilor celulare
o Indirect, prin alterarea metabolismelor.
HEPATITELE CRONICE
Hepatitele cronice formeaza un grup de afectiuni caracterizate prin leziuni hepatice necrotico-inflamatorii cronice, ce dureaza de cel putin 6 luni. Toate au evolutie clinica asemanatoare, putand progresa la ciroza si insuficienta hepatica severa.
Hepatitele cronice virale
In hepatita cronica cu HVB patogeneza implica:
mecanism imun mediat de limfocitele T citotoxice, ceea ce face ca severitate bolii sa nu se coreleze cu nivelul viremiei si expresia antigenelor in ficat. Cronicizarea se datoreaza lipsei unui raspuns puternic al celulelor T citotoxice impotriva antigenelor virale.
Unele HVB pot fi mai patogene si determina direct infectie cronica, pentru ca sunt mai putin imunogene si astfel mai rezistente la atacul limfocitelor T.
In hepatita cronica cu HVC patogeneza implica:
persistenta virusului
mecanism imun mediat de limfocitul T citotoxic
severitatea nu se coreleaza cu nivelul viremiei ci cu durata infectiei
alcoolul si alte toxice agraveaza evolutia.
In hepatita D exista o infectie combinata HVB si HVD, deoarece HVD se multiplica si se raspandeste doar in prezenta HVB.
Hepatitele cronice autoimmune
Patogeneza nu este cunoscuta, dar se banuieste ca se datoreaza unor reactii autoimune anti hepatocite normale. Apare la persoane cu predispozitie genetica, dar nu se stie ce declanseaza boala.
Hepatitele cronice criptogenetice
Denumirea de hepatite criptogenetice este rezervata cazurilor la care nu s-a putut identifica o cauza. De aceea diagnosticul se face prin excludere.
Hepatopatiile induse de medicamente sau alte substante toxice
Patogeneza leziunilor hepatice induse de medicamente sau alte substante nu este complet elucidata. Exista cateva mecanisme identificate:
Producerea de metaboliti instabili ai substantei respective, care determina activarea Citocromilor P si legarea de proteine si de ADN-ul celular, ceea ce duce la intreruperea functiei normale a acestora.
Eliberarea de calciu intracelular, cu lezarea membranei si liza celulei
Haptenizare prin legarea de antigene celulare hepatice si formarea de neoantigene ce activeaza un raspuns imun impotriva acestor noi antigene
Blocarea proteinelor de transport in hepatocite sau colangiocite si aparitia colestazei
Blocarea betaoxidarii si a lantului respirator mitocondrial, cu formarea de microvezicule de lipide intracelular (steatoza microveziculara) si acidoza lactica
Activarea apoptozei
Toxicitate de tip idiosincrazie (inprevizibila).
Hepatopatiile induse de boli ereditare si metabolice
Boala Wilson
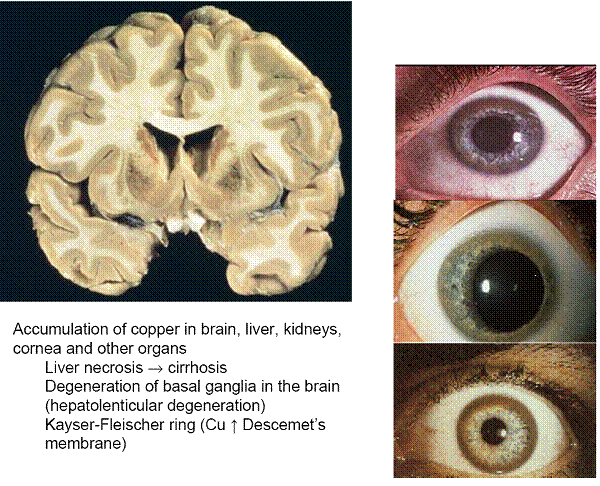
Se datoreaza unei anomalii genetice ce determina reducerea secretiei veziculare a cuprului in secretia biliara si scaderea incorporarii cuprului in ceruloplasmina. In consecinta cuprul se acumuleaza in hepatocite si alte celule extrahepatice (SNC, rinichi, glande endocrine, inima, muschi scheletici). In timp depozitarea cronica de cupru reprezinta o agresiune cronica hepatocitara.
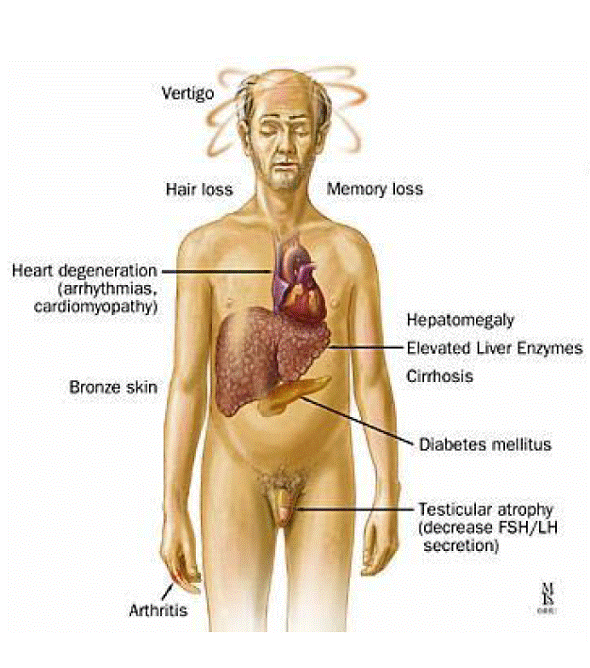
La nivel ocular se depoziteaza in membrana lui Descemet si formeaza inelul lui Keiser-Fleischer. In SNC determina degenerescenta ganglionilor bazali.
Protoporfiria eritropoetica
Porfiriile sunt boli determinate de deficitul enzimelor implicate in sinteza hemului. Protoporfiria ereditara eritropoetica se caracterizeaza prin deficitul de ferochelaza, enzima ce catalizeaza etapa finala din sinteza hemului. Consecinta este acumularea protoporfirinelor in tesuturi si aparitia leziunilor. La nivel cutanat, protoporfirinele determina fotosensibilitate cu aparitia leziunilor cutanate dupa expunerea la soare. Hepatic, acumularea protoporfirinelor determina leziuni ce duc la colestaza si ciroza.
Colestaza intrahepatica din sarcina
Aceasta apare in trimestrul trei al sarcinii si se datoreaza unei sensibilitati crescute la efectul colestatic al estrogenilor. Cauza este o modificare genetica. Cel mai frecvent s-a identificat o mutatie a transportorului de fosfolipide in canaliculele biliare.
Steatohepatitele
Steatohepatitele (SH) sunt stadii intermediare intre steatoze si ciroza. Ele pot apare dupa consum crescut de alcool (steatohepatite alcoolice-SHA) sau fara legatura cu alcoolul (steatohepatite nonalcoolice- SHNA). SHNA sunt frecvent asociate cu sindromul metabolic, rezistenta la insulina, dar pot apare si in lipodistrofii sau dupa anumite medicamente.
Patogeneza SH presupune acumularea initiala de lipide in hepatocite, datorita unui ritm mai scazut de indepartare a lipidelor (betaoxidare, secretie) decat aportul si sinteza acestora. Simpla acumulare de lipide in hepatocite duce la activarea acestora si sinteza de TNF-alfa si IL-6. Deoarece citokinele difuzeaza sistemic, apare si un raspuns inflamator sistemic asociat.
Au fost identificati trei factori de modulare a acestui proces:
acizii grasi
adiponectina (reduce acumularea lipidelor in hepatocite prin blocarea intrarii acizilor grasi, cresterea betaoxidarii si secretiei)
TNF-alfa (antagonizeaza efectul adiponectinei) promoveaza steatoza si insulino-rezistenta.
Situatiile in care creste TNF-alfa relativ la adiponectina, determina steatoza hepatica si insulinorezistenta prin urmatoarele mecanisme:
creste generarea de specii reactive ale oxigenului (lezarea proteinelor, mutatii ADN)
se activeaza apoptoza hepatocitelor
creste infiltrarea hepatica cu celule inflamatorii.
Incarcarea excesiva a hepatocitelor cu lipide este influentata si de flora bacteriana intestinala:
Flora intestinala regleaza preluarea intestinala de lipide
Expunerea la factori bacterieni (ex. Lipopolizaharide) poate activa suplimentar producerea de TNF-alfa la nivel hepatic.
In plus s-a constatat ca leptina, angiotensina si norepinefrina determina proliferarea celulelor stelate hepatice si induce in acestea expresia genelor pentru colagen si fibroza hepatica.
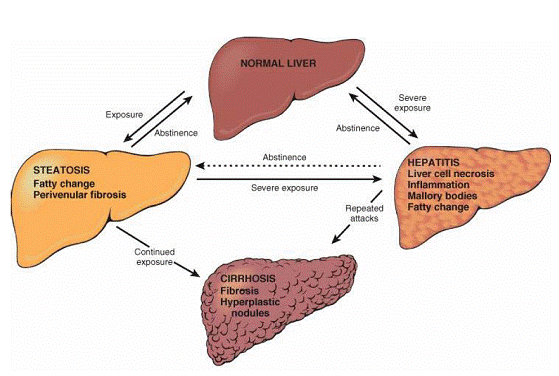
Ciroza hepatica
Ciroza este un proces de fibroza difuza hepatica ireversibila. Aceasta duce la distorsonarea arhitecturii hepatice, formarea de noduli de regenerare la care lipseste organizarea lobulara si care sunt inconjurati de tesut fibros.
Ciroza poate fi determinata de hepatite cronice, steatoze, colestaza intrahepatica si extrahepatica, hipertensiune portala si altele.
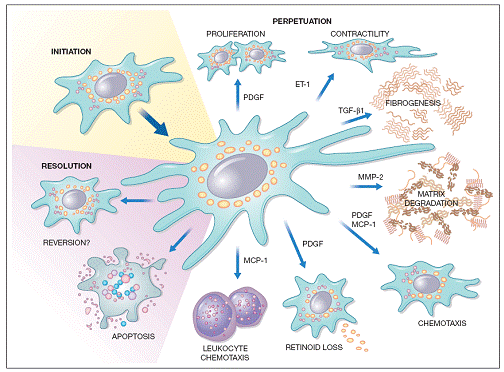
Principalul mecanism patogenetic ce duce la fibroza hepatica si ciroza, implica activarea celulelor stelate hepatice (celulele perisnusoidalelocalizate in spatiul Disse intre hepatocit si endoteliul sinusoidal). In conditii normale functia principala a acestor celule este sa depoziteze retinoizii. Daca sunt activate celule stelate sufera o serie de transformari:
Pierd incarcatura de retinoizi
Prolifereaza
Se dezvolta reticulul endoplasmic rugos si incep sa sintetizeze si sa secrete compusi ai matricei extracelulare (colagen, proteoglicani, glicoproteine)
Se transforma in celule hepatice contractile (miofibroblasti).
Colagenul produs de celule stelate modificate se acumuleaza in spatiul Disse si obstrueaza fenestratiile celulelor endoteliale din capilarele sinusoide, proces denumit capilarizare. Astfel diametrul sinusoidalelor se reduce, fenomen accentuat si de contractia celulelor stelate si rezultatul este alterarea schimbului plasma-hepatocit.
HEPATOPATIA ALCOOLICA (HA)
HA poate avea trei tipuri de substrat histopatologic:
Steatoza hepatica alcoolica (ficatul gras) este determinata de mai multe mecanisme:
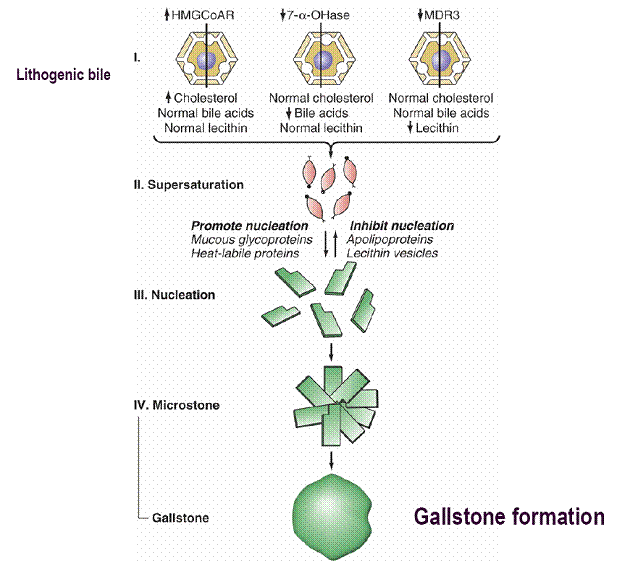
LITIAZA BILIARA
Aparitia acesteia este favorizata de mai multi factori de risc (varsta, sexul feminin, obezitate, scadere rapida in greutate, hipertrigliceridemia, tratamente cu estrogeni, rezectie ileala terminala, hipomobilitatea vezicii biliare, nutritie parentarala totala, leziuni medulare, gene litogene). Pentru a se forma calculii biliari este nevoie insa de anumite modificari asociate ale secretiei biliare, asa numita bila litogena:
o Cresterea concentratiei de colesterol in secretia biliara(obezitate, varsta inaintata, scadere rapida in greutate, estrogeni)
o Scaderea rezervei de acizi biliari (colecistita acuta, rezectie ileala)
o Scaderea fosfolipidelor
o Staza in vezica biliara
Toate acestea duc la suprasaturarea secretiei biliare, imposibilitatea de mentinere a solubilitatii si aparitia unor nuclei de formare a calculilor.
Consecintele litiazei biliare pot fi:
o Colica biliara
o Icterul
o Colecistita acuta/cronica
o Pancreatita
o Ileus.
|
Politica de confidentialitate | Termeni si conditii de utilizare |

Vizualizari: 4311
Importanta: ![]()
Termeni si conditii de utilizare | Contact
© SCRIGROUP 2024 . All rights reserved