| CATEGORII DOCUMENTE |
| Alimentatie nutritie | Asistenta sociala | Cosmetica frumusete | Logopedie | Retete culinare | Sport |
Lucrare de Diploma
ASTMUL BRONSIC
CUPRINS
MOTIVAREA LUCRARII
1. PARTE GENERALA
CAP.I ANATOMIA APARATULUI RESPIRATOR
I.1.ISTORICUL AFECTIUNII
I.2.FIZIOLOGIE
I.3.ANATOMIA PATOLOGIA SI FIZIOPATOLOGIE
CAP.II ASTMUL BRONSIC
II.1.DEFINITIA BOLII
II.2.RISC DE EXPUNERE
II.3.ETIOLOGIA
II.4.SIMPTOMATOLOGIE
II.5.EXPLORAREA FUNCTIONALA A APARATULUI
II.6.TABLOU CLINIC
II.7.DIAGNOSTICUL POZITIV
II.8.DIAGNOSTICUL DIFERENTIAL
II.9.FORME CLINICE
II.10.EVOLUTIA
CAP.III TRATAMENTUL
III.1.EXPLORARI PARACLINICE SI DE LABORATOR
CAP.IV PROFILAXIA OMULUI SANATOS SI OMULUI BOLNAV
CAP.V DESCRIEREA TEHNICILOR APLICATE
2. PARTE SPECIALA
STATISTICA
STUDIU PE CAZURI CLINICE
CONCLUZII
BIBLIOGRAFIE
1. Motivarea lucrarii
Moto: Seneca spunea ca : ,, ajungem cu greutate la insanatosire fiindca nu stim ca suntem bolnavi''.
Patologia contemporana se caracterizeaza intre altele prin frecventa mare a unor boli a caror patogenie este conditionata in mare masura de modul de viata al omului din zilele noastre.
Boala apare ca un produs al unui dezechilibru cu rasunet aspru celor trei mari dimensiuni: biologica, psihologica si sociala, ai ca efect ,, zgomot asupra intregului organism''. Desigur acest dezechilibru se poate manifesta intr-o diversitate de forme si la cele mai diferite niveluri.
Dupa definitia data de Academia de Stiinte Medicale din tara noastra, recuperarea este un domeniu de activitate complexa: medicala, educationala, sociala si profesionala, prin care se urmareste restabilirea cat mai deplina a capacitatii functionale pierduta de in individ ( adult sau copil) in urma unor boli sau traumatisme, precum si dezvoltarea unor mecanisme compensatorii ca sa-i asigure posibilitatea de munca sau autoservire, respectiv o viata independenta economica si sociala.
Obiectivul terapeutic ,, recuperarea functionala '', atat cat este posibil, a fost urmarit si in lucrarea de fata.
Dorinta de cunoastere in profunzime a intregului complex de simptome si a etiologiei bolii a fost determinata de faptul ca in familie am avut o persoana cu manifestari ale acestei bolii, tinand cont ca astmul este o boala si cu teren genetic transmisibil doresc ca pregatirea mea teoretica si practica sa-mi confere posibilitatea de a depista daca apare si la alti membrii ai familiei in scopul aplicarii corecte a tratamentului si chiar in clinica unde voi practica aceasta meserie.
I. ISTORICUL AFECTIUNII
Termenul de astm a aparut devreme in literatura referindu-se la dispnee in general ; el deriva de la un cuvant grecesc ''asmaticus'' care inseamna ' greutate respiratorie''.
Indienii vechi socoteau ca astmul este produs de un principiu activ al toracelui, care impiedicat in trecere cauzeaza greutatea in respiratie. Ei au introdus tratament cu 'Datura strammonium'' in tigari antiasmatice.
Se intalnesc referiri despre astm in Exod, Homer si Herodot. Hipocrate mentioneaza astmul in patru din aforismele sale.
Este primul care ii recunoaste natura spasmodica (ii compara cu epilepsia) si include intre cauze : frigul si excitantii din mediu, cel putin pentru astmul la copil.
Galeu este primul care a produs astm experimental Aretoen din Cappodoeia care face prima deservire corecta a astmului.
M. Maimonide afirma ca "astmul are mai multe aspecte etiologice si trebuie tratat in acord cu ele : boala nu poate fi ingrijita fara o cunoastere totala a constitutiei bolnavului si a tuturor organelor lui. Pentru toti bolnavii aerul curat si necontaminat este foarte folositor. Eu (Moses Maimonide) nu am nici un tratament miraculos de reportat''.
Se pare ca in antichitate cat si in evul mediu sub numele de astm au fost clasate tulburari cu cauze diferite si fara rezultat terapeutic satisfacator.
Hipocrate recunoaste totusi rolul mediului , dar Maimonide cu tot cu scepticismul lui incrimineaza deferite idiosinorozii.
Cele mai importante contributii asupra astmului bronsic au inceput sa fie prezentate dupa aparitia Renasterii adica in perioada preindustriala si cea moderna.
Stiinta medicinii moderne a fost fundamentata de Vesalius Harvey, Leewenhock. Von Helmont, Morgagni. Confuziile in ceea ce priveste astmul bronsic au continuat si in aceasta perioada.
Sennertus in 1960 dupa M. Walter (480) este primul care a gandit ca " astmul este cauzat de strangularea tubilor bronsici prin compresiune sau prin opturarea interna produsa de tumori groase sau vascoase, seroase dar copioase cantitativ". Tot ei pun in discutie rolul ereditatii in astm. Suntem departe de Von Holmont care socotea ca astmul este diferit la batrani si femei si ca ar fi "ar fi produs de spirite".
Cele mai exacte descrieri se datoresc unor medici, ei insasi bolnavi de astm; astfel J . Gloyer (510) diferentieaza astmul spasmatic (convulsiv) datorat contractiilor fibrelor musculare ale bronhiilor de astmul pneumonic aproape continuu si datorat unei patologii organice pulmonare in 1860, iar H. Salter (503) in 1960 scrie cea mai buna
carte despre astm.
Floyer recunoaste rolul ereditatii dar si al mediului ( astm in atmosfera cu fum a Londrei); el este probabil si primul autor care stabileste o relatie intre unii factori alimentari si astm, descriind un bolnav cu crize de astma la oua si cartofi.
Descoperirea stetoscopului de catre Laenee a fibrelor musculare netede din bronhii de catre Reisseissen, a centrului de respiratie de catre Reid, a stimulilor mecanici clinici si electrici de catre Wiliams, au dat noi impulsuri cercetarii clinice si patologice.
Salter a colectionat 217 cazuri de astm bronsic si tot el a descris si celule din Sputa care astazi se numesc ezonefile ,, rolul emanatilor de la animale''.
Iata o parte din descrierea facuta de H. Salter propriei sale bolii: ,,Acest fenomen bizar este, presupunem aproape specific mie. Cauza acestui astm este proximitatea unei pisici domestice, comune, simptomele sunt similare cu cele ale febrei de fan, sant produse de o anumita influenta subtila care nu se poate aprecia cu simturile.
Nu-mi pot aminti momentul cand am inceput sa sufar de astmul de pisica. Cred ca susceptibilitatea a existat din primele perioade ale vietii.
Cred ca de asemenea as face o criza de astm daca as sta langa caine si pisica ar dormi pe jos in fata caminului, dar efectul este mult mai mare daca pisica este la o distanta de aproximativ o jumatate de metru.
In ce a urmat a anului 1860 s-au facut multe descoperiri. Leyden in 1871 gaseste cristale octoedrice in sputa astmaticilor, Charcot independent se pare le redescrie (cristale Charcot-Leyden). Curschmann descrie spiralele Voltolin (1871) face primul o polipectomie intr-un astm ca polipoza nazala, urmata de rezultate bune. Takomina descopera adrenalina ( epinefrina), Chan si Schmidt utilizeaza efedrina. Elioston atrage atentia asupra polenului si a perilor de animale ca alergenic. Trousseau care sufera si el si mama lui de astm credea ca astmul, migrena, eczema, reumatismul sunt boli complementare, tabloul clinic descris de acesta asupra astmului este specific pentru clinica franceza.
Perioada cea mai interesanta este insa cea care urmeaza descoperirii anafilaxiei, fenomenul Hrthus si alergiei ( 1902, 1903, 1907) .
Dupa descrierea anafilaxiei si introducerea termenului de alergie de catre Von Pirquet opiniile privitoare la astm au variat extrem de mult.
Maltzer (1910) a socotit ca se poate face o analogie intre anafilaxia de la cobai si astmul bronsic uman.
Autorii americani prefera sa foloseasca termenul de alergie pentru hipersensibilitatea umana si anafilaxie pentru hipersensibilitatea experimentala pe animal, autorii europeni folosesc termenul de anafilaxie pentru ambele hipersensibilitati, considera ca nu exista diferente mari intre amandoua.
Este descoperita histamina si isi face loc teoria celulara a lui Dale care este de fapt ,, terapia organului de soc''.
Noon si Freeman, apoi Walker, Cocke si altii pun la punct metode de preparare a alergenilor pentru diagnostic si tratament, tehnica Noon de standardizare a alergenilor a ramas clasica.
S-a crezut multa vreme ca astmul este o boala exclusiva alergica, abia dupa 1940 s-a revenit la ideea ca astmul reprezinta un sindrom de etiopatogenie complexa.
Sotmer discuta din nou rolul factorilor neimunologici intr-o perioada in care Motta descoperea anticorpul homocitotropic si Johansson, apoi Ishizako fac studii stralucite despre imunoglobina E.
In Romania cele mai importante cercetari asupra astmului le-a facut profesorul Danielopolu, lucrarile lui asupra profilaxiei si a existentei dozelor mici si mari de mediatori chimici raman un model. In ultimile decenii au fost studiati receptori fiziologici, s-a experimentat blocada in astmul bronsic si au fost descoperite o serie de substante bronhodilatatoare.
Evolutia cunostintelor pe plan imunologic si clinoterapiei au facut ca astmul sa devina o preocupare a cercetarii din diferite domenii dar mai ales a celor din imunoalergie.
2. Definitia lucrarii
Este o boala obstructiva a bronhiilor de calibru mic si mijlociu, definita pe baza unor criterii etiologice, fiziopatologice si clinice.
Poate fi caracterizata ca o obstructie generalizata a cailor aeriene cu etiologie multipla, foarte variata ca durata si intensitate, apare la o persoana cu hiperreactivitate bronsica la multitudine de stimuli. Se manifesta clinic prin accese paroxistice de dispnee (wheezing), tuse si este reversibil spontan sau prin tratament.
Obstructia bronsica se datoreaza contractiei bronsice, fenomene care duc la obstructia bronsica, ce stinghereste in special eliminarea aerului in expiratie.
Se considera astazi ca astmul ,, astmul este o dezordine cronica inflamatorie a cailor aeriene''.
Una din clasificarile mai recente ale astmului este cuprinsa in urmatorul tabel :
1. Astmul bronsic alergic (extrinsec);
2. Astmul bronsic nealergic:
- astmul endogen sau infectios ( intrisec );
- astmul iritativ fizic sau chimic;
- astmul indus de efort;
- astmul cu geneza de neprecizata.
3. Risc de expunere
Factorii de risc pentru astm sunt importanti sa fie recunoscuti deoarece identificarea lor permite selectarea persoanelor cu risc crescut de a face boala, in vederea instalarii unor masuri de profilaxie.
Desi o evaluare completa a factorilor de risc nu poate fi facuta inca, se poate totusi aprecia ca o posibilitate crescuta de imbolnavire apare in urmatoarele situatii:
antecedente familiale si personale alergice ( cutanate, alimentare);
expunerea profesionala fata de alergenii inhalati ;
iritatii respiratorii profesionale cronice;
punerea in evidenta a unor sensibilizari inca mute la alergen inhalant;
stigmatele biologice de alergie ( IgE total crescute, IgE specifice crescute, teste cutanate pozitive) hipereozinofilei sangvina;
factori favorizanti ai infectiilor respiratorii sunt tabagismul pasiv ( 8% din bronsitele la copii cu parinti nefumatori si 80% cu parinti fumatori);
refluxul gastroesofagian, deficit imunitar ( in particular deficit de IgA , adesea partiale carente de fier, hipertrofia vegetatiilor adenoide, igiena necorespunzatoare familiala, context socio-economic defavorabil.
Persoanele cu polipi nazali au un risc crescut de a face ulterior un astm, unii dintre ei avand o hiperactivitate bronsica.
Frecventa asocierii polipilor cu intoleranta la aspirina si alte analgetice la unii astmatici a condus la descrierea unei forme de astm ,, la aspirina '' sau la analgetice.
Riscul de imbolnavire este determinat de doua elemente: expunerea la factori nocivi si predispozitia precum si echilibrul dinamic dintre ele.
Faptul ca numarul bolnavilor de astm este relativ mic in raport cu numarul expusilor la noxe respiratorii arata ca predispozitia are in astm un rol mare. In cazul unei predispozitii importante, chiar noxe slabe pot provoca boala dupa cum si invers, o expunere intensa are ca urmare imbolnavirea, chiar in cazul unei predispozitii reduse.
4. Etiologia
Pe plan etiologic asmaticii au o reactivitate si o sensibilitate exagerata a peretelui bronsic fata de numerosii factorii exogeni si endogeni. Factorii exogeni sunt reprezentati de un numar mare de alergeni la care se adauga o serie mare de factori iritativi de ordin fizico-chimic. Din factorii endogeni fac parte numerosi mediatori chimici care iau nastere la cursul reactiilor imunologice care au loc in peretele bronsic, la contactul cu diversi alergeni.
Se adauga dezechilibrele neuroendocrine care faciliteaza hiperreactivitatea peretelui bronsic cat si reactivitatea imunologica.
Principalii factori etiolgici sunt: alergici, infectia, iritatia respiratorie, factorii psihici genetici, endocrini si medicamentosi.
I. FACTORII ALERGICI - 10- 20% din adulti.
A. PRAFUL DE CASA - amestec heterogen contine alergeni vegetali, polenuri, fungi, bumbac, ierburi, resturi alimentare, alergeni animali, descuamari epidermice de om si de animale ( par, lana, pene), componente de insecte si antigeni majori ai prafului de casa - Dermatophagoides pteronyssinus si D. farinae - materiale sintetice, mijloace conservante, coloranti, medicamente, cosmetice, detergenti.
Este una din cauzele cele mai frecvente ale astmului alergic; aproximativ din cazuri.
B. POLENUL - este frecvent incriminat in alergiile cailor respiratorii, polenurile cele mai alergogene sunt cele de AMBROSIA, PARIETARIA, ARTEMISIA si cel de graminee salbatice.
C. FUNGII ATMOSFERICI - ca reprezentanti Altenoria, Hormoduncluri, Penicillium, Fusarium, Aspergillus. Exploatarea industriala a mucegaiurilor umane creeaza probleme de alergie profesionala.
D. ALERGENII DE ORIGINE ANIMALA - descuamari de epiderma de om si animale, peri, pene, lana, insecte si vegetale, bumbac, ricin sunt deseori factor cauzal sau unic sau asociat in numeroase cazuri de astm .
E. ALERGENII PROFESIONALI - industrializarea actuala, poluarea, rezidurile de combustibile incomplete prezente in diferite locuri de munca, unele fiind iritante nespecifice pot fi cauzate de astm profesional.
Pe langa alergenii introdusi prin inhalare un rol mai redus il au si alergenii ingerati: alimente, medicamente ( analgetice), tartozina si injectabil ( ACTH, Penicilina).
II. FACTORII INFECTIOSI
Infectia bronsica trebuie considerata ca factor etiologic cat si ca factor de intretinere si agravare a astmului; in etiologia astmului sunt incriminate unele virusuri ca : Picornavirusuri ( rini si enterovirusuri), Hirovirusuri ( influenta A, B, C ), Paromixovirusuri ( parainfluenta 1, 2, 3), virus sincintial respirator si Adenovirusuri.
Desi infectiile bacteriene cu Streptococus pneumoniae, staphylococus anaeus si Haemophilus influenzae, acesta din urma fiind frecvent izolat din sputa la bolnavii cu bronsita cronica si astm cu infectie. Rolul sau in aparitia astmului nu este clar, dar s-au obtinut teste cutanate pozitive tardive si a fost incriminat ca ar produce o reactie citoalergica de tip IV.
Rolul infectiei bronsice in agravarea astmului si a bronsitei cu " wheezing " la multi copii si adulti este bine cunoscut, asemenea agravari fiind intalnite 23- 43,2% dupa infectii cu rinovirusuri, in aceste cazuri este discutat rolul unui deficit de IgA in lumenul bronsic consecutiv leziunilor mucoasei bronsice din bronsite cronice alterneaza sinteza functiunii secretorii a Ig As.
III. FACTORII IRITANTI - fizici si chimici: praf, fum, gaze inhalate, prezenti adesea in cursul procesului de munca pot provoca obstructii bronsice, atribuabile nu atat unei reactii alergice cat mai degraba unei hiperreactivitati bronsice variabila de la bolnav la bolnav.
Fumatul pasiv poate determina si el un acces de astm la un asmatic.
Deplasari de mase de populatie in zone industriale, poluare atmosferica mare ( oxizi de azot si sulf, hidrocarburi ozon) pot favoriza aparitia unui astm la persoane anterior asintomatice dar cu hiperreactivitate bronsica asa cum este astmul de Yokohama Tokio.
S-a semnalat ca si factorul meteorologic are un procent de crestere a frecventei acceselor de astm prin prezenta fronturilor de aer rece.
IV. FACTORII PSIHICI
Participa frecvent la declansarea acceselor de astm, fie sub influenta unor emotii puternice sau prin simpla conditionare si la intretinerea lor.
Stress-ul psihic are un rol modulator al pragului de excitabilitate bronsica sustinut si de cercetarile lui Tiffeneau care a demonstrat prin influenta unor emotii puternice o eliberare de acetilcolina la nivelul bronsic emotiile actionand si prin modificarea mecanismelor de ventilatie pulmonara.
Efortul la numerosi asmatici, in particulari copii si tineri, un exercitiu fizic de intensitate variabila, poate determina un bronhospasm cunoscut sub numele de astm indus ( AIE ) cand apare cu o oarecare neregularitate si intensitate dupa efort ( fuga, sport ). De retinut ca bronhospasmul poate aparea dupa efort fizic si la neasmatici.
V. FACTORUL GENETIC
S-a dovedit ca astmul bronsic este o suferinta la care concura atat factorii genetici cat si de mediu, s-a demonstrat ca factorii genetici nu sunt in cele doua categorii principale de astm bronsic ( extrinsec si intrinsec ). Studiile genetice au aratat o frecventa neta hiplotipului HLA 1-8 la astmul alergic.
Substantele straine ,, antigenele '' ce patrund in organism si care determina producerea unui exces de anticorpi specifici din clasa IgE ( reogine ) numai la persoane atopice se numesc alergeni. La persoanele normale alergenii nu au nici un efect, puterea lor antigenica este foarte scazuta.
VI. FACTOR ENDOCRIN
La femeile dezechilibrate estroprogesteronic si tireoovaria, criza de astm apare premenstrual sau in primele zile ale ciclului. Se stie hormonii feminini si tiroidieni maresc excitabilitatea muschilor netezi si potenteaza acetil-colina, adrenalina si histamina. Hormonii feminini produc si congestia mucoasei bronsice, contribuind la procesul obstructiv. Prin actiunea asupra calcemiei si pompelor lente de calciu provoaca o adevarata tetenie a fibrelor musculare netede.
VII. FACTORII MEDICAMENTOSI
Alergenii medicamentosi sunt reprezentati de substante chimice care ajung in organism pe diverse cai:
prin injectare;
pe cale respiratorie, in cursul tratamentelor cu aerosoli;
pe cale digestiva, siropuri, comprimate, pulberi;
pe cale mucoasa, instilatii nazale sau oculare, clisma.
Nu trebuie uitat ca unele antibiotice se gasesc in vaccinuri. Numeroase medicamente pot produce alergizare dar cel mai frecvent sunt incriminate antibioticele iar dintre ele ,, beta-lactaminele ( penicilinele si familia lor, ampicilina, oxacilina, cefalosporinele, clasa sulfamidelor) ''.
1. Teoria hiperexcitabilitatii inascute a peretelui bronsic provocata si intretinuta de alergeni si factori iritanti-infectiosi.
2. Teoria hipersensibilitatii imune de tip I, III, in astmul alergic atopic extrinsec si ipoteza limfocitara dependenta de anticorpi in astmul intrinsec infectios nealergic.
Potrivit primei ipoteze autorii anglo-saxoni considera ca asmaticii au o hiperexcitabilitate, hiperreactivitate innascuta a peretelui bronsic si in special a receptorilor colinergici, altfel simpatici si histaminici fata de o serie de factori endogeni si exogeni, care produc o bronhoconstrictie exagerata.
Potrivit celei de a doua teorii, obstructia bronsica este consecinta unei reactii imunologice, antigen-anticorp, cu eliberarea in lant a unei serii de mediatori chimici cu rol patogen. Unii dintre ei produc bronhoconstrictie , altii vasidilatatie si edem al peretelui, iar cealalta grupa, leziuni destructive ale epiteliului ciliat. Remarcam insa ca observatia clinica arata ca alergia predispune la infectie si infectia la alergeni.
5. Anatomia aparatului respirator
Este reprezentat de caile respiratorii si plamani.
Caile respiratorii: cavitatea nazala, faringe, laringe, trahee si bronhii.
Cavitatea nazala este primul segment al cailor respiratorii, fiind impartita in doua cavitati simetrice ( fosele nazale ) de septul nazal.
Piramida nazala adaposteste fosele nazale , la baza ei gasindu-se narinele, iar cele doua fete laterale se unesc dorsal si formeaza inferior lobul nazal.
Portiunea anterioara a foselor nazale este numita vestibul si este acoperita de piele cu glande sebacee si foliculi pilosi ce confera rolul de filtru al aerului care intra in plamani.
Faringele este un conduct musculomembranos situat inaintea coloanei cervicale si inapoia foselor nazale si cavitatii bucale. El se intinde de la baza craniului pana in dreptul vertebrei C6.
Faringele reprezinte segmentul unde se incruciseaza calea respiratorie cu cea alimentara. Are forma unei palnii incomplete in parte anterioara cu baza indreptata in sus si varful in jos. Faringele comunica anterior cu fosele nazale, prin doua orificii numite coane.
Interventia este asigurata prin plexul bronhopulmonar.
Plamanii, drept si stang sunt situatii in cavitatea toracic, avand forma unui semicon, culoarea sa variind cu varsta ( rosie bruna la fat, rozie la copii, cenusie la adult ), si au o greutate de circa 600 - 700 grame.
Consistenta este elastica, de burete.
Capacitatea totala a plamanilor : 5000 de cm cubi.
Fata exterioara este convexa venind in raport cu grilajul costal si prezinta santuri adanci numite scizuri ce impart plamanii in lobi ( pe fata externa a plamanului drept-2 scizuri-doi lobi; superior si inferior ).
Fata interna sau mediana este plana si vine in raport cu organele mediastinale; prezinta in apropierea marginii posterioare hilul pulmonar - loc de intrare si iesire din plaman a vaselor, nervilor si bronhiei principale. Baza plamanilor are forma concava venind in raport cu diafragmul, iar varful trece deasupra primei coaste venind in raport cu formatiunile anatomice de la baza gatului.
Structura
Arborele bronsic ( fig. 2) ( bronhia principala-trei bronhii lombare la dreapta si doua bronhii lombare la stanga - bronhii segmentare-bronhiole lombare - bronhiole respiratorii - canale alveolare ce se termina cu alveolele pulmonare; bronhiile respiratorii, canalele alveolare si alveolele pulmonare constituie acinii pulmonari ( fig. 3 ) unitatile morfofunctionale ale plamanului; bronhiile lombare au structura bronhiilor segmentare au ,, schite ,, cartilaginoase; bronhiile lombare si respiratorii nu au deloc schelet cartilaginos; au fibre elastice si musculare netede).
Lobulii ( fig 4) ( formatiuni piramidale cu baza spre periferie si varful spre hil, continand ultimele ramificatii bronsice ).
Vase bronho - pulmonare ( vasele nutritive sunt derivate ale aortei toracice - marea circulatie prin arterele bronsice ce insotesc arborele bronsic si se termina in reteaua capilara la nivelul bronhiilor respiratorii; acestea se aduna in venele bronsice ce duc sangele neoxigenat la venele azygos ce se varsa in vena cava superioara; vasele functionale - mica circulatie pornind din artera pulmonara ce merge din ventriculul drept aducand la plamani sange incarcat cu bioxid de carbon; se imparte in artera pulmonara dreapta si stanga ce patrund prin hilul pulmonar si se divid in ramuri ce insotesc ramificatiile arborelui bronsic pana la nivelul alveolelor in jurul carora formeaza o retea capilara perialveolara ; la acest nivel cedeaza bioxidul de carbon si se incarca ci oxigen; de la aceasta retea capilara se formeaza patru vene pulmonare ce se varsa in atriul stang; limaticele se aduna spre ganglionii hilari ).
Nervii apartin plexului bronho-pulmonar vegetativ; fibrele parasimpatice sunt bronhoconstrictoare si produc hipersecretie a glandelor din mucoase bronsica; fibrele simpatice sunt bronhodilatatoare).
Pleura - este o seroasa ce inveleste fiecare plaman prezentand o foita parietala ( ce tapiteaza peretii toracelui ) si o foita viscerala ( ce acopara plamanii patrunzand in scizuri ); intre cele doua foite se afla o lama subtire de lichid dar si o presiune negativa ce atrage foitele intre ele; cele doua foite pleurale se continua una cu cealalta la nivelul hilului.
6. Fiziologie
Plamanul este un organ cavitar cu lumen ramificat, cu o forma instabila; densitatea mica a celulelor parenchimatoase si caracterul elastic al tesutului de sustinere determina concordante dintre forma plamanului si relatiile tensionale de la nivelul cutiei toracice. Forta principala care in tensiune sistemele elastice pulmonare si toracice este presiunea atmosferica aerul atmosferic exercita asupra suprafetei interne pulmonare o presiune de 1kg / cm patrat expansiunea plamanului spre peretele toracic, reexpansionarea organului colabat prin pneumotorax, alungirea fibrelor elastice cu tendinta de revenire; presiunea atmosferica determina aparitia la nivelul suprafetei pleurale a organului a doi vectori sens contrar: presiunea intralumenara ce destinde plamanul la pozitia initiala. Cand plamanii nu se gasesc in cutia toracica si asupra lor nu se exercita nici o alta presiune decat cea atmosferica, ei se colabeaza( volum de repaus elastic).
Fortele de sens contrar generate de conditiile mecanice din torace isi au punctul de aplicare la nivelul suprafetei limitate care separa plamanul de peretii de continatorului lui, la nivelul cavitatii virtuale pleurale. Pelicula foarte subtire de lichid dintre foitele pleurale contribuie prin tractiunea hidraulica pe care o exercita la mentinerea plamanului in contract cu peretii cutiei toracice. Fortele de sens contrar mentin parenchimul pulmonar sub tensiune continua si solidarizeaza plamanul cu toracele, incat forma plamanului va depinde de aceea a toracelui.
Ventilatia pulmonara este procesul prin care se produce un flux de aer din mediul exterior spre spatiile alveolare si in sens invers; rezultatul este inlocuirea oxigenului din aerul alveolar in sangele capilar pulmonar si eliminarea din plamani a excesului de bioxid de carbon din sange in aerul alveolar. Cuprinde doua faze : inspirul ( patrunderea in plaman a unui volum de aer proaspat si bogat in oxigen) si expirul ( expulzia din plamani a unui volum aproape egal de amestec gazos dar cu o concentratie mai mare de bioxid de carbon).
Patrunderea si iesirea aerului in si din caile respiratorii sunt produse de modificarile ritmice si alternative ale volumului plamanilor; expansiunea in inspir si revenirea la volumul de repaus in respir; modificarile de volum ale plamanilor urmeaza pe acelea ale cutiei toracice gratie contractiei muschilor ventilatori si elasticitatii tesutului pulmonar.
Muschii ventilatori inspiratori de repaus sunt: diafragmul si muschii intercostali externi; in inspirul fortat intervin si muschii inspiratorii accesori, micul dintat posterior si superior, pectorali, marele dintat, scalenul, trapezul si sternocleido-mastoidianul.
Expirul spontan de repaus este un proces pasiv deoarece nu necesita activitate contractila musculara, eliminarea aerului din plamani provocata de revenirea elastica a tesutului pulmonar.
In cazul expirului fortat la elasticitatea pulmonara se adauga si contractura muschilor abdominali, intercostali interni, patratul lombelor, triunghiularul sternului, micul dintat posto-inferior, marelui drept.
In cadrul ventilatiei pulmonare trebuie studiate miscarile toracice si miscarile pulmonare. Contractura muschilor inspiratori determina marirea volumului cutiei toracice crescand cele trei diametre ( antero-posterior, transversal si vertical) producand expansiunea cutiei toracice( miscarea in sus si in afara a coastelor cu proiectie anterioara consecutiva a sternului si coborarea diafragmului ce se aplatizeaza). Contractura muschilor scaleni si sternocleido- mastoidieni determina marirea diametrului antero-posterior toracic superior cu ridicarea sternului. Muschii activi pentru ridicarea si proiectarea in afara portiunilor mijlocii ale coastelor cu marirea diametrului transversal al toracelui sunt intercostali externi ( inspirul de repaus ). Perechile ultime costale sunt puncte de insertie pentru musculatura abdominala cu actiune antagonista diafragmul intervenind in expir.
In repaosul ventilator coloana vertebrala este punct fix pentru miscarile costale, pe cand in inspirul fortat coloana vertebrala executa o miscare de extensie ( apropiind coastele de planul orizontal), iar expirul fortat o miscare de flexie anterioara ( accentueaza oblicitatea coastelor).
Contractura fibrelor diafragmice ( ce se insera pe marginea coastelor, pe apendicele xifoid sternal si converg catre centrul tendinos) trag in os centrul tendinos marind diametrul vertical sau craniocaudal al toracelui si asigurand astfel ¾ din volumul de aer inspirat.
NOTA :
diafragmul poate sa asigure integral ventilatia in bolile care determina rigiditatea toracica;
paralizia diafragmului diminua foarte mult ventilatia;
paralizia unui hemidiafragm determina aparitia unei miscari paradoxale, portiunea paralizata se ridica in torace, in inspir si coboara in expir.
In timpul ventilatiei de repaos inceteaza contractura muschilor inspiratori, iar structurile elastice pulmonare revin la dimensiunile initiale - pozitia expiratorie de repaus, deci expirul este pasiv.
In expirul fortat se produce interventia contracturii muschilor abdominali ce are drept efect micsorarea diametrului antero-posterior al toracelui ( prin tractiune asupra coastelor inferioare si extremitatii distale a sternului ) si a diametrului vertical ( prin contractia muschilor abdominali care maresc presiunea in traabdominala ce impinge proximal diafragma ).
Modificarile de volum ale cutiei toracice determina modificari concomitente de volum ale plamanilor, acestia din urma fiind solidari cu cutia toracica prin intermediul pleurei. Stratul fin de lichid intrapleural usureaza alunecarea foitelor pleurale, iar plamanii urmeaza pasiv miscarile toracelui in inspir, cu reactie pulmonara in expir.
Conditiile ventilarii uniforme alveolare :
miscarea libera a plamanilor in lobi in cavitatea pleurala;
impartirea plamanilor in lobi in care se misca unul fata de celalalt la nivelul scizurilor; daca plamanii nu ar fi impartiti in lobi, tractiunea exercitata de marirea de volum a toracelui asupra tesutului pulmonar ( repartizata integral la nivelul suprafetei pleurale : mai mare la baza decat la varf ) ar determina o expansiune mai mare doar a unor spatii alveolare, cu o ventilatie neuniforma a alveolelor.
Cele doua faze ale inspiratiei pulmonare se succed ritmic, fara pauza avand o frecventa in repaus de circa 15-18 cicluri pe minut, dar frecventa respiratiei creste in functie de nevoile de oxigen si de prezenta bioxidului de carbon. Inscrierea miscarilor respiratorii se realizeaza cu ajutorul pneumografului, obtinandu-se o pneumograma ce prezinta o portiune ascendenta ( inspirul ) si alta descendenta ( expirul ) cu doua componente : una mai rapida si alta finala, deci durata inspirului este mai scurta decat a expirului.
7.Anatomia patologia si fiziopatologie
7.1 Patogenia
Elementele histopatologice sunt : hipertrofia musculaturii netede, mucoasa edementiala cu cilii disparuti, membrana bazala a epiteliului mult ingrosat si hipersecretia glandelor mucoase calciforme. In lumenul bronhiolelor se constata mucus vascos sub forma de dopuri sau mulaje bronhice.
In submucoasa exista edem si un infiltrat celular format din limfocite, plasmocite, mastocite, bazofile, macrofage, actiunea enzimelor lizozomale si proteinelor bazice si acide secretate de eozinofile. Au fost puse in evidenta si terminatiile nervoase denudate.
Aspectele morfopatologice in astm sunt cunoscute din studiul necroptic ai bolnavilor decedati in stare de rau asmatic si mai rar subit intr-un atac de sufocare cat si din biopsia bronsica rar practicata.
La deschiderea biopsica a cutiei toracice plamanul apare hiperdestins putin colababil la deschierea cavitatii pleurale, iar in starea de rau asmatic nu poate fi dezumflat nici chiar manual aerul fiind blocat de secretiile vascoase care obstrueaza bronhiile.
Principalele leziuni in astmul bronsic sunt cuprinse in tabelul urmator:
1. Hiperinflatia aerica a plamanului;
2. Proeminenta brohiilor pe suprafata de sectiune a plamanului , din cauza peretilor ingrosati ai acestora si a dopurilor de mucus;
3. Prezenta de exudat in lumenul bronhiilor, de aspect cenusiu albicios, sticlos sau opac, uneori stratificat, format din: imunoglobulina ( in special IgG ), cozinofile, celule epiteliale respiratorii cilindrice degenerate, corpi Creola, cristale Charcot-Leyden si spirale Curschmann;
4. Edem la nivelul mucoasei bronsice, care prezinta discontinuitati celulare si arii de degenerare metaplazica si absenta cililor;
5. Ingrosarea pronuntata si modificarea fibrinoida a membranei bazale;
6. Cresterea in volum si numar a glandelor mucoase si a celulelor calciforme;
7. Prezenta unui infiltrat cu eozinofile, limfocite, plasmocite IgM si IgE in membrana bronsica edematiata.
Bronhiile poseda o bogata inervatie vegetativa care in stare normala le permite sa-si exercite optimal functiile, adaptandu-le continuu la conditiile din mediu ambiant.
Tonicitatea musculaturii netede a bronhiilor este mentinuta de echilibrul dintre tonusul vagal si cel simpatic.
Pentru musculatura neteda a bronhiilor se cunosc mai bine de 5 categorii de receptori:
colinergici;
si ά - adrenergici;
histaminergici.
Stimularea seagola ca si cea directa a receptorilor colinergici prin acetilcolina sau histamine, provoaca un bronhospasm si crestere a secretiei glandelor mucipare, submucoase.
Mecanismele patogenice pentru principalele forme de astma sunt urmatoarele:
I. In astmul alergic - reactia imuna alergen - anticorp elibereaza mediatori, in special cu actiuni directe pe muschi, glandele mucoase si endoteliile capilare bronsice. Obstructia este localizata cu precadere in bronhiolele mici dar mediatorii pot interesa printr-un organism reflex si bronhiile mai mari.
Stimulul specific este cuplarea a doua molecule invecinate de IgE care se gasesc la suprafata mastocitului inducand degranularea acestuia si eliberarea de mediatori.
II. In astmul infectios - participa reactii iritativ inflamatoare nespecifice, in combinatie uneori cu o reactie imuna. Localizarea si eztensia obstructiei bronsice depinde si de topografia inflamatiei mucoasei.
III. In astmul iritativ - diversi stimuli provoaca reactii bronsice individual diferite, mediate prin vag sau prin descarcarea de mediatori bronhoconstrictori.
Obstructia predomina nivelul bronsiilor mari.
Factorii neimunologici precipitanti ai crizei de astma bronsic introduc eliberarea de mediatori chimici fie actionarea unor receptori colinergici. Acesti factori antigenici si neantigenici reprezinta declansatori ai crizei asmatice si oricare dintre ei ar actiona, induc in final bronhoconstrictie, edem de mucoasa, hipersecretia mucoasei bronsice si chimitactism pentru eozinufile (ECF).
Se cunoaste foarte bine modul in care se elibereaza mediatori prin stimulare antigenica mastocitara care realizeaza hipersensibilitate imediata de tip I. O parte din mediatori sunt performanti in mastocite sau bazofile si eliberati prin exocitoza, iar altii iau nastere in mediul pericelular.
Principalii mediatori chimici care actioneaza asupra bronhiilor sunt:
histamina stimuleaza receptorii histominici H1 din bronhii si produc contractia musculaturii netede si cresterea permeabilitatii capilare bronsice - edem al mucoasei bronhice.
SRA- A - o substanta lent reactiva anahilaxiei produce o contractie gradata si sistinuta a musculaturii netede bronhiolare.
ECF - factori chemotactic pentru eozinofile;
NCF - factiri chemotactic pentru neutrofile.
IV. In astmul indus - prin efort sau exercitiu ( AIE ) patogenia este mai complexa fiind discutate mecanisme de hiperventiltie, hipercapnie, hipereactivitate vagala , tulburarea echilibrului intre receptorii alfa si beta-adrenergici, eliberarea de spasmogeni umorali.
V. In astmul la ,, ASPIRINA SAU ANALGETICE ,, - explicatia patogenica la nivelul molecular consta dintr-o tulburarea a mecanismului arahidonic de catre aspirina ( analgetice care inhiband ciclooxigeneza poate favoriza conexiunea acidului arahidonic care printr- un proces mai amplu formeaza niste bronhoconstrictori potenti unul dintre acestia fiind SRS- A ( o substanta lent reactiva a anahilasxiei produce o contractie gradata si sustinuta a musculaturii netede bronhiolare ).
Cat priveste obstructia bronsica aflata la baza tuturor fenomenelor de astm, la prodecerea ei participa izolat sau impreuna 2 sisteme :
I. primul actioneaza prin eliberare;
II. al doilea sistem provoca obstructia bronsica printr-un reflex vagal care poate fi oprit prin atropina.
Fiziopatologie
Obstructia bronsica antreneaza modificari variabile si reversibile in raport cu intensitatea, sediul si durata ei, ale functiei pulmonare, ce privesc ventilatia aerului, perfuzia sangelui si schimbarile gazoase.
Tulburarile functionale nu sunt paralele cu simptomatologia clinica: simptomele si ralurile bronsice pot fi absente, iar functia respiratorie redusa la jumatate.
Principalele modificari ale ventilatie pulmonare constau intr-o scadere a fluxului expirator maxim /s ( VEMS ) si a capacitatii vitale ( CV ). Micsorarea fluxului expirator se datoreaza cresterii rezistentei de flux si nu a reducerii reculului elastic al plamanului asa cum se intampla in emfizemul pulmonar.
Scaderea capacitatii vitale se datoreaza majorarii volumului rezidual conditionat de hiperinflatia aerica, rezultat al captarii si retinerii aerului in ducte si sacii alveolari. Capacitatea totala pulmonara crescuta in enfizemul pulmonar este in astma in limite normale dar poate prezenta in exacerbari o crestere, care ste reversibila.
In cadrul tulburarilor ventilatorii este de retinut si reducerea fortei de retractie elastica a plamanului, reversibila in intervalul dintre accese si dupa administrarea de bronhodilatatoare. Complianta statica este normala, cu exceptia atacului sever de astm , in care se noteaza o crestere reversibila. Scaderea progresiva compliantei dinamice cu cresterea frecventei respiratorii, observata in astma poate fi explicata printr-o modificare asincrona a compliantei si rezistentei unor zone pulmonare invecinate.
Distributia topografica a obstructiei bronsice conditioneaza o neomogenitate si ventilatie perfuzie cu incetinire considerabila a schimburilor gazoase cu caracter anarhic dupa localizarea anarhica a spasmelor bronsice.
Criza de astm modifica mai putin repartitia sangelui in plaman si mai profund distributia vitezelor de perfuzie sangvina dintr-un punct in altul al teritoriului pulmonar. In unele zone ( hiluri, varfuri )perfuzia este net accelerata si in alte contigue ( periferie, baze ) circulatia este lenta.
Neomogenitatea de ventilatie si perfuzie au caracter mai pronuntat in astmul intrinsec decat in cel exogen-alergic. In cursul accesului de astm si chiar in interviul dintre crize ca urmare a tulburarilor de ventilatie si perfuzie si mai putin de difuziune a gazelor se produce o hipoxemie.
8. Simptomatologia
Influenta simptomului ( dispnee ) asupra altor nevoi
1. Nevoia de a respira
- dificultate in respiratie ;
respiratie grea suieratoare, senzatie de apasare in piept, dorinta bolnavului de a sta la marginea patului cu toracele cat mai destins;
- obstructia cailor respiratorii;
- hipersecretia bronsica.
Pentru a usura respiratia bolnavul aseaza in pozitie semisezanda, se va administra bronhodilatatoare, se creeaza o atmosfera umeda ( se va pune un vas cu apa pe sursele de caldura ), se va aplica comprese calde pe gatul bolnavului, se va aerisi salonul, se va administra oxigenoterapie. In caz de hipersecretie bronsica se va face aspirarea secretiilor.
2. Nevoia de a avea o buna circulatie
Apare o slaba oxigenare a sangelui datorita dificultatii in respiratie ( dispnee ) avand drept consecinta tahicardia.
Se va face combaterea dispneei ( dificultatii in respiratie ) prin masurile amintite mai sus.
3. Nevoia de a evita pericolele
Dispneea insoteste crizele repetate ce dau bolnavului o stare de neliniste, anxietate, teama de moarte iminenta.
Dispneea apare si la efort fizic ceea ce limiteaza miscarile bolnavului obligandu-l la un repaus prelungit la pat ceea ce duce la un risc de aparitie a trombozei. Se va face psihoterapie bolnavului, se va efectua un masaj pasiv al spatelui, membrelor, gambelor si sedarea bolnavului.
4. Nevoia de a bea si de a manca
Dispneea ce insoteste crizele induce bolnavului o stare de slabiciune, fatigabilitate, scaderea apetitului, transpiratii abundente ce pot duce la deshidratare.
Se va administra bolnavului un regim hiposodat pentru reducerea edemelor si a incarcarii cardiace.
Se va asigura un regim alimentar bogat in proteine si vitamine.
Acoperirea pierderilor de lichide datorate hidratarii incomplete si transpiratiilor abundente in functie de pierderi si asigurarea unui echilibru hidroelectrolitic bun.
Cand hidratarea nu este posibila per os se va face perfuzie cu solutie NaCl sau glucoza.
5. Nevoia de a elimina
Dispneea este insotita de diaforeza ce poate duce la deshidratarea ce are efect modificarea diurezei.
Se va urmari diureza si daca bolnavul consuma cantitatea de lichide necesara.
Se combate deshidratarea si constipatia.
6. Nevoia de a se odihni
Dispneea insoteste crizele care apar de obicei noaptea ce duc la neodihna bolnavului. Bolnavul este nelinistit, are teama permanenta de aparitia unei noi crize.
Se va face calmarea psihica a bolnavului, aerisirea camerei asigurand confortul necesar si combaterea dispneei prin masurile amintite mai sus la nevoia de a respira.
7. Nevoia de a se misca
Bolnavul prezinta o insuficienta ventilatie a plamanilor datorita respiratiei dificile ( dispnee ). Dispneea apare si la efort de aceea bolnavul necesita repaus prelungit la pat limitandu-i miscarea.
Se va calma bolnavul, se efectueaza miscari pasive printr-un masaj pasiv, se va face combaterea escarelor prin schimbarea pozitiei bolnavului la cel putin 3 h.
8. Nevoia de a se imbraca si dezbraca
Posibilitatea de efort a bolnavului este redusa, efortul mare duce la aparitia unei noi crize insotita si de dispnee.
Bolnavul va fi ajutat sa-si schimbe lenjeria pentru a evita efortul fizic prea mare.
9. Nevoia de a fi curat
Dispneea este insotita de diaforeza ceea ce face ca bolnavul sa fie ,, lac de apa ,, de aceea el necesita o ingrijire mai atenta.
Bolnavul va fi ajutat sa-si efectueze toaleta si sa-si mentina tegumentele curate.
Afectiuni in care este prezent sindromul dispnee ( dificultate in respiratie )
Dispneea - respiratie dificila care apare la efort sau in repaus.
- se traduce subiectiv printr-o lipsa de aer, ,, sete de aer .
* Dupa circumstantele de aparitie se deosebesc :
Dispneea permanenta ce apare in:
- insuficienta cardiaca avansata;
- pneumotorax.
Dispneea de efort ce apare in:
procese pleuropulmonare care scad ventilatia pulmonara;
insuficienta cardiaca.
Dispneea de decubit in care bolnavul nu poate sta culcat.
Dispneea paroxistica apare in :
astmul bronsic;
insuficienta de ventricul stang in : - astmul cardiac;
- edemul pulmonar acut.
* Dupa ritmul respirator se deosebesc;
- bradispneea sau dispneea cu ritm rar ce apare in:
- astmul bronsic;
- procesele obstructive ala cailor respiratorii.
- polispneea sau tahispneea ( dispnee cu cresterea frecventei miscarilor respiratorii ce apare in majoritatea bolilor pleuropulmonare si cardiovasculare ).
* Dupa timpul respiratiei :
- dispnee inspiratorie apare in : - edem al glotei
- corpi straini in laringe.
- dispnee expiratorie apare in : - astmul bronsic;
- emfizem pulmonar.
dispnee mixta apare in: - pneumonie masiva;
- pleurezii cu lichid mult.
* Dupa ritmul respiratiei:
- respiratie ritmica, normala;
- respiratie aritmica, cand ritmul si amplitudinea respiratiei nu mai sunt pastrate si prezinta urmatoarele variante:
a) respiratie de tip Cheyne Stokes caracterizata prin alternante de polipnee si apnee.
In timpul polipneei si la inceputul ei se produc respiratii superficiale si frecvente care progresiv devin mai profunde si mai rare pana ating un maximum, apoi descresc progresiv fiind urmate de perioade de apnee ce dureaza 10 - 30 secunde.
Acest tip de respiratie se intalneste in afectiuni severe in insuficienta cardiaca, insuficienta renala acuta cu uremie, tumori, hemoragii cerebrale, la batrani in somn.
b) respiratia de tip Kussmaul este o respiratie in patru timpi: inspiratie - pauza - expiratie- pauza. Se intalneste in coma diabetica.
c) respiratia de tip Blot se caracterizeaza prin cicluri de respiratii intrerupte de perioade de apnee de 5 pana la 20 de secunde. Este o respiratie agonica.
A. Afectiuni respiratorii
1. Bronsita cronica.
In aceasta afectiune dispneea apare la distanta de ani de zile fata de debutul bolii, la inceput ea apare numai in efort iar cu timpul apare si in repaus si este polipneica uneori bradipneica.
Masuri terapeutice:
I. igieno-dietetic
- repaus la pat total sau relativ al bolnavului in functie de starea lui;
- se va asigura un confort termic normal ( aerul camerei sa aiba temperatura 19-20C iarna si umidificat );
- regim alimentar complet cu evitarea alimentelor alergizante;
- umidificarea mucoasei bronsice se realizeaza in conditii bune cu aerosoli calzi de apa distilata.
II. Tratament medicamentos
dezobstruare bronsica;
bronhodilatatoare Miofilin 1-2 fi/ zi.
2. Emfizemul pulmonar
In aceasta afectiune dispneea este de efort cu caracter expirator, dispneea de repaus apare in stadiile avansate, forta expiratorie este diminuata.
Masuri terapeutice:
I. Tratament igieno-dietetic
repaus la pat total sau relativ al bolnavului in functie de starea lui;
asigurarea unui confort termic si un microclimat adecvat;
regim alimentar complet cu evitarea alimentelor greu digerabile.
II. Tratament medicamentos
in caz de esec a medicatiei bronhodilatatoare se va administra corticoterapie;
oxigenoterapie cu grija in caz de hipercapnie;
in unele cazuri se recomanda reeducarea respiratorie prin presiuni ritmice cu palmele pe abdomen.
2. Insuficienta respiratorie acuta
In aceasta afectiune dispneea este polipneica in procesele pulmonare si pleurale si bradipneica in procesele laringotraheobronsice si in accidentele obstructive ale cailor respiratorii superioare. In formele extreme se poate ajunge la apnee ( oprirea respiratiei ) cu asfixiere.
Masuri terapeutice
dezobstruarea cailor aeriene prin indepartarea vesmintelor care impiedica miscarile toracelui si ale abdomenului;
dezobstruarea cavitatii buco faringiene: bolnavul va fi asezat in decubit ventral sau decubit lateral cu capul situat putin mai jos fata de trunchi, se vor evacua secretiile, indepartarea corpilor straini;
respiratie artificiala ,, gura la gura,,
administrare de oxigen;
respiratie asistata prin utilizarea de aparate cu presiune pozitiva intermitenta.
Tratament medicamentos
bronhodilatatoare Miofilin, Bronhodilantin;
substante mucolitice si proteolice care lichefiaza sau digera secretiile bronsice ( Mucosolvin, Bbisolvan ).
4. Insuficienta respiratorie cronica
In aceasta afectiune dispneea are caracter pilipneic sau bradipneic.
Masuri terapeutice
tratarea afectiunilor care duc la aparitia insuficientei respiratorii cronice ( bronsita, emfizemul pulmonar, astmul bronsic );
stimularea respiratiei si reabilitarea permeabilitatii bronsice prin dezobstruare bronsica cu substante bronhodilatatoare Miofilin, fluidificarea secretiilor cu Bisolvin, aspirarea secretiilor bronsice;
administrarea de oxigen cu restrictie atunci cand concentratia de bioxid de carbon in seringa este crescuta.
B. Afectiuni cardiace
1. Insuficienta cardiaca stanga
La inceput dispneea apare la efort , o varietate de dispnee de efort este dispneea vesperala care se accentueaza spre seara.
Cu timpul, dispneea apare si in repaus.
1.1. Insuficienta cardiaca stanga acuta
Crizele de dispnee paroxistica apar in cardiopatii hipertensive, cardiopatii valvulare ( sterioza si insuficienta mitrala, sterioza si insuficienta aortica), cardiopatiile ischemice ( infarctul miocardic) si sunt precedate de aritmii cu ritm rapid sarcina, eforturi si emotii puternice.
a) Astmul cardiac sau dispneea paroxistica - este o forma de dispnee ce apare noaptea la cateva ore dupa culcare, brusc, cu senzatie de sufocare si neliniste.
Dispneea polipneica predominant inspiratorie, bolnavul este inclinat inainte rezemat in maini cu umerii ridicati. Respiratia este superficiala si zgomotoasa.
Masuri terapeutice
I. Tratament igieno-dietetic
- repaus la pat al bolnavului in functie de starea lui;
- aerisirea camerei;
- aerul sa fie umidificat;
- in camera iarna temperatura va fi de 19-20C;
- alimentatia completa, vor fi evitate alimentele greu digerabile, nocive, iritabile.
II. Tratamentul medicamentos
combaterea bronhospasmului prin administrare de bronhodilatatoare Miofilin 1-2 fiole intravenos;
oxigenoterapie;
se vor evita simpaticomimeticele;
se va face desensibilizarea specifica obligatorie;
b) Edemul pulmonar acut
Dispneea este paroxistica, senzatie de sufocare, respiratie frecventa si suieratoare.
Masuri terapeutice
I. Tratament igieno-dietetic
- repaus la pat al bolnavului in pozitie semisezanda;
- aspirarea secretiilor bronsice;
curatarea cavitatii bucale a bolnavului.
II. Tratament medicamentos
oxigenoterapie;
bronhodilatatoare Miofilin, Bronhodilastin.
1.2. Insuficienta cardiaca stanga cronca
Dispneea este simptomul cel mai precoce si cel mai constant si de caracterizeaza prin respiratie frecventa si superficiala. La inceput dispneea apare la eforturi mari apoi progresiv si la cele mici.
In formele avansate de insuficienta cardiaca stanga dispneea apare si in repaus, bolnavul luand o pozitie semisezanda; aceasta dispnee se numeste ortopnee.
O forma aparte de dispnee se intalneste in special la bolnavii in varsta cu ateroscreloza sau la bolnavii ce primesc opiacee sau sedative este respiratie periodica Cheyne-Stokcs, caracterizata prin alternanta de apnee ( 10-30 sec. ) si polipnee.
Dispneea devine moderata sau dispare cand se decompenseaza ventriculul drept si reapare cand aceste se compenseaza.
Dispneea unui cardiac poate fi provocata si de cauze entrihepatice, obezitate, sedentarism, sarcina, cauze nevrotice.
2. Insuficienta cardiaca dreapta
2. 1. Insuficienta cardiaca dreapta acuta
- dispneea este intensa in respiratii bruste rapide si superficiale.
2.2. Insuficienta cardiaca dreapta cronica
* Cordul pulmonar cronic
a) cord pulmonar cronic compensat
- dispneea se accentueaza si se intalneste la cel mai mic efort.
b) cord pulmonar cronic decompensat
- dispneea este foarte pronuntata.
Masuri terapeutice
Tratament medicamentos
bronhodilatatoare Miofilin 1-2 fiole iv, Bronhodilastin.
9. Explorarea functionala a aparatului
9.1. Volume si capacitati pulmonare
In decursul respiratiei normale sau fortate sunt introduse si expulzate din plamani cantitati de aer caracteristice. In scop de schematizare ( practica si didactica ) acestea sunt impartite in volume si capacitati.
Volumele exprima cantitati de aer din anumite momente ale ciclului respirator, tar capacitatile sunt combinatii de volume. Aceste valori pot fi inregistrate grafic.
Volumele pulmonare
Volumul curent. Cu fiecare respiratie normala este introdusa si expulzata din plamani o cantitate de 500 ml aer. Aceasta cantitate poarta denumirea de curent ( VC ), aer curent sau aer respirator.
Volumul inspirator de rezerva. Dupa o inspiratie normala mai poate fi introdusa in plaman o cantitate de aer egala cu aproximativ 3000 ml.
Aceasta cantitate suplimentara introdusa dupa o inspiratie fortata poarta denumirea de aer complementar sau volum inspirator de rezerva.
Volum expirator de rezerva. Dupa o expiratie normala o expiratie fortata mai elimina aproximativ 11oo ml aer, denumit volum expirator de rezerva.
Volum rezidual. Dupa expulzia volumului expirator de rezerva in plamani ramane o cantitate de 1200 ml aer care poarta denumirea de volum rezidual ( VR ) sau aer rezidual. Se poate masura pe cadavru deschizand cavitatea pleurala ; drept urmare, aerul atmosferic patrunde in foitele pleurale si comprimand plamanul elimina acest rezidual.
Aerul minimal. Dupa eliminarea aerului rezidual mai ramane in plaman o cantitate de aer ( 200 ml), denumit aer minimal a carui determinare este importanta pentru medicina legala.
Capacitatile pulmonare
Pentru a caracteriza ventilatia pulmonara este uneori util sa se determina o data mai multe volume pulmonare. Se folosesc astfel urmatoarele capacitatii:
capacitate vitala : ca si alte capacitati sau volume se determina cu ajutorul spirometrului sau al spirografului.
Dupa o inspiratie fortata, maxima, se expira volumul inspirator de rezerva ( 3000 ml ), volumul curent ( 500 ml ) si expirator de rezerva ( 1100 ml ).
Cantitatea totala eliminata astfel poarta denumirea de capacitate vitala (CV ) ce este cca. 4600 ml. Este mai mare la sexul masculin si mai mica la sexul feminin. Exista mari variatii individuale.
Capacitatea vitala este direct proportionala cu inaltimea valorilor normale ale capacitatii vitale in functie de greutate si inaltime, se apreciaza pe baza unor date statistice . Ea poate fi dedusa si din produsul dintre inaltime in cm, cu un factor egal cu 25 pentru barbati si 20 pentru femei. Rezultatul se exprima in linimetri de aer.
Valoarea capacitatii vitale fata de valorile standard este modificata de pozitia corpului, de forta muschilor respiratori si de dispensabilitatea pulmonara. Este mai mica la femei si mai mare la atleti, la care poate atinge 6- 7 l.
Capacitatea vitala variaza in diferite stari functionale. Exercitiul fizic o mareste, iar viata sedentara o scade. Creste paralel cu dezvoltarea organismului si incepe sa scada de la 40 de ani, ca urmare a proceselor degenerative care micsoreaza elasticitatea pulmonara.
In tuberculoza, emfizem, astm , bronsita cronica, pleurezie este mai mica deoarece scade complianta pulmonara. Scade, de asemenea, in afectiuni care reduc suprafata respiratorie ( congestii pulmonare, pneumonie, etc. ) ca si in paralizii ale muschilor respiratorii.
capacitatea inspiratorie ( CI) este egala cu VC + VIR, avand o valoare de cca. 3500 ml ( 500+3000 ml). Se determina dupa inspiratie fortata dupa ce se executa o expiratie normala.
capacitatea reziduala functionala ( CRF ) este egala cu suma dintre VER si VR, ca fiind de cca. 2300 ml ( 1100+1200 ml ).
capacitatea pulmonara totala ( CPT ) = VC + VER + VR + VIR = 5800 ml ( 500+1100+1200+3000).
Valorile mentionate sunt medii si se refera la indivizi tineri, de sex masculin,sanatosi. Sexul feminin prezinta valori mai mici cu 20- 25%. Ele variaza chiar in conditii normale in functie de diferiti factori ca : inaltime, greutate ( obezii prezinta valori mai scazute).
Volumul respirator pe minut ( VRM) debitul respirator reprezinta cantitatea de aer expulzat intr-un minut: se poate determina cunoscand frecventa miscarilor respiratorii si volumul aerului expirat. La adultii de 39 de ani este de 6-8 l/ minut la o frecventa a respiratiei de 16 /minut, aerul curent fiind egal cu 500 ml.
Debitul respirator maxim ( DRM) care exprima linia superioara a VRM, poate avea in efort valori de 1001 sau chiar mai mult.
Volumul expirator maxim pe secunda (VEMS ) este cantitatea maxima de aer, poate fi eliminata dupa o inspiratie maxima de o secunda. Este cu putin mai mare decat 70% din capacitatea vitala. Se masoara cu ajutorul unui spirograf care permite si inregistrarea de volume si capacitatii pulmonare.
Tulburarile functiei pulmonare
Obstructia bronsica antreneaza modificari variabile si reversibile, in raport cu intensitatea, sediul si durata ei, ale functiei pulmonare, ce privesc ventilatia aerului, perfuzia sangelui si schimburile gazoase.
In astmul sever functia caii aeriene poate fi redusa la 15%, iar volumul expirator poate fi redus pana de 6 ori, in putine ore.
Tulburarile functionale nu sunt paralele cu simptomatologia clinica: simptomele si ralurile bronsice pot fi absente, iar functia respiratorie redusa la jumatate. Cresterea rezistentei la flux, in special in expir, consecinta directa a obstructiei bronsice, determina o serie de tulburari ale ventilatiei. Rezistenta la flux este cel mai bun parametru functional si permite totodata si un control cantitativ al evolutiei astmului sub tratament, precum si al provocarilor in scop diagnostic.
Modificarile principale ale ventilatiei determinate de volumetric constau intr-o scadere a fluxului expiator maxim ( masurat ca volum expirator fortat) si o scadere a capacitatii vitale. Prima se datoreaza cresterii rezistentei la flux si nu scaderii recului elastic, asa cum se intampla in emfizemul pulmonar, iar a doua cresterii volumului rezidual. Asemenea modificari se pot intalni si in bronsiolite, bronsite, emfizem, bronsectazii si unele neoplasme cu tulburari obstructive ale cailor aeriene mari.
Hiperinflatia plamanului este si ea strans corelata cu rezistenta de flux.
Scaderea ventilatiei se accentueaza in cursul hipoxiei din cauza activitatii scazute a centrului respirator si a tulburarilor mecanice ale inspiratiei ( in hipoxie muschii inspiratori nu-si pot creste activitatea compensatorie).
Capacitatea totala pulmonara crescuta in emfizemul pulmonar este in astm in limite normale, dar poate prezenta o crestere care este reversibila.
O alta modificare functionala este scaderea fortei de retractie elastica a plamanului, reversibila dupa bronhodilatatoare si in intervalul dintre accese, dupa unii, si ireversibila dupa altii.
Complianta statica este normala cu exceptia atacului sever de astm, in care se noteaza o crestere reversibila.
Scaderea progresiva a compliantei dinamice cu cresterea frecventei respiratorii, observata in astm, poate fi explicata printr-o modificare asincrona a compliantei si a rezistentei unor zone pulmonare invecinate.
Scintigrafia dinamica pulmonara cu Xenon 133, care permite stadiul concomitent al dinamicii ventilatorii si circulatorii si arata totodata repartitia progresiva a acestor factori fundamentali si functiei de schimbator de gaze a plamanului, a pus in evidenta o serie de tulburari de ventilatie si circulatie care se pot rezuma astfel:
Distributia topografica a obstructiei bronsice conditioneaza o neomogenitate ventilatorie si de ventilatie-perfuzie, cu o incetinire considerabila a schimburilor gazoase cu caracter anarhic dupa localizarea regionala a spasmelor bronsice.
Criza de astm modifica mai putin repartitia sangelui in plamani si mai profund distributia vitezelor de perfuzie sangvina dintr-un punct in altul al tenitoniului pulmonar. In unele zone ( hiluri, varfuri) perfuzia este net accelerata si in altele ( periferie, baze) circulatia este foarte lenta.
Nu exista o coincidenta intre repartitia tulburarilor ventilatorii si acelor circulatorii.
Participarea la tulburarile pur ventilatorii si a unor tulburari ale circulatiei pulmonare explica severitatea deficitelor functionale acute in criza de astm.
Neomogenitatea de ventilatie si perfuzie sunt mai pronuntate in astmul intrinsec decat cel exogen-alergic.
Cresterea Pa CO2 se constituie un indiciu de gravitate, se intalneste adesea in stadiile terminale si reclama o terapie urgenta. Ea este expresia unei hipoventilatii, ce se datoreaza atat obstacolului important respirator, cat si epuizarii bolnavului.
10. Tabloul clinic
Variabilitatea simptomelor la bolnavii astmatici face ca tabloul clinic sa nu permita intotdeauna diagnosticul corect.
Nespecificitatea simptomelor ( generale ) principale: dispnee, tuse, sputa intalnite si in alte boli impune corelarea lor cu timpul si locul unde apar.
Debutul astmului este brusc, caracterizat prin crize de dispnee expiratorie, suieratoare ( wheezing) cu durata si intensitate variabila, tuse si expectoratie cu sputa mucoasa.
Bolnavul este anxios, speriat, nelinistit din cauza senzatiei de sufocare. Ca fenomene prodromale care preced uneori criza de astm se descriu crize de stranut cu rinoree si lacrimare.
Uneori criza survine vreo regula si vreo cauza clara cu predilectie in timpul noptii. O corelare a simptomelor cu locul unde apar indica o caua exogena a astmului. Simptomele diurne cu aparitia de obicei in camera de dormit nu trebuie puse neaparat obligatoriu in legatura cu alergenii din incaperea respectiva, deoarece si la asmaticii nealergici pot aparea simptome ( wheezing, dispnee, tuse) in primele ore ale diminetii.
Durata acceselor este de la inceput de minute, pana la o ora, cu timpul durata lor creste la ore.
In timpul crizei sau la sfarsitul ei apar tusea, ea poate fi uneori singura manifestare clinica a astmului sau poate provoca ea insasi acces. Tusea poate fi uscata sau umeda cu o spuma mucoasa, lipicioasa cu eliminare dificila, expectoratia cu timpul devine perlata. In prezenta unei infectii traheobronsice primare sau secundare sputa devine muco-purulenta.
La examenul clinic obiectiv fasa bolnavului este suferinda, anxioasa, livida sau rosie cianotica acoperita cu sudori si cu ochii proeminenti. Bolnavul se aseaza intr-o pozitie cat mai favorabila pentru respiratie, de obicei sezand pe marginea patului sau cu antebratele sprijinite pe speteaza unui scaun intors, cu gatul intins, cu capul proiectat inainte si gura deschisa.
Examenul fizic ala aparatului respirator in timpul accesului pune in evidenta: torace destins hiersonor, cu expir mai prelungit, muschii auxiliari proeminenti, prezenta de raluri bronsice uscate, ronflante si sibiliante deseminate in ambele arii pulmonare.
Ralurile sibilante care predomina in expir dau nastere la expirul suierator care se aude de la distanta.
Dupa criza tabloul ststoacustic dispare, daca se asculta bolnavul in expir fortat se poate auzi mai ales in regiunile subclaviculare, raluri ronflante si sibilante care sustin diagnosticul unei crize care a trecut cianoza aerala exprimata la fata, buze si pometi se poate observa in crizele prelungite sau in stare asmatica cu forme de insuficienta pulmonara obstructiva acuta.
Starea de rau asmatic este o forma particulara de astma, este stadiul clinic cel mai sever al astmului bronsic, se manifesta printr-un sindrom asfixic ( crize prelungite).
Bolnavul sta in pozitie sezanda, cu toracele impins inainte, cu fata anxioasa si semne de insuficienta respiratorie accentuata. Obstructia bronsica dureaza zile sau saptamani.
Din acest motiv bolnavul prezinta dispnee continua polipnee cu expiratie prelungita si tiraj, dar cu exacerbari periodice in timpul zilei sau noaptea. Tusea este chinuitoare ( sau chiar absenta ) seara sau slab productiva deoarece bronhiile sunt contractate astupate cu secretie vascoasa. Bolnavul este cianotic optopnee acoperit cu sudori reci, bolnavul este '' lac de apa '' lipicioase ca semn al deshidratarii.
Cordul este tahicardic, iar in inspir profund pulsul radial devine paradoxal. Bolnavul prezinta deci semne de I.P.O. acutizate care pot fi dovedite prin gazometrie.
In formele grave de rau asmatic bolnavul devine apatic, adinamic, somnolent si prezinta flapping-tremor, rareori este agitat, nelinistit. In aceasta situatie respiratia devine superficiala, bolnavul se cianozeaza intens, devine obnubilat si poate intra in coma.
Patogenic encefalopatia respiratorie este provocata prin efectele deprimante ale hipercapniei ( carbonarcozei ), hipoxiei si acidozei asupra substantei reticulante si a scoartei cerebrale.
Factorii de risc, declansatori ai starii de rau asmatic:
infectiile intercurente cu virusi si Hemophilus influenzae;
reactii alergice imediate provocate de medicamente, de prafuri, antibiotice alergizante, injectabile sau sub forma de aerosoli cum sunt Penicilina si Streptomicina;
abuzul de simpaticomimetice sub forma de aerosoli mai ales Bronhodin si Alupent;
administrarea intempestiva de sedative, tranchilizante prin deprimarea centrului respirator ( administrarea la un asmatic in criza sau cu ocazia unei infectii antercurente );
suprimarea brutala a corticoterapiei;
folosirea necorespunzatoare a oxigenului.
Frecventa crizelor
Anamneza trebuie sa scoata in evidenta cate crize face bolnavul pe an, luna sau zi si in ce conditii apar aceste crize. Periodicitatea simptomelor este in astmul exogen sau alergic influentata de alergenii raspunzatori si poate fi sezoniera ( polenul ). In astmul intrinsec periodicitatea simptomelor se coreleaza adesea cu episoade d infectie a cailor aeriene.
Unele cercetari sugereaza ca astmul nocturn s-ar datora scaderii in timpul somnului a adrenalinei plasmatice care da astfel posibilitatea eliminarii de mediatoni bronho-constructori.
In astmul intrinsec durata acceselor este mai lunga , tusea este umeda, sputa este muco-purulenta, iar asimptomatice dintre accese sunt inlocuite cu un fond de dispnee persistenta, iar la auscultatie se percep mai multe raluri ronflante, roncusuri si raluri subcrepitate.
Asistenta medicala trebuie sa se orienteze, sa se informeze despre unele antecedente ale bolnavului:
daca bolnavul este un vechi asmatic ( in absenta unei cardiopatii stangi ), daca este purtator al unui BPOC, de existenta unor antecedente cardiace. De asemenea diferenta se mai poate face tinand cont si de caracterul dispneei, exemplu in edemul pulmonar cardiogen forma severa astmului cardiac, dispneea este predominant inspratorie iar zgomotul suierator este prezent atat in inspiratie cat si in expiratie.
11. Diagnosticul pozitiv
In astmul alergic diagnosticul pozitiv si etiologic se realizeaza prin anamneza, teste cutanate si testul de provocare bronsica, utile dar de uz curent sunt RAST si eliberarea de histamine din granulocite neutrofile HR.
Anamneza ocupa o pozitie cheie. Principalele elemente care trebuie cautate sunt:
* antecedentele familiale si personale alergice, sau vasomotorie, conjunctivite, urticarie, neurodermita;
relatia simptomelor cu timpul ( astm sezonier polenic, astm perenial, astm nocturn);
relatia simptomelor cu factori posibili alergenici la domiciliu ( animale, praf, fungi, pene, puf, lana) ;
relatia simptomelor cu locul de munca.
Pentru natura alergenica a astmului pledeaza antecedentele alergice familiale si personale, aparitia acceselor in conditii similare de timp ( astm polenic in perioada de polenizare, deloc, astm profesional si contact cu aceleasi obiecte de imbracaminte, toaleta de asternut).
Ancheta alergologica evidentiaza agentul cauzal: praful de casa, polenul, mucegaiurile, atmosfera poluata ( astmul de Tokio, Yokohoma, New Orleans ). Factorii initiativi ai peretelui bronsic, declansatori de criza sunt : fumul de tutun, substante volatile ( spray-urile, deodorantele, diluantii chimici), aerul rece, efortul fizic, schimbarile meteorologice, asemenea expunere directa a bolnavului la alergeni este cel mai sigur test.
Testele cutanate reprezinta baza diagnosticului clinic de alergie, reactia este legata de prezenta in piele de mastocite care poate ca expresie a sensibilizarii pacientului pe suprafata lor anticorpi Ige ( teste RAST si RIST ).
In astmul intrinsec infecto-alergic s-au declansat anticorpi antifibra musculara neteda, diagnostic pozitiv se pune pe baza lipsei unei componente etiopatologice pe tabloul clinic si sputa mucopurulenta in care pe langa neutrofile si ezinofile adesea prezente, examenul bacteriologic dupa spalarea sputei poate identifica agentii infectiosi in cauza.
Starea asmatica se intalneste in astmul extrinsec trecut de 55 ani cu ocazia infectiilor intercurente.
Datele de laborator aduc multe elemente de diagnostic papaclinic ca Spiralele Crushmann si cristalele Charcot-Leyden reflecta cozinofila si sunt sugestive pentru diagnostic, dar nu fac distinctia intre astmul extrinsec si intrinsec.
Examenul radiologic arata emfizemul pulmonar de tip centrolobolar sau infiltrate hiliofuge care sugereaza o infectie virala intercurenta.
Pneumotoracele si pneumomediastinul sunt complicatii provocate de ruperea unei bule emfizematoase situate subpleural. Uneori ne putem intalni cu aspectul emfizemului panlobar sau mixt.
Gazometria - Hipoxia moderata si hipercapnia se intalnesc in cursul crizelor acute. Hipoxia si hipercapnia trateaza o obstructie severa in cursul unui atac prelungit ori in starea asamtica, ori in stadiul obstructiv ireversibil al astmului cronicizat. Rezerva de standard ( concentratia plasmatica a CO2 ) scade sub 24 mEq in acidoza respiratorie care poate sa complice starea asmatica.
Diagnosticul functional - testele functional/pulmonare VEMS-ul indicele de permeabilitate bronsica VR, CFR ( capacitatea functionala reziduala), CV ( capacitatea ventilatorie ), sunt importante pentru aprecierea observatiei si raspunsului la terapia bronhodilatatorie.
In astmul bronsic scade VEMS- ul, indicele de permeabilitate bronsica. Capacitatea vitala si creste VR si CFR, elemente ce pledeaza pentru insuficienta pulmonara obstructiva ( IPO ).
Dat fiind unei anamneze minutioase se folosesc unele servicii in acest scop chestionare speciale standardizate.
Terenul atopic - este relevant de anamneza care arata o predispozitie ereditara pentru boli sensibilizante urticarie, edem Quikee, rinita alergica, dermatita atopica existenta la unii membri din familie pe linie directa sau colaterala.
12. Diagnosticul diferential
Tabloul clinic si paraclinic este mai putin tipic si poate crea, mai ales cand bolnavul nu este cunoscut dinainte, dificultati de diagnostic .
1. Astmul cardiac
2. Bronsita asmatiforma
3. Spasmul laringian
4. Corpii straini intrabronsici
5. Tumorile benigne si maligne ale traheei si bronhiilor
6. Gusa cu dezvoltare retrosternala ( plonjanta )
7. Sindromul mediastinal compresiv
8. Pneumotoraxul spontan
9. Embolia pulmonara cu sau fara infarct pulmonar
10. Acidoza metabolica
11. Bronhospasmul generat de carcinoid ( tumora secretata de substante bronhoconstrictuale )
12. Hiperventilatia decauza psihogena.
Cel mai frecvent se pune problema diferentierii de bronsita cronica a unui astma de obicei intrinsec, cu componenta infectioasa evidenta si dispnee expiratorie suieratoare.
Elementul de diferentiere a acestor doua bronhopneumopatii obstructive este caracterul obstructiei bronsice, functionala si ireversibila spontan sau dupa bronhodilatatoare in astm si ireversibila in bronsita datorita componentelor lezionale ale obstructiei ( fibroze, atrofia peretelui bronsic, reducerea tesutului elastic ) mai putin reprezentate in astm. O hiperreactivitate bronsica, pusa in evidenta prin tub cu acetilcolina pledeaza pentru astm cardiac.
Astmul cardiac si edemul pulmonar acut intra in discutie, dar acestea apar noaptea in efort la batranii care sufera de cardiopatie ischemica si au semne de insuficienta ventriculara stanga. Alteori astmul cardiac este declansat de emotii, efort fizic la un valvular cu stenoza aortica, ineficienta aortica, hipertensiune arteriala visceralizata sau criza hipertensiva - dispneea este polipneeica, la bazele plamanului apr subcrepitante, iar tusea este insotita de expectoratie spumoasa rozata. In stenoza mitrala la femei, edemul pulmonar acut apare de obicei premenstrual dupa efort fizic sau emotie - se descriu faze de dispnee acuta sufocanta la femei care folosesc contraceptive si fac din acest motiv microembolii pulmonare recidivante.
Sindromul asmatiform post tuberculos considerat de unii ca astm tuberculin poare aparea relativ frecvent dupa vindecarea unui proces tuberculos. Prezenta in istorie a unei tuberculoze pulmonare este importanta pentru diagnostic.
Pneumotoraxul spontan, embolia pulmonara ( in care apare uneori si bronhospasm) si infarctul pulmonar pot fi confundate cu acces de astm.
Examenul clinic radiografic pulmonar si scintigrafia pulmonara izotopica in embolie pulmonara lamuresc situatia.
Obstructia pulmonara ( cancer, edem al glotei ) sau traheala ( compresiuni mediastinale) pot produce si dispnee wheezing, bronhoscopia si laringoscopia aduc inflamatiile necesare diagnosticului corect.
Pneumonia de iradiere ce poate aparea la bolnavii radiati terapeutic se poate manifesta cu o dispnee asmatiforma.
Rareori o hiperventilatie intensa asa cum se intalneste in acidoza metabolica de diverse cauze: diabet, acidoza lactica, intoxicatii, insuficienta renala ( astma uremic ), diaree sau in sindromul de hiperventilatie de cauza anzeroasa cu alcaloza respiratorie si uneori tetania, pot stimula o dispnee asmatica mai putin tipica.
13. Forme clinice
Astmul extrinsec sau exogen alergic este provocat de diversi alergenici introdusi de obicei prin inhalatie, are un mecanism patogenic imun reprezentant de o reactie de tip I dupa Gell si Coombs si este caracterizat clinic prin accese paroxistice de dispnee si tuse insotite de wheezing, care cedeaza la bronhodilatatoare sau spontan si sunt urmate de intervale libere, asimptomatice. Astmul alergic apare numai la contactul cu alergenul fata de care bolnavul este sensibilizat.
Pe langa alergenii exogeni si alti factori nespecifici: infectiosi, fum, gaze, lacuri, umiditate crescuta si mai ales stress-uri emotionale care pot deveni in unele situatii agenti declansatori ai acceselor. Identificarea alergenului ( lor ) exogen cauzal prin anamneza, teste cutanate si eventuale teste de provocare, este importanta si necesara pentru diagnostic si tratament.
Astmul intrinsec are o etiologie mai obscura, in care rolul infectiei este mult discutat fie ca factor initial al bolii sau de declansare a acceselor si de intretinere si agravare a evolutiei. In astmul intrinsec, cel mai frecvent la adult, accesele de dispnee sunt provocate de infectii, excitantii nespecifici ( fizici sau chimici ) nu rareori de analgetice sau pot aparea spontan. Multe din aspectele sale sunt deosebite de cele ale astmului extrinsec.
Astmul indus prin exercitiu ( AIE ) poate constitui o entitate independenta sau se manifesta cu accese de astm ce apar dupa un exercitiu sau efort in cursul unui astm obisnuit. El apare mai frecvent la copii si la tineri, dar poate fi intalnita si la adulti si la varstnici. Frecventa sa la copii asmatici, in interval de acalmie, variaza intre 45 - 65% si este corelata cu o labilitate crescuta a bronhiilor care poate fi cuantificata cu ajutorul unui index de labilitate ( 31 ) si care la copii si tinerii asmatici este prezenta in 97% din cazuri.
Starea de rau asmatic ( stratus asthinaticus) este un acces sever de dispnee care dureaza cel putin 24 ore, refractar la bronhodilatatoarele obisnuite si care prin durata si gravitate ameninta viata bolnavului. Ca factori cauzali au fost incriminati : infectii respiratorii, erori terapeutice, abuz de simpaticomimetice, inhalante, suprimarea brusca a corticoterapiei, factori psihici, emotivi, anxiogeni. Intensitatea dispneei poate scadea pe masura ce PaCO2 creste.
In cursul starii de rau asmatic distensia toracica devine extrema, la inspectie se observa adesea o depresiune intercostala la inceputul inspirului, bolnavul este cianotic, tahicardic, anxios. Murmurul vezicular este mult mai diminuat, indepartat, expirul prelungit. Ca urmare a alterarii importante a schimburilor gazoase respiratorii apar o serie de tulburari urmata de hipercapnie, acidoza gazoasa si metabolica, modificari cardiace: tahicardie, semne ECG de supraincarcare, dreapta, aparitia de deficite regionale de perfuzie. Hipercapnia poate fi secundara si unor erori terapeutice: administrarea de sedative, depresori respiratori, atropinice sau de oxigen in cantitate mare. La cca. Jumatate din bolnavi, in particular la cei cu hipercapnie si acidoza, se observa pe electrocardiograma un P pulmonar, care ca si pulsul, paradoxal, este indicatorul unei obstructii severe a cailor respiratorii.
14. Evolutia
Evolutia astmului este in functie de varsta de debut si de tipul astmului.
In general se apreciaza ca cca. 25% din bolnavi se pot astepta sa devina asimptomatici dupa 2 ani de evolutie.
Rakemann si Edwards au constatat ca dupa varsta de 20 de ani o vindecare la 50% din copii care au avut un astm infectios ( cu teste cutanate negative ) si la 18% din copii cu un astm intrinsec erau vindecati dupa 15 ani de evolutie. Iar 34% au ramas ameliorati.
Astmul care debuteaza in adolescenta sau la varste adulte regreseaza mai putin usor ca astmul copilului.
Astmul tardiv, cu aparitie in jur de 50 de an si care ar reprezenta 20% din toate cazurile de astm, este rar de natura alergica, evolueaza in episoade bronsitice, repetate si cu o perioada variabila de timp sa devina astm cu dispnee continua.
Aceasta eventualitate rara in astmul infantil, devine tot mai frecventa si in astmul extrinsec alergic pe masura ce se inainteaza in varsta.
Astmul in timpul graviditatii este intalnit cu o frecventa de 1%, urmarea asupra evolutiei sarcinei este variabila.
Agravarea astmului se realizeaza fie prin repetitia frecventa a acceselor, cu remisiuni incomplete a dispneei intre perioadele paroxistice, fie prin suprapunerea unor episoade repetate de infectie bronsica, care-i dau un aspect clinic de bronsita cronica obstructiva si cu timpul duce la constituirea unui cord pulmonar acut.
Pe plan functional sindromul obstructiv tinde sa devina permanent, volumul rezidual creste, hipoxia moderata este frecventa, iar examenele de mecanica ventilatorie arata uneori o crestere a compliantei si o scadere a presiunii de retractie elastica, corectabila dupa un aerosol bronhodilatator. Cu timpul se constituie o insuficienta respiratorie cronica la a carei instalare pot contribui diversi factori, reactii alergice severe, infectii repetate bronhopulmonare, nerespectarea tratamentului.
Evolutia progresiva poate conduce la o stare de invaliditate a bolnavului, caracterizata prin urmatoarele criterii:
Clinice: dispnee zilnica, refractara la tratamentele zilnice obisnuite, incapacitatea de munca de mai multe luni pe an, spitalizari repetate, starea de rau asmatic, corticoterapie de lunga durata cu doze de mentinere de peste 10 mg/zi, necesitatea de injectie, frecventa, predominanta factorilor declansatori a caror eliminare nu este posibila, ameliorarea este redusa dupa un tratament intensiv si recidiva rapida dupa externarea din spital si reintrarea in mediul domestic sau familial, inexistenta unu loc de munca adecvat, complicatii severe: cord pulmonar, decompensari cardiace, nevroza grava.
Functionale : obstructie bronsica pronuntata permanent, cvasiireversibila dupa bronhodilatatoare, cu o crestere a volumului rezidual peste 45% din capacitatea totala si semnul de insuficienta respiratorie acuta in repaus.
Complicatiile ce apr in cursul evolutiei sunt reprezentate de:
* infectii bacteriene, bronsite acute, bronsectazii, pneumonii care cu timpul pot duce la instalarea unei insuficiente respiratorii cronice cu evolutia spre cordul pulmonar cronic.;
* mai rar intalnite sunt: pneumotoraxul spontan, emfizemul mediastinal si subcutanat, fracturi de coaste, in cursul unor accese violente de tuse.
Mortalitatea datorita astmului este redusa in jur de 1-2%.
Cauzele de deces sunt variate, printre factorii implicati fiind: abuzul de sedative, folosirea insuficienta a corticoizilor, pneumotoraxul, insuficienta cardiaca dreapta.
In astmul infectios sau intrinsec moartea se produce prin asfixie consecutiva obstruarii bronsiolelor si bronsiilor mici prin mucus vascos si edem al mucoasei.
In astmul alergic sau atopic, cazuri letale prin soc anafilactic ( medicamentos, intepaturi de insecte ) sunt rare.
Este de remarcat ca decesele neasteptate prin astm survin in majoritatea cazurilor in timpul noptii.
Un risc crescut de deces il au bolnavii cu obstructie progresiva a cailor aeriene, cei cu astm labil cu variatii mari diurne a VEMS la care evolutia este uneori imprevizibila si indeosebi bolnavii cu astma sever care necesita sa fie intubati.
15. Tratamentul
Tratamentul astmaticului bronsic este profilactiv si curativ.
Tratamentul profilactic - se refera la inlaturarea si evitarea alergenului ( alergenilor ) schimbarea locului de munca, uneori a domiciliului, prevenirea crizelor paroxistice si infectiilor intercurente.
Tratamentul curativ - este patogenic si simptomatic si se adreseaza crizelor de astm, cat si ternului fondului asmatic.
In raport cu etapele sale fiziopatologice poate fi influentat terapeutic prin urmatoarele modalitati:
1. Tratamentul etiologic preventiv, vizand reactia antigen-anticorp prin masuri specifice antialergice.
2. Tratamentul protector, vizand inhibitia aparitiei sau actiunii mediatorilor intermediari bronhoconstrictori, prim masuri antialergice nespecifice ( bronhodilatatoare, simpaticomimetice).
3. Tratamentul simptomatic, vizand oprirea sau ameliorarea reactiei inflamator alergice tisulare ( bronhospasm, edem al mucoasei).
4. Influenta factorilor psihovegetativi.
5. Tratament al urmarilor si complicatiilor ( infectii bronsice, etc.).
In astmul alergic tratamentul hiposensibilizant foloseste preparate care contin extracte apoase de alergeni cu actiune semiretard sau retard.
Contin polo sau mono-alergni, cei mai folositi alergeni sunt praful de casa, praful de strada, diverse polenuri, fungi, peri de animale, mucegaiuri, microburi si veninuri de insecte. Hiposensibilizarea specifica denumita si imunoterapie consta in administrarea, de obicei pe cale subcutanata a unor doze subclinice progresiv crescande din alergenul provocator al crizei de astm care poate realiza o scadere sau disparitie a sensibilitatii la acest alergen.
Modul de administrare, dozele admise, efectele, contraindicatiilor si reactiilor adverse ale medicamentelor folosite in tratamentul astmului bronsic.
In astmul premenstrual corectarea terenului discrenic se face in prima jumatate a ciclului cu estrogeni, iar la a doua jumatate a ciclului cu progesteron, ca preparate mentionam Methil progesteron tablete 10-20 mg.
Salbutamolul ( Ventolin, Sultanol ), si Clebuterolul ( Spiropent) sunt folositi cu precadere in aerosoli dozati: in aceasta forma si n dozaj corect ( 4x2 inhalatii/zi) sunt practic lipsite de efecte cardiovasculare. Sub forma de spray bine dozat dilata bronhiile aproape fara a realiza o concentratie sangvina masurabila.
Actiunile beta-andrenergicelor sunt multiple :
contribuie la inhibarea eliminarii de histamina dupa expunere de expunere;
relaxarea directa a musculaturii netede bronhilolare opunandu-se efectelor mediatorilor bronhospasmogeni;
actiunea antihistaminica prin inhalatie competitiva a histaminei la nivelul receptorilor musculaturii netede;
inhibitia degranularii mastocitelor.
Reactiile adverse posibile dupa supradozajul cu inhalatii sau dupa administrarea orala sau parenterala sunt reprezentate de tremuraturi digitale, nervozitate, neliniste, palpitatii, tahicardie, cresterea debitului cardiac, al consumului de O2 miocardic si a tensiunii arteriale, aritmii atriale, crampe musculare, excitatie de tuse dupa inhalare. Ele dispar adesea spontan sau dupa reducerea dozei ori schimbarea caii de administrare.
In accesul de astm nu se folosesc mai mult de 4 inhalatii in 30 de minute, iar tratamentul de durata nu mai mult de 8 -10ori/zi.
Bolnavul va fi bine informat de catre asistenta medicala cu privire la riscurile folosirii abuzive a beta-adrenergicilor si va veghea la aparitia efectelor negative ce le dau beta-adrenergicile si va anunta medicul la aparitia acestora, ca acesta sa ia masuri cuvenite la dozarea corecta a medicamentatiei.
DOZAJUL BETAMINETICELOR SPRAY FOLOSITE UZUAL
|
SUBSTANTE |
DOZA |
PUFURI MAX/ZI |
DENUMIREA COMERCIALA |
|
Metaproterenol Fenoterol TeRbutalina Salbutamol |
0,75 mg 0,2 mg 0.5mg - |
Alupent, Asmopent Benotec Briconyl Ventonil |
Anticolinergicele folosite in cadrul crizei de astm moderat au ca baza de actiune farmacologica distributia de receptori colinergici de-a lungul intregului arbore traheobronsic si implicatiile reflexelor vagale in patogenia astmului bronsic, aceste bronhodilatatoare actioneaza mai tarziu in comparatie cu betamimeticele, dar au efecte aditionale favorabile si anume: asociate cu betamimeticele ele pot potenta si prelungi efectele acestora.
Atropina nu se mai foloseste in cadrul crizei de astm bronsic deoarece usuca secretiile bronsice favorizand formarea de dopuri.
Ipratropium-Atrovent este un derivat sintetic de atropina privat de efectele nedorite ale atropinei, se foloseste sub forma de tablete sau aerosoli, atat in tratamentul de atac cat si de intretinere. Doza este de 2-3 tablete /zi, este indicat in tratamentul bolnavilor astmatici cu hipersecretia bronsica mare. Preparatul nu produce tremor sau tahicardie, poate fi folosit la bolnavii cu glaocom sa tulburari vezicale datorita micii sale absorbtii.
Un avantaj al anticolinergicelor il au absenta tahilaxiei.
Se administreaza 1-2 pufuri a 0,o2mg/3 ori /zi iar la nevoie se poate creste fara a depasi 12 pufuri/zi.
In crizele severe de astm de lunga durata si in starea de rau asmatic se apeleaza la tratamentul ( iv ) cu Miofilin, Hemisiccinat de hidrocortizon ( HHC ), oxigen intermitent, hidratare si aport de potasiu pe cale orala.
Se incepe o microperfuzie cu 1- fiole de miofilin in 150 g glucoza 5%.
Reactii adverse apar mai ales dupa supradozari si sunt reprezentante de: greata, varsaturi, tahicardie si tulburari nervoase centrale: ameteli, neliniste, anxietate, stare de excitatie, cefalee, insomnie si uneori scaderea PaO2. In caz hipoxic pot provoca extrasistole ventriculare, iar in administrarea rapida I.V. au fost citate la bolnavii cu micardoscreloza cazuri de oprire a cordului.
Contraindicatiile relative metilxantinelor sunt: hipertiroidismul si tireotoxicoza, epilepsia, infarctul miocardic, cardiomiopatia hipertrofica obstructiva, tahicardii.
De retinut este ca asistenta medicala trebuie sa cunoasca foarte bine efectele negative ale medicamentelor administrate si contraindicatiile relative pentru evitarea eventualelor accidente si efectelor neplacute in cursul administrarii acestora.
Corticosteroizii sunt indicati in astm, atunci cand masurile terapeutice uzuale nu au putut controla simptomele in cele mai multe cazuri dispneea severa ( starea de rau asmatic ) si insuficienta respiratorie constituie indicatiile principale, indicatia secundara consta in astmul cu dispnee continua si hipersecretia cu obstructie bronsica. Mecanismul nu este complet elucidat, dar sunt discutate mai multe posibilitati:
actiunea antiinflamatorie, cu scaderea edemului mucoasei;
inhibatia secretiei mucoase bronsice,
scaderea secretiei mucoase bronsice;
scaderea vascozitatii secretiei bronsice in cursul accesului.
Caile de administrare ale corticoizilor sunt multiple inhalatii ( topice ) i.m si i.v.
Conduita de administrare a corticoizilor daca dupa 72 ore de tratament bolnavul este refractar ( obstructiei dispneea nu cedeaza ) se trece la terapia orala cu corticoizi Predninson pentru 7-14 zile.
Prima data este de 1 mg/kg corp, deci doza mare ( obisnuita 50-60 mg/zi ) data in 30 minute. Apoi se monteaza o perfuzie lenta cu 1-2 fiole in 500 ml glucoza 5%, in acelasi timp bolnavul primeste oxigen intermitent, se hidrateaza corect cu 1,5-2 litri de ceai care are ca efecte fluidificate si expectorante.
Se da potasiu din slutia 5-6 KCL la 300 g apa de menta cate 3 linguri /zi, se poate da si 2-3 tablete de 0,5 KCL.
Daca bolnavul nu raspunde la acest tratament dupa 2-3 zile se trece la terapia cu HHC asociat cu Miofilin sau Salbutamol.
Dupa anglo-saxoni doza initiala de HHC este de 500 mg in mocroperfuzie, urmata de administrarea la 6-8 ore a 250 mg HHC iv , in 24 h se poate atinge doza de 14g.
La tratamentul de atac de HHC, se asociaza oxigen, hidratare si potasiu, doza de miofilin este 2-3 fiole pe zi iar Salbutamol de 1-2 tablete sau 1-2 pufuri/zi.
Metilxantinele - Teoflina si derivatii sai Mifilinul si Eufilinul au pe langa efectul bronhodilatator si alte actiuni : inotropa si cronotropa, miocardica, analeptica respiratorie, diuretica.
Ele scad rezistenta vasculara pulmonara si pot accentua neomgenitatile ventilatiei si perfuziei, cu hiopxemie. In obstructii bronsice sever, contribuie printr-o normalizare, a echilibrului acido-bazic, la restabilirea raspunsului la betaadrenergice.
Pe cale orala produc iritatii gastrice si au actiune mai slaba si de scurta durata. Metilxantilele se folosesc mai mult pe cale intravenoasa, iar spraz-urile sunt mai usor moniabile si au o actiune rapida. Actiunea bronhospasmolitica optima se obtine in concentratii de teofilina in ser ce variaza intre 10-20 mg%. Pentru suprimarea unui acces de astm este necesar ca nivelul sanguin al teofilinei sa ajunga la 1g/ml in 30 minute, doza nu trebuie sa depaseasca 1g/kg/ora.
Reducerea progresiva a dozei cu 5 mg la 5 zile interval pana se ajunge la 15 mg/zi apoi cu 2,5 mg la intervale de 10 zile si apoi cu cate 1,5 mg la 10 zile, pana se ajunge la 5mg ( cea mai mica doza de intretinere). Sunt bolnavi care dupa 2 saptamani de tratament nu se amelioreaza si trebuie continuat cu o doza minima eficienta de 2-3 tablete/zi timp de 4-6 luni.
Daca este posibil, suprimarea tratamentului oral si al nevoie inlocuirea cu corticiozi topici pentru tratament de durata.
Cand suprimarea nu este posibila, se va continua cu doze de 5-15 mg in functie de starea pacientului. Administrarea in zile alternand a doze duble, daca este posibila reduce reactiile adverse. Cand tratamentul este obligatoriu a fi cronic sau cand exista o intoleranta pentru corticozi per orali, se poate utiliza un preparat depozit pe cale i.m. ( Volon 40 mg sau volon A 80 mg ) la 35-40 zile interval sau chiar mai rar. Aparitia in cursul tratamentului de lunga durata a unor situatii de stress ( accident, operatie) impune creserea dozei de corticoizi.
Pentru prevenirea efectelor nedorite ale corticoterapiei unii prefera alternarea tratamentului o zi Prednison, o zi Cromoglicat.
Prednisonul trebuie mentionat ca nu inhiba eliberarea mediatorilor chimici din mastocite bazofile si mare actiune antiinflamatorie nespecifica restabileste sensibilitatea betareceptorilor si deprima activitatea limfocotelor B si T.
Tratamentul infectiei bronsice - Antibioticele sa asociaza in orice criza asmatica aparuta in sezonul rece si in tratamentul astmului infectios ( infectoalergic ), ca antibiotice : Biseptol, tetraciclina, Cefalosporina, Ampicilina. Durata tratamentului este de 14 - 21 zile ( dupa caz ).
Tratamentul preventiv al crizelor de astm beneficiaza de Cromoglicatul de sodiu ( Cromolin, Intal, Ketifilin/Zaditen ) singure sau asociate cu Nednocromilul.
CEDS lucreaza direct pe mastocite fiind un inhibitor al degranularii mastocitare mediate prin IgE sau prin mecanism nespecific. Impiedica degranularea celulelor si eliberarea de mediatori ( histamina, SRS-A ).
Tratamentul de fond al astmului este de lunga durata si necesita identificarea alergenului si instituirea hipersensibilizarii si imunostimularii.
Hiposensibilizarea face apel la extracte apoase de alergeni cu toata diversitatea lor. In caz de reactie hiperalergica se incep cu dilutii mari care se acad treptat. Intru-cat toate preparatele pot da socuri anafilactice sau declanseaza o criza de astm inainte de injectare bolnavul primeste o fiola de Adrenalina 1% si una de Feniramin sau Tavegyl.
Pentru imunostimulatoare pe cale orala putem folosi Bronhovaxomul sau Bronhomunal in drajeuri sau fiole buvabile de Amphovaccin.
Doza in cura de intretinere ( in scop profilactic ) este de 1 tableta , capsula sau fiola/zi, timp de 2 saptamani in sezonul rece. In cura de atac doza este de 1-2 tablete, capsule sau fiole/zi in asociere cu un antibiotic si timp se 2-3 saptamani in sezonul rece.
Imunostimularea prin injectare cu vaccinuri microbiene ( Bronhafin Paspat ) se incepe cu testarea bolnavului. Imonostimular ea cu Bronhodin se incepe cu 0,2 ml din dilutia 1/10 crescand progresiv la 0,3, 0,4 pana la 1 ml. Ultima doza se repeta de 5 ori/ saptamana timp de 1-2 luni. Cresterea anticorpilor blocati tip IgG aduce beneficii si in astmul infectios ( infecto-alergic ).
Pentru corectarea terenului distonic-neurovegetativ psihoterapia reprezinta un obiectiv important, ea este variabila de la caz la caz, relatia pacient-medic, pacient-asistent si asistent -medic, trebuie sa fie in stransa concordanta. O mare importanta avand instruirea de catre asistenta a pacientului cu privire la cauzele bolii sale, la masurile de prevenire, la folosirea rationala a medicamentelor si a efectelor adverse au importanta majora.
In unele cazuri este necesara o medicamentatie psihotropa ( sedative sau tranchilizante ) numai in afara crizelor cate o tableta de Bromoval, Extravetral sau Notrazepam, seara la culcare.
Terenul discrinic ovarian se echilibreaza la u tratament cu mechoxiprogesteron, cate 1-2 tablete de 10 mg in a doua jumatate a ciclului. Criteriul de orientare clinica este prezenta sindromului premenstrual.
Alte medicatii si masuri terapeutice folosite in astm sunt Antihistaminicele, unele pot agrava bronhospasmul, prin cresterea uscaciunii mucoaselor si vascozitatii sputei. Au fost comunicate unele rezultate favorabile in astmul alergic ca Tavegyl-spray si Histoglobin ( 1 fiola la 4 zile ) care imunizeaza contra histaminei.
Fluidificate ale secretiei bronsice sunt folosite pentru combaterea discrinei. Hidratarea corecta este o conditie de baza in astmul sever, umidificarea aerului din incaperi a oxigenului sunt deosebit de utile medicamente folosite: Bronhexim, per os ( 3x2 drajeuri sau 3x 8 sol/zi ).
Antitusivele sunt folosite numai in tusea neproductiva.
Masurile fizice - drenajul de postura, precautiile toracice, gimnastica respiratorie si insusirea unei tehnici de tuse pentru a obtine o expectorare eficienta a secretiilor mucoase sunt indicate in cazurile cu infectie bronsica.
Splenotrapia - practicata mai multe salina, exercita efecte favorabile datorita atmosferei locale: saturate in vapori de apa, saracie in particule in Suspensie ( de 1000 de ori mai putine ca in atmosfera unui mare oras, concentratia mai mare la ioni de Ca, care ar actiona spasmolitic si expectorant tensiune mai ridicate a CO2 care creste volumul respirator in medie cu 1.5l. Rezultatele arata o ameliorare la mai mult de 2/3 din bolnavii astmatici. Saline in Romania sunt la Praid, Slanic-Prahova, Tg. Ocna.
Climoterapia, la munte sau la mare are efecte favorabile datorita numarului redus de alergeni din atmosfera. La altitudini mai mari gazele sangvine scad prin diminuarea de CO2 si eliminarea si mai usoara, apare o ameliorare subiectiva.
Insuccesele terapeutice ale astmului bronsic sunt provocate in principal de urmatoarele cauze:
1. Lipsa de interventie prompta a medicului si a asistentei medicale in momentele precare ale crizei de astma bronsic.
2. Tratamentul neadecvat aplicat de medic sau bolnav.
3. Viteza mare de agravare a unor crize.
4. Insuficienta supraveghere medicala a bolnavului.
5. Alte cauze :
* sedarea excesiva a bolnavului;
* administrarea de beta-bolcante;
* aritmii ventriculare severe la bolnavii cu hipocalcemie prin abuz de betamimetice.
Toate acestea trebuie cunoscute de catre asistenta medicala care va participa la dispensarizarea bolnavului prin :
datele culese da la bolnav, ajutatoare la stabilirea diagnosticului atat al medicului cat si cel nursing;
evaluarea celor 14 nevoi fundamentale ale bolnavului, stabilirea prioritatilor si urgentelor;
administrarea medicamentelor in dozele si perioadelor de timp prescrise de medic in foile de observatie ( interventiile delegat),
recoltarea de sange, urina si alte produse pentru analize si alte teste;
insotirea pacientilor la examenele paraclinice;
raspunderea la toate nevoile inclusiv ( psihologice ) ale pacientului;
actiuni de educatie sanitara;
sprijinirea din punct de vedere emotional si fizic in timpul spitalizarii.
Deoarece administrarea medicamentelor este o munca de mare raspundere asistenta medicala trebuie sa respecte cu mare strictete urmatoarele reguli:
respectarea medicamentului prescris, neinlocuirea lui cu un alt medicament cu efect asemanator fara aprobarea medicului;
identificarea medicamentului de administrat prin verificarea etichetei de administrare sau a medicamentului insusi ( trebuie sa le cunoasca dupa ambalaj, forme de prezentare, consistenta, culoare, miros etc.);
verificarea calitatii medicamentelor, sa nu fie degradate, alterate;
medicamentele isi schimba culoare sau aspectul ( decolorare, tulburi, precipitate, sedimente sau modificarea consistentei la cele solide );
respectarea cailor de administrare este obligatorie;
nerespectarea caii de administrare poate duce la accidente grave ( ex. introducerea de solutii uleioase intravenoase produc embolie uleioasa si moartea, solutii hipertonice sunt incompatibile cu tesutul muscular subcutanat si produc necroza);
respectarea orarului de administrare si a ritmului prescris de medic este obligatoriu, deoarece unele substante se descompun sau se elimina din organism intr-un anumit timp, iar la medicamentele la care doza terapeutica este apropiata de cea toxica, daca nu se respecta orarul, se pot transforma in otraviri prin acumularea dozelor;
respectarea dozei prescrise;
respectarea somnului fiziologic al bolnavului;
respectarea succesiunii in administrarea medicamentelor;
lamurirea si explicarea bolnavului asupra medicamentelor prescrise;
administrarea imediata a medicamentelor deschise - fiole trebuie injectate imediate dupa deschidere;
prevenirea infectiilor intraspitalicesti prin respectarea masurilor de asepsia si igiena pentru fiecare cale de administrare;
folosirea celor, seringilor sau a perfuzoarelor sterile.
Asa cum ama mai aratat , asistenta trebuie sa cunoasca si efectele secundare ale medicamentelor si sa stie sa-l previna si sa-l combata.
Asistenta medicala trebuie sa aiba in vedere efectul negativ al administrarii unor asemenea medicamente sa-l previna sa fie pregatita sa-l combata.
Simptomele socului-anafilactic brutala si foarte bogata, consta in :
Hipotensiune brutala, obsrtuctia bronsica cu criza asmatica, edem laringian, spasme glotice, prurit, edem Quinke, fenomene neurologice, gastrointestinale, miocardita alergica.
Asistenta medicala va aplica un garou numai pentru 20-30 minute la radacina membrului injectat, bolnavul va fi culcat in pozitie decliva Trendelenburg, se administreaza ( s.c, i.m., i.v.) 0,5 ml Adrenalina 1%, in caz de stop cardiac doza se introduce intracardiac:
se injecteaza HHC in doze de cel putin 10mg/ kg corp, doza initiala 50 mg ( 2 fiole ) i.v., apoi cate 25 mg din 4 in 4 ore ( 24 ore ). In cazurile grave 100-250 mg, apoi 50 mg, respectiv 100 mg din 4 in 4 ore;
lichide volemice in caz de hipovolemie Dextran 70;
aspiratie orotraheala, eventual o intubatie sau treaheostomie si se administreaza - oxigenoterapie 6-8 l/min, prin sonda nazofaringiana;
administrarea de bronhodilatatoare Miofilin ( Amiofilina 240 mg.o fiola in cazurile de bronhoconstrictie severa;
se administreaza antibiotice si chimioterapice in cazul de suprainfectie bronsica;
psihoterapie sustinuta de incurajare a bolnavului intrat in criza.
16. Explorari paraclinice si de laborator
Examenul sputei - In astmul extrinsec ( atopic ) examenul macroscopic al sputei pune in evidenta eozinofile, cristale Charcot-Leyden, spirale Curchmarm si uneori corpi creola, aglomerari de celule descuamate, mucus si o materie proteinica.
In astmul intrinsec in sputa domina polinuclearele neutrofile si bacteriile, iar examenul bacteriologic dupa spalarea sputei pune in evidenta agentii infectiosi in cauza.
Testele cutanate de provocare bronsica
Pun in evidenta hipersensibilitatea bolnavului la alergeni specifici, prin inhalarea pneumo-alergenului banuit constituie in cazurile cand este pozitiv, singura dovada ca alergenul inhalat este cauza astmului.
Dozarea IgE in sange
Are valoarea diagnostica apreciabila intrucat la 80% din bolnavii alergici IgE este crescuta.
Examenul radiologic
Pune in evidenta cresterea spatiului aerian, retrosternal, in pozitie OAD. In cursul starii de rau asmatic el poate descoperi diferite stari patologice pleuro-pulmonare care pot explica rezistenta la tratament; pneumotorax, atelectazie lombara sau segmentara.
Probele ventilatorii
Spirograma are un aspect obstructiv nespecific, cu scaderea VEMS si a capacitatii vitale, aspect care dupa acces revine de obicei normal.
Principalele modificari functionale ale astmului bronsic:
1. Scaderea volumului expirator maxim pe secunda ( VEMS ) si a indicelui Tiffeneau sub 70%
2. Scaderea capacitatii vifale ( CV )
3. Scaderea volumului inspirator de rezerva ( VIR ) si a volumului expirator de rezerva ( VER )
4. Cresterea rezistentei cailor aeriene
5. Cresterea capacitatii reziduale functionale ( CRF )
Gazele respiratorii
In formele severe PAO2 scade iar PaCO2 creste.
Odata instalata, hipercapnia agraveaza bronhospasmul, hipersecretia si incarcarea bronsica.
17. Descrierea tehnicilor aplicate
V.1. Masurarea si notarea tensiunii arteriale
Materiale necesare;
tava de instrumente medicale;
tensiometru cu mercur;
sfignomanometru;
stetoscop biaricular;
creion, pasta sau stilou cu cerneala albastra;
foaia de temperatura;
tampon de vata cu alcool.
Timpi de executie:
a. Pregatirea materialelor necesare.
b. Pregatirea fizica si psihica a bolnavului.
c. Executia tehnicii propriu-zise:
- spalarea pe maini cu apa curente;
- se aseaza manometrul pe noptiera fara vizibilitate pentru bolnav;
- se aplica strans manseta pe bratul bolnavului, sprijinit si in extensie;
- cu mana stanga se fixeaza membrana stetoscopului pe artera humerala sub marginea inferioara a mansetei si olivele in urechi;
- cu mana dreapta s pompeaza aer in manseta pneumatica cu para de cauciuc, pana la disparitia zgomotelor pulsatile;
- privind manometrul, se decomprima progresiv aerul din manseta cu ajutorul ventilului pana cand se aude zgomotul pulsului si se observa gradatia manometrului in acel moment, data de zgomotul trecerii undei pulsatile;
- se memoreaza valoarea tensionala - tensiunea maxima - indicata de manometrul cu mercur;
- se continua decomprimarea ascultand zgomotele pulsului pana la disparitia ultimei unde pulsatile;
- se va memora a doua valoare tensionala - tensiunea minima pana disparitia ultimei unde pulsatile;
- se va memora a doua valoare tensionala - tensiunea minima indicata de manometrul ci mercur;
- se va scoate manseta de pe bratul bolnavului iar valorile tensionale obtinute vor fi reprezentate pe foaia de temperatura si interpretate.
V.2. Efectuarea punctiei venoase.
Materiale necesare:
tava metalica;
doua seringi de 10 cm, sterilizate, ace de punctie venoase sterilizate;
alcool, benzina iodata, tinctura de iod;
tampoane de vata fixate pe porttampon, garou de cauciuc;
casoleta cu comprese sterile, leucoplast;
musama, perna pentru articulatia cotului;
recipienti de recoltare de recoltare ( eprubete sterile goale sau cu substante anticoagulante - in functie de felul analizei pentru care se face recoltarea;
tavita renala.
Timpi de executie:
a. Pregatirea materialelor si a instrumentelor necesare;
b. Pregatirea fizica si psihica a bolnavului;
c. Montarea seringii ( in prealabil spalare pe maini cu apa curenta si sapun );
d. Stabilirea locului punctiei:
- se examineaza calitatea si starea venelor de la plica cotului;
- se stabileste locul de executare a punctiei.
e. Executarea punctiei:
- se aplica garoul la nivelul unirii treimii inferioare cu cea mijlocie a bratului;
- se palpeaza locul punctiei;
- se dezinfecteaza cu un tampon cu alcool locul punctiei;
- se cere bolnavului sa inchida si sa inchida pumnul de cateva ori si sa ramana cu el inchis;
- avand seringa in mana dreapta intre police si celelalte degete , cu indexul se fixeaza amboul acului atasat;
- cu policele se fixeaza vena la 4-5 cm sub locul punctiei si se exercita o compresiune si tractiune in jos asupra tesuturilor vecine;
- se introduce acul in mijlocul venei si se impinge acul de-a lungul venei;
- cu mana stanga se trage incet pistonul, aspirand;
- cand se termina de recoltat cantitatea de sange necesara se desface garoul si bolnavul deschide pumnul;
- se aplica un tampon de vata uscat peste locul punctiei si se retrage acul printr-o miscare rapida;
- se dezinfecteaza locul punctiei cu alcool sau tinctura de iod.
f. Ingrijirea bolnavului dupa tehnica;
g. Reorganizarea locului de munca.
V.3. Administrarea medicamentelor prin injectie intravenoasa ( i.v.)
Materiale necesare:
garoul, tampon de vata cu alcool;
tavita renala;
trusa de seringi si ace sterile;
fiola cu substante de administrat.
Timpi de executie:
pregatirea materialelor si a instrumentelor necesare;
pregatirea fizica si psihica a bolnavului;
efectuarea functiei venoase;
injectarea medicamentelor;
- daca acul a patruns in vena se desface garoul cu mana stanga, incet ( fara sa sara );
- se injecteaza solutia lent, verificand, din cand in cand pozitia acului prin aspirare;
- cand injectarea s-a terminat, se scoate acul cu seringa dintr-o data, apasand tamponul cu alcool la locul injectiei pentru hemostaza.
Nu se indoaie cotul deoarece se produce hematom.
V.4. Administrarea oxigenului prin sonda nazala
a. Dezobstruarea cailor aeriene si asigurarea unei ventilatii suficiente;
b. Se masoara lungimea sondei pe obraz de la narina la tragus;
c. Se introduce cateterul in nazo-faringe cu miscari bland, paralele cu palatul osos si perpendicular pe baza superioara;
d. Se fixeaza sonda cu leucoplast;
e. Se fixeaza debitul de 4-6l/min;
f. Se va observa bolnavul in continuare pentru prevenirea accidentelor;
g. Oxigenul se umidifica inainte de a ajunge la bolnav in laboratoare speciale, neumidificat, oxigenul este iritant pentru mucoasa respiratorie;
h. Se va administra gazul cu intermitenta si se va supraveghea debitul.
V.5. Pregatirea bolnavului pentru R.X. pulmonar
Pregatirea fizica si psihica:
i se explica bolnavului necesitatea efectuarii tehnicii;
se va ajuta bolnavul sa se dezbrace si sa se aseze in pozitie ortostatica pentru efectuarea examenului radiologic.
Dupa efectuarea examenului radiologic, bolnavul se va imbraca si va fi condus la salon.
18. Profilaxia omului sanatos si omului bolnav
La Conferinta de la ALMA-ATA din 1978 s-a enuntat principiul '' INGRIJIRII PRIMARE DE SANATATE '' ca parte integranta pentru dezvoltarea '' Sanatatea pentru toti pana in anul 2000 '' obiectivul din programul Organizatiei Mondiale pentru sanatate ( OMS ).
La conferinta s-a pus problema daca '' medicina favorizeaza starea de sanatate, daca nu lipseste, frustreaza individul despre cunostintele de sanatate ''. S-au facut multe afirmatii din studiul problemelor puse - medicina ameninta sanatatea si lasa consumatorul de ingrijiri fara puterea de a se trata pe el, pe cei apropiati lui, bugetul de sanatate crescand.
In urma constatarilor, mai multe tari au pis in aplicare actiuni de sanatate cu contributia si participarea populatiei conform ingrijirilor traditionale completate cu informatii mai recente care s+au dovedit eficiente prin urmatoarele aspecte: scaderea mortalitatii si morbiditatii, cresterea nivelului de educatie sanitara, tehnologii simple, toate la un pret de cost scazut.
Prin ingrijiri primare de sanatate se intelege de sanatate esentiala, accesibile tuturor persoanelor si familiilor dintr-o comunitate, prin mijloace accesibile cu participarea lor primara si la un pret de cost abordabile comunitatii si tarii.
Indivizii pot participa la ingrijirile primare de sanatate prin stabilirea urmatoarelor modalitati: evaluarea situatiei, recesamantul problemelor, stabilirea prioritatilor, indivizii concura la planificarea actiunii, colaboreaza in executarea lor.
In ingrijirile primare de sanatate este necesar ca populatia sa doreasca si sa participe la starea de sanatate, iar personalul sanitar ii revine sarcina sa explice, sa sfatuiasca, sa ofere clare invataminte privind consecintele favorabile sau daunatoare a actiunii propuse, cat si costul relativ al acestora.
Ingrijirile primare de sanatate ( IPS ), elementul fundamental inglobeaza promovarea sanatatii, prevenirea ingrijirii curative curente si obisnuite , recuperarea si urgenta.
Ingrijirile primare de sanatate fac parte dintr-un proces d dezvoltare socio-economica si de aceea sanatatea favorizeaza o ameliorare progresiva a conditiilor de existenta a calitatii vietii, totul fiind atributul acestor ameliorari.
Problemele de sanatate rezulta din influentele culturale profunde in care sunt ancorati si cai cu pregatire sanitara, publicitatea facuta prin mass-media, unele obiceiuri nefaste, alcoolul, obezitatea, abuzul de droguri, etc.
In elaborarea ingrijirilor primare de sanatate trebuie sa se tina cont de necesitatile specifice ale comunitatii in materie de sanatate. Echipa de ingrijiri primare de sanatate trebuie sa furnizeze si sa primeasca informatii despre starea de sanatate a populatiei; sa exploateze aceste informatii pentru stabilirea programelor de ingrijire; sa existe o coordonare intre diferite profesiuni solicitand o diminuare a specializarilor pentru a permite membrilor echipei de ingrijiri primare de sanatate sa atinga un nivel de activitate interdisciplinara eficace; sa se respecte principiul de activitate interdisciplinara eficace; sa se respecte principiul de egalitatea pentru ca fiecare profesionist este expert in domeniul sau.
Cunostintelor profesionistilor in domeniul promovari sanatatii si a prevenirii primare trebuie sa fie corespunzatoare responsabilitatilor. Ei sa fie constienti de importanta si posibilitatilor de prevenire si promovare a sanatatii in mediul de munca.
La Conferinta Europeana asupra ingrijirilor de sanatate care a avut loc la Viena s-a continuat sensibilizarea infirmierilor la filozofia '' sanatatea pentru toti'' cu scopul de a determina modificarile cerute in practica ingrijirilor infirmiere, pentru a atinge cele 38 de scopuri obiective, regionale.
Obiectivele reprezinta conditia fundamentala pentru asigurarea sanatatii:
Obiectivul 1.
Echitatea intre statele lumii, categorii de indivizi in ideea intaririi sanatatii;
Obiectivele 2-3.
Sa adaugi viata altora. Asigurarea dezvoltarii plenare si utilizarea potentialului fizic si mintal al indivizilor mai ales cu deficiente ( batrani, handicapati fizic si psihic ) si asigurarea unei vietii utile care sa-l satisfaca pe plan economic si social;
Obiectivele 4-5.
Sa adaugi sanatate viata altora. Reducerea morbiditatii prin capacitate de munca totala sau potentiala, reducerea pana la disparitie totala a procesului de aparitie a unor boli ca : rujeola, poliomielita, rubeola congenitala, difteria, sifilis congenital si tetanos.
Obiectivele 6-12.
Sa adaugi ani vietii. Se refera la cresterea sperantei de viata prin scaderea mortalitatii infantile, materne, scaderea mortalitatii prin imbolnaviri cardiovasculare, accidente, cancer.
Obiectivele 13-17.
Se refera la modul de viata favorabil sanatatii. Sanatatea depinde de mediul social, fizic, economic, politic. Se propun strategii pentru adoptarea unui stil sanatos de viata.
Obiectivele 18-25.
Se refera la mediul inconjurator cu influentele sale asupra sanatatii; va viza constientizarea populatiei asupra factorilor d isc, inlaturarea lor in scopul favorizarii sanatatii si ameliorarii calitatii vietii.
In colectivitati, personalul sanitar ii revine urmatoarea sarcina: instruirea indivizilor pentru cunoasterea factorilor de risc din mediul inconjurator, loc de munca, pentru indepartarea factorilor de risc .
Obiectivele 26-32.
Cresterea importantei ingrijirilor primare de sanatate. Sanatatea populatiei europene nu s-a modificat datorita cultivizarii laturii curative. S-au manifestat in ultima perioada o concentrare de forte in sistemul curativ, nu s-a dat suficienta importanta strategiei ce asigura sanatatea, recuperarea sau ingrijirile de lunga durata;
Promovarea sanatatii la nivel de comunitate urbana si/sau rurala prin ingrijiri primare de sanatate, care vor avea ca nucleu Policlinica sau Dispensarul de sanatate.
Obiectivul 32.
Vizeaza cercetarea ce trebuie intreprinsa pentru realizarea strategiei '' sanatatea pentru toti ''. Sunt necesare cunostinte din mai multe domenii; sa cunoastem factorii biologici care determina sanatatea, efectele stilului de viata asupra sanatatii, efectele mediului necesare pentru a sigura ingrijirea;
Obiectivul33.
Formarea tehnici adaptate necesare, ca fiecare tara sa aiba un program de sanatate , masuri tehnice organizatorice, reglementari, planificari ale activitatii;
Obiectivul 34.
Implicarea tuturor sectoarelor colectivitatilor in asigurarea resurselor necesare dezvoltarii sistemelor sanitare;
Obiectivul 35.
Subliniaza importanta sistemelor de informatizare, cunoasterea problemelor si modul de rezolvare pe plan regional, national, international.
Obiectivul 36.
Se refera la importanta acordata activitatii cadrului mediu sanitar - un nou mod de a gandi, in noi competente.
Obiectivul 37.
Formarea personalului din toate sectoarele reprezinta problema cheie pentru transpunerea noului concept in care IPS reprezinta nucleul activitatii.
Obiectivul 38.
Introducerea de tehnici sanitare necesare pentru a efectua ingrijiri la domiciliu si in spital.
Ingrijirile primare de sanatate se bazeaza in principal pe participarea individului, pe o intelegere globala a ingrijirilor, o tehnologie simpla si adaptata situatiei, o facilitare a accesului la serviciile de sanatate si o colaborare efectiva la toate nivelurile de personal si de servicii cu incidenta asupra sanatatii.
Asistenta medicala joaca un rol important in domeniu ingrijirilor primare de sanatate desfasurand activitati in scopul mentinerii sanatatii, educatiei pentru sanatate, activitati desfasurate mai ales in afara spitalului. Astfel, cadrul medical, nu mai asteapta sa-i vina bolnavii in cabinet, ci cauta sa-i depisteze in mod activ: scoli, la locul de munca, in familie si intr-un stadiu cat mai precoce al normalitatii. Se realizeaza astfel o depistare foarte precoce a unor boli, in stadiul lor incepator si curabil cand se pot lua masuri corective din timp, inainte de a aparea agravari sau situatii incurabile. In acest mod se pot depista o predispozitie la diabet, o ateroscreloza in stadiul precoce, o hipertensiune arteriala '' la limita '', etc.
Asistenta medicala participa la activitatea de educatie sanitara prin:
formarea unor deprinderi igienice ( educatie igienica ) la fiecare persoana, folosind toate mijloacele de cultura si de educatie, incepand cu scoala, reviste, conferinte, carti, simpozioane, mese rotunde, etc, intr-un sens mai larg, formarea unei culturi sanitare. Sanatatea nu se vinde in farmacii ci se asigura prin deprinderi igienice: igiena alimentara, igiena muncii fizice, igiena muncii intelectuale, etc.
imbunatatirea conditiilor de mediu la locul de munca si aplicarea tuturor masurilor care privesc protectia muncii.
aplicarea unui complex de masuri pentru dezvoltarea fizica si mentala a copiilor, incepand cu supravegherea femeii in timpul sarcinii si continuand cu cea a copilului si a adolescentului.
punerea in valoare a culturii fizice ( gimnastica, sport ), a exercitiilor si a vietii in aer liber, folosirea factorilor naturali de intarire a organismului : aer, soare, munte, mare.
promovarea unei alimentatii rationale, stiintifice cu combaterea atat a exceselor alimentare, cat si subnutritiei, a echilibrului in utilizarea tuturor factorilor nutritivi, a prepararii greoaie ori complicate a alimentelor, erori care pot sa duca la boli de nutritie ale tubului digestiv.
masuri de depistare precoce a unor anormalitati si tendinte morbide, inainte ca aceasta sa se exprime prin suferinte si boala declarata.
Educatia sanitara a omului bolnav cuprinde : instruirea si educatia bolnavului cu privire la cerintele si normele regimului igieno-dietetic, la respectarea riguroasa a medicatiei si a recomandarilor medicale, educatia bolnavului si a convalescentului in legatura cu normele perioadei convalescentului si a reincadrarii in munca pentru asigurarea unor vindecari durabile, prevenirea unor noi afectiuni, regim de viata .
Sanatatea este mai mult decat o problema medicala, ea angajeaza raspunderea intregii societatii.
III. STUDIU PE CAZURI CLINICE
CAZ CLINIC NR. 1
Culegere de date:
Domnul P.S., 22 ani, 74 kg, 1,72 cm, domiciliat in Bucuresti, str. Feroviari, nr. 5, sector 1, in conditii bune de locuit ( locuinta la bloc, apa curenta, closet ), se prezinta la sectia medicala a Spitalului Caritas in data de 28 ianuarie 2oo6 cu bilet de trimitere cu diagnosticul de astm bronsic infecto-alergic cu medicatia de specialitate pentru tratament.
Din 2004 pacientul este in evidenta si se face tratament cu Alergin la Policlinica Malaxa.
Prezinta crize rare nocturne, acuza o respiratie greoaie, tuse cu expectoratie seromucoasa, astenie fizica.
Este nefumator si necasatorit, este student la A.S.E.
|
Data |
Aprecierea |
Diagnostic de nursing |
Obiective |
Interventii Autonome Delegate |
Evaluare |
|
Dispnee respiratorie discreta Tuse cu expectoratie seromucoasa Slabiciune (alterarea) starii generale |
Risc de disconfort datorat dispneei expiratorii si a tusei, manifestata prin alterarea starii generale Risc de respiratie ineficienta datorat reducerii calibrului bronhiilor manifestate prin dispnee |
Sa-si asigure repaus medical indicat in urmatoarele 8 ore Reducereea dispneei in urmatoarele 8 ore |
Repaos la pat in camera incalzita si aerisita in pozitie semisezanda Monitorizarea P.R.TA.T.T. asigurarea unui confort adecvat: pat curat, uscat, lenjerie bine intinsa. Asigurarea linistei si respeactarea cu strictete a orelor de somn si odihna pacietului. Administrarea medicatiei prescrise de medic. Brohimen 4 tbx2zi Diazepan 1 cpx2zi |
Pacientul afirma ca pozitia indicata ii reduce disconfortul Se simte bine in camera aerisita, incalzita corespunzator, in lenjerie curata si bine intinsa. Isi mentine T=36,9 0 C P=82bm R=24 rm TA=13370mmHg Pacientul prezinta tuse expectoratie seromucoasa Pacientul prezinta crampe abdominale Se administreaza 1f algocalmin i.m., triferment 2tb p.o. la indicatia medicului Stare generala modificata pacientul acuza dureri abdominale. Tegumentele sunt transpirate. Pacientul doreste schimbarea lenjeriei si a pijamalei. Il ajutam sa se schimbe. |
|
|
Pacint instabil Tegumentele prezinta o usoara transpiratie Respiratie ineficienta, T.A. in limite normale, echilibrat metabolic, subfebril, pacient obosit |
Risc de deshidratare Risc de hipertermie Risc de anxietate |
Sa prezinte o respiratie in limite normale Sa fie echilibrat hidroelectrolitic Sa prezinte o temperatura corporala in limite normale Sa aibe o stare de bine psihic Sa se poata odihni |
Pacientul a fost ajutat sa-si mentina o pozitie corespunzatoare pentru a respira cat mai eficient Sa masurat R.T0.P.TA. si s-a notat in foaia de observatie Pacientul este lasat sa se odihneasca, doarme nu-l trezim |
Pacientul are respiratie usor crescuta T0=37,8C, O 1f algocalmin i.m. Pacientul prezinta tuse cu expectoratie seromucoasa Echilibrat hidroelectrolitic Pacientul este multumit de modul in care i s-a asigurat linistea |
|
|
Pacient stabil |
Risc de respiratie ineficienta, dispnee de tip expirator |
Observarea si ascultarea respiratiei Bolnavul sa-si reduca dispneea Bolnavul sa-si asigure caile respiratorii libere Am efectuat recoltarea de produse de sange pentru examene de laborator |
S-a recoltat produse de laborator S-a efectuat radiografia pulmonara Repaus la pat Monitorizarea functiilor vitale Asigurarea D.N.F. Administrarea medicatiei prescrise de medic miofilin 4f/zi prednison 8cpx2zi/po brofimen 4cpx2/zi HHC 4fx2/zi DNF se administreaza mucosolvan 1cpx3/zi algocalmin 1f la nevoie triferment 2tbx2/zi diazepam 1cpx2/zi |
Analiza de laborator in limite normale HLG=13,4% L=9100 VSH=18/h TGO=6U.I. TGP=8U.I. |
Pacientul se externeaza cu starea generala ameliorata.
Revine la control periodic, urmeaza tratamentul recomandat de catre medicul de specialitate.
Diagnosticul pacientului la externare: Astm bronsic ameliorat.
CAZ CLINIC NR. 2
Culegere de date
Domnisoara B.G. 18 ani, 55 kg, 1.60 cm, domiciliata in Bucuresti, str. Lucretiu Patrascanu, nr.3, sec. 3, in conditii bune de locuit, se prezinta la sectia medicala a Spitalului Caritas in data de 10 februarie 2006 cu diagnosticul astm bronsic in criza.
Pacienta este cunoscuta din copilarie cu astma bronsic, urmand tratament ambulatoriu.
Prezinta criza severa de bronhospasm.
Este nefumatoare si necasatorita, este eleva la Liceul '' Mihai Viteazul ''.
Evaluarea pacientei
Pacienta este afebrila, dispnee expiratorie prelungita, tuse cu expectoratie mucoasa, anxietate, R = 25 r/min, TA = 120/80 mm Hg, P= 70b/min, T= 36,2.
|
Data |
Aprecierea |
Diagnostic de nursing |
Obiective |
Interventii Autonome Delegate |
Evaluare |
|
Tuse cu expectoratie mucoasa, anxietate Pacienta isi mentine temperatura in limite normale Dispnee expiratorie prelungita |
Risc de bronhospasm, de disconfort datorat dispneei expiratori prelungita Risc de degajare ineficienta a cailor respiratorii manifestata prin respiratie dificila pe nas Risc de anxietate datorat dispneei si mediului spitalicesc |
Dezobstruarea cailor respiratorii Repaos medical Reducerea dispneei in urmatoarele 8h |
Repaos la pat al bolnavei in camera bine aerisita si umidificata Monitorizarea funtiilor vitale I se vor dezobstrua caile respiratorii, aspirarea secretiilor bronhice Asigurarea linisti si respectarea orelor de somn Oxigenoterapie Regim alimentar complet cu evitarea alimentelor greu digerabile Administrarea de bronhodilatatoare Administrarea de medicamente prescrise de medic miofilin 2fx2/zi predmison 7cpx2/zi brofimen 4cpx2/zi |
Pacienta afirma ca pozitia indicata ii reduce disconfortul Pacienta respira bine pe nas Isi mentine functiile vitale in limite normale T=36,60C TA=120/80mmHg AV=75b/min R=25r/min Pacienta prezinta tuse cu expectoratie mucoasa fibilanta eliberatoare Datorita tusei i s-a administrat mucosolvant 1cpx3 |
|
|
Disconfort Subfebrilitate 37,8 0C |
Risc de disconfort datorat dispneei expiratorii prelungite |
Asigurarea unui climat adecvat Mentinerea temperaturii corporale in limite normale |
Am invatat pacientul sa faca gimnastica respiratorie I se administreaza ceaiuri calde I se administreaza 1f algocalmin i.m. S-a mentinut temperatura camerei |
Tegumentele sunt transpirate Echilibrat hidroelectrolitic Pacientului i se ofera liniste si i se respecta orele de somn Este multumit de confortul care i s-a asigurat |
|
|
Risc de hipertermie Recoltarea de analize in scop diagnostic |
Am efectuat recoltarea de produse pentru examenul de laborator |
Pregatirea pacientei fizic, psihic pentru recoltarea de produse de laborator HLG, VSH, TGO, TCP Se mentine subfebrilitate Administrarea medicatiei prescrise de medic 1f algocalmin Administrarea de anxiolitice usoare |
Pacientul este bine, febra a scazut. |
Pacientul se externeaza cu starea generala ameliorata.
Revine la control periodic, urmeaza tratamentul recomandat de catre medicul de specialitate.
Diagnosticul pacientului la externare: Astm bronsic ameliorat.
|
Investigatii |
Tratament |
|
VSH = 18/H HLG - Hb = 13,4% L =9100 TGO = 6U.I. TGP = 8U.I. |
1. Miofilin i.v. 2 f x 2 2. Prednison cp 7 x 2 3. Brofimen cp 4 x 2 4. O2 umidificat 5. Algocalmin la nevoie 1 f 6. Mucosolvan 1 cp x 3. |
CAZ CLINIC NR.3
Culegere de date
Domnisoara V.M. 17 ani, 50 kg, 1,58 cm, domiciliata in Bucuresti, nr.5, sec.4, in conditii bune de locuit, se prezinta la sectia medicala a Spitalului Caritas in data de 17 februarie 2006 cu bilet de trimitere cu diagnosticul de astm bronsic corticodependent.
Pacienta are repetate internari, acuza o respiratie greoaie, o tuse slab productiva.
Este nefumatoare, necasatorita, este eleva la liceul '' I.L. Caragiale''.
Evaluarea pacientei
Pacienta prezinta o dispnee de tip wheezing, stare generala alterata, R = 24r/min, P =75b/min, TA = 110/70 mmHg.
|
Data |
Aprecierea |
Diagnostic de nursing |
Obiective |
Interventii Autonome Delegate |
Evaluare |
|
Respiratie greoaie, tuse slab productiva, dispnee de tip Wheezing Stare generata alterata |
Alterarea functiilor respiratorii manifestata prin senzatie de sufocare Risc de criza respiratorie acuta |
Repaos medical in urmatoarele 8h Oxigenoterapie intermitenta |
Bolnava este mentinuta in pozitie sezanda Umedificarea aerului din incapere Administrarea medicatiei prescrise de medic miofilin 4fx2/zi Theosr 400mgx2/zi Oxigenoterapie, expectorante: paxeladin |
Pacientul respira ameliorat, este obosit si evita discutiile Pacientul prezinta interes pentru informatiile primite despre medicamente si metode terapeutice |
|
|
Anxioasa Disconfort |
Am recoltat analize pentru laborator |
Am pregatit fizic si psihic pacienta pentru recoltare de analize Pacientul s-a plans ca nu s-a putut odihni |
Pacienta este multumita de patul oferit si de climatul din salon |
||
|
Lipsa de cunostinte in legatura cu asmul bronsic |
Promovarea educatiei pacientului pentru prevenirea si inlaturarea complicatiilor Mentinerea temperaturii in limite normale |
Discutarea cu pacientul si educarea ce trebuie sa faca impotriva factorilor de risc ce apar in astmul bronsic Monitorizarea functiilor vitale si notarea acestora in F.O. Echilibrata hidroelectrolitic |
Pacienta respira in limite normale |
Pacientul se externeaza cu starea generala ameliorata.
Revine la control periodic, urmeaza tratamentul recomandat de catre medicul de specialitate.
Diagnosticul pacientului la externare: Astm bronsic ameliorat.
|
Investigatii |
Tratament |
|
VSH = 18/h TGO = 6 U.I. TGP = 8 U.I. HLG - Hb = 13,4% L = 9100 |
1. Theo SR 400 mg 1g x 2 2. Miofilin 4 f x 2 3. HHC 4 f x 1 4. O2 5. Paxeladine |
II. STATISTICA
ASTMUL BRONSIC si BPOC sunt doua afectiuni pulmonare cronice de natura inflamatorie care creaza in momentul actual grave de sanatate publica, din cauza frecventei gravitatii si consecintelor economice pe care le genereaza.
155 de milioane de oameni de pe glob sufera de astm, iar decesele cauzate de aceasta maladie depasesc 180.000 de victime anual.
Numarul asmaticilor din SUA a crescut cu 60 % in comparatie cu anul 1980, iar nr. de decese s-a dublat pana la cifra de 5000 pe an, 8% din populatia Suediei sufera de astm, 4 milioane de oameni se estimeaza ca sufera de astm in Germania, din cele 3 milioane din Japonia 7% au astm sever si 30% astm moderat. Unul dintre 6 copii australieni cu varsta sub 16 ani, este afectati de astm.
In Romania prevalenta astmului bronsic se ridica la aproximativ 7 - 8% din populatie, ceea ce inseamna peste un milion de bolnavi.
In prezent 155 de milioane de oameni din intreaga lume sufera de astm bronsic.
Statistica astmul bronsic pe anul 2006 pe grupe de varsta la Spitalul Grigore Alexandrescu
|
DENUMIREA BOLII |
Bolnavi iesiti din spital |
Bolnavi iesiti din spital pe grupe de varsta |
|||||||
|
Total |
Din care: |
Sub 1 an |
1-4 ani |
5-14 ani |
15-24 ani |
||||
|
Barbati |
Femei |
Decedati |
Din mediul rural |
||||||
|
Bronsita neprecizata ca acuta sau cronica | |||||||||
|
Bronsita cronica FAI | |||||||||
|
Boala pulmonara obstructiva cronica cu infectii acute a cailor respiratorii | |||||||||
|
Alte boli pulmonare obstructive cronice | |||||||||
|
Astmul cu predominaninanta alergica | |||||||||
|
Astmul nealergic | |||||||||
|
Astmul asociat | |||||||||
|
Astmul fara precizare | |||||||||
|
Stare de rau astmatic | |||||||||
Imaginea de ansamblu a pacientilor cu BPCO, sub aspectul caracteristicilor personale evidentiaza o suprapopulatie masculina (fig.1)
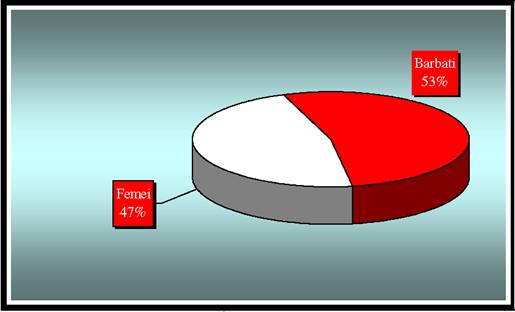
Fig.1 Distributia pacientilor cu BPCO pe sexe
Pe grupe de varsta s-a remarcat ponderea crescuta a populatiei de varsta a treia. (fig nr.2)
Frecventa crescuta a cazurilor la aceasta grupa de varsta nu se datoreaza momentului aparitiei bolii ci mai curand faptului ca multa vreme pacientii si-au ignorat boala.
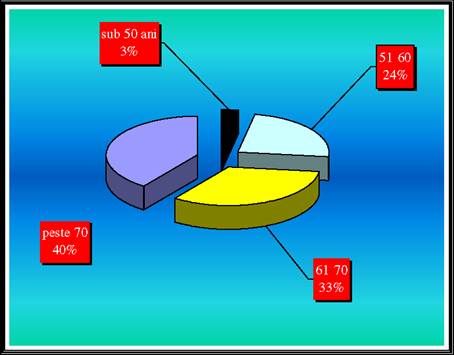
Fig.2 Distributia subiectilor pe grupe de varsta
Pentru diagnosticul de BPCO am luat in considerare:
Expunerea la factori de risc, inclusiv intensitate si durata
-Antecedente patologice personale: tuse cronica, astm, alergii, sinuzite, polipoza nazala, infectii respiratorii
-Istoric familial de BPCO sau alte boli respiratorii cronice
-Patern al aparitiei simptomelor
-Istoricul exacerbarilor si al spitalizarilor pentru boala respiratorie
-Corectitudinea tratamentelor medicale curente
-Impactul bolii asupra vietii pacientului, incluzand limitarea activitatii, stari de depresie sau anxietate.
Tabelul nr.I prezinta indicatorii ce au stat la baza diagnosticului de BPCO
Se remarca, pentru toate simptomele, valori superioare la barbati fata de femei, fara ca diferentele sa fie insa semnificative
(p>0.05).
Tabel nr.I. Indicatori pentru diagnosticul de BPCO
|
Tuse cronica: |
prezenta intermitenta sau in fiecare zi adesea prezenta toata ziua; rareori doar nocturna |
|
Productie cronica de sputa: |
orice patern poate indica BPCO |
|
Bronsita acuta: |
episoade repetate |
|
Dispneea |
daca este progresiva, persistenta, se agraveaza in timpul efortului si al infectiilor respiratorii |
|
Istoric de expunere la factori de risc: |
fumatul de tigarete; noxe de mediu: prafuri si chimice; fumul rezultat din gatit si incalzit |
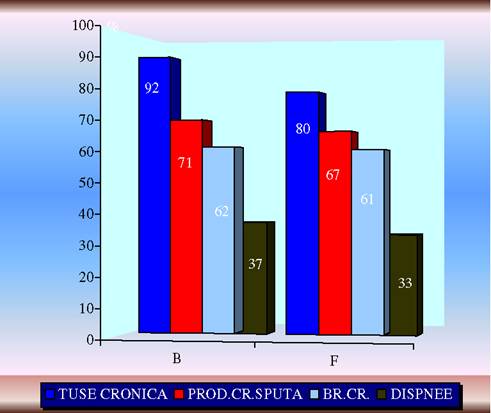
FIG.NR 3- Frecventa relativa a simptomelor pe sexe (%)
Analiza factorilor etiologici a evidentiat rolul fumatului in producerea BPCO in 85% din cazuri. ; pacientii fumatori au declarat ca nu au acordat importanta simptomelor bolii, avand mult timp drept manifestari numai tuse si expectoratia permanenta, ignorate frecvent si considerate "normale" pentru un fumator. Poluarea aerului de exterior a fost incriminata in 15% cazuri.Numai 3% din subiecti au putut preciza drept cauza favorabila expunerea profesionala (muncitori agricoli sau in constructii).
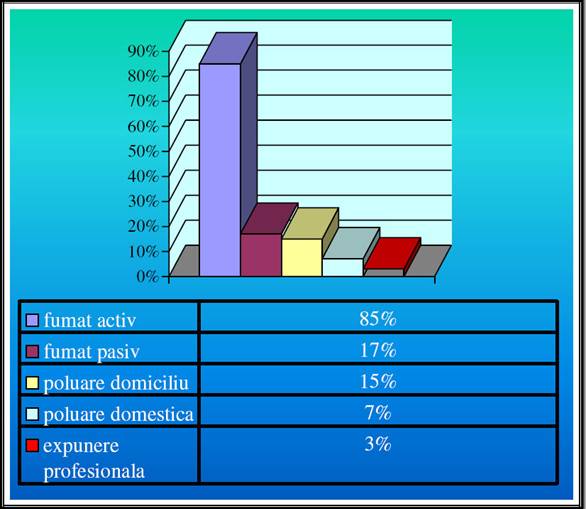
Fig nr.4.Factori etiologici ai BPCO recunoscuti de subiectii investigati
Simptomatologia de debut sau in perioada de stare a fost diferita: -tuse cronica cu expectoratie ( 25%) -numai dispnee de efort ( 20%) -ambele (55%)
Au fost exclusi din selectie subiectii la care nu se efectuasera probele spirometrice.
Spirometria a masurat:
-Capacitatea vitala fortata (FVC)
-Volumul expirator maxim pe secunda (VEMS sau FEV1)
-FEV1/FVC
Rezultatele sunt exprimate in procente din valoarea prezisa. In analiza datelor s-a luat in considerare urmatoarea clasificare pe stadii de severitate a BPCO (tabel nr.II)
|
STADIUL |
SIMPTOMATOLOGIE |
|
Stadiul I: BPCO usor |
Limitarea usoara a fluxului de aer si de obicei, dar nu intotdeauna, tuse si productie de sputa cronice FEV1/FVC < 70% FEV1 ≥ 80% din prezis |
|
Stadiul II: BPCO moderat |
Accentuarea limitarii fluxului de aer si de obicei progresia simptomelor cu dispnee de efort 50% ≤ FEV1 < 80% din prezis |
|
Stadiul III: BPCO sever |
Accentuare progresiva a limitarii fluxului de aer, cresterea dispneei si exacerbari repetate cu impact asupra calitatii vietii pacientului. (FEV1 < 50% din prezis) 30% ≤ FEV1 < 50% din prezis |
|
Stadiul IV: BPCO foarte sever |
Limitare severa a fluxului de aer FEV1 < 30% din prezis sau Exacerbarile pot fi amenintatoare de viata |
Tabel nr.II Stadializarea GOLD a BPCO
Structura cazurilor in functie de severitatea BPCO, stadializate conform clasificariii GOLD a fost cea ilustrata de graficul nr.5
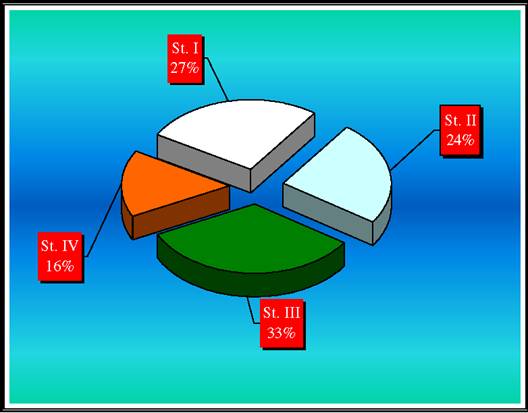
Fig. Nr.5 Distributia subiectilor pe stadii de severitate a BPCO
Diagnosticul de BPCO cuprinde bronsita cronica, bronsita cronica obstructive [forma spastica],emfizemul sau o combinatie a acestora Au fost excluse in selectia loturilor cazurile care prin date clinice, spirometrice si radiologice prezentau tbc, sechele tbc, insuficienta cardiaca congestiva.
Tabelul de mai jos (tab nr.III) prezinta afectiunile si caracteristicile definitorii ale acestora luate in considerare in cadrul diagnosticului diferential al BPCO
Tab nr.III Parametrii definitorii utilizati in diagnosticul diferential in BPCO
|
Diagnostic |
Caracteristici sugestive |
|
BPCO |
Debut la maturitate Simptome lent progresive Istoric indelungat de fumat Dispnee de efort Limitare ireversibila a fluxului de aer |
|
Astmul bronsic |
Debut precoce, frecvent in copilarie Simptome cu variatii zilnice Simptome nocturne/ dimineata devreme Alergii, rinite si/ sau exeme prezente Istoric familial de astm Limitare reversibila a fluxului de aer |
|
Insuficienta cardiaca congestiva |
Subcrepitante bazale Rx torace: cord marit global, edem pulmonar Functional: restrictie, nu obstructie |
|
Bronsiectaziile |
Volume mari de sputa purulenta Frecvent asociate cu infectii bacteriene Raluri ronflante Rx torace: dilatatii bronsice, ingrosare pereti bronsici |
|
Tuberculoza |
Debut la orice varsta Rx. Torace: infiltrate pulmonare sau leziuni nodulare Confirmare bacteriologica Prevalenta locala inalta a tuberculozei |
Distributia subiectilor pe forme de manifestare a BPCO a fost cea din tabelul de mai jos (tab nr.IV)
Tabel nr.IV.Prevalenta formelor de manifestare a BPCO
|
Forme de manifestare a BPCO |
Prevalenta (%) |
|
bronsita cronica | |
|
bronsita cronica obstructiva | |
|
emfizemul | |
|
asociatii |
Fig nr.6 structura lotului in functie de prevalenta formelor de manifestare a BPCO
Se poate observa procentul mare de subiecti la care boala nu s-a manifestat singular ci ca asocieri morbide. Acest patern al morbiditatii, asa cum vom vedea pe parcursul lucrarii, poate modifica tabloul clinic prin intricarea semnelor si simptomelor de boala, poate determina probleme de ordin diagnostic (intarzierea sau ingreunarea stabilirii lui).
|
Stadiul BPCO |
VEMS (valori medii) |
|
I | |
|
II | |
|
III | |
|
IV |
Tabel Nr.V Valorile medii ale parametrilor spirometrici la subiectii investigati pe stadii de evolutie ale BPCO
Pentru stadiile avansate , III si respectiv IV, radiografia pulmonara evidentiaza accentuarea interstitiului pulmonar (fibroza) hilara si infrahilara, plaman hiperinflat, mobilitate a diafragmelor scazute, coaste orizontalizat.Spirometria poate discrimina intre afectiunile obstructive si cele restrictive
In timp ce spirometria are rolul important in identificarea si stadializarea BPCO(tabel nr.V), ecocardiografia aduce informatii pretioase referitoare la rasunetul asupra cordului drept prezent in BPCO mai ales in stadii avansate (tabel nr.VI)
Rezultatele evidentiaza rolul avut de clasificarea spirometrica in clinica, de a oferi informatii utile despre momentul cind trebuie inceput un anume tratament. Pentru un tratament corect insa, pe masura evolutiei bolii, este necesara recunoasterea comorbiditatilor precum si recunoasterea simptomelor dominante.Rezultatele arata ca probele spirometrice, evolutia VEMS, ofera date despre progresia afectiunii, dar nu si despre rata exacerbarilor, mai ales in formele avansate.
|
Stadiul GOLD |
Spirometrie |
Ecocardiografie |
|
(Lot AS, n= 100) |
(lot AE, n=100) |
|
|
I |
51 % nu prezinta mo-dificari ale cordului drept (dilatatia atriului sau hipertrofie ventriculara dreapta HVD) |
|
|
II | ||
|
III |
40 % prezinta dilatatii ale atriului drept, HVD si cresteri TP (9 % imagini nesatis-facatoare) |
|
|
IV | ||
|
Total |
Tabel nr. VI Distributia cazurilor pe stadii de evolutie a bolii (comparatie spirometrie - ecocardiografie )
III. CONCLUZII
1. Astmul bronsic poate sa apara la orice varsta. Daca astmul debuteaza peste 5- 6 ani riscul de evolutie spre varsta de adolescent este mai mare.
2. Majoritatea cazurilor de astm au avut debutul bolii in primii 6 ani.
3. Varsta medie de debut a astmului a fost de 3 ani
4. Ponderea manifestarilor alergice a fost importanta. 80 din cei 100 au prezentat simptome alergice asociate, dintre care 40 au fost depistati cu rinita alergica.
5. 82 din cei 100 de copii au prezentat antecedente heredo-colaterale alergologice pozitive.
6. Examinand cele doua sexe (masculin si feminin) s-a evidentiat faptul ca la sexul feminin au predominat antecedentele alergologice pozitive atat personale cat si heredo-colaterale, testele cutanate alergologice - pozitive si IgE serice mai crescute decat la sexul masculin.
7. Astmul beneficiaza de numeroase tipuri de abordari si consensuri, cu solutii pentru formele severe care nu pot fi reglementate medicamentos si care impun abordari multidisciplinare.
8. In prezent stiinta astmologiei nu are raspuns la intrebarea 'Poate fi vindecat astmul?' dar are raspuns la intrebarea 'Poate prevenit astmul?'
Da, astmul bronsic poate fi prevenit.
IV. BIBLIOGRAFIE
'' TRATAT DE CLINICA SI PATOLOGIA MEDICALA '' - ION ILIESCU EDITURA DIDACTICA - J PEDAGOGICA R. A. BUCURESTI 1993
'' URGENTE IN MEDICINA CLINICA '' - VIOREL T. MOGOS; EDITURA DIDACTICA SI PEDAGOGICA R.A. BUCURESTI 1992
'' ANATOMIA SI FIZIOLOGIA OMULUI '' - SISIROI C-TIN, MOCANU GHEORGHE, DAVIDESCU C-TIN, GAMANECI GHEORGHE, SISIROI ANCA ELENA, EDITURA UNIVERS.
SORENSEN T.H., PETERSON L, & COLAB.: ''MATERNAL ASTHMA,PREECLAMPSIA AND RISK OF HYPOSPADIAS: EPIDEMIOL. '', 2005,16, 6, 806-800.
STOICESCU I.P.: ''ASTMUL BRONSIC IN ROMANIA; VIATA
MEDICALÃ'', BUCURESTI 2003, 20, 3-4,
RAHERSEN C., SI COLAB.: ''FACTEURS INFLUENCANT LA PERSISTANCE DE L'ASTHMA; REV. MAL. RESPIR''., 2005, 17-19.
''EDUCATIA ADULTULUI ASTMATIC'' - RADU J.R., POPESCU F.D., POPESCU F. - EDITURA SITECH, CRAIOVA 1997
''NEBULIZAREA IN ASTMUL BRONSIC'' - RADU J.R., POPESCU F.D., POPESCU F. - EDITURA SITECH, CRAIOVA 1997
BOUSQUET J, VAN CAUWENBERGE P, KHALTAEV N. ''ALLERGIC RHINITIS AND ITS IMPACT ON ASTHMA. J ALLERGY CLIN IMMUNOL'' 2001; 108:S147-334.
CHANEZ P, VIGNOLA A, VIC P, ET AL. '' COMPARISON BETWEEN NASAL AND BRONCHIAL INFLAMMATION IN ASTHMATIC AND CONTROL SUBJECTS.
AM J RESPIR CRIT CARE MED'' 1999;159:599-595.
|
Politica de confidentialitate | Termeni si conditii de utilizare |

Vizualizari: 14014
Importanta: ![]()
Termeni si conditii de utilizare | Contact
© SCRIGROUP 2024 . All rights reserved