| CATEGORII DOCUMENTE |
| Alimentatie nutritie | Asistenta sociala | Cosmetica frumusete | Logopedie | Retete culinare | Sport |
Trunchiul este alcatuit din torace, abdomen si pelvis. Toracele, partea superioara a trunchiului, este alcatuit dintr-un schelet (osteotorax) si muschii care invelesc cutia osoasa. Cutia toracica circumscrie un spatiu, cutia toracica, in care se gasesc viscerele toracice. Toracele are forma de con turtit antero-posterior, cu baza mare situata infe-rior, delimitat superior de o linie care pleaca de la incizura jugulara a sternului, merge
dupa Netter
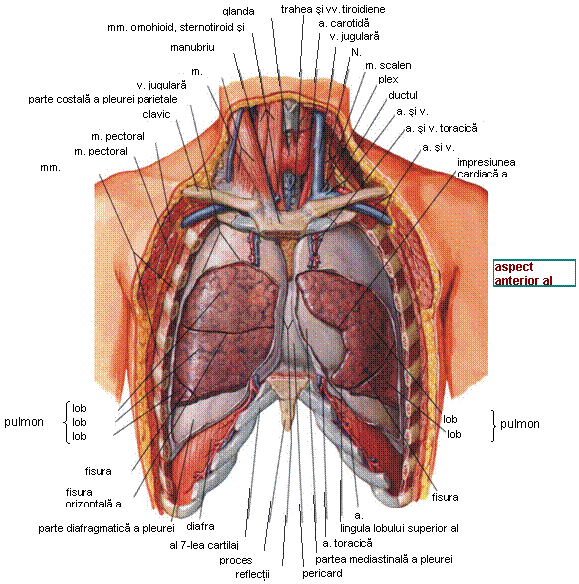
pe marginea superioara a claviculelor pana la articulatia acromio-claviculara si se ter-mina posterior la nivelul unei linii conventionale ce trece prin apofiza spinoasa a vertebrei C7 (aceasta linie descrie apertura toracica superioara), iar inferior de o linie care pleaca de la apendicele xifoid, merge pe arcurile costale pana la coasta 10 si se continua cu o linie conventionala ce trece prin varful coastelor 11-12 si ajunge la apofiza spinoasa a vertebrei T12. In sus toracele comunica larg cu regiunea gatului (tesutul conjunctiv, vasele si nervii, traheea si esofagul trec dintr-o regiune in alta), in timp ce inferior este separat de abdomen prin intermediul diafragmei, un perete mus-culo-membranos.
Liniile de referinta care servesc la delimitarea regiunilor toracice si intelegerea pro-iectiilor viscerale sunt urmatoarele:
a) linii verticale:
- linia mediana anterioara (mediosternala);
- linia sternala: situata pe marginea sternului (stanga, dreapta);
- linia parasternala: situata la jumatatea distantei dintre linia mediana anterioara si li-nia medioclaviculara;
- linia medioclaviculara (mamilara): coboara prin mamelon;
- linia axilara anterioara: linie verticala care porneste din unghiul brahipectoral;
- linia axilara (axilara medie): porneste din varful axilei;
- linia axilara posterioara: prelungeste in jos vertical unghiul brahi-scapular;
- linia scapulara: trece prin marginea vertebrala a omoplatului;
- linia costovertebrala: trece prin articulatiile costovertebrale;
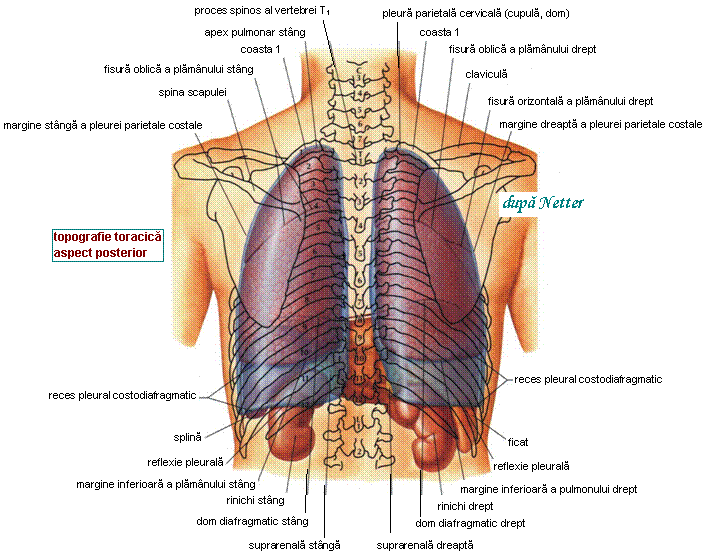
- linia mediana posterioara (mediodorsala): trece prin procesele spinoase T1-T12.
b) linii orizontale:
- linia claviculara;
- linia bimamelonara;
- linia xifoidiana (prin baza apendicelui xifoid);
- linia subcostala: trece prin punctele cele mai declive ale marginii inferioare a cutiei toracice;
- linia cervicotoracica (limita inferioara a gatului);
- linia bispinoscapulara (corespunde vertebrei T3);
- linia bianguloscapulara (corespunde vertebrei T12).
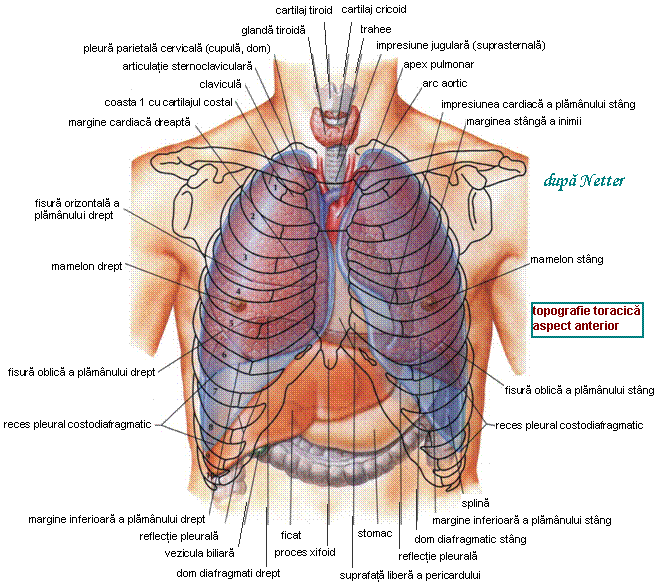
Regiunile anatomo-topografice ale toracelui sunt urmatoarele:
- regiunea anterioara, subimpartita in regiunea infraclaviculara, regiunea mamara, re-giunea hipocondrica (infrapectorala), regiunea sternala si regiunea clavi-delto-pectorala;
- regiunea laterala (intre liniile axilare anterioara si posterioara);
- regiunea posterioara, subimpartita in regiunea spinala, regiunea scapulara (cu regiu-nea supraspinoasa si regiunea infraspinoasa) si regiunea infrascapulara.
Cutia toracica adaposteste pulmonii si mediastinul cu viscerele continute de acesta. Mediastinul, ce se intinde de la coloana vertebrala pana la stern si de la apertura toracica superioara pana la diafragm (cupola diafragmatica este boltita si urca in cavitatea toracica pana in dreptul vertebrei T7), imparte cavitatea toracica in 3 spatii: un spatiu central, mediastinal, ce contine alaturi de alte structuri inima invelita in seroasa pericardica, si doua spatii laterale, drept si stang, ce contin cei doi plamani acoperiti fiecare de catre o seroasa pleurala care captuseste jumatatea corespunzatoare a toracelui si formeaza in plus limita laterala a spatiului mediastinal.
Pleura prezinta doua foite, una viscerala si alta parietala, intre care se gaseste un fluid ce permite plamanilor sa urmeze peretii cavitatii toracice in cursul ampliatiilor respi-ratorii; pleura viscerala este intim aderenta la tesutul pulmonar, in timp ce pleura pa-rietala prezinta 3 parti (diafragmatica - captuseste suprafata toracica a diafragmului, costala - captuseste peretii laterali ai cutiei toracice si mediastinala - delimiteaza impreuna cu cea de partea opusa mediastinul) care formeaza intre ele recesuri (costo-diafragmatic, costo-mediastinal). Cranial, domul pleural (cupula pleurala, pleura cer-vicala) depaseste, impreuna cu apexul pulmonar, apertura toracica superioara pana deasupra coastei 1 (apertura toracica superioara este deci mai degraba un defileu cer-vico-toracic).
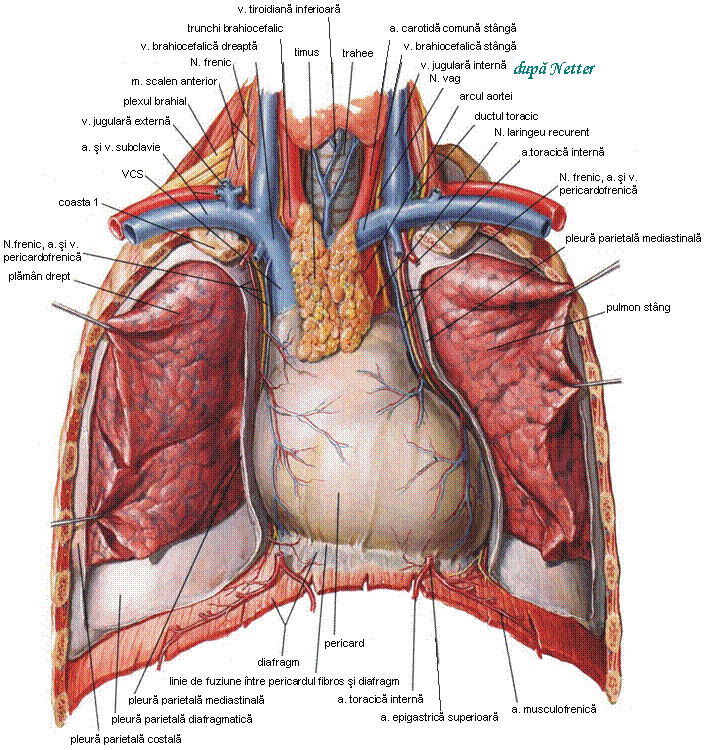
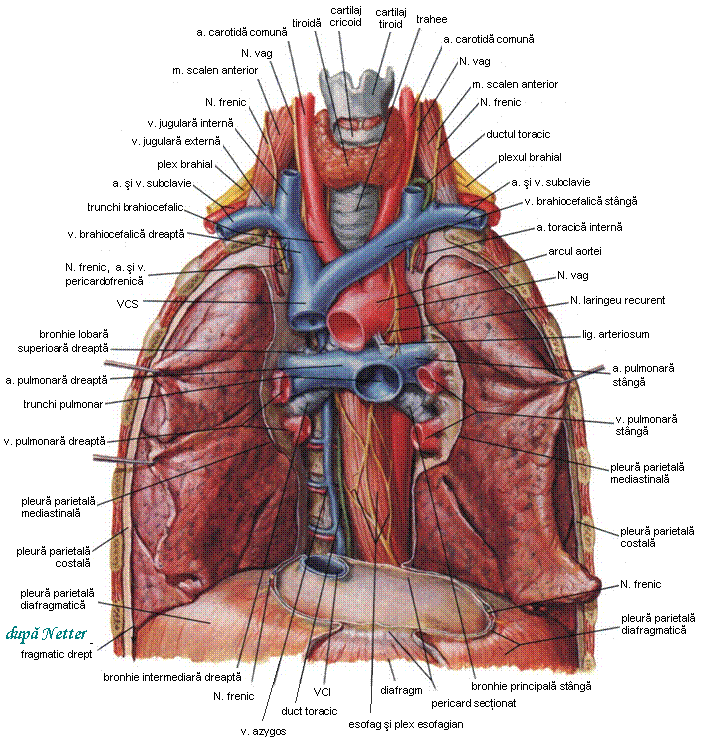
Mediastinul, spatiul median dintre cei doi plamani, este o regiune viscerala in care se gasesc strans legate intre ele organe ale aparatului cardio-vascular, respirator si digestiv, timusul, vase si limfonoduli, nervi, toate inconjurate de tesut conjunctiv mediastinal si tesut adipos retrosternal si al spatiului subcardiac. Mediastinul este impartit dupa cum urmeaza:
- mediastin superior: delimitat intre apertura toracica superioara si un plan transversal care trece anterior prin unghiul sternal Lewis si posterior prin marginea inferioara a vertebrei T4 (sub acest plan transversal se gasesc toate celelalte 3 subdiviziuni ale mediastinului, delimitate intre ele prin planuri frontale), contine originea muschilor sternohioidieni si sternotiroidieni, extremitatea caudala a muschilor lungi ai gatului, arcul aortic, trunchiul brahiocefalic, a. carotida comuna stanga si a. subclavie stanga, venele brahiocefalice care se unesc si formeaza VCS, v. intercostala supe-rioara stanga, traheea, esofagul, ductul toracic, N. vag, N. laringeu recurent stang, Nn. frenici, Nn. cardiaci si limfonoduli limfatici;
- mediastin anterior: situat intre stern si pericard, contine ligamentele sterno-pericar-dice, ramurile a. toracice (mamare) interne, timusul, tesut conjunctiv lax;
- mediastin mijlociu: cuprinde inima si pericardul, bifurcatia traheei si bronhiile prin-cipale, aorta ascendenta, trunchiul pulmonar si a. pulmonare dreapta si stanga, partea intrapericardica a VCS, v. azygos, venele pulmonare drepte si stangi, Nn. fre-nici, limfonodulii traheo-bronsici si plexul cardiac;
- mediastin posterior, delimitat anterior de un plan care trece inapoia bifurcatiei traheei, a venelor pulmonare si pericardului, contine esofagul, aorta toracica, ductul toracic, v. azygos si v. hemiazygos, Nn. vagi, Nn. splanhnici si limfonodulii medi-astinali.
I. DEFINITIE: leziuni ale cutiei toracice si ale organelor intratoracice produse in cadrul accidentelor rutiere, de munca, agresiunilor, etc., marcate de un grad ridicat de mortalitate si morbiditate; sunt rar singulare, mai frecvent facand parte din tabloul complex al politraumatismelor. Reprezinta 20-25% din totalul traumatismelor.
- traumatisme parietale: contuzii simple ale peretelui, fracturi si luxatii costale si ster-nale;
- traumatisme endotoracice: afectare a organelor endotoracice fara interesare parie-tala;
- traumatisme mixte - asociaza leziuni parietale si ale viscerelor endotoracice.
- plagi toracice nepenetrante: intereseaza doar peretele toracic, fara lezarea pleurei pa-rietale;
- plagi toracice penetrante (cu interesarea pleurei parietale):
fara leziuni viscerale (este interesata doar pleura parietala),
cu leziuni viscerale (pleuro-pulmonare, cardio-pericardice, diafragmatice, etc.).
In cazul unui traumatism exista trei categorii de pacienti:
- cu risc vital (traumatismul interfera cu functiile vitale ale organismului) → asigura-re a caii respiratorii + hemostaza (la locul accidentului sau intraoperator);
- cu semne vitale stabile → monitorizare si transport la spital;
- traumatism minor → investigare cu interventie in timpul doi.
N.B.: traumatismul este un eveniment dinamic ce trebuie monitorizat cu atentie deoarece situatia clinica poate suferi modificari in orice moment !
Traumatismele inchise se pot complica cu: contuzie pulmonara, insuficienta pulmo-nara posttraumatica, traumatisme ale inimii si ale vaselor mari.
Traumatismele deschise din partea inferioara a toracelui, fiind situate la limita cu cavitatea abdominala, pot interesa si organe din aceasta cavitate (ficat, splina, stomac, colon) → pacientul trebuie monitorizat si in acest sens.
Indiferent de cauza, monitorizarea se refera la sistemele mecanice implicate: inima, vase, plamani.
Masura de urgenta cea mai importanta este eliberarea cailor respiratorii → sunt necesare:
- aparate de aspiratie ce au drept scop eliminarea secretiilor pulmonare, corpilor stra-ini sau sangelui din caile aeriene superioare;
- laringoscop si sonde de intubatii adecvate pentru practicarea intubatiei endotraheale cu atasare la respiratie artificiala;
- in cazul afectarii coloanei cervicale se practica direct traheostomie.
1. Obstructia cailor aeriene poate fi produsa prin mucozitati, fragmente de os din fracturi faciale, detritusuri, dinti sparti.
Daca pacientul este intubat sau traheotomizat si totusi nu respira bine → pot fi implicate urmatoarele leziuni:
- pneumotorax → se practica radiografie toracica initial (daca starea pacientului o permite), sau se insera pentru decompresie un ac de diametru 18G, in oricare dintre spatiile intercostale 2-5 (majoritatea prefera spatiul 2), pe linia medioclaviculara; in cazul pneumotoraxului cu balans mediastinal se observa radiografic deplasarea traheei de partea opusa, iar auscultatoriu apar diminuarea sau abolirea murmurului vezicular; tratamentul consta in drenaj pleural;
- hemotorax: diagnosticul se pune pe radiografie toracica + examen clinic; in caz de urgenta, se punctioneaza cu un ac in spatiul 6 intercostal pe linia axilara posterioara (sau chiar pe linia axilara mijlocie) si se aspira; in caz de sangerare masiva sau prezenta de cheaguri intrapleural se indica toracotomie;
N.B.! Cel mai bun drenaj (vezi foarte posibilul hemopneumotorax) este cel cu doua tuburi mari: anterior (spatiul II ic pe linia medioclaviculara) si posterior (spatiul VIII ic pe linia axilara posterioara) !
- tamponada cardiaca: se suspecteaza in cazul unui pacient in soc fara cauza evidenta de sangerare; poate apare secundar (la 1-2 ore!) unui traumatism penetrant sau inchis; semne clinice patognomonice: scade presiunea venoasa, scade TA, puls paradoxal, cianoza, diminuare a zgomotelor cardiace; tratament de urgenta: aspiratie din sacul pericardic cu ac 18G prin punctie in unghiul xifocostal in functie de cauza tamponadei, se poate impune toracotomie de urgenta;
- torace instabil (volete costale multiple) cu miscare paradoxala a peretelui toracic: se practica intubatie endotraheala cu ventilatie mecanica sau stabilizare peroperatorie a fracturilor costale; se monitorizeaza concentratia sanguina a O2 si CO2 si parame-trii functiei pulmonare (posibila afectare pulmonara);
- ruptura bronhiilor: clinic se constata dispnee, hemoptizie, cianoza, emfizem medi-astinal sau/si subcutanat, pneumotorax; exista o legatura stransa intre fracturile pri-melor doua coaste si ruptura de bronhii; tratamentul initial consta in drenaj pleural, urmat, daca plamanul nu se expansioneaza, de bronhoscopie si apoi de toracotomie deschisa;
- plagile deschise toracice: tratamentul consta in acoperire imediata pentru a preveni afectarea mediastinului si a permite ventilarea plamanului opus; se insera tuburi de dren si se opereaza ulterior;
- ruptura de aorta toracica diagnostic suspectat radiologic (mediastin largit) si pus arteriografic; exista semne de soc hipovolemic cu agravare rapida; se indica opera-tie de urgenta.
2. Afectarea traumatica a bazei gatului: poate sa implice pachetul vascular al gatu-lui; caracteristicile anatomice ale zonei fac dificil diagnosticul si impun hemostaza rapida si interventie chirurgicala pentru refacerea vaselor din zona.
Semne directe de afectare majora vasculara:
- instabilitate circulatorie;
- hemoragie externa masiva;
- hematom mare/progresiv instalat;
- deficit de puls distal;
- deficit neurologic (nervii din pachetul vasculo-nervos al gatului);
- sangerare masiva / continua intratoracica;
- ischemie cerebrala sau de membru superior.
Semne indirecte de afectare majora vasculara:
- plaga langa clavicula sau manubriu care penetreaza muschiul platisma;
- plagi toracice a caror traiectorie intersecteaza mediastinul superior sau zona gatului;
- radiologic: largirea mediastinului.
Riscul major il reprezinta hemoragia cu exsanguinare. Resuscitarea rapida, explorarea chirurgicala avizata (cunoastere a zonei) sunt indispensabile. Ca tehnica, arteriografia este controversata datorita timpului scurt in care trebuie intervenit.
Sunt traumatisme evidente clinic care se manifesta clinic prin dispnee, raguseala, hemoptizie, emfizem subcutanat; aerul subcutanat poate apare si in caz de lezare a esofagului, bronhiilor sau plamanilor, sau chiar a pielii. Daca apare dificultate in respiratie se practica traheostomie pana la transportarea in sala de operatie. Cand pa-cientul este ragusit sau rana este langa tiroida sau laringe → se practica laringoscopie directa (cu endoscop flexibil cu diametru mic) preoperator pentru a evalua laringele si functia nervilor recurenti.
Dilacerarile curate ale traheeii si laringelui se pot sutura cu fire sintetice resorbabile (Dexon,Vicryl). Daca nu se face traheostomie, se lasa sonda endotraheala cateva zile postoperator. Traheostomia e indicata in functie de locul si marimea defectului si marimea leziunilor asociate. La pacientii cu leziuni ale laringelui trebuie reconstruita anatomia normala a regiunii pentru a nu ramane cu tulburari de vorbire sau leziuni subjacente. Daca traheostomia este necesara, se mentine pana la obtinerea vindecarii complete (4-8 zile).
4. Traumatismele faringelui si esofagului:
Clinic se constata hematemeza, disfagie, emfizem subcutanat.
Tranzitul baritat radioscopic in doua incidente este folosit la pacientul asimptomatic cu penetrare de muschi platisma. Chiar daca nu se observa nimic radiologic, pacientul trebuie tinut sub observatie sub post alimentar timp de 24 de ore.
Defectele parietale se sutureaza cu Vicryl sau Dexon in strat profund si cu matase, bumbac sau Prolen in strat superficial. In cazul suspectarii unei leziuni esofagiene mici se aplica o masca anestezica pe nas si gura si se insufla O2 cu presiune pozitiva in timp ce rana se umple cu solutie salina: bulele pot arata sediul leziunii. Este impor-tant sa fie drenate toate plagile pentru ca pot apare infectii sau scurgeri salivare. In caz de pierdere masiva de tesut esofagian, se practica esofagostoma cutanata (pentru hrana) si faringostoma cutanata (pentru drenajul salivar). Ulterior se face reconstruc-tia zonei.
CONDITII CE NECESITA CORECTARE DE URGENTA
Obstructia cailor aeriene: este frecventa; pentru a o evita, orofaringele trebuie curatat de eventuale secretii si detritusuri, iar gatul pacientului trebuie pozitionat pentru a facilita deschiderea faringelui posterior (in absenta unei afectari a coloanei cervicale). Daca se suspecteaza afectarea coloanei cervicale, se prefera intubatie endotraheala cu sonda de 8 mm. Daca nu exista echipamentul necesar, se practica cricotiroidotomie; daca exista O2 cu presiune pozitiva, se foloseste un cateter de 12G cu pasaj percutan prin membrana cricotiroidiana pana la intubatie.
Pneumotoraxul in tensiune (cu supapa, sufocant, compresiv): mecanismul sau de dezvoltare nu este intotdeauna evident; durerea poate fi primul simptom, fara dificultate in respiratie; pe masura ce trauma pulmonara se manifesta ca o supapa, aerul patrunde treptat in cavitatea pleurala la fiecare inspir sau fiecare accces de tuse si nu se mai evacueaza in expir presiunea intrapleurala creste, plamanul se colabeaza si se dezvolta pneumo-toraxul in tensiune; mobilizarea mediastinului cu presiune pe venele mari duce la in-suficienta cardiaca si moarte subita.
Diagnosticul trebuie pus imediat la un pacient cu venele mari ale gatului dilatate, cu dificultate in respiratie, dar fara miscari respiratorii prezente, cu timpanism la percu-tie si murmur vezicular absent pe hemitoracele afectat. Tratament de urgenta: punctie cu ac in spatiul 2 intercostal pe linia medioclaviculara (sau axilara anterioara), urmata de drenaj.
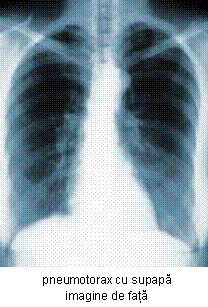
Pneumotoraxul deschis: distrugerea unei zone din peretele toracic duce la aport de aer mai mult din exterior decat pe traseul normal al cailor aeriene; se poate asocia cu afectare a tesutului pulmonar; diagnosticul se pune la un pacient cu vene ale gatu-lui normale sau colabate, cu miscari respiratorii prezente, care nu reuseste insa sa mobilizeze curenti ventilatori; se confirma prin inspectia toracelui si observarea ranii. Pacientul este stabilizat prin pansament strans al toracelui cu inserare de cateter inter-costal in cavitatea pleurala. Ulterior se are in vedere inchiderea defectului parietal.
Toracele instabil: apare in caz de traumatism inchis care produce fractura a 4 sau mai multe coaste in doua zone diferite in inspir presiunea negativa intratoracica impinge zona de perete toracic afectata spre interior intr-o miscare paradoxala; pro-gresiv se inregistreaza atelectazie, hipoxie, hipercapnie, insuficienta respiratorie (la pacientul constient); la pacientul inconstient leziunea este mai usor de recunoscut, iar tratamentul mai rapid. Tratamentul consta in intubatie si ventilare artificiala.
Toracele instabil apare deci atunci cand prin traumatism se produce un volet costal mai intins sau exista mai multe volete costale (voletul costal este acea portiune de perete toracic desolidarizata de restul peretelui prin cel putin doua traiecte paralele de fractura care intereseaza cel putin doua coaste alaturate).
Hemotorax masiv ( > 1500 ml sange aspirat prin punctia pleurala): la pacientul cu traumatism deschis, multiple fracturi costale, hemotorax si hipotensiune se impune drenaj pleural in caz de hemotorax masiv cu tub de dren inserat, toracotomia de urgenta evidentiaza si reface zona afectata.
1. Sangerare continua intrapleurala: daca sangerarea continua pe tubul de dren mai mult de 6 ore cu un debit de 100ml / ora inseamna ca exista o leziune ce poate fi corectata chirurgical (de obicei este vorba de o sangerare datorata unui vas intercos-tal, tinand cont de faptul ca sangerarea din sistemul pulmonar se opreste atunci cand plamanul se reexpansioneaza dupa evacuarea cavitatii pleurale).
2. Ruptura de cai aeriene mari: apare in strivirea de catre volan a traheei de corpu-rile vertebrale in coliziuni rutiere datorate vitezei (posibil si ruptura a unei bronhii); clinic se constata atelectazie unilaterala sau deplasare in jos bilateral a hilului pulmo-nar, respectiv pneumotorax in caz de leziuni distale; bronhoscopia diagnostica agresi-va sau intubarea cu ventilare artificiala cu presiune pozitiva pot duce la moarte subita → atentie !
3. Alte cauze: tamponada cardiaca acuta sau care se reface rapid, insuficienta cardia-ca acuta secundara afectarii valvulare sau septale, mediastin largit, perforare a esofa-gului intratoracic.
1. Ruptura de diafragm: apare in caz de traumatism deschis al toracelui inferior sau abdomenului superior, dar si in caz de traumatisme prin strivire (mai ales secundar accidentelor rutiere). Hemidiafragmul stang se rupe mai frecvent pentru ca peretele postero-lateral este mai slab, iar hemidiafragmul drept e protejat de ficat in dreapta si de inima in centru. Efractia hemidiafragmului drept duce la herniere a ficatului si, mai rar, a stomacului, in timp ce ruperea hemidiafragmului stang produce herniere a stomacului, splinei, colonului transvers stang si omentului mare. Pacientii cu ruptura de diafragm datorata unui traumatism inchis prezinta leziuni asociate. Radiografia evidentiaza un contur flou al diafragmului hemotorax mic. La unii pacienti se vizu-alizeaza sonda nasogastrica intre foitele cavitatii pleurale stangi (injectarea de aer pe sonda concomitent cu auscultarea hemitoracelui stang ridica suspiciunea diagnostica).
Pacientii cu traumatism penetrant de diafragm cu defect parietal mic nu au simptome imediate, dupa luni - ani putand sa apara o obstructie gastrointestinala prin strangulare a viscerelor herniate la nivelul bresei diafragmatice → interventie chirur-gicala transabdominala cu refacerea integritatii diafragmatice (sutura sau patch) si rezolvarea leziunilor asociate intraabdominale; unii prefera rezolvarea herniei prin abord toracic, considerand ca aceasta permite reducerea herniei si repararea defectu-lui diafragmatic in conditiile evitarii formarii de aderente intre organele abdominale si cele toracice.
2. Pneumotoraxul simplu: este obisnuit consecinta afectarii plamanului sau a arbo-relui traheobronsic (dar si perforarea esofagului poate fi urmata de pneumomediastin care se deschide in cavitatea pleurala, etc.); indiferent de producerea sa in cadrul unui traumatism deschis, inchis sau cu fractura costala, pneumotoraxul se poate asocia cu sangerare in cavitatea pleurala → in functie de cantitatea de sange acumulata, se poate numi hemopneumotorax (afectiune in general autolimitata datorita formarii intrapleurale de cheaguri de sange sau prin preexistenta unor aderente intre foitele pleurale care permit inchistarea colectiei); indiferent de tipul traumatismului → insta-lare profilactica de tuburi de dren intratoracic in spatiul 6 intercostal pe linia axilara medie sau posterioara.
Tratamentul depinde de simptomatologia insuficientei respiratorii, de extinderea pne-umotoraxului si de prezenta unui hemotorax semnificativ. Daca pe radiografia tora-cica daca distanta dintre plaman si peretele toracic este > 3 cm, atunci colabarea pulmonara (in volum) este >50%; daca pneumotoraxul este mai mic decat aceasta marja de 3 cm si nu este asociat cu prezenta de lichid sau sange in cavitatea pleurala → nu necesita tratament (tinand cont de faptul ca resorbtia aerica intrapleurala zil-nica este in jur de 1,25%, este de asteptat ca expansiunea completa pulmonara sa se produca in 3-6 saptamani). Aspirarea aerului cu un ac si insertia unui cateter intercostal atasat la un vas etans cu apa si presiune negativa de 10-25 cm H2O (drenaj tip Bclre) este o metoda terapeutica utila atunci cand volumul aeric depaseste 50% din posibilitatile spatiului interpleural → reexpansionarea pulmonara poate apare in cateva ore sau zile (daca nu se reexpansioneaza este posibil sa existe un traumatism bronsic ce impune toracotomie). Antibioticoterapia se justifica doar in caz de trauma-tism deschis.
3. Chilotoraxul: reprezinta acumularea de limfa in cavitatea pleurala ca urmare a le-zarii canalului toracic. Aceasta se produce de obicei lent dar cu repercursiuni grave asupra economiei generale a organismului datorita pierderilor impotante de proteine si lipide. Lichidul extras prin punctie este lactescent, cu pH alcalin, fara miros, cu continut in proteine > 3g% si in grasimi de 500 - 5000 mg%, avand reactie pozitiva la coloratia Sudan III. Limfografia precizeaza sediul fistulei iar ingestia unui colorant vegetal duce la colorarea chilotoraxului. Daca nu se rezolva conservator prin toraco-centeze repetate → se intervine chirurgical si se practica ligatura canalului toracic sau reimplantarea lui.
4. Leziuni esofagiene: se manifesta clinic prin durere intensa retrosternala, febra, sta-re generala alterata, hematemeza. Examenul clinic si paraclinic constata prezenta u-nui pneumomediastin insotit de pneumotorax. Tratamentul consta in drenaj pleural si punerea esofagului in repaus prin gastrostomie de alimentatie si eventual esofagosto-mie pentru drenajul salivei. Se impune asocierea obligatorie a unei reechilibrari bine conduse a pacientului care sa cuprinda obligatoriu antibiotice cu spectru larg (risc mare de mediastinita cu procent de mortalitate foarte ridicat). Daca starea pacien-tului permite se poate tenta interventia chirurgicala pentru sutura plagii esofagiene.
Afectarea tractului respirator la orice nivel poate determina trecerea aerului in tesu-turile inconjuratoare. Emfizemul mediastinal apare in caz de perforatii traheobronsice sau esofagiene; rareori insa, traumatismele inchise ale toracelui pot fi insotite de afectarea integritatii unui grup de bronhiole sau unitati alveolare fara intrerupere a continuitatii pleurei viscerale → aerul scapa in interstitiul pulmonar, se insera pe lan-ga bronhii si vasele pulmonare si ajunge in mediastin → in conditiile in care pleura mediastinala ramane la randul ei integra, disectia aerica se continua in regiunea gatului initial in planurile profunde si apoi si in tesutul adipos subcutanat, cu aparitia emfizemului subcutanat; acesta nu prezinta viza terapeutica directa, solutia constand in cautarea de urgenta si rezolvarea cauzei scurgerii aerice.
Cea mai comuna afectare a toracelui este fractura uneia sau mai multor coaste, incluzand si fractura jonctiunii costocondrale (separare). Apar mai frecvent la coas-tele de mijloc sau cele inferioare in conditiile unui traumatism inchis.
b) Fracturi multiple: pot determina aparitia toracelui instabil (miscari respiratorii pa-radoxale pe un segment de torace → necesita cel putin 2 fracturi segmentare in fieca-re din 3 coaste sau cartilaje costale adiacente, sau alte combinatii de fracturi de coaste sau stern cu separare costocondrala sau costosternala). Afectarea coastelor in regiu-nea posterioara, in absenta afectarii structurilor intratoracice, este usor de ingrijit (su-port muscular si osos puternic, tendinta naturala de a sta in decubit dorsal); voletele costale posterioare apar insa foarte rar datorita protectiei oferite de centura scapulara si de musculatura spatelui.
Tratamentul are ca obiective stabilizarea peretelui toracic si reducerea spatiului mort respirator. Imbunatatirea tehnicilor terapiei respiratorii, inclusiv prin posibilitatea a-tuala de evaluare a mecanicii pulmonare la patul bolnavului alaturi de raspandirea fo-losirii determinarii gazelor sangvine, a permis o individualizare a terapiei bolnavului cu torace instabil, cu evitarea abuzului in recurgerea la intubatie endotraheala si traheostomie (actual se prefera intarzierea intubatiei pana la aparitia in evolutie a anumitor parametri de gravitate: rata respiratorie >40/min, scaderea Po2, cresterea Pco2); pentru pacientii cu afectare minima a peretelui toracic sau pulmonara este de ajuns simpla observatie. Voletele costale se pot imobiliza la locul accidentului prin infundare cu pansament compresiv, in timp ce in unitatile spitalicesti specializate se foloseste fixarea cu brose sau lame metalice (s-a renuntat la antica metoda a extensiei permanente la zenit ce imobiliza nepermis de mult pacientul la pat). Consecinte tar-dive: durere ca simptom trenant, schimbare a modului de viata.
O deplasare in interior a fragmentelor fracturii poate dilacera parenchimul pulmonar
cu producere de pneumotorax si sangerare in cavitatea pleurala (aparitia pneumoto-raxului poate fi intarziata cu ore sau zile dupa trauma). Hemotoraxul este determinat mai frecvent de sangerarea unei artere intercostale decat de o leziune pumonara si poate evolua de asemenea in 2 timpi. Mai ales in cazul pacientilor cu multiple fracturi costale fragmentare, un pneumo- sau hemotorax secundar poate coincide cu o anumi-ta schimbare a fragmentelor costale (demonstrata pe radiografii seriate).
La pacientii varstnici sau cu fracturi vechi poate apare tuse severa iritativa sau sen-zatie de constrictie toracica. Aparitia unei fracturi spontane duce cu gandul la o frac-tura pe os patologic (neoplasm metastazat sau hiperparatiroidism).
Diagnosticul de fractura costala se pune pe durerea de tip pleuritic (junghi toracic accentuat de tuse sisau inspir profund), pe durerea in punct fix la palpare si prezenta crepitatiilor. Contuziile toracice pot mima ca simptomatologie fractura. Fracturile in lemn verde nu se asociaza cu separarea fragmentelor si nu se vad initial radiologic (sunt fracturi subperiostale ce apar mai ales la copii). Atunci cand pacientul prezinta 2 sau mai multe fracturi subjacente segmentare, diagnosticul poate fi pus exclusiv clinic. Fracturile de cartilaje si separarea de coaste sau stern nu se vad pe radiografie.
Principalul obiectiv al tratamentului la pacientii cu traumatisme medii si usoare este combaterea durerii. Se evita munca fizica, nu se aplica bandaj compresiv (cu exceptia celor foarte tineri). Se folosesc analgezice orale, blocarea nervilor intercostali prin in-jectare locala a unui anestezic sau asocierea acestor doua metode. Se mai pot asocia fluidificante de secretii. Se contraindica antitusivele.
Orice traumatism inchis localizat pe peretele anterior toracic poate determina fractura sternului (singura sau asociata cu fracturi costale). Cel mai frecvent sunt fracturi transversale si apar mai ales in corpul sternal sau langa jonctiunea cu manubriul. Sunt fracturi foarte dureroase. Diagnosticul se pune clinic si radiografic. Importanta unui diagnostic corect consta in posibilitatea determinarii leziunilor subjacente (inima). In absenta altei afectari majore, se combate durerea si se monitorizeaza clinic afectarea respiratorie. La pacientii cu functie pulmonara compromisa sau instabilitate a frag-mentelor se face ventilatie cu presiune pozitiva si stabilizarea fragmentelor. In cazul persistentei durerii trebuie cautat un eventualcalus vicios sau deplasare persistenta a fragmentului proximal → se practica reducere.
Sangerarea intratoracica apare in orice forma de traumatism toracic ce intereseaza pleura parietala. Hemotoraxul se dezvolta pe timpul traumatismului, dar poate conti-nua pe parcursul mai multor zile. Uneori, un hematom extrapleural se poate rupe in cavitatea pleurala, simuland o sangerare intarziata. Sangerarea pulmonara ca rezultat al fracturilor costale, al injungherii sau impuscarii se opreste, in general, inainte de pierderea unui volum prea mare de sange care sa oblige la toracotomie.
Miscarea diafragmului si a structurilor toracice poate cauza defibrinarea sangelui existent in cavitatea pleurala → cheagul este de obicei incomplet (sange lacat). In ca-zul drenajului pleural, cateterul se poate infunda cu cheaguri de sange. Enzimele pleurale incep sa produca liza cheagului la cateva ore dupa oprirea sangerarii, acest
proces de hemoliza insotindu-se de fragmentare proteica cu crestere a presiunii colo-id-osmotice ce determina aparitia unui transsudat pleural care in absenta unui drenaj corespunzator produce compresie pulmonara si balans mediastinal.
In diagnosticul pacientului cu hemotorax traumatic are mare importanta evaluarea di-mensiunii sangerarii, a caracterului sau continuu sau nu, iar in situatia opririi ei trebuie evaluat momentul cand trebuie actionat pentru indepartarea cheagului. Extinderea hemotoraxului poate fi apreciata in functie de tipul si extensia traumatis-mului, prezenta sau nu a semnelor clinice de sangerare, existenta semnelor clinice si radiologice care orienteaza asupra prezentei de lichid in cavitatea pleurala. Radiografia in decubit lateral poate sa confirme diagnosticul de hemotorax si sa ghi-deze un eventual drenaj. Un hemotorax mic (opacifierea radiologica a sinusului cos-todiafragmatic) nu trebuie initial tratat, ci monitorizat prin radiografii seriate in vederea stabilirii oportunitatii unui drenaj pleural in cazul cand sangerarea continua. Daca hemotoraxul depaseste santul costofrenic sau se asociaza unui pneumotorax → se impune instalarea a unul sau mai multe catetere in spatiile intercostale 7, 8 si 9 pe linia axilara posterioara. Uneori este necesara realizarea unui drenaj etans sau chiar aspirativ pentru inlaturarea cheagurilor (infundarea tuburilor de dren predispune la in-fectie, mai ales in cazul unui hemotorax format prin traumatism deschis care se poate transforma in empiem; in plus, cheagurile restante se organizeaza fibros, ducand la aparitia unui fibrotorax); toracotomia ca masura de prima intentie reduce rata empiemelor si timpul de spitalizare. Continuarea sangerarii si lipsa formarii de cheaguri obliga la efectuarea interventiei chirurgicale pentru a identifica sursa sangerarii.
In caz de traumatisme mici penetrante ale traheei intratoracice si bronhiilor mari se practica traheostomie si decompresie pleurala. Injuriile asociate defectului parietal bronsic necesita explorare operatorie si reparare. Traheostomia este necesara pentru a preveni cresterea masiva a presiunii in trahee si a permite ingrijirea postoperatorie a traheei; se evita ventilatia asistata cu presiuni pozitive. Traumatismele penetrante ale bronhiilor lobare sau segmentare seamana ca tablou clinic cu afectarea segmentelor proximale bronsice. Pneumotoraxul bilateral este rar → principala problema o repre-zinta descoperirea sursei de aer si confirmarea leziunii bronsice asociate. Pierderea de aer prin bronhia afectata se opreste curand dupa introducerea unui cateter intercos-tal local. Diagnosticul definitiv poate fi intarziat in cazul incetarii scurgerii de aer consecutiv obstruarii bronhiei prin cheaguri sanguine sau mucus (in aceste conditii apare atelectazie pulmonara lobara sau segmentara rezistenta la metodele conser-vative de reexpansionare); in absenta infectiei, bronhia se poate vindeca cu obstructie sau stenoza, iar atelectazia poate persista (repararea operatorie a bronhiei lezate poate fi realizata chiar dupa mai multi ani de la ani traumatism). Supraadaugarea infectiei duce la aparitie de pneumonie, bronsiectazie distala si empiem → se impune rezectia bronsica si a segmentului sau lobului pulmonar afectat.
Plamanii au o capacitate deosebita de a tolera traumatismele inchise sau deschise fara
efecte secundare pe termen lung. Orice obiect penetrant ce traverseaza pleura produce un grad de pneumotorax. Dilacerarea tesuturilor determina sangerare care inceteaza ulterior pe masura aparitiei edemului si a cheagurilor sanguine in plaga. Gloantele cu calibru si viteza mica ce trec prin periferia plamanului produc rani superficiale fara imagine radiologica, spre deosebire de cele cu viteza mare ce produc rani pulmonare ireversibile.
Tratament: drenaj pleural prin montarea a cel putin un cateter intercostal, dozare a ga-zelor sanguine, explorare functionala pulmonara (evaluare a impactului traumatismu-lui asupra schimburilor pulmonare); ventilatia asistata si toracotomia (cu scop hemo-static sau ablativ in caz de afectare pulmonara ireversibila) → rareori necesare.
a) Contuzia pulmonara este consecinta unui traumatism inchis al plamanului repre-zentat cel mai adesea de: decelerare rapida a toracelui la contactul cu volanul, cadere de la inaltime, explozii; in timp ce la tineri se poate produce contuzie pulmonara severa prin traumatism forte al peretelui toracic cu fracturi minime de coaste sau stern, la varstnici se asociaza cel mai frecvent cu multiple fracturi ale cutiei toracice.
Plamanul contuzionat se caracterizeaza prin efractii capilare, hemoragie intraalveola-ra si interstitiala, edem, obstructie a cailor aeriene inferioare si infiltrat leucocitar. Ra-diografiile toracice seriate facute imediat dupa traumatism arata un infiltrat flou care progreseaza ca extensie si densitate in primele 24-48 ore; posibila afectare marcata a functiei pulmonare si in cazul localizarii contuziei la o mica arie pulmonara (se des-crie si un efect de contralovitura ce amplifica lezarea parenchimatoasa); efect negativ pe complianta pulmonara, cu hipoxie progresiva. Contuzia pulmonara face parte din-tr-un traumatism toracic major ce mai cuprinde una sau mai multe fracturi ale cutiei toracice, pneumotorax si hemotorax (chiar daca nu este prezent initial, pneumoto-raxul se dezvolta prin dilacerarea plamanului contuzionat). Clinica si radiologia suge-reaza o afectare toracica severa, dar nu fac diferenta intre un pacient cu dilacerare pulmonara si unul cu contuzie pulmonara si hemotorax asociat. Hemoragia continua si necontrolata, ca si efractia de cai aeriene, impun toracotomia de urgenta, eventual cu rezectie pulmonara.
Urmarirea evolutiei contuziei pulmonare trebuie sa contina monitorizarea schimburi-lor pulmonare si dozarea gazelor sanguine. Unii dintre pacienti necesita ventilatie asistata initiala temporara cu intubatie oro-sau nasotraheala. Ventilatia artificiala tre-
buie introdusa inainte de aparitia decompensarii cardiopulmonare si nu se recomanda a se mentine mai mult de 48-72 ore.
Criterii de instituire a ventilatiei asistate:
|
Functia |
Valori normale |
Ventilatie asistata ! |
|
Mecanica pulmonara: rata respiratorie capacitatea vitala [mL/kg] forta inspiratorie maxima [cm H2O] (valori negative) |
|
> 35 < 15 < 25-35 |
|
Schimburile gazoase: PaO2 [torr] diferenta de presiune O2 arteriolar-alveolar [torr] PaCO2 [torr] spatiul mort |
< 65-70 (O2 adaugat) > 350 > 50 > 0,6 |
b) Insuficienta pulmonara posttraumatica
La pacientii cu trauma toracica majora se poate dezvolta o insuficienta respiratorie acuta → este important sa se monitorizeze schimburile pulmonare si ventilatia, im-preuna cu dozarea gazelor sanguine si explorarile functionale pulmonare. Indeosebi pacientii care au suferit multiple traumatisme pot dezvolta un sindrom de detresa respiratorie (plaman umed, plaman de toc, atelectazie congestiva, Acute Respiratory Distress Syndrome [ARDS]), in functie de extinderea traumatismului toracic. Exista si alte cauze (leziuni inhalatorii, atelectazie simpla, contuzie pumonara, embolie gra-soasa, pneumonie, pneumotorax, edem pulmonar, embolism pulmonar) ce pot justifi-ca aparitia insuficientei respiratorii acute in absenta instalarii ARDS (Blaisdell si Lewis au demonstrat ca sindromul de detresa respiratorie este similar cu embolia gra-soasa si are manifestari pulmonare, neurologice si sistemice; manifestarile pulmonare sunt reprezentate de dispnee, tahicardie, febra si cianoza, fiind primele care apar la 24-36 ore de la traumatism).
Este greu de precizat in cazul pacientilor cu traumatism toracic sever proportia in care participa la insuficienta respiratorie trauma si ARDS. Tratamentul ARDS se bazeaza pe corectarea cauzelor directe si monitorizare pentru a recunoaste din timp insuficien-ta pulmonara. Radiologic, in ARDS apar infiltrate pulmonare difuze ce ulterior con-flueaza; modificarile aparute pe radiografiile seriate, asociate celor ale functiei pul-monare, sugereaza o leziune pulmonara progresiva.
Tratamentul consta in mentinerea functiei cardiovasculare si instituirea prompta a ventilatiei asistate. Umplerea patului vascular e dificila datorita cresterii permeabili-tatii capilare in toate ariile afectate. Monitorizarea presiunii venoase centrale este minimum de ghidare pentru terapia cu fluide si diuretice, iar sonda Swan-Ganz (pentru presiunea in atriul stang si artera pulmonara) este suverana prin informatiile furnizate. Terapia cu steroizi nu trebuie sa fie intarziata pana cand pacientul intra intr-o stare ireversibila ce tinde spre insuficienta respiratorie progresiva; se folosesc doze (30mg/kg corp) de Metilprednisolon I.V. la 6 ore timp de 4 de ore in asociere cu ventilatie asistata.
I. DEFINITIE
Pleurezia purulenta este un proces inflamator supurativ al pleurei cu acumulare de puroi in cavitatea pleurala. Se caracterizeaza evolutiv prin absenta tendintei de resorbtie si vindecare spontana.
Evolutia afectiunii depinde de o serie de factori ca: tipul de germen si sensibilitatea lui la antibiotice, varsta bolnavului, terenul bolnavului, eventualele tare organice, starea plamanului subiacent, precocitatea diagnosticului si corectitudinea tratamentu-lui.
Notiunea de empiem pleural se defineste ca entitatea clinica radiologica si terapeu-tica reprezentata de complicatia septica a cavitatii pleurale, spatiului extrapleural si peretelui toracic.
II. CLASIFICARE
a) Etiologica:
- pleurezii purulente netuberculoase (produse de flora microbiana nespecifica);
- pleurezii purulente tuberculoase (urmarea unei infectii cu bacil tuberculos).
b) Evolutiva → pleureziile purulente netuberculoase se clasifica in:
acute → manifestate prin semne clinice zgomotoase (local si general);
cronice → cu semne clinice mai sterse, de obicei aparute ca urmare a unei pleu-rezii purulente acute.
N.B.: Pleureziile purulente tuberculoase evolueaza ca un proces cronic inca de la inceput !
A. PLEUREZIA PURULENTA ACUTA
1. Etiopatogenie:
Cauze determinante
- agenti microbieni: streptococ (mai ales la adult), stafilococ (mai ales la copii), pneu-mococ, enterococ, E.coli, etc.;
- traumatisme toracice deschise (penetrante sau perforante), mai ales in cadrul acci-dentelor;
- pneumopatii nespecifice: daca pleura este afectata in cursul evolutiei afectiunii pul-monare → pleurezii parapneumonice; daca pleurezia purulenta apare dupa vindeca-rea focarului pneumonic → pleurezii metapneumonice;
- afectiuni pulmonare periferice (abcese, chist hidatic supurat, cancer pulmonar infec-tat) ce se deschid in pleura;
- focare supurative parietale sau de vecinatate care se deschid in pleura (supuratii pa-rietale, adenoflegmoane, abcesee subfrenice);
- unele tratamente medicale (punctii pleurale, pneumotorax terapeutic, drenaj pleural, pneumonectomii, segmentectomii).
Cauze favorizante
- varste extreme (copii, batrani);
- scadere a rezistentei organismului: dupa afectiuni anergizante (gripa, rujeola, febra tifoida, etc.), la bolnavii neoplazici dupa tratamente care scad rezistenta organismu-lui (imunosupresoare, corticoizi, radioterapie);
- tratament incomplet si incorect al unor afectiuni pulmonare (pneumonii, bronho-pneumonii, abcese).
Cai de contaminare pleurala:
- cale limfatica (transmite infectia de la organele vecine);
- calea hematogena (din focare de la distanta in cursul septicemiilor);
- cale directa: insamantare de la un focar din vecinatate prin deschiderea unor colectii purulente in pleura sau ca urmare a traumatismelor.
Clasificare:
- pleurezie purulenta acuta primitiva → foarte rar;
- pleurezie purulenta acuta secundara: se datoreaza unor afectiuni pulmonare septice sau altor focare septice de vecinatate sau de la distanta:
a) infectii ale peretelui toracic: abcese parietale, abcese mamare, plagi infectate, punctii pleurale, interventii chirurgicale pe torace;
b) infectii ale parenchimului pulmonar: pneumonii, bronhopneumonii, bronsiectazii, abcese pulmonare;
c) infectii mediastinale cu punct de plecare esofagian (cancer esofagiene, abces peri-esofagian), pericardic (pericardita supurata), etc.;
d) infectii abdominale: abces subfrenic, flegmon perirenal, abces hepatic, peritonita generalizata, pancreatita acuta, etc..
Evolutie:
- in prezenta diagnosticului si tratamentului corect si in timp util, local si general → obisnuit se produce vindecare completa;
- in absenta diagnosticului si tratamentului corect si complet → agravare a maladiei cu febra mare, alterare a starii generale, stare toxico-septica, deces (favorizat de un teren fragil prealabil al bolnavului: diabet, etc.); in caz de teren mai rezistent si/sau germeni mai putin virulenti → inchistare si cronicizare (in aceasta situatie semnele generale se amendeaza treptat).
Stadii evolutive:
1. Stadiu de difuziune caracterizata prin aparitia puroiului si raspandirea lui in toata cavitatea pleurala; puroiul este fluid si sarac in fibrina, iar aderentele sunt slabe.
2. Stadiu de abcedare sau colectare: se instaleaza in cateva zile / saptamani si se ca-racterizeaza prin ingrosarea pleurei viscerale si parietale care devine rigida si indeparteaza plamanul de perete; puroiul are consistenta mai crescuta si apar ade-rente care delimiteaza zona in care s-a adunat puroiul; de obicei se produce agrava-re a leziunilor pulmonare cu aparitie de gangrena sau fistule pleuro-bronsice; apar leziuni parietale: edem, roseata, adenopatie intercostala si axilara pana la adeno-flegmoane.
3. Stadiu de inchistare (se produce cronicizare a unei plerezii purulente acute netrata-te sau tratate incorect): punga pleurala constituita in stadiul precedent se ingroasa si devine rigida, pe suprafata ei apar zone de necroza ce se pot calcifica, puroiul e gros, plamanul este intins spre mediastin si apare retractia hemitoracelui bolnav.
Anamneza evidentiaza posibilele afectiuni pulmonare, parietale sau de la distanta, cat si eventualele traumatisme toracice, drept posibile cauze ale supuratiei pleurale.
In perioada de stare sunt prezente intotdeauna semne generale zgomotoase: febra (39-400C), frisoane, puls acelerat, tensiune arteriala scazuta; in cazurile grave → colaps, anorexie, adinamie, paloare, scadere ponderala.
Semne locale:
- dureri toracice (junghi toracic);
- tuse uscata iritativa;
- dispnee in functie de cantitatea de puroi din pleura si de interesarea parenchimului pulmonar subiacent;
- cianoza (atunci cand apare insuficienta respiratorie);
- vomica: apare tardiv ca urmare a instalarii unei fistule bronhopleurale;
- tegumentul hemitoracelui respectiv este lucios, cu desen vascular subcutanat accen-tuat, edematiat, hiperemic; spatiile inercostale pot prezenta pulsatii la fiecare sistola cardiaca, situatie denumita empiem pulsatil;
- hiperestezie cutanata ca urmare a iritatiei receptorilor pleurei parietale;
- la nivelul hemitoracelui afectat sau in zona de inchistare a puroiului → murmur ve-zicular diminuat sau disparut, ampliatii costale diminuate, matitate la percutie.
Paraclinic:
- radiografie toracopulmonara fata / profil: este suficienta pentru precizarea diagnosti-cului numai in stadiul de abcedare si inchistare; in stadiul de difuziune se observa doar imagini neomogene bazale sau voalare difuza a campurilor pulmonare; tomo-grafia poate evidentia leziunile pulmonare subiacente; in stadiul de abcedare apar imagini omogene bine delimitate; dupa punctie se pot evidentia imagini hidroaerice;
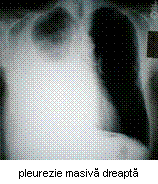
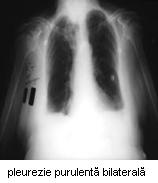
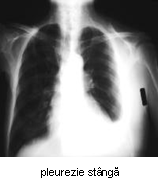
- punctia pleurala efectuata in spatiul 8-9 intercostal sau in plina matitate (in stadiul de abcedare) extrage puroi, ceea ce precizeaza diagnosticul; materialul recoltat se trimite la laborator pentru identificarea germenului si a sensibilitatii sale la anti-biotice;
- examenele de laborator arata: leucocitoza cu neutrofilie, crestere a VSH;
- examenul sputei si examenul bronhoscopic cu analiza bronhoaspiratului: pot aduce date asupra etiologiei.
Topografic se descriu pleurezii purulente ale marii cavitati si pleurezii purulente inchistate. Pleurezii purulente inchistate sunt acelea care de la inceput se dezvolta intr-un spatiu pleural delimitat de o simfiza pleurala veche preexistenta ce poate fi si de natura tbc. Alteori, insa, inchistarea este secundara unei faze initiale generalizate, mai ales in cazul pleureziilor produse de pneumococ unde, datorita fibrinogenezei specifice acestor microbi, se produce localizare intr-un teritoriu bine delimitat cu inchistare. Simptomatologia pleureziilor purulente inchistate este determinata si de pozitia anatomotopografica a colectiei:
- pleurezii interlobare: sunt pleurezii inchistate in scizuri care clinic prezinta febra si durere iradiata la perete, la nivelul de proiectie al scizurii alterate; la percutie se poate constata matitate suspendata sub forma de banda, cuprinsa intre varf si baza; examenul radioclinic complet fata / profil si tomografic arata opacitate in general triunghiulara sau rotunda; examenul radiologic de profil este mai edificator, locali-zand opacitatea la nivelul de proiectie al scizurilor; pleureziile purulente interlobare sunt provocate mai ales de pneumococ, fiind mai des metapneumonice;
- pleurezii diafragmatice: sunt inflamatii situate intre baza plamanului si cupola dia-fragmatica; simptomatologia lor clinica preteaza la confuzii cu abdomenul acut si angina pectorala (este durere vie situata la baza hemitoracelui respectiv determinand pozitie antalgica, asezat sau in flexie anterioara, a trunchiului); matitatea hepatica in localizarile din dreapta este marita inspre torace iar in stanga spatiul lui Traube este disparut; diafragmul fiind un muschi respirator important, poate apare dispnee, iar tusea este insotita de sughit; semne radiologice discrete (imobilitate a diafragmului si stergere a sinusului costodiafragmatic); diagnostic posibil si ecografic; diagnostic diferential dificil cu abcesul subfrenic;
- pleurezii axilare: sunt rare; localizate in partea mijlocie a marii cavitati pe linia axilara posterioara; clinic → matitate suspendata, radiologic → opacitate omogena fusiforma sau rotunjita, bine delimitata, cu localizarea amintita;
- pleurezii apicale: sunt rare; radiologic → opacitate omogena cu convexitate inferioara; posibila confuzie cu tbc, abces pulmonar, chist hidatic;
- pleurezii mediastinale: localizate in mediastinul anterior sau mai frecvent posterior (pe aici trec conductele aeriene si digestive prin intermediul carora se poate face infectarea acestor regiuni); sunt datorate cel mai frecvent unor cauze esofagiene (traumatisme esofagiene, postesofagite, corpi straini esofagieni, etc.); formele supraacute realizeaza un sindrom mediastinal dramatic, cu durere retrosternala, dispnee astmatiforma, tuse, cianoza prin compresiuni traheo-bronsice; cateodata apar aritmii sau disfagie; radiologic pleureziile situate in mediastinul posterior realizeaza imaginea clasica triunghiulara, paracardiaca, cu baza la diafragm; cele situate in mediastinul anterior realizeaza opacitate mai convexa.
Tratament:
Tratament medical (indicat in fazele acute ale bolii si pentru pregatirea preoperato-
rie a bolnavului):
- tratament general: antibioticoterapie parenterala, reechilibrare volemica, hidroelec-trolitica si nutritiva, vitaminoterapie, tratament simptomatic (analgetice, fluidificante ale secretiilor bronsice, gimnastica respiratorie);
- tratament local: toracocenteza de golire cu trocare speciale sau aspiratoare urmata de spalatura pleurala cu ser fiziologic steril si solutie de antibiotice; se pot adauga Streptokinaza sau Chemotripsina in pleura.
Tratament chirurgical → indicat in starea de abcedare cand peretii pungii sunt destul de rigizi dar se mentin elastici pentru a permite apropierea pulmonului de perete cat si in starea de inchistare; in starea de difuziune este exceptional.
Metode de tratament chirurgical:
- pleurotomie minima in spatiul intercostal, sub anestezie locala, cu plasare a unei sonde Pezzer si drenaj inchis tip Bclre;
- pleurotomie larga (cu sau fara rezectie de coasta) sub anestezie generala → indicata in cazurile cu depozite de fibrina, false membrane si aderente;
- decorticare pleuropulmonara: necesara in cazurile avansate inchistate cu ingrosari pleurale si in empiemele cronice cu leziuni pulmonare;
- operatii parietale (toracoplastii) → in cazurile cu deteriorare grava a functiei respi-ratorii.
Urmeaza unei pleurezii purulente acute care tratata medical sau prin pleurotomie nu s-a vindecat; i se mai spune si "cavitate ramasa dupa empiem".
Cauzele care duc la cronicizarea unei pleurezii purulente acute
- tratament medical efectuat tardiv, incomplet sau incorect;
- defecte de drenaj: aplicare tardiva fara aspiratie sau intrerupere prea devreme;
- instalare a unei fistule bronho-pulmonare sau pleuro-parietale;
- retentie de corpi straini intrapleurali (tub de dren, comprese, sechestru osos);
- daca dupa 6-8 saptamani de tratament medico-chirurgical nu exista semne de vinde-care a unei pleurezii acute → se considera ca s-a cronicizat.
- febra cu aspect neregulat in raport cu acumularea si evacuarea de puroi;
- tuse cu expectoratie matinala, care scade cantitativ in perioada febrila si creste apoi, dupa care febra scade;
- tegumente palide, uscate, edeme ale gambelor, apetit diminuat si scadere ponderala;
- retractie a hemitoracelui respectiv;
- posibile fistule pleuroparietale prin care se scurge puroi in peretele din jur edematiat si infiltrat.
a) Investigatii imagistice:
- radiografie toracopulmonara: arata retractie parietala, leziuni de osteita, pozitia pun-gii de empiem cu nivel hidroaeric;
- radiografie cu substanta de contrast (Lipiodol): poate arata existenta fistulelor bron-hopleurale.
- leucocitoza cu monocitoza si limfocitoza, VSH crescut, eventual anemie;
- examene bacteriologice: evidentiaza germenul si sensibilitatea sa la antibiotic (ma-terial obtinut prin punctie pleurala, prin bronhoscopie sau prin pleuroscopie);
- pleuroscopie prin orificiul fistulei: poate arata prezenta unui corp strain in cavitate.
Tratament → numai chirurgical: se practica refacerea drenajului prin largirea lui, re-pozitionarea drenului, montarea drenajului aspirativ, modificarea retelei de antibioti-ce introduse pentru spalatura pleurala; decorticarea pleurala atat parietala cat si visce-rala se indica in evolutia indelungata cu ingrosari pleurale si edificari ale peretilor pungii; toracoplastiile se efectueaza in cazuri grave pentru desfiintarea unei cavitati restante care nu poate fi redusa prin alte metode.
Sunt supuratii pleurale cronice ce au drept agent etiologic bacilul Koch.
Cauze determinante:
- infectia tuberculoasa pulmonara sau pleurala primitiva (abcesul rece pleural);
- piopneumotorax bacilar prin perforarea unei caverne;
- pneumotorax efectuat in scop terapeutic, care se transforma ulterior in pleurezie pu-rulenta tbc;
- tuberculizarea unei pungi reziduale de pleurezie serofibrinoasa;
- dupa toracoplastii sau dupa rezectii pulmonare pentru tbc.
Mecanismul afectarii pleurei:
- pe cale limfatica sau directa (din focarul tuberculos);
- pe cale hematogena → mult mai rar.
Anatomie patologica:
- in cazul asa zisului "abces rece pleural" este vorba de o cavitate redusa de volum, cu pereti ingrosati, formati din pleura tuberculizata care realizeaza o adevarata "caver-na pleurala" plina cu magma purulenta, groasa, sterila sau in care se gasesc bacili Koch; poate perfora in marea cavitate, fistuliza la perete sau persista ca atare, ani in-delungati, fara semne manifeste;
- in cazul pleureziei purulente tbc secundare, prin deschiderea unui focar tuberculos in pleura sau in urma unor manevre terapeutice, invadarea pleurei se face cu semne zgomotoase, dupa care se produc edem, infiltrare si ingrosare a pleurei; puroi bogat in fibrina.
Debut lent cu evolutie stearsa in formele primitive, debut brutal cu febra si stare sep-tica in cele secundare. Stare generala intotdeauna interesata: febra, adinamie, scadere
ponderala pana la cachexie. Semne functionale de tbc prezente: astenie, inapetenta, tuse seaca; se adauga semnele suferintei pleurale (dispnee, cianoza, dureri difuze).
Semnele obiective sunt asemanatoare oricarui revarsat pleural, dar cu anumite parti-cularitati:
- retractii ale hemitoracelui respectiv cu micsorare a spatiilor intercostale;
- noduli de inoculare tuberculoasa, la perete, ca urmare a punctiilor parietale repetate, realizand "parietita";
- existenta unor fistule pleuro-parietale;
- sindrom de supuratie pulmonara asociat sindromului pleural;
- semne de insuficienta respiratorie.
Explorari paraclinice:
- examenele radiologice apreciaza starea plamanilor, sediul si intinderea pungii pleu-rale, rigiditatea peretelui, etc.;
- examenele de laborator pot evidentia bK in sputa sau in puroiul obtinute prin punc-tie sau din fistula.
Dignostic:
- dignostic pozitiv: antecedente tuberculoase + semne clinice de revarsat pleural + punctie pleurala si examen bacteriologic al lichidului de punctie;
- diagnostic diferential → cu pleurezia purulenta acuta netuberculoasa si alte afectiuni asemanatoare.
Complicatii → frecvente, reprezentate de: empiem de "necesitate", fistule bronho-pleurale, inchistarea pungii si persistenta ei, amiloidoza si cachexie, generalizarea tuberculozei prin prinderea altor viscere.
Prognostic: este bun in cazurile de infectie primitiva dar se agraveaza pe parcurs odata cu aparitia complicatiilor.
Tratament:
Tratament medical: este asemanator cu cel al tuberculozei pulmonare si consta in administratre de tuberculostatice (conform schemelor stabilite, utilizand streptomici-na, HIN, Sinerdol, etc.), vitaminoterapie (B, C, D), alimentatie hipercalorica; in plus, se foloseste toracocenteza de golire urmata de introducerea unor medicamente tuberculostatice in pleura, asociate cu spalaturi pleurale si cu enzime proteolitice.
Tratamentul chirurgical este indicat cand tratamentul medical nu a dat rezultate, pentru a nu se ingrosa pleura; in functie de gravitatea leziunilor se poate recurge la:
- decorticari pleuro-pulmonare;
- toracoplastii posibil asociate cu toracectomii in cazul unor pungi pleurale mari com-plicate cu fistule joase;
- pleuropneumonectomii in cazul leziunilor pleurale asociate cu leziuni parenchima-toase care au compromis pulmonul.
Datorita scaderii ratei tuberculozei pulmonare, depistarii precoce a bolii si eficacitatii tratamentului tuberculostatic, interventiile chirurgicale sunt tot mai rare.
Boala hidatica este o parazitoza in care omul reprezinta o gazda intermediara acci-dentala. Localizarea pulmonara a chistului hidatic este a doua ca frecventa dupa localizarea hepatica.
I. ETIOPATOGENIE
Parazitul, care face parte din clasa cestodelor, prezinta doua specii patogene pentru om:
- Taenia Echinococcus granulosus → hidatidoza uniloculara (chist hidatic, echinoco-coza), mai frecvent intalnita, cu leziuni bine circumscrise si potential invaziv local redus;
- Taenia Echinococcus multilocularis → hidatidoza maligna (multiloculara, alveola-ra), mai rara (apare mai ales in Canada, Rusia, etc.), realizeaza leziuni multiloculare (alveolare) cu potential invaziv si recidivant crescut.
Ciclul de viata al parazitului presupune existenta in stare adulta si stare larvara (intermediara):
- in stare adulta viermele [taenia] de mici dimensiuni (5 mm) traieste in intestinul subtire al cainelui, lupului, coiotului, vulpii (gazde primare), fiind constituit din trei parti: scolex, gat, strobila (formata din 3 proglote, dintre care ultima contine cateva sute de oua = embriofori); fiecare ou contine in interior un embrion hexacant denumit astfel datorita celor 6 carlige pe care le poseda;
- in stare larvara parazitul se prezinta sub forma chistica = chist hidatic situat in or-gane parenchimatoase de obicei ale ierbivorelor si in mod accidental ale omului.
Hidatida (chistul) are forma sferica si continut lichidian [lichid hidatic], peretele sau fiind format din urmatoarele straturi:
perichist = tesut modificat reactiv al organului gazda;
membrana externa (cuticula), laminata, anhista (lipsita de celuraritate), elastica, al-bicioasa, bagata in polizaharide, permeabila pentru ioni, apa, uree;
strat intern (membrana proligera sau germinativa) = membrana granuloasa, subti-re, foarte putin rezistenta; din ea se dezvolta catre exterior cuticula iar spre interior prin inmugurire veziculele proligere, veziculele " fiice" si lichidul hidatic:
lichidul hidatic, comparat cu "apa de stanca", este clar, incolor, inodor, cu pH neutru si concentratie in Na+, K+, Cl- asemanatoare celei serice;
veziculele proligere contin scolecsi si au membrana germinativa la exterior si membrana cuticulara la interior;
veziculele fiice apar prin vezicularea proto-scolecsilor sau diminuarea veziculelor proligere si au structura identica cu a chistului matern; acestea se sedimenteaza pe fundul chistului impreuna cu scolecsii liberii formand "nisipul hidatic"; lichidul hidatic are rol de a asigura nutritia elementelor germinative.
Evolutia parazitului parcurge doua cicluri:
Marele ciclu echinococic: gazda primara (cainele - in particular) evacueaza in mediul extern prin fecale ultima proglota a viermelui care se rupe de scolecs → eliberare a oualelor; gazda intermediara (ierbivore - in particular oile si in mod ac-cidental omul), ingera ouale din vegetalele contaminate → sucurile digestive elibereaza embrionul hexacant din ou si acesta traverseaza bariera interna, patrun-zand prin circulatia portala in ficat; parazitii care depasesc filtrul hepatic intra prin VCI in inima dreapta si ulterior in plamani unde se pot fixa; daca se depaseste si bariera pulmonara, parazitii intra in marea circulatie putandu-se fixa in oricare din organele parenchimatoase (inima, splina, creier, etc.) sau oase; marele ciclu echi-nococic se incheie atunci cand aceste organe parazitate sunt ingerate de animalele care reprezinta gazda primara.
Micul ciclu echinococic reprezinta o alta modalitate de reproducere a parazitului, aparand atunci cand ciclul hidatic se sparge cu eliberare in tesuturile gazdei intermediare a unei multimi de scolcsi ce au posibilitatea de a se transforma direct in chist hidatic; astfel apare echinococoza pulmonara secundara.
Din punct de vedere patogenic echinococoza poate fi deci de doua feluri:
a. primitiva: survine in urma dezvoltarii locale a unui embrion haxacant introdus din mediul exterior, cu formare a chistului hidatic primitiv;
b. secundara: se produce pe cale bronhogena (spargere accidentala a chistului hidatic pulmonar primitiv) sau pe cale hematogena (rupere a chistului situat in inima dreapta, cu antrenare a scolecsilor in circulatia pulmonara).
Echinococoza secundara pleurala se produce prin deschiderea in cavitatea pleurala a unui chist hidatic pulmonar → producere de hidatidotorax, hidatidopneumotorax, piopneumoto-rax.
Calea de transmitere este in majoritatea cazurilor digestiva, aparitia chistului hidatic pulmonar impunand existenta unei bariere hepatice ce trebuie depasita; au fost insa sugerate si alte cai de transmitere, tinand cont de faptul ca exista chiste hidatice pulmonare fara evidentiere a unui chist hepatic → cai alternative:
- patrundere a chistului prin limfaticele tubului digestiv → duct toracic → vena jugu-lara interna → inima dreapta → plaman;
- patrundere prin anastomozele portocave ale spatiului Retzius (coloparietal);
- s-a sugerat si posibilitatea inhalarii prafului bogat in scolecsi.
CLINIC
Semnele si simptomele clinice sunt diferite dupa cum chistul este complicat sau necomplicat:
1. Chist hidatic necomplicat → manifestari clinice dependente de marimea chistului si de localizarea lui periferica sau centrala:
- tuse de obicei neproductiva: expectoratia si starile subfebrile anunta ruptura chistu-lui (la fel in cazul expectoratiei hemoptoice ce poate merge pana la hemoptizie);
- durere toracica in punct fix (la locul de contact al hidatidei cu peretele toracic), exacerbata de inspir;
- dispnee de efort: apare foarte rar, in chiste hidatice gigantice, mai frecvent in hidati-doza multiloculara;
- prurit, eruptii alergice, subfebrilitati, diminuarea amplitudinii respiratorii.
Examenul obiectiv poate gasi urmatoarele: matitate (la percutie), diminuare pana la abolire a murmurului vezicular sau raluri bronsice si frecaturi pleurale (la auscul-tatie).
2. Chistul hidatic complicat:
- vomica hidatica: se produce atunci cand chistul hidatic se rupe intr-o bronsie princi-pala → dupa un efort de tuse se evacueaza lichidul clar ca "apa de stanca", cu gust sarat, uneori cu fragmente de membrana cuticulara cu aspect de albus de ou (se spune ca bolnavul "isi scuipa diagnosticul"); in aceste conditii se poate produce si inundarea arborelui traheobronsic cu dispnee severa si insuficienta respiratorie acu-ta pana la moarte; lichidul obtinut prin vomica la examenul microscopic evidentiaza scolecsi si vezicule "fiice", punand diagnosticul de certitudine;
- rupere a chistului in pleura → clinic apar tuse seaca, durere toracica accentuata de tuse si inspir, dispnee moderata, febra; posibila producere de pneumotorax, hidro-pneumotorax, piopneumotorax.
- ruptura chistului poate determina reactii alergice moderate de genul: urticarie, febra, frison, bronhospasm, pana la soc anafilactic cu moarte.
EXAMENE PARACLINICE
1. Examene de laborator:
- hemograma evidentiaza eozinofilie (este prezenta in orice parazitoza, nefiind speci-fica chistului hidatic); eozinofilia in dinamica (cresterea eozinofilelor) poate fi semn de aparitie a unei complicatii (fisurare, ruptura);
- testul eozinofiliei provocate: se determina eozinofilele inainte si dupa efectuarea IDR Cassoni → in cazul cresterii cu 50% a eozinofiliei testul este considerat pozi-tiv;
- IDR Cassoni: se injecteaza intradermic 0.1 ml solutie de antigen hidatic, cu citire dupa 30 min a rezultatului reactiei cutanate (este considerat pozitiv cand la locul in-jectarii apare o papula de 1-2 cm diametru); reactia are o marja de eroare semnifi-cativa;
- reactia de fixare a complementului Weinberg-Parvu;
- alte teste imunologice: testul Elisa, contraimunoelectroforeza, hemaglutinarea indi-recta, antigenul C (antigen polizaharidic din larva de Echinococus multilocularis → pozitiv in echinococoza alveolara), determinarea de complexe imune circulante si de productie de alpha - si gamma - interferon;
- punctia toracica ghidata ecografic sau radiologic este riscanta;
- examenul sputei si al aspiratului bronsic obtinut prin bronhoscopie evidentiaza ma-terialul hidatic (membrane, vezicule fiice, scolecsi).
2. Investigatii imagistice:
- examenul radiologic in chistul hidatic necomplicat: apare opacitate rotunda sau ova-lara, bine delimitata (ca trasa cu compasul), de intensitate subcostala; in cazul chis-telor gigante, datorita atelectaziei tesutului pulmonar inconjurator, imaginea pierde conturul net; un semn radiologic patognomonic este "respiratia echinococului" (alungirea opacitatii in inspir profund si turtirea sa in expir);
- examenul radiologic in chistul hidatic complicat:
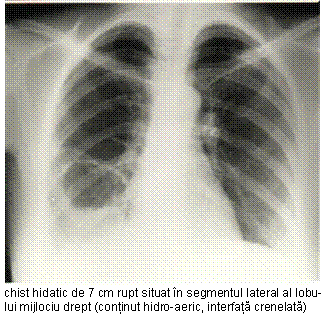 in stadiul de preruptura, fisurarea
bronsica este anun-tata de imaginea semilunara
clara situata la polul superior al opacitatii;
in stadiul de preruptura, fisurarea
bronsica este anun-tata de imaginea semilunara
clara situata la polul superior al opacitatii;
chistul deschis in arborele tra-heobronsic prezinta o cavitate bine conturata cu nivel lichi-dian si suprafata neregulata, ondulata, datorata membranei hidatice; cavitate balonizata dupa evacuarea completa a hidatidei printr-o fistula bron-sica cu rol de supapa unidirec-tionala;
imaginea opaca cu membrana retensionata, imagine de pneumotorax cu opacitate ovalara in fundul de sac posterior sau de hidropneumotorax in cazul rupturii chistului in cavitatea pleurala;
in echinococoza pulmonara secundara apar opacitati multiple in ambele campuri pulmonare;
imagine radiologica de abces pulmonar in cazul chistului hidatic infectat;
imaginea boselata in raport cu diafragmul drept pune problema diagnosticului diferential intre chistul hidatic de dom hepatic si cel de camp pulmonar inferior drept → pneumoperitoneul orienteaza diagnosticul;
- CT toracic: evidentiaza prezenta unuia sau mai multor chisturi hidatice, localizarea, dimensiunea lor, relatia cu viscerele toracice;
- RMN;
- ecografia transtoracica: poate fi utila mai ales in chistele situate in raport cu pleura si peretele toracic atunci cand nu exista o lama aerica periferica care sa impiedice transmiterea ultrasunetelor.
DIAGNOSTIC DIFERENTIAL → se face cu:
- tuberculoza pulmonara: antecedente de tbc, prezenta de bK in sputa, IDR la PPD;
- tumori bronhopulmonare maligne primare sau metastatice: anamneza, citologie a sputei, bronhoscopie, aspect solid si imprecisa delimitare de parenchimul pulmonar alaturat (radiologic), prezenta a adenopatiilor tumorale hilare sau mediastinale;
- tumori pulmonare benigne: hamartom, leiomiom, angiom, neurinom, etc.; radiolo-gic apar ca tumori solide bine delimitate;
- afectiuni congenitale: chist aeric, chist pleuropericardic;
- anevrisme de aorta: pulseaza in ritmul cordului, fiind in continuitate cu umbra aor-tei;
- tumori de mediastin;
- afectiuni pleurale: pleurezie inchistata (in special axilara sau interlobara);
- abces pulmonar: rezultat final al unei suprainfectii, al unei alte leziuni pulmonare (tbc, bula de emfizem infectata, etc.), abces pulmonar metastatic, etc.;
- afectiuni pleurale de alta etiologie: pneumotorax spontan, pleurezii para sau meta pneumonice, pleurezii neoplazice;
- metastaze neoplazice pulmonare → mai ales in cazul echinococozei pulmonare secundare sau echinococozei alveolare;
- mezoteliom pleural difuz (trebuie diferentiat de echinococoza pleurala secundara sau de cea alveolara).
TRATAMENT
a) Tratament conservator: presupune eliminarea parazitului si tratarea cavitatii chisti-ce cu menajarea parenchimului pulmonar functional. Situatia ideala este cea in care se reuseste evacuarea intacta a hidatidei fara deschiderea acesteia, cu reducere a riscului infectiei sau diseminarii secundare. In cazul indepartarii hidatidei dupa punc-tionarea acesteia, trebuie introdusa mai intai intrachistic o solutie paraziticida (alcool absolut, solutie salina hipertona, H2O2) ce inactiveaza elementele fertile ale hidatidei; se pot utiliza si ultrasunete cu frecvente joase (efect bactericid si paraziticid). Opera-tia ideala de excizie a chistului impreuna cu perichistul este aplicabila numai la chis-tele mici periferice (risc de hemoragie din vasele perichistului). Tratamentul cavitatii perichistice se poate face excizand marginile perichistului pana la limita cu tesut sa-natos, lasandu-se astfel cavitatea aplatizata "libera" sa dreneze in cavitatea pleurala la randul ei drenata aspirativ (procedeu indicat in chistele periferice cu fistule bronsice mici). Procedeul Juvara consta in excizia marginilor perichistului cu inchiderea fistu-lei peribronsice prin mioplastie cu fragment muscular intercostal pediculat. Alt proce-deu presupune drenajul bipolar al cavitatii restante si al pleurei cu aspiratie activa in cavitatea pleurala si aspiratie pasiva in perichist. Desfiintarea cavitatii perichistice se poate face si prin burse succesive (metoda capitonajului). Complicatiile pleurale ale hidatidozei se trateaza in functie de starea generala a pacientului: daca starea generala este buna se poate efectua toracotomie cu tratament radical al hidatidozei odata cu la-vajul si drenajul pleural; daca starea generala e alterata se practica evacuarea colectiei pleurale prin pleurotomie minima + antibioticoterabie, urmata de toracotomie cu ex-tirparea membranei hidatice si efectuarea decorticarii pleuropulmonare in timpul doi.
b) Tratament de exereza → indicat doar in anumite cazuri:
- chist hidatic supurat cu pioscleroza importanta;
- supuratii pulmonare consecutive instalarii unei fistule bilio-bronsice;
- de necesitate in cazul unor accidente vasculare importante din cursul tratamentului chirurgical cu viza initial conservatoare;
- lipsa de expansiune a parenchimului pulmonar dupa evacuarea chistului, datorata unor stenoze bronhice secundare importante.
Se practica segmentectomii pana la pneumonectomii. Tratamentul chirurgical de exereza apare necesar mai ales in cursul echinococozei alveolare.
![]()
BIBLIOGRAFIE
![]() Al. Priscu, N. Angelescu - Patologia
toracelui. In "Chirurgie" - vol. I sub redactia lui Al. Priscu.
Editura Didactica si Pedagogica, Bucuresti, 1992.
Al. Priscu, N. Angelescu - Patologia
toracelui. In "Chirurgie" - vol. I sub redactia lui Al. Priscu.
Editura Didactica si Pedagogica, Bucuresti, 1992.
![]() T. Horvath, A.C. Nicodim, I. Cordos - Chistul
hidatic pulmonar. In "Patologie chi-rurgicala pentru admitere in
rezidentiat" - vol. II. Editura Celsius, Bucuresti, 1997.
T. Horvath, A.C. Nicodim, I. Cordos - Chistul
hidatic pulmonar. In "Patologie chi-rurgicala pentru admitere in
rezidentiat" - vol. II. Editura Celsius, Bucuresti, 1997.
![]() Gh. Ionescu, D. Ulmeanu - Patologia
chirurgicala toracica. In "Chirurgie genera-la" sub
redactia lui N. Angelescu si P.D. Andronescu. Editura Medicala,
Bucuresti, 2000.
Gh. Ionescu, D. Ulmeanu - Patologia
chirurgicala toracica. In "Chirurgie genera-la" sub
redactia lui N. Angelescu si P.D. Andronescu. Editura Medicala,
Bucuresti, 2000.
![]() M. Beuran, F.M. Iordache, M.D. Venter - Traumatismele
toracelui. In "Tratat de patologie chirurgicala" sub redactia lui
N. Angelescu. Editura Medicala, Bucuresti, 2001.
M. Beuran, F.M. Iordache, M.D. Venter - Traumatismele
toracelui. In "Tratat de patologie chirurgicala" sub redactia lui
N. Angelescu. Editura Medicala, Bucuresti, 2001.
![]() T. Horvat - Pleureziile purulente. In
"Tratat de patologie chirurgicala" sub redactia lui N. Angelescu. Editura
Medicala, Bucuresti, 2001.
T. Horvat - Pleureziile purulente. In
"Tratat de patologie chirurgicala" sub redactia lui N. Angelescu. Editura
Medicala, Bucuresti, 2001.
![]() B.C. Coman - Chistul hidatic pulmonar.
In "Tratat de patologie chirurgicala" sub redactia lui N. Angelescu.
Editura Medicala, Bucuresti, 2001.
B.C. Coman - Chistul hidatic pulmonar.
In "Tratat de patologie chirurgicala" sub redactia lui N. Angelescu.
Editura Medicala, Bucuresti, 2001.
![]() Stephen Westaby - Thoracic Trauma. In
"Oxford Textbook of Surgery". Oxford University Press Inc., New York, 1994.
Stephen Westaby - Thoracic Trauma. In
"Oxford Textbook of Surgery". Oxford University Press Inc., New York, 1994.
![]() Stewart M. Scott, M.D., Timothy Takaro, M.D. -
The pleura and empyema. In "Sabiston's Textbook of Surgery" - 15th
Edition. W. B. Saunders Company, Phila-delphia, 1997.
Stewart M. Scott, M.D., Timothy Takaro, M.D. -
The pleura and empyema. In "Sabiston's Textbook of Surgery" - 15th
Edition. W. B. Saunders Company, Phila-delphia, 1997.
![]() Thomas C. King, Craig R. Smith - Chest wall, Pleura, Lung and Mediastinum. In "Schwartz's Principles of
Surgery" - 6th Edition. McGraw-Hill Inc., New York, 1994.
Thomas C. King, Craig R. Smith - Chest wall, Pleura, Lung and Mediastinum. In "Schwartz's Principles of
Surgery" - 6th Edition. McGraw-Hill Inc., New York, 1994.
![]() Peter L.Williams, Roger Warwick, Mary Dyson,
Lawrence H.Bannister - The tho-racic cavity and heart. In "Gray's
Anatomy" - 37th Edition. ELBS Churchill Li-vingstone, London, 1993.
Peter L.Williams, Roger Warwick, Mary Dyson,
Lawrence H.Bannister - The tho-racic cavity and heart. In "Gray's
Anatomy" - 37th Edition. ELBS Churchill Li-vingstone, London, 1993.
![]() M. Vlad - Anatomia chirurgicala a
toracelui. In "Tratat de patologie chirurgicala" sub redactia lui
N. Angelescu. Editura Medicala, Bucuresti, 2001.
M. Vlad - Anatomia chirurgicala a
toracelui. In "Tratat de patologie chirurgicala" sub redactia lui
N. Angelescu. Editura Medicala, Bucuresti, 2001.

|
Politica de confidentialitate | Termeni si conditii de utilizare |

Vizualizari: 34061
Importanta: ![]()
Termeni si conditii de utilizare | Contact
© SCRIGROUP 2024 . All rights reserved