| CATEGORII DOCUMENTE |
| Alimentatie nutritie | Asistenta sociala | Cosmetica frumusete | Logopedie | Retete culinare | Sport |
Placenta , lichidul amniotic si cordonul ombilical
Morfologic, placenta consta dintr-o parte fetala ce se dezvolta din chorion , si o parte materna, derivata din endometrul transformat decidual. Partea fetala este compusa din placa choriala si vili chorionici; cea materna din placa deciduala ce provine din decidua bazala .
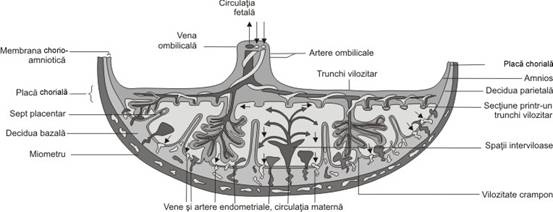
Fig. nr.204. Schema placentei mature ( adaptat dupa Moore [10])
La ecografia de rutina, placenta este obligatoriu evaluata alaturi de structurile fetale, dar ecografia "tintita" a acestui organ extracorporeal fetal are urmatoarele indicatii :
hemoragia uterina (metroragia)
durerea inexplicabila din abdomenul inferior
travaliul prematur, iminenta de nastere prematura
diabetul zaharat
HTA indusa de sarcina
sarcina multipla
suspiciunea retardului de crestere intrauterina
pozitia fetala anormala
suspiciunea de hidrops fetal
suspiciunea de anomalii de pozitie sau forma placentara
polihidramnios
inaintea unor proceduri invazive (amniocenteza)
Dezvoltarea placentara incepe in a 8-a saptamana de viata intrauterina si ecografic chorion frandosum se distinge clar de chorion laeve, incepand cu aceasta saptamana , prin grosime. Incepand cu sapt. a 10-a, placenta este clar distinsa ca un organ discoid. Placa choriala formeaza interfata dintre placenta si cavitatea amniotica; placa bazala marcheaza limita cu peretele uterin si ambele placi se unesc intr-o zona marginala. Placenta la termen are aprox. 500 g (cca 1/6 din greutatea fetala), o arie bazala de 200 cm2 si o grosime de 1 - 2,5 cm.
Evidentierea ecografica - intre 8 si 20 de saptamani apare omogena, moderat ecogena si granulara, in contrast cu miometrul mai hipoecogen. Dupa 20 saptamani creste numarul lacurilor venoase, ce apar ca arii hipoecogene si de asemenea depozitele calcare - hiperecogene.[14]
Localizare - pe peretele anterior, posterior, lateral sau fundic in mod normal.. Exista si o clasificare [ 14]:
tip I - majoritatea placentei in ½ sup. a cavitatii uterine
tip II - circa ½ din tesutul placentar in ½ inf a cavitatii uterine.
tip III - majoritatea placentei in ½ inf a cavitatii uterine.
In trim. III de sarcina nu se mai poate evalua complet intr-o singura imagine din cauza marimii. Insertia placentara pe peretele posterior poate crea probleme de vizualizare, datorita interpozitiei fetale, sunt necesare sectiuni transversale sau chiar ecografii transvaginale.
Grosimea placentara creste intre 15 si 37 saptamani, apoi scade. Hoddick [5] a gasit maximul de grosime placentara normala 3 cm la 20 saptamani si apoi 4 - 5 cm. Masurarea se face intre placa choriala si interfata placa bazala - miometru. Diametrul placentar mediu este 70 mm la 13 sapt. si 220 mm la termen.
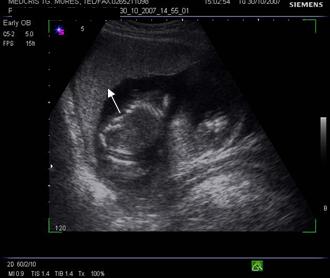
Fig. nr.205. Placenta fundica si posterioara ( normal inserata, cu sageata ) la o sarcina de 16 sapt.
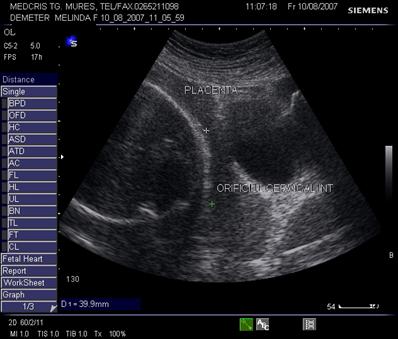
Fig. nr.206. Placenta normal inserata pe peretele anterior uterin , cu marginea sa inferioara la 4 cm de orificiul cervical interin
Gradul de maturatie al placentei
In 1979 Grannum[4] a propus o clasificare evaluand placa choriala, substanta placentara si placa bazala.
grad 0: placa choriala abia schitata, structura interna placentara omogena, granulara, placa bazala fara arii ecogenice;
grad I: placa choriala apare ca o linie subtire, ondulata usor. Arii ecogenice de 1-4 mm apar in substanta placentara, cu axul lung paralel cu placa bazala. Placa bazala nu contine arii ecogenice.
grad II: placa choriala are marcate ondulatii, ce se exdind ca niste septuri incomplete in substanta placentara, fara a ajunge la placa bazala. Ariile ecogenice din substanta placentara sunt mai numeroase si mai mari fata de grd. I, aparand ca linii dense ecogenice paralele cu placa bazala.
grad III: placa choriala este intrerupta de ondulatii ce se extind pana la placa bazala si compartimenteaza placenta in diferite segmente ce corespund la cotiledoane.
Fiecare cotiledon are un centru hipoecogen. Densitati neregulate cu ferestre ecogenice sunt vizibile aproape de placa choriala. In apropierea placii bazale, ariile ecogenice devin mari si confluente.
Dupa Petrucha si Platt [11], se poate aprecia varsta gestationala, bazandu-ne pe gradingul placentar.
grd 0 - in trim I si II
grd I - doar ocazional poate fi vazut
grd II - apare dupa 26 sapt
grd III - apare dupa 35 sapt; doar in 15% din cazuri apare maturarea completa a placentei, celelalte raman in grad II.
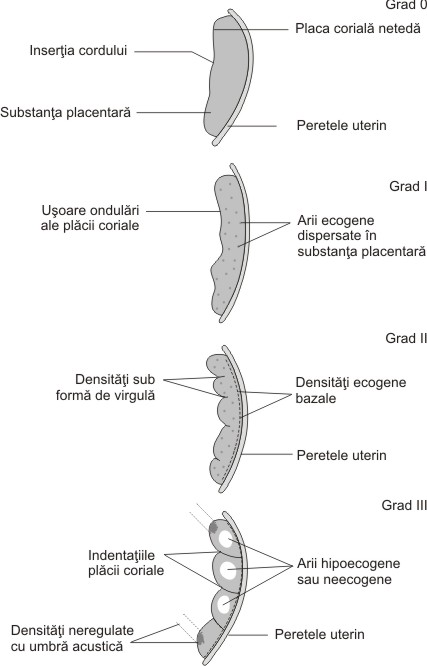
Fig. nr. 207. Gradele de maturatie placentara , prezentate schematic( adaptat dupa Grannum[4])
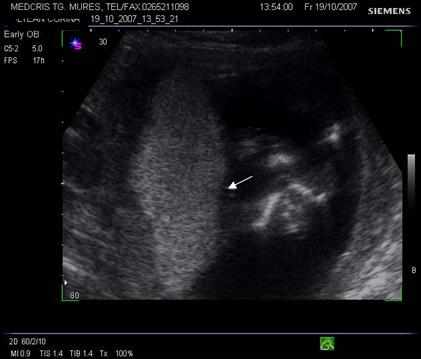
Fig. nr. 208. Placenta gr O la 16 saptamani gestationale, cu sageata se remarca insertia centrala placentara , a cordonului ombilical
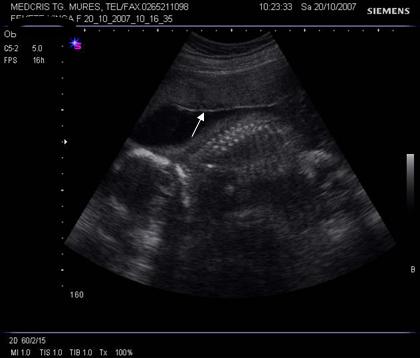
Fig. nr.209 Placenta gr. I la o sarcina de 23 saptamani gestationale ( sageata indica ondulatiile minime ale placii choriale )
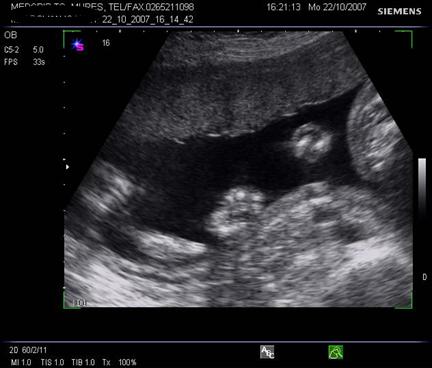
Fig. nr.210. Placenta gr. II la o sarcina de 30 sapt. gestationale, sageata indica proeminenta ondulatiilor dinspre placa choriala , spre placa bazala
![]()
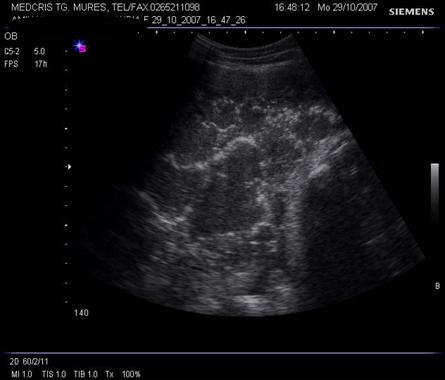
Fig. nr.211. Placenta grad. III la 41 saptamani gestationale, se remarca in structura placentara hiperecogenitati concentrice, in jurul unor zone relativ anecogene
Aparitia grd III inainte de 35 sapt, la maturatia placentei, a fost asociata cu greutate mica la nastere sau cu retard de crestere intrauterina.[9]
Calcificarile placentare (hiperecogene) sunt corelate cu hipertensiunea, retardul de crestere intrauterina si fumatul.
Lipsa maturarii placentare (grd 0 la 32 sapt) este o suspiciune de diabet gestational.
Spatiile subchorionice chistice se gasesc in aproximativ 10 - 15% din sarcini [9], nu sunt asociate cu alte anomalii fetale sau placentare, trebuie diferentiate de hematoame subchoriale la marginea placentei, cand sunt de fapt sinusuri marginale. Prezinta lacuri sanguine.
Arterele spiralate si placentomul. Dupa 28 sapt. mici ecouri anecogene rotunde apar in substanta placentara, reprezentand centrul placentomului - mica unitate de flux, unde se deschid artere spiralate. Cu ajutorul Doppler-ului color se poate urmari ejectia sangelui din arterele spiralate.
Vascularizatia uterina crescuta in trim. III, in peretele uterin nu trebuie confundata cu un hematom retroplacentar.
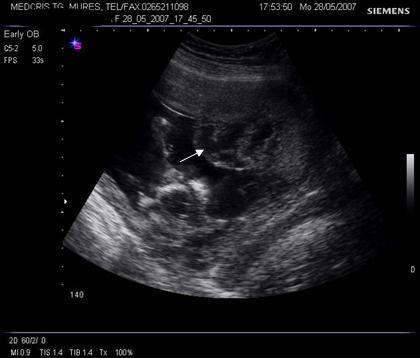
Fig. nr.212. Spatiu chistic subchorionic , la o sarcina de 12 saptamani. ( sageata ), placenta inserata pe peretele anterior uterin
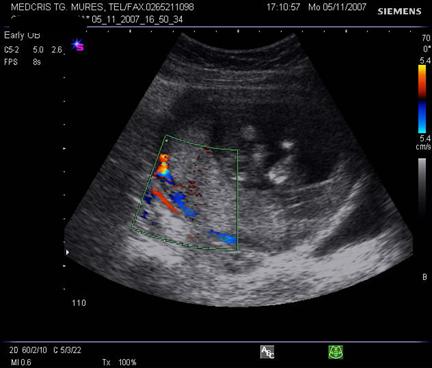
Fig nr.213 Vascularizatie a peretelui uterin subplacentara, ce nu trebuie confundata cu hematomul retroplacentar
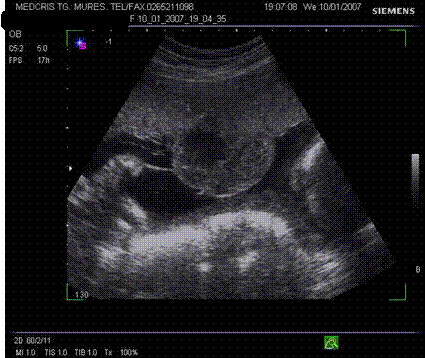
Fig. nr.214 Placenta normala la 27 saptamani, cu zona lacunara circumscrisa, intr- o protuberanta ce imita o formatiune tumorala placentara
![]()
Anomalii placentare
Anomalii de forma. Cresterea riscului fetal este dat de placenta bipartita, tripartita sau accesorie (succenturiata), cea circumvalata si membranacee .
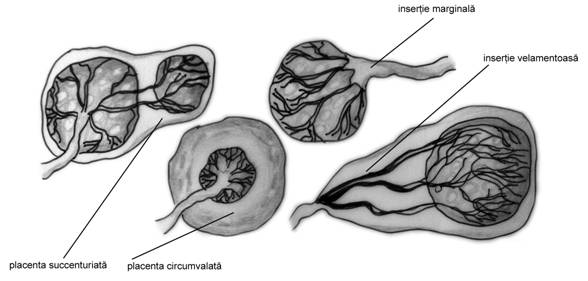
Fig nr.215. Schema diferitelor variante ale anomaliilor de forma placentara si insertia cordonului ombilical(adaptat dupa Merz[9])
Anomalii de pozitie dupa Hollnder [6]:
I: placenta jos inserata cu marginea sa inferioara intre 0,5 cm si 5 cm de orificiul cervical intern.
II: placenta praevia marginala: marginea sa inferioara la nivelul orificiului cervical intern,
III: placenta praevia partial centrala: o zona a placentei acopera orificiul cervical intern partial.
IV: placenta praevia centrala (completa): intreg orificiul cervical intern este acoperit de masa placentara.
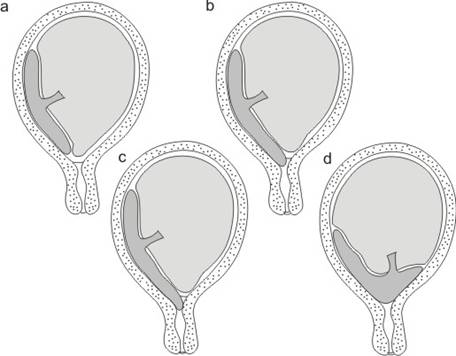
Fig. nr.216 Schema localizarii placentare, a. placenta jos inserata, b.placenta praevia marginala, c. placenta praevia partial centrala,
d. placenta praevia complet centrala
Incidenta placentei praevia variaza cu varsta gestationala. Dupa Wexler [15], in trimestrul II peste 5% din sarcini au ecografic placenta praevia, in timp ce la termen doar 0,5% raman praevia. Acest lucru se datoreaza cresterii placentare si modificarilor suferite de segmentul inferior in timpul sarcinii, ce modifica raportul placentei cu orificiul cervical intern. La multipare incidenta este de 1 la 20, iar la primipare 1 la 1500 sarcini.
Incidenta creste la gravide in varsta, sarcini multiple, dupa chiuretaje uterine si operatii cezariene. Recurenta placentei praevia este de 4-8%, dupa operatie cezariana peste 10%.[9]
Diagnosticul ecografic se face urmarind marginea placentara inferioara si raportul cu orificiul cervical intern. O imagine mai buna necesita vezica urinara in semipletie sau chiar o ecografie transvaginala.
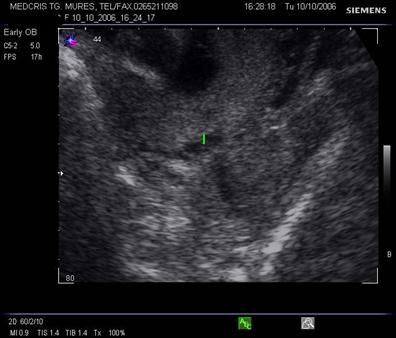
Fig. nr.217. Placenta praevia centrala la 15 saptamani ( linia indica raportul placenta praevia cu orificiul cervical intern)
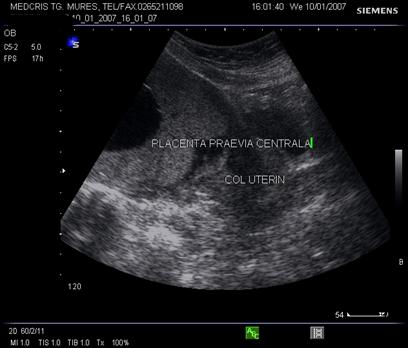
Fig. nr.218. Placenta praevia complet centrala , la aceeasi sarcina ca in figura precedenta, dar la 28 saptamani gestationale
![]()
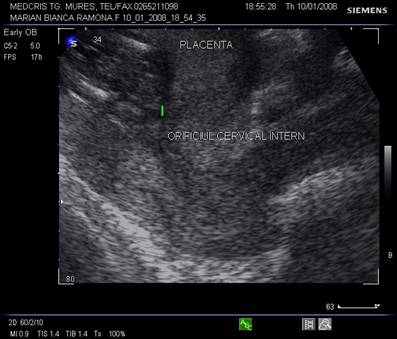

Fig. nr.219. Placenta praevia marginala , la nivelul orificiului cervical intern marcat cu linie, se observa marginea inferioara a placentei, inserata pe peretele uterin anterior
Anomalii de grosime placentara
O placenta anormala, mare si groasa (peste 5 cm) se asociaza cu diabetul zaharat matern, anemia, hidropsul, hemoragiile placentare, infectiile intrauterine, sifilisul matern, neoplasmele congenitale, sindromul Beckwith-Wiedemann, teratoame sacrococcigiene, mola hidatiforma sau anomalii cromozomiale.[1,14]
Hidropsul placentar din incompatibilitatea Rh sau din hidropsul fetal nonimun, se asociaza pe langa o placenta cu aspect "expandat", spongios si cu o grosime anormala.
Placenta vacuolata daca este mare, asociata cu oligohidramnios, se suspicioneaza triploidia .[9]
Placenta prea mica asociata retardului de crestere intrauterina, anomaliilor cromozomiale. O placenta foarte subtire se asociaza cu polihidramniosul.
Patologia de aderenta placentara
Atunci cand chorion frondosum este implantat prea adanc, cu absenta partiala sau completa a deciduei bazale, se disting trei forme:
placenta acreta: vili aderenti de miometru fara interpunere de strat decidual, la o parte sau la intreaga placenta.
placenta increta: insule de tesut trofoblastic sunt situate in miometru
placenta precreta: vilii au penetrat miometrul pana la seroasa
Incidenta raportata de la 1 la 500 pana la 1 la 70000 de sarcini.[9]
Factori predispozanti - multiparitate, inflamatii in antecedente de perete uterin, cicatrici ale corpului uterin, cezariene, placente praevia.
Importanta clinica a diagnosticului placentatiei cu aderenta anormala , rezida in faptul ca peste 50% din paciente necesita histerectomie de necesitate postpartum (RAMIN si colab [13]).
Criterii ecografice FINBERG si WILLIAMS [3]au descris criteriile pentru diagnosticul placentei acreta, increta sau precreta:
absenta miometrului hipoecogen intre placenta si peretele ecogenic seros uterin;
subtierea sau neregularitatea peretelui ecogenic seros uterin,
extensia tesutului placentar ecogen in miometru sau in aproprierea peretelui seros uterin.
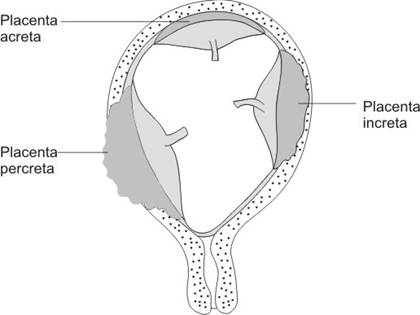
Fig. nr.220. Reprezentarea schematica a patologiei de aderenta placentara
Hematoamele placentare
Hematomul "proaspat" apare ecografic ca o zona anecogena. Pe masura ce hematomul se organizeaza ecostructura creste in ecogenitate, pentru ca in final hematomul sa imite structura placentara.
Hematomul retroplacentar - daca afecteaza peste 30 - 40% din suprafata placentara materna, apare o hipoxie fetala semnificativa. Hematoamele retroplacentare rezulta de obicei prin ruptura unei artere spiralate, rezultand o hemoragie cu presiune inalta; in timp ce hematoamele periferice sunt date de sangerarea unor vene periferice, cu o hemoragie cu presiune scazuta. Deci abruptio placentae (dezlipirea prematura de placenta normala inserata sau DPPNI) si hematomul retroplacentar este relativ legata de HTA si boli vasculare, in timp ce hematomul periferic ce induce DPPNI este legat mai degraba de fumatul in timpul sarcinii. [1,7,14]
Hematomul retroplacentar trebuie diferentiat de peretele uterin foarte bine vascularizat si de fibromul intramural.[9]
Hematomul intraplacentar (intervillous trombosis) - se regaseste in cca 36% din placentele la termen, apare ecografic ca arii hipoecogene rotunde ce contin fine ecouri interne, fara flux de sange la Doppler, ceea ce le deosebeste de "lacurile" placentare sanguine. Sunt greu de diferentiat aceste arii de infarctul placentar.
Hematomul de sinus marginal este de fapt hematom subchorionic, hipoecogen, ce separa membranele de peretele uterin direct adiacent placentei; trebuie diferentiat de sinusul marginal placentar mare, normal si necesita explorari ecografice seriate.
Hematomul subamniotic - arie hemoragica anecogena pe suprafata placentei ce proemina spre cavitatea amniotica.
Hematomul vechi are ecostructura asemanatoare placentei
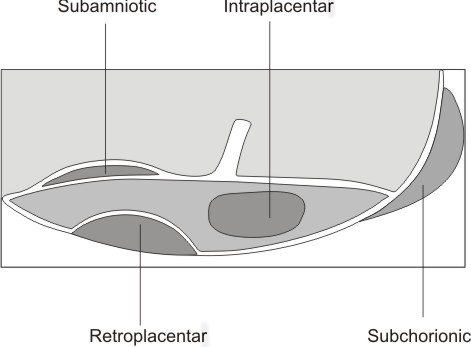
Fig. nr.221. Reprezentarea schematica a posibilelor aparitii a hematoamelor placentare(adaptat dupa Merz [9] )
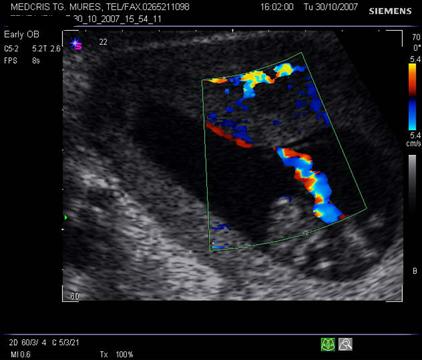
![]() Fig. nr.222. Hematom
la nivelul placii deciduale a
placentatiei la 10 sapt. , cu intreruperea vascularizatiei la Doppler color (
sageata ). Se remarca vascularizatia cordonului ombilical si insertia centrala
a acestuia in placenta
Fig. nr.222. Hematom
la nivelul placii deciduale a
placentatiei la 10 sapt. , cu intreruperea vascularizatiei la Doppler color (
sageata ). Se remarca vascularizatia cordonului ombilical si insertia centrala
a acestuia in placenta
Abruptio placentae (DPPNI)
Prematura separare a unei placente normal inserate de miometru este o cauza majora de morbiditate si mortalitate materna si perinatala. Incidenta in trimestrul III este de 0,5 - 1,3%, cu mortalitate perinatala de 15 - 70%.[1,9,14]
Factorii de risc - anamneza de sarcini anormale, multiparitate, greutate mica la nastere a mamei, fumat, droguri, HTA, decompresie brusca uterina dupa evacuarea lichidului amniotic, mai ales la polihidramnios, travaliul prematur, nasteri premature in antecedente.
Diagnosticul este de obicei clinic: sangerare, travaliu prematur, durere, panica, cresterea tonusului uterin bazal,tahicardie ; ecografic se evidentiaza placenta detasata in diferite grade, cu o zona hipoecogena in crestere retroplacentar.
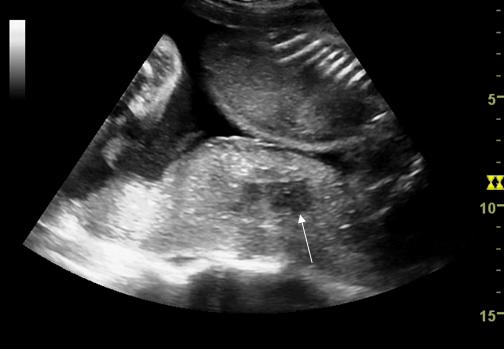
Fig. nr. 223. Hematom retroplacentar ( sageata )relativ recent, hipoecogen ,la o sarcina de 30 sapt. cu DPPNI.
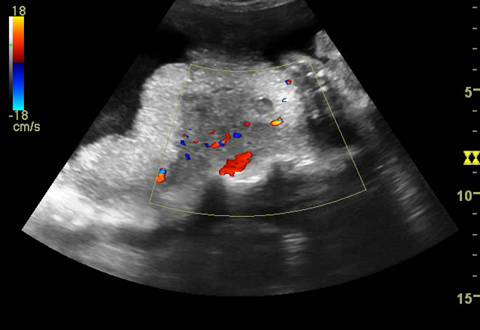
Fig. nr. 224. Acelasi hematom retroplacentar , din figura precedenta. La Doppler Color Flow Map, se remarca semnal in zona respectiva, prin hemoragie activa
Infarctele placentare - apar in cca 25% din placentele la termen. Aparitia in trim. II este legata de boli vasculare materne sau fibroame uterine. Ecografic, placenta contine arii de marime variabila, la inceput hipoecogene, ce devin tot mai ecogene pe masura ce trece timpul. [9]
Tumorile placentare (boala trofoblastica gestationala - mola a fost descrisa)
Chorioangioame - doar in trim. III, unul la 250 de sarcini[9]. Circa 80% sunt doar descoperiri incidentale microscopice. Tumorile ce au manifestari ultrasonografice sunt foarte rare. Leziunea poate fi solitara sau multipla, bine delimitata, cu zone hiper si hipovasculare, cu zone fibroase, ocazional pedunculata. De obicei sunt situate pe fata fetala, in apropierea insertiei cordonului ombilical.
Complicatiile sunt polihidramniosul, travaliul prematur, hidropsul fetal si retardul de crestere intrauterina.[1,14]
Teratoamele - mase solide, inomogene decelate in placa choriala sau in cordonul ombilical.
Metastaze
din tumori primare uterine:
carcinoame de ovar, san, stomac, plaman
leucemie limfatica
sarcom Ewing
sarcomul angioplastic de vagin
melanoame
- din tumori fetale primare:
neuroblastom
hepatoblastom
leucoza congenitala
Lipsa fuziunii amniochoriale
Membrana amniotica face fuziunea la chorion intre 12 - 14 saptamani, dupa care membrana subtire semicirculara si ecogena nu se mai evidentiaza. Lipsa fuziunii dupa 14 saptamani trebuie considerata semn indirect de anomalii cromozomiale [9].
Diagnostic diferential trebuie facut cu hemoragia subchoriala sau subamniotica.
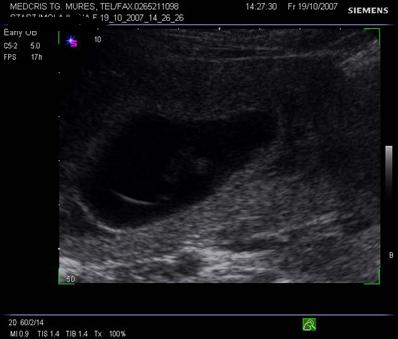
![]() Fig. nr.225.
Lipsa fuziunii amniochoriale la o sarcina de 10 saptamini . Sageata indica
membrana amniotica.
Fig. nr.225.
Lipsa fuziunii amniochoriale la o sarcina de 10 saptamini . Sageata indica
membrana amniotica.
 Benzi amniotice: linii ecogenice in lichidul amniotic intre
placenta si peretele uterin, unele produse de separarea partiala a amniosului
de chorion, altele produse de o sinechie uterina sau un sept uterin incomplet.
De obicei nu constrang miscarile fetale si nu sunt atasate fatului.
Benzi amniotice: linii ecogenice in lichidul amniotic intre
placenta si peretele uterin, unele produse de separarea partiala a amniosului
de chorion, altele produse de o sinechie uterina sau un sept uterin incomplet.
De obicei nu constrang miscarile fetale si nu sunt atasate fatului.
![]()
![]()
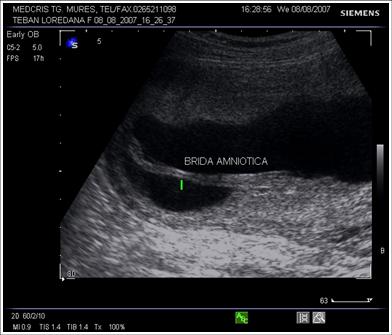
Fig. nr.226. Brida amniotica la o sarcina de 16 saptamini
Sindromul de banda amniotica ( ADAM = amniotic deformity, adhesions, mutilations) se datoreaza unei rupturi precoce de amnion, urmata de separarea amniochoriala si punerea in contact a fatului cu chorionul. Atat chorionul expus, cat si restul suprafetei amnionului, produc bride mezodermale care se extind spre fat , dupa ce chorionul absoarbe lichid amniotic.
Incidenta intre 1/1200 si 1/10000 de nascuti vii.
Diagnostic ecografic: tipic oligohidramniosul este asociat cu benzi ecogene intre placenta sau peretele uterin si fat , cu restrictia miscarilor fetale.[9]
Spre deosebire de anomaliile genetice fetale, anomaliile induse de benzile amniotice sunt asimetrice.
Cazurile severe implica amputatii de degete sau membre, strangulatii ale creierului sau chiar prin compresie de cordon ombilical, moarte fetala in utero.
Cazurile severe au fost diagnosticate cel mai devreme la 24 de saptamani .[8]
Prognosticul - depinde de varsta gestationala la care s-a stabilit diagnosticul. Defectele majore diagnosticate inainte de 24 de saptamani vor duce la considerarea unei intreruperi de sarcina. Riscul de recurenta pare a nu exista.
Cordonul ombilical
Lungimea la termen este de aproximativ 50 - 70 cm si 1 - 1,5 cm diametru. Peste 90 cm se regaseste la 0,2 - 1% din sarcini, cu riscul de prolabare sau de noduri adevarate de cordon. Un cordon scurt anatomic, sub 40 cm s-a descris la 0,3 - 0,9% din placenta si este asociat cu cresterea riscului de prezentatie pelviana, DPPNI in timpul coborarii fetale sau vasospasm la tractiunea fetala din expulzie. [7,14]
Cordonul ombilical are doua artere mai inguste, fata de vena unica invelita in gelatina Wharton. Vena unica duce sange oxigenat de la placenta la fat, iar cele doua artere duc sange dezoxigenat de la fat la placenta.
Diametrul cordonului ombilical creste pana la 36 de saptamani si apoi stagneaza. Diametrul arterial peste 4 mm intre 20 si 36 de saptamani este considerat semn de artera ombilicala unica.[9]
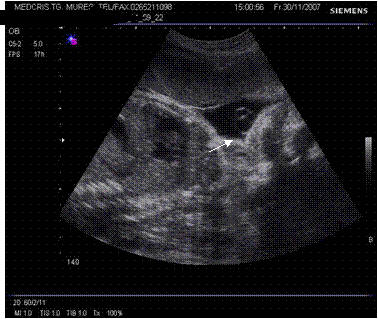
Fig. nr. 227. Cordon ombilical in sectiune transversala, cu aspect de fata a lui MICKEY MOUSE ( sageata indica vena ombilicala )
Anormalitati ale cordonului ombilical
I. Artera ombilicala unica - incidenta 0,5 - 2,5%.
Cauze: - agenezie primara de artera ombilicala
- atrofie sau atrezie secundara a unei artere normale
- persistenta arterei originare alantoidiene
![]() Factori de risc - diabet matern, epilepsie, hipertensiune, oligo
sau polihidramnios, sarcina multipla, au dus la cresterea incidentei de artera
unica.[1,7,9]
Factori de risc - diabet matern, epilepsie, hipertensiune, oligo
sau polihidramnios, sarcina multipla, au dus la cresterea incidentei de artera
unica.[1,7,9]
Diagnostic ecografic: normal, in sectiune transversala imaginea cordonului ombilical este de trei vase ca fata lui Mickey Mouse [9], adica ovalul fetei cu doua urechi mari atasate. Doppler-ul sau chiar examinarea abdomenului si pelvisului fetal transeaza diagnosticul in situatii dificile.
Anomalii asociate intre 20 si 50%, cu artera ombilicala unica:[9]
anomalii musculoscheletale (23%)
anomalii de tract genitourinar (20%)
anomalii ale sistemului cardiovascular (19%)
anomalii ale tractului gastrointestinal (10%)
anomalii ale SNC
anomalii multiple
mortalitate perinatala (intre 8 si 60%)
travaliu prematur
retard de cestere intrauterina (cca 28%)
anomalii cromozomiale (trisomia 18, 13).
Descoperirea unei artere ombilicale unice va fi urmata de:
observarea detailata ecografica fetala
ecocardiogafie fetala
cariotip fetal
umarirea cresterii fetale
examinarea amanuntita a nou-nascutului.
II. Persistenta venei ombilicale drepte
Normal aceasta se oblitereaza in a 6-a saptamana a vietii embrionare, aparitia unui al IV-lea vas la sectiunea transversala ecografica, va constitui un semn pentru examinarea detaliata fetala.
III. Nodul adevarat de cordon - 0,04 - 1% din nasteri.
Factorii predispozanti: cordon lung, polihidramnios, fat mic, gemeni monoamniotici. Creste riscul de hipoxie la tractiunea din expulzie, cu cresterea ratei de mortalitate perinatala la 10% (Chasnoff[2]).
IV. Nodul fals de cordon - diagnostic dificil ecografic, el rezulta din dilatatii varicoase vasculare sau din exces circumscris din gelatina Wharton, cu degenerare pseudochistica.
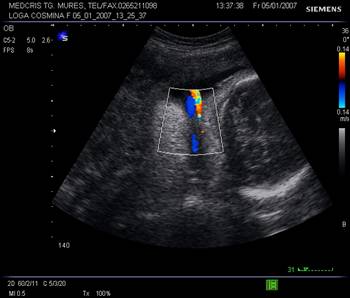 V. Circulara de cordon ombilical - incidenta 20 - 33%, fara corelatii clinice sau morfologice in general,
cateodata cu modificari pe cardiotocograma[9]. Necesita monitorizarea
intrapartum permanenta la pacientele cu circulara de cordon in jurul gatului
decelata ecografic.
V. Circulara de cordon ombilical - incidenta 20 - 33%, fara corelatii clinice sau morfologice in general,
cateodata cu modificari pe cardiotocograma[9]. Necesita monitorizarea
intrapartum permanenta la pacientele cu circulara de cordon in jurul gatului
decelata ecografic.
![]()
Fig. nr. 228. Circulara de cordon in jurul gitului , la o sarcina de 30 sapt., demonstrata la Doppler color
VI. Chistul de cordon ombilical
Are origine din resturi ale ductului allantoidian sau omfaloenteric, sau incluzii epiteliale superficiale. Unele chisturi de cordon ombilical au fost asociate cu anomalii vasculare, hemangioame sau omfalocel.
VII. Tumorile de cordon ombilical
Hemangioamele sunt rare, solide si ecogenice sau chistice, ca si chorioangioamele placentare , cauzeaza prin sunt vascular hidrops fetal.
VIII. Variatii ale insertiei cordonului ombilical
In mod normal insertia este centrala sau laterala, evaluarea ecografica e dificila, necesita Doppler color.
insertia marginala (2% pana la 10%) se poate rasuci usor si compromite circulatia fetoplacentara;
insertia velamentoasa (circa 1%) - factorii de risc sunt multiparitatea, anomalii uterine, sarcina si dispozitivul intrauterin. Ruptura prematura de membrane poate produce alterari ale vaselor velamentose si sangerare cu moarte fetala in utero.
vase praevia (0,1% din sarcini) cu vase pe membrane in apropierea orificiului cervical intern, asociat de obicei cu insertie velamentoasa.
Sunt rar descoperite inainte de manifestarea clinica a metroragiei si mai degraba din intamplare. Folosirea Doppler-ului color in regiunea orificiului cervical uterin pune un diagnostic precoce.[1,7]
Lichidul amniotic
Exista un echilibru intre productie si absorbtie, la care contribuie suprafetele de schimb ca: epiteliul amniotic, cordonul ombilical, tegumentul fetal, tractul gastrointestinal, respirator, urogenital.
Normal este 60 ml la 12 saptamani si creste la circa 1000 ml la 34 saptamani, apoi descreste la circa 840 ml la termen si scade la 540 ml la 42 de saptamani.[2]
Cantitatea de lichid amniotic este corelata si cu volumul si greutatea placentei si a fatului.
O cantitate normala este necesara pentru dezvoltarea simetrica a produsului de conceptie si pentru dilatatia facila in travaliu.
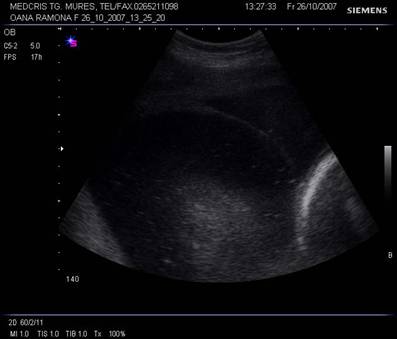 Vernix cazeosa: puncte stralucitoare
ecogenice floteaza dupa 22 - 24 saptamani in lichidul amniotic, sunt celule epiteliale descuamate si
vernix.[7]
Vernix cazeosa: puncte stralucitoare
ecogenice floteaza dupa 22 - 24 saptamani in lichidul amniotic, sunt celule epiteliale descuamate si
vernix.[7]
![]()
Fig. nr. 229. Particule de vernix ecogen in lichidul amniotic al unei sarcini gemelare, biamniotice bichoriale, de 34 saptamani
Aprecierea semicantitativa a celui mai mare "buzunar" de lichid amniotic se face masurand cea mai mare zona de lichid dintre fat si peretele uterin :
|
intre 2 si 8 cm |
cantitate normala |
|
peste 8 cm |
Polihidramnios |
|
8 - 12 cm |
polihidramnios usor |
|
12 - 16 cm |
polihidramnios moderat |
|
peste 16 cm |
polihidramnios sever |
|
intre 1 si 2 cm |
volumul de lichid amniotic la limita, redus |
|
sub 1 cm |
Oligohidramnios |
Tabel III Aprecierea semicantitativa a lichidului amniotic[9]
Indexul de lichid amniotic
Phelan, in trim III, a introdus metoda celor 4 cadrane. Abdomenul matern este impartit in 4 cadrane prin 2 linii perpendiculare centrate pe ombilic. In fiecare din cele 4 cadrane se masoara cel mai mare "buzunaras" de lichid amniotic si rezultatul adunarii celor 4 consta in indexul de lichid amniotic .[12]
Rezultatele indexului de lichid amniotic Phelan este interpretat astfel :
|
50 - 200 mm |
Normal |
|
peste 200 mm |
Polihidramnios |
|
sub 50 mm |
Oligohidramnios |
Tabel IV Indicele lui Phelan de lichid amniotic [12
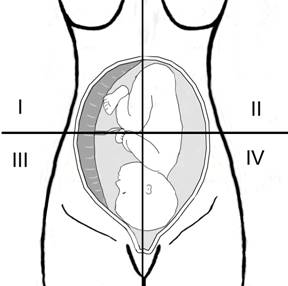
Fig nr.230. Schema impartirii in cele 4 cadrane pentru masurarea indicelui Phelan de lichid amniotic[12]
Polihidramniosul
De obicei diagnosticul se refera la o cantitate de peste 2000 ml, poate fi cronic sau acut. Incidenta 1,1 - 2,8% din sarcini, doar 8-16% se asociaza cu anomalii fetale ; dupa diferiti autori rata de anomalii cromozomiale este intre 9,6 si 22% 1,9,14].Cauze :
|
I. Fetale |
Defecte de tub neural |
|
Obstructii de tract digestiv |
|
|
Anomalii cardiace |
|
|
Hidrops fetal imun sau nonimun |
|
|
Artrogripoza multipla congenitala |
|
|
II. Materne |
Diabet zaharat |
|
Incompatibilitate Rh |
|
|
III. Alte cauze |
Chorioangioame |
|
Sindrom transfuzor - transfuzat |
|
|
IV. Cauzele idiopatice de polihidramnios reprezinta 60%. |
|
Tabel V Cauzele polihidramniosului [9, 14]
Clinic pacienta cu uter destins acuza durere si dispnee.
Tratamentul - punctii repetate cu golirea a cca 2-4 litri de lichid amniotic, cu riscul unor DPPNI. Indometacin ca inhibitor de prostaglandin sintetaza este valabil mai ales in polihidramniosul idiopatic, cu riscul unei constrictii premature a canalului arterial cardiac fetal.
Oligohidramniosul - in cca 1,7 - 7% din toate sarcinile, in general este un semn de prognostic infaust.
Cauze
|
I. Fetale |
Anomalii urogenitale |
|
II. Materne |
Ruptura prematura de membrane |
|
Postmaturitate |
|
|
HTA indusa de sarcina, severa |
|
|
III. Placentare |
Insuficienta placentara |
|
Sindromul benzilor amniotice |
Tabel VI Cauzele oligohidramniosului [1,9]
Este asociat frecvent cu retardul cresterii fetale, in special prin insuficienta placentara.
Potentialele complicatii ale oligohidramniosului sunt hipoplazia pulmonara, deformitati scheletale sau faciale, retardul de crestere intrauterina si o mare incidenta a morbiditatii si mortalitatii perinatale.
Corectia prin amnioinfuzie este doar rar eficace.
Bibliografie
Callen P.W., Ultrasonography in Obstetrics and Gynecology , Fifth Edition , Saunders Elsevier 2008, pag 721-779
Chasnoff J., Fletcher M.A.:True knott of the ombilical cord . Amer. J. Obstet. Gynecol. 117 , 1997 ,425-427.
Finberg H.J., Williams J.W.: Placenta accreta:Prospective sonographic diagnosis in patiens whith placenta praevia and proir cesarean section. J. Ultrasound Med. 11, 1992, 333-343.
Grannum P.A., Berkowitz R.L.,Hobbins J.C.,:The ultrasonic changes in trhe maturing placenta and their relation to fetal pulmonic maturity. Amer. J. Obstet. Gynecol. 133, 1979, 915-922
Hoddick W.K.,Mahony B.S..,Callen P.W.: Placental thickness. J. Ultrasound Med. 4 , 1985,479-482
Hollnder H.J.: Die Ultraschalldiagnostik whrend der Schwangerschaft. In : Dderlein G., Wulf H.H., Klinik der Frauenheilkunde und Geburtshilfe, Bd. VI. Mnchen: Urban & Schwarzenberg 1975 , in Merz E., Ultrasound in Obstetrics and Gynecology, second edition , Georg Thieme Verlag 2005 , vol 1,
Kurjak A., Chervenak F. A., Donaid School Textbook of Ultrasound in Obstetrics and Gynecology , Jaypee Brothers Medical Publisher, 2004, pag 320 - 339.
Mahony B.S., Filly R.A., Callen P.W.,Golbus M.S.: the amniotic band syndrome : Antenatals sonographic diagnosis And potential pitfalls. Amer. J. Obstet. Gynecol. 152 , 1985, 63-68.
Merz E., Ultrasound in Obstetrics and Gynecology, second edition , Georg Thieme Verlag 2005 , vol 1, pag 388
Moore K.L. Embryologie. Stuttgart: Schattauer 1985
Petrucha R.A., Platt L.D., Relationship of placental grade to gestational age. Amer. J. Obstet. Gynecol. 144, 1982, 733.
Phelan J.P.,Smith C.V.,Broussard P., Small M.; Amniotic Fluid volume assesement with the four quadrant technique at 36-42 weeks gestation. J. Reprod. Med.. 32 , 1987, 540, in Merz E., Ultrasound in Obstetrics and Gynecology, second edition , Georg Thieme Verlag 2005 , vol 1,
Ramin S.M., Gilstrap L.C. : Placental abnormalities:praevia, abruption and accreta. In : Plauch W. C., Morrison J.C.,O'Sullivan M.,Surgical obstetrics. Philadelphia: Saunders 1992, S. 203 , in Merz E., Ultrasound in Obstetrics and Gynecology, second edition , Georg Thieme Verlag 2005 , vol 1,
Rumack C. M. , Wilson S.R., Charboneau W., Johnson J.A.M.,Diagnostic Ultrasound, third edition , Elsevier Mosby vol 2 pag 1559
Wexler M.D., Gottesfeld K.R., Second trimester placenta praevia: An apparently normal placentation. Obstet. Gynecol. 50, 1977,706-709
|
Politica de confidentialitate | Termeni si conditii de utilizare |

Vizualizari: 19501
Importanta: ![]()
Termeni si conditii de utilizare | Contact
© SCRIGROUP 2024 . All rights reserved