| CATEGORII DOCUMENTE |
| Alimentatie nutritie | Asistenta sociala | Cosmetica frumusete | Logopedie | Retete culinare | Sport |
SISTEMUL SANITAR IN ROMANIA
Sfarsitul anului 1989 a gasit Romania intr-o profunda criza economica, sociala si sanitara. Starea de sanatate a populatiei era submediocra, serviciile medicale subfinantate, lipseau factorii de motivatie a personalului, eficienta interna a sistemului era slaba. Schimbarea politica violenta din decembrie 1989 a avut drept prima reactie schimbarea structurilor care tineau de un stat totalitar si odata cu acestea, pentru sectorul de sanatate principiile si organizarea unui sistem socialist de asigurare a sanatatii. Principala forta de presiune au format-o medicii si farmacistii, care au decis introducerea unui sistem de tip Bismark si dezvoltarea sectorului privat in serviciile publice.
Perioada 1990-1992 s-a caracterizat prin accentuarea crizei si ascutirea dialogului dintre sindicatele sanitare si autoritatile administrative de la nivel national si subnational. In aceasta situatie, Ministerul Sanatatii impreuna cu specialistii in management au stabilit prioritatile: evitarea desfiintarii sistemului inainte de formularea unei alte politici sanitare, informarea guvernului si a publicului asupra starii grave in care se gasea sistemul, acordarea unei inalte prioritati controlului epidemiologic al HIV, hepatitei B, reducerea mortalitatii materne prin liberalizarea avorturilor in conditii de securitate medicala, blocarea concursurilor de pregatire post-universitara prin cursuri de specializare, blocate timp de 8-10 ani, liberalizarea miscarii medicilor si farmacistilor, descentralizarea acestei operatiuni si acordarea de competente autoritatilor judetene, infiintarea specializarii in medicina generala, reinfiintarea scolilor sanitare postliceale etc..
Dar principala decizie strategica a constituit-o declansarea unui proces de formare manageriala a noilor directori alesi imediat dupa revolutie, care trebuiau sa gestioneze criza si sa conduca schimbarea.
Principalele dificultati ale primilor doi ani, incomplet lichidate pana astazi au fost:
-nesiguranta a identificarii problemelor prioritare specifice fiecarei etape si fiecarei zone;
-incapacitatea absorbtiei si a gestiunii ajutoarelor materiale si financiare;
-carente grave in domeniul stiintei comunicarii, a negocierii si a stimularii participarii tuturor 'actorilor' la procesul de schimbare.
In competitia pentru prioritate s-au impus criteriile de urgenta si de impact imediat, favorizate de interese conjuncturale si politice pe termen scurt. A castigat deci preocuparea pentru reforma serviciilor de sanatate si nu a sistemului de sanatate [10].
Riscurile unei asemenea optiuni [10] confirmate de altfel prin evolutia inregistrata in anii 1990-1992, s-au materializat prin actiuni negative ale managementului si anume:
. omisiunea faptului ca sanatatea este influentata in primul rand de un complex de factori comportamentali, ambientali, biologici si in ultimul rand de serviciile medicale;
. cultivarea in continuare a unei politici de dezvoltare economica si sociala, incorporarea dimensiunilor sanatatii, ceea ce a influentat negativ participarea intersociala;
. crearea unei confuzii posibile asupra finalitatii serviciilor de sanatate (producerea de servicii si nu producerea sanatatii);
. ignorarea particularitatilor evolutiei starii de sanatate, care exprima nevoile si in buna parte cererile, carora trebuie sa li se subordoneze functiile si structura serviciilor de sanatate;
. supraestimarea rolului asistentei medicale curative, in timp ce modelele actuale de morbiditate si mortalitate pledeaza pentru strategii preventive de ingrijiri si de recuperare cu participare comunitara;
. continuarea alocarii distorsionate a resurselor destinate sanatatii la nivelurile intersectorial si intrasectorial etc.
Anul 1991 a fost marcat de incheierea unui acord de imprumut cu Banca Mondiala pentru Reabilitarea sanatatii, acord care viza in cadrul programului: elaborarea unei strategii de sanatate si a unui sistem informational adecvat, dezvoltarea unei scoli pentru sisteme de sanatate si management sanitar, organizarea dispensarelor rurale de medicina generala, imbunatatirea serviciilor de sanatate a reproducerii umane, perfectionarea profesionala a personalului din domeniu sanitar, imbunatatirea asigurarii cu medicamente, vaccinuri, sange si materiale consumabile, ameliorarea asistentei medicale de urgenta, promovarea sanatatii.
Anul 1992 a fost cel mai productiv, fiind marcat de elaborarea proiectului unui nou sistem de sanatate - "O Romanie Sanatoasa", proiect finantat si derulat de Banca Mondiala (150 milioane USD). Acest studiu, elaborat de consultanti straini in colaborare cu fostul Institut National pentru Servicii de Sanatate si Conducere (azi I.M.S.S.) si alti specialisti romani, a facut un numar de recomandari[39]:
. crearea unui fond national public de asigurari de sanatate independent, descentralizat si caresa se auto-administreze;
. crearea unor fonduri alternative private de asigurari de sanatate;
. descentralizarea serviciilor de sanatate;
. mutarea accentului catre serviciile primare de sanatate;
. autonomia spitalelor in utilizarea resurselor;
. crearea si implementarea unui sistem de acreditare a furnizorilor de servicii de sanatate, atat pentru institutii cat si pentru personal.
Scopul final al reformei sistemului de sanatate viza imbunatatirea starii de sanatate a populatiei, inteleasa ca o 'stare completa de bine din punct de vedere fizic, mintal si social si nu numai absenta bolii si infirmitatii', prin efortul organizat al societatii. Asigurarea sanatatii publice a fost inteleasa ca fiind un atribut al statului cu participarea individului, familiei si comunitatii. Principiile care trebuiau sa guverneze reforma sistemului serviciilor de sanatate:
a) asigurarea echitatii si discriminarii pozitive la asistenta medicala necesara;
b) accesibilitatea neingradita de factorii geografici, economici sau culturali;
c) construirea unui sistem mixt, public si privat;
d) asigurarea calitatii ingrijirilor de sanatate, ameliorarea finantarii sistemului si controlul costurilor;
e) cresterea eficientei interne a sistemului de servicii si profesionalizarea conducerii acestuia;
f) complementaritatea serviciilor preventive, curative si recuperatorii;
g) cresterea gradului de libera alegere a medicului si serviciului preferat;
h) dezvoltarea ingrijirilor primare, a asistentei extraspitalicesti si a medicinei comunitare, separarea furnizorilor serviciilor de sanatate de platitori (medici, agenti de asigurare, etc.);
j) descentralizarea controlata a finantarii si gestiunii serviciilor;
k) promovarea treptata a ideii de autosuficienta sanitara a unor zone circumscrise de regula in jurul centrelor universitare importante.
In perioada 1993-1994 s-a constituit la nivelul Ministerului Sanatatii un comitet de conducere a reformei, care initial a functionat multumitor, dar in final nu si-a atins obiectivele; au fost create in cadrul Directiilor Sanitare Judetene compartimente pentru reforma, au fost elaborate proiecte de descentralizare care urmau sa fie experimentate in patru judete pilot, s-a infiintat si a functionat pana in luna iulie 1995 o scoala moderna de formare in management sanitar, cu asistenta tehnica a unor institutii academice de prestigiu din Anglia, Canada si SUA, in cadrul careia s-au desfasurat trei programe: unul de Master si doua de Educatie Continua, cu 80 de participanti. Au fost elaborate mai multe proiecte de legi, dintre care cele mai importante au fost:
-proiectul de lege privind Asigurarile sociale de Sanatate,(LASS) aprobata de parlament in 1997;
-Reglementarea practicii medicale si farmaceutice, infiintarea, organizarea si functionarea Colegiului Medicilor din Romania (prin Legea nr. 74/1995) si a Colegiului Farmacistilor din Romania (prin Legea nr. 81/1997, in prezent abrogata si inlocuita cu Legea nr. 305/2004). Au fost initiate si alte actiuni prevazute in Programul de reabilitare a Sanatatii, urmarind mai mult modificari in organizarea serviciilor medicale decat reforma structurala propriu-zisa.
Actul decizional cel mai pertinent a fost elaborarea unei hotarari a guvernului care s-a experimentat in opt judete un nou sistem de plata a furnizorilor de ingrijiri, in primul rand a medicilor de medicina generala, pe baze contractuale.
La sfarsitul unei perioade de 16 ani era fireasca intrebarea daca reforma a fost eficace si eficienta. Un raspuns ferm este greu de dat. Mai intai pentru ca schimbarile structurale au fost doar declarative si pentru ca esenta a ramas aceeasi, in ciuda unor experiente ale caror rezultate nu au fost nici infirmate, nici ajustate, nici generalizate.
O apreciere generala arata ca in planul principiilor, reforma propusa pentru Romania a raspuns majoritatii criteriilor prezentate mai sus. In plan practic insa, pana la sfarsitul anului 1996 nu s-a produs nimic important. Schimbarea nu a fost realizata!
Aprecierea realista a ceea ce este sau nu posibil este totusi preconditia pentru a conduce cu succes o politica de sanatate si pentru stabilirea prioritatii in alocarea resurselor financiare.
Dupa cum afirma autorii [10], realizatorii politicii de sanatate pot ameliora subfinantarea ingrijirilor de sanatate prin diferite actiuni:
-mentinerea cheltuielilor de sanatate si a drepturilor la ingrijiri medicale gratuite la nivelurile existente;
-continuarea finantarii prin metode traditionale de finantare prin taxe, norme planificate si operarea directa a serviciilor de ingrijiri medicale;
-mentinerea cheltuielilor de sanatate reduse, dar devierea responsabilitatii finantarii spre schemele asigurarilor de sanatate;
-mentinerea cheltuielilor de sanatate reduse, reducerea beneficiilor ingrijirilor medicale, concedierea surplusului de personal medical si folosirea fondurilor economisite pentru imbunatatirea facilitatilor medicale;
-reorientarea fondurilor guvernamentale de sanatate, in favoarea programelor de sanatate publica si ingrijire medicala primara, selectarea serviciilor de ingrijiri medicale care pot fi platite de clienti pe piata libera sau prin schemele de asigurari de sanatate;
-cresterea gradata a cheltuielilor de sanatate prin finantarea din surse multiple, precum asigurarea medicala sociala, asigurarea de risc pentru bolile si accidentele profesionale, accidentele rutiere si afectiunile medicale legate de mediul inconjurator, asigurarea voluntara si schemele de preplata cu organizatii de ingrijiri de sanatate;
- introducerea economiei de piata in asigurarile de sanatate si furnizarea ingrijirilor medicale, eliminarea reglementarilor si constrangerilor guvernamentale asupra cheltuielilor de sanatate, liberalizarea preturilor;
- combinarea cresterii graduale a cheltuielilor pentru ingrijiri medicale cu strategii pentru imbunatatirea performantelor ingrijirilor medicale bazate pe libertatea alegerii, autorizarea altor drepturi de sanatate ale oamenilor si competitia intre furnizorii de ingrijiri medicale.
Sistemele de sanatate nu sunt simple. Ele sunt alcatuite din mai multe compartimente intre care exista stranse legaturi: asigurarile de sanatate, capitalul, personalul care lucreaza individual sau institutional pentru ingrijirea sanatatii, institutii de cercetare si educatie, produse farmaceutice si echipament medical. Pe langa cerere si oferta, mai exista multi alti factori ce determina eficienta sistemelor sanitare.
In afara de experienta SUA (singura natiune avansata care a fost cea mai consecventa in aplicarea mecanismelor de piata in sectorul ingrijirilor medicale si a alocat 14% din produsul intern brut, fara a asigura accesul universal si nici controlul costurilor), s-au analizat si experientele a patru natiuni ce si-au obtinut recent independenta, natiuni care, din 1980, au imbratisat cu seriozitate si pe deplin principiile de piata cu scopul revizuirii sistemelor sanitare: Singapore, Coreea de Sud, Chile si Filipine. In cadrul sistemelor aplicate in Singapore si Coreea de Sud, pacientii trebuie sa achite singuri, integral costurile serviciilor de sanatate la care apeleaza.
In Singapore, guvernul a proiectat un mecanism ingenios pentru finantarea asistentei sanitare, reusind in acelasi timp, sa evite pericolul moral rezultat din asigurare, obligand muncitorii sa-si creeze economii, un cont din care sa-si acopere toate cheltuielile pentru sanatate pe durata vietii. In Chile si Filipine a fost promovata alegerea consumatorului si a fost stimulata concurenta dintre planurile organizatiilor de asigurari private de tip profit si Organizatiile pentru Mentinerea Sanatatii.
Influenta mecanismelor de piata asupra eficientei globale a sistemelor sanitare si asupra limitarii inflatiei costurilor, in aceste patru tari, nu a fost incurajaratoare. In Singapore si Coreea de Sud s-a dovedit ca incercarea de a impune pacientilor sa plateasca direct serviciile de care au beneficiat nu a fost suficienta pentru a reduce puterea furnizorilor de a impune preturi ridicate, de a oferi servicii necesare si de a introduce tehnologie moderna si scumpa spre a-si creste profiturile si prestigiul. In vederea limitarii costurilor si a imbunatatirii eficientei utilizarii sumelor alocate, guvernele au fost nevoite sa reglementeze utilizarea tehnologiei scumpe si stabilirea preturilor. Pentru a contracara revendicarea practicienilor si pentru a frana cresterea generala a costurilor, a trebuit sa se introduca bugetarea globala si limitarea capitalului total. Experienta din Chile si Filipine a demonstrat ca piata asigurarilor private este ineficienta in finantarea serviciilor pentru sanatate. Asigurarile private creeaza sisteme de ingrijiri de sanatate cu 'doua viteze'. Grupurile celor bogati, asigurati prin sistemele private sunt refractare la a plati taxe mai mari si a finanta astfel servicii similare pentru grupurile cu venituri mai mici si mai frecvent expuse bolii.
Odata infiintate, serviciile de asigurari private devin grupuri de interes ce se opun feroce oricarei actiuni publice pentru mentinerea sanatatii generale. Republica Ceha a initiat in 1992, o reforma a sistemului sau sanitar prin intermediul unor elemente de piata. Introducerea reformei a generat imediat explozia costurilor [2].
Cauzele acestei situatii sunt:
limitarea drepturilor guvernului de a interveni in sectorul sanitar;
descentralizarea proprietatii spitalelor fata de autoritatea municipala;
privatizarea cabinetelor medicilor de familie, ale medicilor stomatologi si a policlinicilor;
remunerarea prin onorariu pentru fiecare serviciu prestat (plata per serviciu) a medicilor din sistemul particular ambulator si liberalizarea preturilor la produsele farmaceutice [2].
Procentul alocat pentru sanatate din Bugetul National a crescut de la 5% in 1989 la 8% in 1992. Bugetul acordat pentru sanatate in 1992 a fost epuizat pe parcursul primelor 4 luni ale anului si a trebuit sa fie replanificat. Bugetul din 1993 a fost consumat in prima jumatate a anului. Venitul medicilor din sectorul privat a crescut rapid, in timp ce salariile pesonalului din spitalele de stat au ramas nesatisfacator de mici.
Chiar si dupa sporul de 10% al salariilor personalului sanitar din mai 1995, medicii angajati ai statului din Republica Ceha castigau in jur de 440 $/luna.
In
Cehia,
indemnizatia practicienilor particulari din cadrul asistentei
ambulatorii a avut la baza sistemul onorariului
pentru fiecare act medical prestat, acordandu-se aceasta pentru aproximativ
4500 de servicii, in comparatie cu 2500, stabilite in
Pe parcursul ultimelor doua decenii, tarile industriale dezvoltate din vest au aplicat, dar nu au evaluat, numeroase reforme pentru finantarea serviciilor medicale. In ultima vreme, oamenii de stiinta occidentali incearca sa invete din analiza comparativa a reformelor din trecut si sa desprinda lectii pentru imbunatatirea rezultatelor viitoare din acest domeniu. Nu este surprinzator faptul ca diferiti autori si grupuri, reprezentand interese si ideologii diferite, au retinut lucruri diferite din studiul aplicarii reformei in acelasi grup de tari.
1.1. CADRUL LEGISLATIV DE BAZA PRIVIND
SISTEMUL SANITAR IN ROMANIA
Acte legislative si reglementare generale in domeniul sanitar
Cadrul normativ care reglementeaza activitatile in domeniul asistentei medicale, farmaceutice si veterinare in retaua M.Ap.N. este asigurat de urmatoarele acte:
Legea nr. 60/1974, legea sanitara modificata, abrogata, modificata prin Legea nr. 75/1991, republicata in Monitorul Oficial nr. 626/2 septembrie 2003;
Ordonanta Guvernului nr. 22/1992 privind finantarea ocrotirii sanatatii, cu modificarile si completarile ulterioare, aprobata prin Legea nr. 114/1992, publicata in Monitorul Oficial nr. 213/28 august 1992;
Legea nr. 98/1994 privind stabilirea si sanctionarea contraventiilor la normele legale de igiena si sanatate publica, completata prin Legea nr. 170/2004, aprobata prin Ordonanta Guvernului nr. 5/2004 pentru completarea art. 41 din Legea nr. 98/1994 privind stabilirea si sanctionarea contraventiilor la normele legale de igiena si sanatate publica;
Ordonanta Guvernului nr. 124/1998 privind organizarea si functionarea spitalelor, republicata in Monitorul Oficial al Romaniei, Partea I, nr. 568/1 august 2002, cu completarile ulterioare;
Hotararea de Guvern nr. 443/1998 privind reorganizarea si finantarea unor unitati sanitare, publicata in Monitorul Oficial nr. 290/7 august 1998, modificata prin H.G. nr.1.289/2002;
Legea nr. 100/1998 privind asistenta de sanatate publica, publicata in Monitorul Oficial nr. 204/01 iunie 1998;
Legea nr. 146/1999 privind organizarea, functionarea si finantarea spitalelor, publicata in Monitorul Oficial nr. 370/3 august 1999, modificata prin O.G. nr.94/2003;
Ordonanta de Urgenta a Guvernului nr. 170/1999 privind acordarea, in mod gratuit, a asistentei medicale, medicamentelor si protezelor pentru unele categorii de persoane prevazute in legi speciale, publicata in Monitorul Oficial, Partea I, nr. 541/5 noiembrie 1999, aprobata cu modificari prin Legea nr. 783/2001;
Ordonanta de Urgenta a Guvernului nr. 152/1999 privind produsele medicamentoase de uz uman, publicata in Monitorul Oficial nr. 508/20 octombrie 1999, abrobata cu modificari prin Legea nr. 336/2002;
Legea nr. 176/2000 privind dispozitivele medicale, publicata in Monitorul Oficial nr. 544/02 noiembrie 2000;
Ordonanta Guvernului nr. 54/2000 privind finantarea din bugetul de stat, din bugetul fondului de asigurari sociale de sanatate si din bugetele locale a unor activitati si programe in domeniul sanatatii publice, desfasurate de organizatii neguvernamentale, publicata in Monitorul Oficial nr. 41/31 ianuarie 2000, aprobata cu modificari prin Legea nr. 423/2002;
Ordonanta Guvernului nr. 53/2000 privind obligativitatea raportarii bolilor si efectuarii vaccinarilor, publicata in Monitorul Oficial nr. 42/31 ianuarie 2000, aprobata cu modificari prin Legea nr. 649/2001;
Ordonanta de Ugenta a Guvernului nr. 85/2000 privind finantarea drepturilor de personal cuvenite medicilor si farmacistilor stagiari sau rezidenti si personalului de cercetare din unitatile sanitare, publicata in Monitorul Oficial nr. 291/27 iunie 2000, aprobata prin Legea nr. 47/2001
Hotararea Guvernului nr. 400/2001 pentru aprobarea criteriilor si normelor de diagnostic clinic, diagnostic functional si de evaluare a capacitatii de munca in baza carora se face incadrarea in gradele I, II si III de invaliditate, publicata in Monitorul Oficial nr. 251/ 16 mai 2001;
Ordonanta de Urgenta a Guvernului nr. 58/2001 privind organizarea si finantarea rezidentiatului si stagiaturii si activitatii de cercetare medicala in sectorul sanitar;
Hotararea Guvernului nr. 927/2001 privind drepturile acordate donatorilor de sange, publicata in Monitorul Oficial nr. 613/28 septembrie 2001, abrogata prin H.G. nr.1.352/2004;
Ordinul nr. 863/28.11.2001 al Ministerului Sanatatii si Familiei privind aprobarea Regulilor de buna practica de distributie angro a produselor medicamentoase, publicata in Monitorul Oficial nr. 46/23 ianuarie 2002;
Ordinul nr. 923/18.12.2001 al Ministerului Sanatatii si Familiei privind aprobarea Nomenclatorului de specialitati medicale si farmaceutice, supraspecializari si competente pentru reteaua de asistenta medicala si a Normelor metodologice de aplicare a acestuia, publicat in Monitorul Oficial 117/13 februarie 2002, abrogate prin Ordonanta nr. 197/2004;
Legea nr. 498/11.07.2002 privind modificarea si completarea Legii nr.81/1997 privind exercitarea profesiunii de farmacist, infiintarea, organizarea si functionarea Colegiului Farmacistilor din Romania, publicata in Monitorul Oficial nr. 524/18 iulie 2002, abrogata prin Legea nr. 305/2004;
Hotararea nr. 529/23.05.2002 a Ministerului Sanatatii si Familiei Hotarare privind finantarea unitatilor sanitare si a institutiilor din reteaua MSF, publicata in Monitorul Oficial nr. 381/05 iunie 2002;
Legea nr. 270/18.06.2003, privind Legea spitalelor, publicata in Monitorul Oficial nr. 438/20 iunie 2003;
Ordinul nr. 858/17.09.2003 al ministrului sanatatii privind aprobarea modelului Raportului standard de evaluare a calitatii produselor medicamentoase publicat in Monitorul Oficial nr. 708/10 octombie 2003
Legea nr. 121/19.04.2004 privind aprobarea OG nr. 30/2004 pentru modificarea OUG nr. 170/1999 privind acordarea, in mod gratuit, a asistentei medicale, medicamentelor si protezelor pentru unele categorii de persoane prevazute in legi speciale publicata in Monitorul Oficial nr. 357/23 aprilie 2004.
1.1.2.Acte legislative si reglementare privind organizarea si functionarea Ministerului Sanatatii
Hotararea Guvernului nr.1.332/14.12.2000 privind organizarea si functionarea Ministerului Sanatatii, publicata in Monitorul Oficial nr. 490/27 decembie 2000, abrogata prin H.G. nr.22/2001;
Hotararea Guvernului nr.743/3.07.2003 privind organizarea si functionarea Ministerului Sanatatii, publicata in Monitorul Oficial nr. 698/8 iulie 2008, abrogata prin H.G. nr.168/2005;
Regulament 15 februarie 2005, de organizare si functionare a comisiilor de specialitate ale Ministerului Sanatatii, publicat in Monitorul Oficial nr.164/24 februarie 2005;
Hotararea Guvernului nr. 168/9.03.2005 privind organizarea si functionarea Ministerului Sanatatii, publicata in Monitorul Oficial nr. 249/25 martie 2005;
Hotararea Guvernului nr.319/14.04.2005 pentru modificarea art. 15 din Hotararea Guvernului nr. 168/2005 privind organizarea si functionarea Ministerului Sanatatii, publicata in Monitorul Oficial nr. 346/25 aprilie 2005;
Hotararea Guvernului nr.697/12.07.2005, pentru completarea Hotararea Guvernului nr. 168/2005 privind organizarea si functionarea Ministerului Sanatatii, publicata in Monitorul Oficial nr. 643/ 20 iulie 2005.
1.1.3.Acte legislative si reglementare privind organizarea si functionarea Ministerului Apararii Nationale
Ordonanta de Urgenta a Guvernului nr. 74/15.07.2000 privind organizarea si functionarea Ministerului Apararii Nationale, publicata in Monitorul Oficial nr. 271/15 iunie 2000, abrogata prin O.U.G. nr. 14/2001, respinsa prin Legea nr. 235/2001;
Ordonanta de Urgenta a Guvernului nr. 14/26.01.2001 privind organizarea si functionarea Ministerului Apararii Nationale, publicata in Monitorul Oficial nr. 65/7 februarie 2001, aprobata cu modificari prin Legea nr. 239/2001, modificata prin Legea nr. 379/2003;
LEGE nr.389/10.07.2001 pentru aprobarea Ordonantei de urgenta a Guvernului nr.14/2001 privind organizarea si functionarea Ministerului Apararii Nationale, publicat in Monitorul Oficial nr. 400/20 iulie 2001.
1.1.4.Acte legislative si reglementare in sistemul sanitar din structura Ministerului Apararii Nationale
Legea nr. 44/1994 privind veteranii de razboi, precum si unele drepturi ale invalizilor si vaduvelor de razboi, publicata in Monitorul Oficial nr. 172/7 iulie 1994, modificata prin Legile nr. 132/2000, 135/2000, 167/2002, republicata in Monitorul Oficial nr. 783/28 octombrie 2002, modificata prin O.U.G. nr.12/2004, si Legea nr. 596/2004;
Legea nr. 80/1995 privind statutul cadrelor militare, publicata in Monitorul Oficial nr. 155/20 iulie 1995, cu modificarile ulterioare;
Hotararea Guvernului nr. 270/1999 privind stabilirea conditiilor de acordare a asistentei medicale, medicamentelor, concediilor medicale si scutirilor medicale cadrelor militare in activitate, publicata in Monitorul Oficial nr. 163/19 aprilie 1999, modificata prin H.G. nr. 283/2005;
Legea nr. 458/2001 privind infiintarea, organizarea si functionarea Casei Asigurarilor de Sanatate a Apararii, Ordinii Publice, Sigurantei Nationale si Autoritatii Judecatoresti, publicata in Monitorul Oficial nr. 418/27 iulie 2001;
Ordinul nr.M.62/8.05.2001, emis de M.Ap.N. privind aplicarea Nomenclatorului produselor destinate asigurarii cererii unitatilor militare prin planul de mobilizare a garnizoanei, care se constituie in stocuri intangibile, publicata in Monitorul Oficial nr. 310/11 iunie 2001;
1.1.5.Cadrul legislativ si de reglemetare privind
Asigurarile Sociale de Sanatate
Legea nr.145/1997 privind asigurarile sociale de sanatate, publicata in Monitorul Oficial nr. 178/31 iunie 1997, abrogata prin O.U.G. nr. 150/2002;
Statutul Casei Nationale de Asigurari de Sanatate din 21 martie 2001, publicat in Monitorul Oficial al Romaniei nr. 154 /29 martie 2001, in temeiul dispozitiilor Legii asigurarilor sociale de sanatate nr. 145/1997, cu modificarile si completarile ulterioare;
Legea nr. 458/2001 privind infiintarea, organizarea si functionarea Casei Asigurarilor de Sanatate a Apararii, Ordinii Publice, Sigurantei Nationale si Autoritatii Judecatoresti, publicata in Monitorul Oficial nr. 418/27 iulie 2001;
Ordonanta de Urgenta a Guvernului nr. 150/31.01.2002 privind organizarea si functionarea sistemului de asigurari sociale de sanatate, publicata in Monitorul Oficial nr.838/20 noiembrie 2002, intra in vigoare la data publicarii cu exceptia prevederilor art. 6 alin. (1) lit. e) si h), art. 50 alin. (2) si (3), art. 51 alin. (2) si (3), art. 53 alin. (2) si (3), art. 54 alin. (2) si (3), art. 56 si art. 59 alin. (1), referitoare la reducerea contributiei de asigurari sociale de sanatate si scutirea de la obligatia platii acesteia de catre unele categorii de persoane, care intra in vigoare la data de 1 ianuarie 2003, cu modificarile ulterioare;
Ordonanta de Urgenta a Guvernului nr. 107/14.07.2005 pentru modificarea si completarea Ordonantei de urgenta a Guvernului nr. 150/2002 privind organizarea si functionarea sistemului de asigurari sociale de sanatate, publicata in Monitorul Oficial nr. 645/21 iulie 2005;
Hotararea Guvernului nr. 627/29.06.2005 pentru modificarea si completarea Hotararii Guvernului nr. 235/2005 privind aprobarea pentru anul 2005 a listei cuprinzand denumirile comune internationale ale medicamentelor din Nomenclatorul medicamen-telor de uz uman, de care beneficiaza asiguratii in tratamentul ambulatoriu, cu sau fara contributie personala, pe baza de prescriptie medicala, publicata in Monitorul Oficial nr. 621/18 iulie 2005;
Ordinul nr. 216/17.06.2005 - privind modificarea si completarea Ordinului ministrului sanatatii si al presedintelui Casei Nationale de Asigurari de Sanatate nr.56/45/2005 pentru aprobarea normelor metodologice de aplicare a Contractului-cadru privind conditiile acordarii asistentei medicale in cadrul sistemului de asigurari sociale de sanatate pentru anul 2005, cu modificarile si completarile ulterioare, publicata in Monitorul Oficial nr. 556/29 iunie 2005;
Referat pentru aprobarea Ordinului ministrului sanatatii si al presedintelui Casei Nationale de Asigurari de Sanatate privind modificarea Ordinului ministrului sanatatii si al presedintelui Casei Nationale de Asigurari de Sanatate nr.56/45/2005 pentru aprobarea normelor metodologice de aplicare a contractului-cadru privind conditiile acordarii asistentei medicale in cadrul sistemului de asigurari sociale de sanatate pentru anul 2005, cu modificarile si completarile ulterioare;
Ordonanta de Urgenta a Guvernului nr. 38/19.05.2005 pentru modificarea si completarea Ordonantei de urgenta a Guvernului nr. 150/2002 privind organizarea si functionarea sistemului de asigurari sociale de sanatate, publicata in Monitorul Oficial nr. 425/19 mai 2005;
Hotararea Guvernului nr. 235/31.03.2005 privind aprobarea pentru anul 2005 a listei cuprinzand denumirile comune internationale ale medicamentelor din Nomenclatorul medicamentelor de uz uman, de care beneficiaza asiguratii in tratamentul ambulatoriu, cu sau fara contributie personala, pe baza de prescriptie medicala, publicata in Monitorul Oficial nr. 278/4 aprilie 2005;
Ordinul nr. 56.45/3.02.2005 pentru aprobarea Normelor metodologice de aplicare a Contractului-cadru privind conditiile acordarii asistentei medicale in cadrul sistemului de asigurari sociale de sanatate pentru anul 2005, publicata in Monitorul Oficial nr. 134/14 februarie 2005;
Hotararea Guvernului nr. 52/13.01.2005 pentru aprobarea Contractului-cadru privind conditiile acordarii asistentei medicale in cadrul sistemului de asigurari sociale de sanatate pentru anul 2005, publicata in Monitorul Oficial nr. 71/20 ianuarie 2005.
1.2. Reteaua sanitara publica in subordinea Ministerului Sanatatii
Potrivit Hotararii Guvernului nr. 168 din 9 martie 2005 privind organizarea si functionarea Ministerului Sanatatii, publicata in Monitorul Oficial nr. 249/25 martie 2005, Ministerul Sanatatii este un organ de specialitate al administratiei publice centrale, cu personalitate juridica, in subordinea Guvernului.
In cadrul functiilor exercitate de Ministerul Sanatatii amintim:
elaborarea politicii generale sanitare;
elaborarea si gestionarea programelor de sanatate;
asigurarea controlului calitatii serviciilor medicale prin directiile de sanatate publica;
elaborarea reglementarilor specifice domeniului sanitar;
asigurarea asistentei medicale de urgenta;
dotarea cu aparatura in profil teritorial;
colectarea si difuzarea informatiei;
coordonarea negocierilor si promovarea contractului-cadru al acordarii ingrijirilor medicale in sistemul asigurarilor sociale de sanatate;
aprobarea tarifelor minime si a celor recomandabile ce pot fi practicate in sistemul social de ingrijiri de sanatate;
sprijinirea cercetarii medicale si a educatiei medicale;
finantarea cheltuielilor neprevazute, determinate de situatii precum dezastre naturale, epidemii etc.
Ministerul Sanatatii este abilitat sa solicite si sa primeasca, in conditiile legii, informatii de la autoritatile administratiei publice, institutiile publice si persoanele juridice de drept privat cu activitate in domeniul sau de competenta.
Schema nr. 1. Structura organizatorica a
Ministerului Sanatatii [2005, HGR nr. 168/09.03]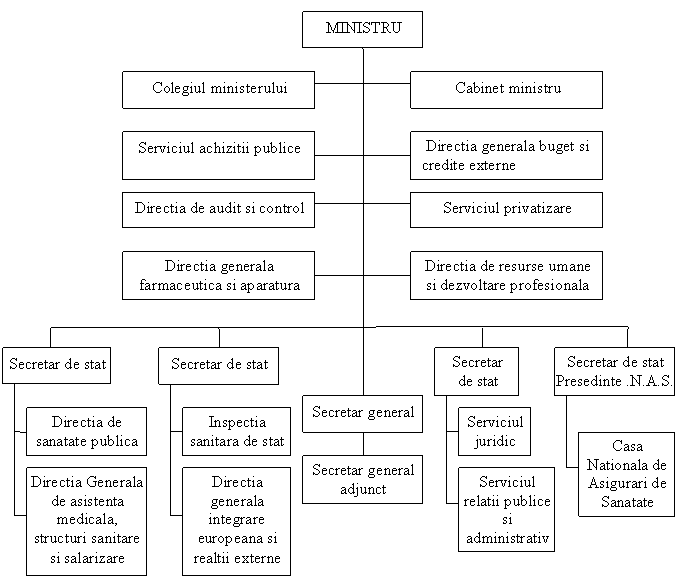

Dupa cum se observa din schema nr.1, conducerea Ministerului Sanatatii este exercitata de catre ministrul sanatatii, acesta reprezentandu-l in raporturile cu alte ministere, autoritati si organizatii, precum si cu persoane fizice sau juridice din tara ori din strainatate. In indeplinirea atributiilor sale ministrul sanatatii este ajutat de 4 secretari de stat, de un secretar general si de un secretar general adjunct. Ca organ consultativ este infiintat Colegiul ministerului, al carui presedinte este deasemenea ministrul sanatatii, Colegiu ce se intruneste pentru dezbatera unor probleme privind activitatea Ministerului Sanatatii.
Prin ordin al ministrului sanatatii se pot organiza si alte servicii, birouri, compartimente sau colective temporare, stabilindu-se numarul posturilor de conducere, in conditiile legii.
In subordinea Ministerului Sanatatii se afla unitati finantate integral de la bugetul de stat, unitati finantate integral din venituri proprii din contractele incheiate prin sistemul de asigurari sociale de sanatate, unitati finantate din venituri proprii si subventii de la bugetul de stat, unitati finantate integral din venituri proprii.
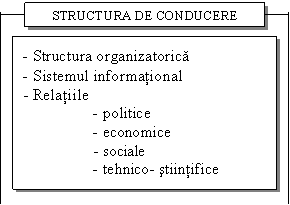
Un sistem general de conducere, este format din trei subsisteme (decizional, operational si informational). Delimitarea acestor subsisteme este mai mult teoretica.
Structura organizatorica a Ministerului Sanatatii, ca element component al structurii de conducere se compune din directii de specialitate coordonate de catre ministru si ministrii secretari de stat.
Sistemul de conducere (Schema nr.2 cuprinde o componenta constructiva - structura de conducere si o componenta functionala - procesul de conducere[3]. Structura de conducere a sistemului asigura cadrul de exercitare a procesului de conducere.
Schema nr.2. Componentele sistemului de conducere


![]()
![]()
1.3. mINISTERE SI DEPARTAMENTE CU RETEA SANITARA PROPRIE IN SECTORUL PUBLIC
In tara noastra, asistenta sanitara a polulatiei este asigurata de Ministerul Sanatatii, alte ministere si departamente cu retea sanitara proprie, publice sau private.
Ministerele si departamentele cu retea sanitara proprie elaboreaza norme specifice de aplicare a legislatiei si acordarea asistentei sanitare pentru categoriile de populatie ce apartin acestor institutii.
Intreaga activitate sanitara in cadrul acestor retele este coordonata de Ministerul Sanatatii.
Astfel, avem Ordine (de ex. Ordinul nr.129/509/50/274/369/5186/10/ 940/400 din 2002) ale presedintelui Casei Nationale de Asigurari de Sanatate, al presedintelui Casei Asigurarilor de Sanatate a Apararii, Ordinii Publice, Sigurantei Nationale si Autoritatii Judecatoresti, al ministrului apararii nationale, al ministrului de interne, al ministrului justitiei, al directorului Serviciului Roman de Informatii, al directorului Serviciului de Telecomunicatii Speciale, al directorului Serviciului de Informatii Externe si al directorului Serviciului de Protectie si Paza pentru aprobarea Normelor proprii de aplicare a Contractului-cadru privind conditiile acordarii asistentei medicale in sistemul asigurarilor sociale de sanatate, adaptate la specificul organizarii asistentei medicale in reteaua sanitara a ministerelor si institutiilor din domeniul apararii, ordinii publice, sigurantei nationale si autoritatii judecatoresti, iar dupa 2002, aplicabile in relatiile contractuale dintre Casa Asigurarilor de Sanatate a Apararii, Ordinii Publice, Sigurantei Nationale si Autoritatii Judecatoresti si furnizorii de servicii medicale si farmaceutice care apartin acestei retele
Ministerele si departamentele cu retea sanitara proprie elaboreaza norme specifice de aplicare a legislatiei si acordarea asistentei sanitare pentru categoriile de populatie ce apartin acestor institutii.
Intreaga activitate sanitara in cadrul acestor retele este coordonata de Ministerul Sanatatii.
Ministerele si departamentele din sectorul public, cu retea sanitara proprie sunt:
- Ministerul Apararii Nationale, conform Legii nr.389/2001 privind organizarea si functionarea M.Ap.N., publicata in MO nr.400/20 iulie2001
- Ministerul Administratiei si Internelor, conform Legii 604/2003 privind organizarea si functionarea M.A.I., publicata in MO nr.6/6 ianuarie 2004
- Ministerul Justitiei, conform HG 736/2003 privind organizarea si functionarea M.J., publicata in MO nr. 582/7 iulie 2003, abrogata prin H.G. nr.83/2005, privind organizarea si functionarea M.J
- Serviciul Roman de Informatii, conform Legii 14/1992 privind organizarea si functionarea, publicata in MO nr. 33/3 martie 1992
- Serviciul de Telecomunicatii Speciale, conform Legii 92/1996 privind organizarea si functionarea, publicata in MO nr. 169/30 iulie 1996
- Serviciul de Informatii Externe, conform Legii 1/1998 privind organizarea si functionarea, publicata in MO nr7/12 ianuarie 1998
- Serviciul de Protectie si Paza, conform Legii 191/1998 privind organizarea si functionarea, publicata in MO nr. 402/22 octombrie 1998
Dintre acestea, cel mai bine reprezentat la nivel national este Ministerul Apararii Nationale, cu o retea sanitara completa, care include spitale, farmacii, depozite farmaceutice, sanatorii.
1.4. SISTEME DE ASIGURARI DE SANATATE SI FINANTAREA SERVICIILOR
Progresul nelimitat al stiintelor si tehnologiei medicale, schimbarile in starea de sanatate si conditiile de viata vor pune noi probleme si vor cere noi solutii. Din ce in ce mai multe tari incearca sa dezvolte si sa realizeze obiective nationale de sanatate in spiritul strategiei O.M.S. 'Sanatate pentru toti'. Reorientarea politicilor de sanatate din fostele tari socialiste catre asigurarea de noi programe de sanatate publica si de pachete minime de servicii de asistenta sanitara, gratuita si echitabila, va necesita noi proiecte. Noile programe de sanatate nu vor mai trebui sa fie desfasurate ca in trecut, prin institutii noi, concret separate si coordonate pe verticala. In primul rand programele trebuie oferite centrelor de ingrijiri primare de sanatate. Cei care platesc pentru aceste programe, fie ca sunt guvernele sau casele de asigurari, companii industriale si comerciale, donatorii straini, nu trebuie sa opereze direct in cadrul programelor.
Exista aproape un consens al institutiilor sanitare in ceea ce priveste necesitatea schimbarii sistemului ingrijirilor de sanatate. In acest scop este necesara examinarea atenta a variantelor, cu avantajele si dezavantajele lor, asa cum rezulta din practica internationala [25].
Teoretic, exista putine optiuni in ceea ce priveste sistemele sanitare. Astfel sunt descrise in literatura trei mari sisteme:
- sistemul asigurarilor private de sanatate (modelul 'de piata'), bazat pe asigurari voluntare (SUA);
- sistemul national de sanatate (modelul Beveridge-Anglia), bazat pe impozite generale;
- sistemul asigurarilor sociale de sanatate (modelul Bismark-Germania), bazat pe asigurari de sanatate obligatorii.
Principalele criterii in functie de care pot fi evaluate diferitele sisteme de finantare a serviciilor de sanatate sunt: echitatea in finantare, gama serviciilor pe care le acopera, gradul de acoperire a populatiei, eficienta, transparenta, libertatea in alegere, macroeficienta, acceptabilitatea politica, stabilitatea finantarii.
Sistemul asigurarilor private reprezinta exceptia in tarile vestice, exponentul cel mai marcant al acestui model fiind SUA. Principalele neajunsuri ale acestui model sunt accesibilitatea scazuta la asistenta sanitara si costurile ridicate pe care le implica. De exemplu, desi se cheltuieste circa 14% din PIB pentru asistenta medicala, aproximativ 15 % din populatie nu are acces la servicii, fapt ce a determinat includerea reformei sistemului de asistenta sanitara intre temele majore ale dezbaterilor politice pre-si post-electorale.
Principalele avantaje ale asigurarilor private sunt: alegerea furnizorului si a gamei de servicii, transparenta in costurile si beneficiile oferite de sistem si faptul ca finantarea nu depinde de obiectivele politice stabilite pe termen scurt.
Principalele dezavantaje se refera la: lipsa echitatii in contributie, slaba si nereglementata acoperire cu servicii fata de alte sisteme si uneori dificultatea de a controla cheltuielile.
Tinand cont de aceste aspecte, ramaneau ca optiuni reale pentru Romania sistemul asigurarilor sociale de sanatate si sistemul serviciului national de sanatate bazat pe impozite generale;
Sistemul de sanatate tip Beveridge (Anglia, Portugalia, Italia s.a.) are atat o dimensiune economica, cat si una sociala. Astfel, fondurile necesare sanatatii sunt usor de colectat, avand in vedere ca acest lucru se face prin intermediul sistemului fiscal deja existent. In acelasi timp, acoperirea populatiei este generala, pentru accesul la asistenta medicala utilizandu-se alte criterii decat capacitatea de plata. In primul rand este vorba de libera alegere a medicului de medicina generala de catre pacient, cu inscrierea sa pe lista clientilor sai.
Gradul de echitate depinde de modalitatea de impozitare aleasa. Atunci cand impozitele sunt progresive cu cresterea veniturilor, se asigura o redistribuire a finantarii serviciilor sanitare, grupurile cele mai bogate finantand pe cele cu venituri mai scazute.
Sumele alocate asistentei sanitare in asemenea sisteme sunt stabilite de Parlament, fapt ce se considera ca ofera o legitimitate democratica asupra cheltuielilor, facand posibila o distributie a lor in conformitate cu valorile sociale si cu resursele financiare ale societatii la un moment dat.
Trebuie mentionat faptul ca finantarea prin impozite generale nu semnifica existenta doar a unui sistem sanitar public. Din respectivele fonduri pot sa fie finantati atat furnizori publici (de stat), cat si furnizori privati. Un exemplu elocvent in acest sens este reprezentat de Canada unde "opereaza un sistem public cu furnizori privati', marea majoritate a medicilor functionand in cabinete private, dar fiind platiti din fondurile publice, pe baze contractuale [11].
De asemenea, finantarea prin impozite nu inseamna neaparat rationalizare. Canada sau Suedia cheltuiesc 9% din PIB pentru sanatate, ca si Germania sau Franta, in care functioneaza sistemele de asigurari sociale. Nivelul cheltuielilor se stabileste prin decizie politica si acceptabilitatea sociala in concordanta cu valoarea acordata de societate sanatatii si asistentei sanitare.
Plata medicilor in sistemele de tip Beveridge are la baza, in general, fie capitatia (numarul persoanelor inscrise), corijata in functie de realizarea unor servicii preponderent preventive pentru medicul de medicina generala, fie salariul (pentru medicii din spital).
Avantajele principale ale sistemului de finantare centrala (tip Beveridge) sunt echitatea in finantare, acoperirea larga si reglementata, controlul posibil al cheltuielilor totale.
Dezavantajele principale se refera la: lipsa participarii individuale la deciziile de finantare, lipsa de transparenta in finantarea aditionala a unor costuri si beneficii si in fine, afectarea facila a finantarii de catre deciziile politice pe termen scurt.
Sistemele de asigurari sociale de sanatate (modelul Bismarck, Germania), au ca principala sursa de finantare contributiile obligatorii platite de firme sau angajati. Resursele mobilizate prin aceasta metoda sunt dependente de numarul celor care muncesc si cotizeaza, rezultatele fiind legate de echilibrul intre numarul celor ce subscriu si numarul celor ce beneficiaza. Acest aspect face ca asemenea sisteme sa intampine dificultati in perioadele cu rate inalte ale somajului, cand numarul celor care cotizeaza este redus, necesitand interventia de la bugetul statului spre a nu creste prea mult prima de asigurare. Trebuie mentionat ca asistenta sanitara pentru categoriile neincluse in piata muncii (someri, pensionari, copii , elevi, etc.) este suportata din bugetul statului.
Diferenta intre acest sistem si cel bazat pe taxe si impozite generale consta in faptul ca fondurile obtinute prin asigurari nu sunt hotarate de Parlament. Sumele incasate de fondurile de asigurari se stabilesc in functie de capacitatea financiara a cetatenilor si nu in functie de starea lor de sanatate, toti trebuind sa aiba acces la ingrijiri de sanatate in functie de necesitati. Se observa si aici principiul solidaritatii intalnit si in sistemele de tip Beveridge, conform caruia la plata serviciilor sanitare contribuie toti indivizii, atat cei bolnavi, cat si cei sanatosi.
Si in acest tip de sistem, practica publica poate coexista cu cea privata. De remarcat ca in ambele sisteme mentionate, practica privata este o activitate nonprofit, spre deosebire de sistemul asigurarilor private in care activitatea pentru profit este cea mai frecventa.
In sistemele bazate pe asigurarile de sanatate plata se face in principiu dupa numarul de prestatii acordate (consultatii, tratamente, etc.). Cum volumul total al cheltuielilor rezulta din produsul numarului de prestatii (variabil si greu controlabil) cu tariful unitar al acestora ( specific si fix), exista riscul real al 'consumului indus' si al 'inflatiei de servicii'.
Avantajele principale ale sistemelor de asigurari sociale de sanatate privesc: transparenta mai mare a contributiilor si beneficiilor, gradul inalt de acoperire, finantarea legata de nivelul venitului si independenta finantarii fata de schimbarile in prioritatile politice.
Dezavantajele se refera la: reducerea bazei de contributii, finantarea puternic legata de gradul de ocupare sau somaj si impune costuri mai mari pentru agentii economici (patroni) si costurile administrarii sistemului adesea ridicate.
Indiferent de modul de colectare a fondurilor, se constata o convergenta a sistemelor serviciilor de sanatate in ceea ce priveste modalitatile de plata a furnizorilor de servicii. In prim plan sunt mecanismele "concurentiale', prin acestea incercandu-se atingerea a cel putin doua obiective: cresterea calitatii actelor medicale si scaderea preturilor acestor prestatii. Un alt aspect implicat in aceasta abordare este cresterea posibilitatilor de alegere din partea pacientului.
In acest context are loc si dezbaterea distinctiei intre sectorul public si cel privat in practica medicala. Abordarea cea mai raspandita este aceea care nu mai face diferentieri intre aceste sectoare, accentul cazand pe calitatea asistentei si pe costurile asociate acesteia. Alegerea medicului ramane la latitudinea pacientului, iar plata se face pe principiul "banii urmeaza pacientul'. Acest principiu permite oamenilor sa-si aleaga medicul si actioneaza ca un stimulent pentru practicile eficiente, permitand dezvoltarea unitatilor de asistenta medicala performante si disparitia sau adaptarea celor necompetitive[35].
Alegerea modului de finantare a sistemului sanitar este considerata de majoritatea specialistilor o optiune politica, insa modalitatea de colectare a resurselor nu conditioneaza, in principiu, modul cum vor fi alocati si utilizati acesti bani. Mai mult, numeroase studii au aratat ca modul in care sunt finantate cheltuielile sanitare nu are nici o influenta asupra cuantumului cheltuielilor totale sau "per capita" pe termen lung, atata timp cat contributiile sunt obligatorii. Unicul factor care pana acum a influentat nivelul global al cheltuielilor pentru sanatate este nivelul avutiei nationale.
1.4.1. Asigurarile de sanatate in sistemul privat
Sistemul asigurarilor private reprezinta exceptia in tarile vestice, exemplu marcant al acestui model fiind SUA.
Principalele neajunsuri ale acestui model sunt accesibilitatea scazuta la asistenta sanitara si costurile ridicate pe care le implica. In SUA, de exemplu, desi se cheltuieste circa 14% din PIB pentru asistensa medicala, aproximativ 15% din populatie nu are acces la servicii, fapt ce a determinat includerea reformarii sistemului de asistenta sanitara intre temele majore ale dezbaterilor politice pre- si post- electorale.
Principalele avantaje ale asigurarilor private sunt: alegerea furnizorului si a gamei de servicii, transparenta in costurile si beneficiile oferite de sistem, si faptul ca finantarea nu depinde de obiectivele politice stabilite pe termen scurt.
Principalele dezavantaje se refera la: lipsa echitatii in contributie, slaba si nereglementata acoperire cu servicii fata de alte sisteme si uneori dificultatea de a controla total cheltuielile.
Tinind cont de aceste aspecte, ramaneau pentru Romania sistemul asigurarilor sociale de sanatate si sistemul serviciului national de sanatate bazat pe impozite generale.
Recent a fost adoptata si in Romania Legea asigurarilor private de sanatate nr. 212/2004, un pas inainte atat in dezvoltarea pietei asigurarilor, cat si in dezvoltarea sistemului sanitar privat, foarte putin reprezentat pana in prezent.
|
Politica de confidentialitate | Termeni si conditii de utilizare |

Vizualizari: 7667
Importanta: ![]()
Termeni si conditii de utilizare | Contact
© SCRIGROUP 2024 . All rights reserved