| CATEGORII DOCUMENTE |
| Alimentatie nutritie | Asistenta sociala | Cosmetica frumusete | Logopedie | Retete culinare | Sport |
UNIVERSITATEA DE MEDICINA SI FARMACIE
TARGU MURES
FACULTATEA DE MEDICINA
DISCIPLINA DE OBSTETRICA-GINECOLOGIE
PATOLOGIA
CANCERULUI DE COL UTERIN
IN CAZUISTICA CLINICII DE OBSTETRICA-GINECOLOGIE I
SPITAL CLINIC JUDETEAN, TARGU-MURES,
PE PERIOADA 2001-2004
PARTEA GENERALA
1. Introducere
1.1. Generalitati
Excluzand cancerul mamar, cancerele tractului genital constituie a treia forma de proces malign la femeie . Cancerul cervical este a doua forma de cancer ca frecventa in toata lumea si cel mai comun cancer al femeii in tarile in curs de dezvoltare. Este o boala depistabila precoce, rezultatele tratamentului fiind in functie de precocitatea diagnosticului.
Pe plan mondial, in ultimii 40 de ani incidenta cancerului invaziv al colului uterin a scazut foarte mult (efectuarea screeningului permitand depistarea formelor subclinice).
In Romania, incidenta cancerului de col uterin este in crestere; neefectuarea screeningului sistematic a condus la cresterea ponderii cazurilor diagnosticate in stadii avansate.
In S.U.A., cancerul cervical invaziv este a treia forma de cancer ginecologic. Anual in S.U.A. se depisteaza 13 000 cazuri noi de cancere de col uterin si 50 000 carcinoame in situ. Se inregistreaza astfel un numar de 5,5 decese anuale la 100 000 de locuitori, in timp ce in statele Americii Latine, proportia deceselor este de 3-4 ori mai mare [5].
Prin accesibilitatea sa la investigatiile de tip citologic, colposcopic, histologic, de biologie moleculara, colul uterin este un substrat ideal pentru studiul secventelor etapelor ce conduc la cancerul invaziv. Din acest punct de vedere, cancerul colului poate fi un argument al diferentei evidente intre tarile dezvoltate si cele subdezvoltate.
Cancerul colului este una dintre cele mai usor incadrabile tumori in actiuni preventive . Detectata in stadii precoce beneficiaza de rate mari de curabilitate . Boala localizata are rate de supravietuire la 5 ani de peste 90%.
1.2. Istoric
Prima referinta privind existenta ginecologiei ca latura a practicii medicale este cuprinsa in papirusul egiptean Kahun (anul 2000 i.e.n.). In jurul anului 450 i.e.n., Hippocrates face mentiuni privind cancerul uterin si sublinieri in legatura cu prognosticul rezervat al leziunii.
Ambroise Parr 0-1590) a facut referiri la evaluarea leziunilor cervicale.
In 1793 Matthew Baillie prezinta detalii asupra cancerului cervical. John Clarke (1812) descrie forma vegetanta, iar Rudolf Virchow, R.Hooper (1832) si J.H.Bennett (1845) realizeaza descrieri ale leziunilor benigne si maligne. E.Wertheim (1898) publica lucrarea ce descrie tehnica chirurgicala ce-i poarta numele.
In noi.1898 Ernst Wertheim a efectuat prima histerectomie radicala, completata cu limfadenectomie partiala. In 1912 Wertheim publica rezultatele a 500 de histerectomii radicale efectuate in perioada 1898-1912; mortalitatea operatorie fiind de 18,6%.
In 1925 Von Hinselmann introduce utilizarea colposcopului. Papanicolau si Traut (1943) impun practicarea citologiei exfoliative.
George Nicholas Papanicolaou s-a nascut in 1883 in Kymi, Eubeea, Grecia; a absolvit Facultatea de Medicina din Atena. Studiile sale privind citologia exfoliativa au debutat in 1921. In 1943 a aparut monografia Diagnosis of uterin cancer by the vaginal smear, New York (autori G.Papanicolau si H.Traut). In 1960 a fost nominalizat pentru Premiul Nobel in Medicina; in 1962 a murit in infarct miocardic.
Un alt ginecolog vienez, Friedrich Schauta, a descris histerectomia radicala pe cale vaginala, tehnica ce va fi abandonata dupa introducerea histerectomiei radicale abdominale, cu limfadenectomie sistematica.
Necesitatea efectuarii limfadenectomiei fusese anticipata de romanul Thoma Ionescu, care in 1897 a publicat rezultatele primelor histerectomii radicale.
In 1930, J.V.Meigs fiind impresionat de eficacitatea operatiei Wertheim, a impus aceasta operatie ca tratament primar in cancerul cervical, adaugand limfadenectomia pelvina extinsa. In 1954, in New York, a aparut lucrarea lui Meigs-SurgicalTreatment of Cancer of the Cervix.
Procedeul Wertheim-Meigs a realizat o crestere de 30% a supravietuirilor [13].
2. Anatomia colului uterin
Portiunea inferioara a uterului, separata de acesta prin istm, se numeste col uterin (cervix uteri) [17].
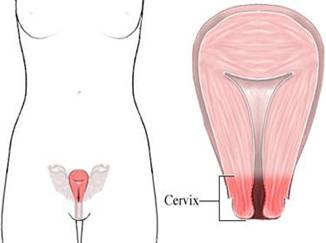
Colul uterin este divizat prin planul de insertie a domului vaginal in doua portiuni:
intravaginala, accesibila inspectiei (exocolul)
supravaginala (endocolul)
La nivelul extremitatii distale a exocolului, se deschide orificiul extern al canalului cervical Acesta este:
punctiform sau de forma circulara la nulipara;
transversal, in forma de fanta, la multipara.
In totalitatea sa, colul femeii nulipare are o forma conica. La multipara are o forma cilindrica si este usor turtit transversal. I se pot descrie astfel doua buze:
- anterioara, mai rotunjita si mai proeminenta;
- posterioara, mai subtire, mai putin reliefata.
Consistenta colului la tactul vaginal este elastica, rezistenta, asemanatoare celei prezentate de catre cartilajul nazal.
In mod obisnuit, colul formeaza cu corpul uterin un unghi obtuz deschis anterior, iar orificiul sau extern priveste inspre peretele posterior vaginal.
3. Epidemiologie
Neoplasmul de col se intalneste mult mai frecvent la femeile casatorite, incidenta sa crescand cu cat varsta la casatorie este mai mica si debutul vietii sexuale este mai precoce. Se intalneste mai ales in medii cu o igiena sexuala deficitara si la femeile care intretin raporturi sexuale cu mai multi barbati.
Viata sexuala duce la cresterea incidentei cancerului cervical prin iritatia mecanica produsa de actul sexual, respectiv carcinogenitatea spermei si a smegmei.
Incidenta maxima a cancerului de col uterin este intre 48-55 de ani, cu o distributie bimodala: un peak intre 35-39 de ani si altul intre 60-64 de ani. Este de 2,5 ori mai frecventa la negrese, decat la femeile albe in SUA. Incidenta este mai mare in tarile Africii si ale Americii Latine .
4. Etiologie
Factorul determinant al neoplaziei celulare este inca necunoscut. S-au pus in evidenta o serie de factori favorizanti, care se clasifica in factori extrinseci si factori intrinseci.
4.1. Factori extrinseci
4.1.1. Mediul socio-economic scazut favorizeaza aparitia cancerului de col.
4.1.2. Igiena genitala si sexuala
Absenta vietii sexuale se asociaza extrem de rar cu cancerul de col, pana in prezent fiind descrise doar 12 cancere cervicale la virgine. De asemenea, s-a constatat lipsa cancerului de col la unele secte religioase la care viata sexuala este legata de anumite practici (circumcizia).
Abuzul sexual este un factor favorizant al cancerului de col; debutul sexual precoce, varsta mica la casatorie, intervalul scurt intre menarha si primul contact sexual, precum si numarul mare de parteneri sexuali cresc semnificativ riscul de a dezvolta boala (vezi tabelul nr.1).
4.1.3. Infectia virala si bacteriana
Virusul Herpes simplex tip II este implicat in geneza displaziilor cervicale prin cedare de elemente de ADN.
Insa rolul cel mai important in geneza carcinomului cervical il au Virusurile Papiloma. Infectia cu virionii papilomatozei umane (HPV) este considerata un cofactor al transformarii maligne. Se estimeaza ca aproximativ 90-95% dintre cancerele de col uterin se coreleaza cu prezenta acestui virus. Tipurile 6 si 11 sunt comune pentru afectiunile benigne; prezenta tipurilor 16, 18, 31 si 33-35 se asociaza cu transformarea maligna. Alte microorganisme legate de cancerul cervical sunt Chlamydiile si Mycoplasma.
Antecedentele obstetricale si ginecologice ale femeii:
Cancerul de col se intalneste mai frecvent la femeile cu multe sarcini, cu multe nasteri, cu multe avorturi sau in cazul asistentei obstetricale deficitare, care determina leziuni cervicale, cancerul cervical aparand mai ales in cazul suturii incorecte a rupturilor cervicale.
4.1.5. Contraceptivele orale
Incidenta cancerului cervical creste la administrare pe o perioada indelungata (peste 5 ani), de contraceptive orale cu doze crescute de estrogen, la femei foarte tinere sau foarte in varsta.
4.1.6. Fumatul
Riscul relativ de cancer de col uterin creste datorita fumatului (probabil prin scaderea imunitatii) [8].
4.2. Factori intrinseci
4.2.1. Factori endocrini
Dezechilibrul hormonal, mai ales in perioada de premenopauza, poate favoriza transformarile epiteliale care au loc sub influenta estrogenilor ce favorizeaza displazia si determina o transformare celulara, in timp ce progesteronul se opune transformarilor celulei tinta.
4.2.2. pH-ul vaginal
Prezenta unui pH vaginal cu aciditate mai mare decat normala determina un raspuns mai brutal de remaniere a epiteliului cervical.
4.2.3. Depresia imuna
Multe bolnave prezinta o scadere a subpopulatiei celulelor T helper. Aceasta deficienta scade capacitatea de a controla infectiile virale.
4.2.4. Factorul ereditar
S-a constatat o frecventa mai mare la descendentele din mame care au prezentat cancer de col.
Tabelul nr.1.
Factori de risc pentru cancerul colului uterin
|
FACTORUL DE RISC |
RISCUL RELATIV |
|
Varsta primului contact sexual(ani) <16 >19 | |
|
Perioada intre menarha si primul contact sexual (ani) <1 >10 | |
|
Nr.partenerilor sexuali -1 vs.peste 4 | |
|
Nr.partenerilor sexuali inainte de 20 de ani 0 vs.mai mult de 1 | |
|
Fumat >5 tigari zi Sub 1 an vs.peste 20 de ani |
5. Evolutie naturala. Cai de diseminare
Cel mai frecvent, cancerul de col se prezinta sub forma carcinomului epitelial pavimentos. Punctul de plecare il reprezinta jonctiunea scuamo-cilindrica, care este o zona cu o hipermobilitate a sediului ce depinde de mai multi factori, dintre care pH-ul vaginal si concentratia estrogenilor se afla pe primul plan.
Jonctiunea scuamo-cilindrica reprezinta locul de trecere de la epiteliul pluristratificat pavimentos al exocolului la epiteliul cilindric unistratificat al endocolului. La acest nivel incep procesele de transformare celulara.
Eroziunea adevarata reprezinta lipsa mucoasei exocervicale si se recunoaste la examenul cu valve prin prezenta unor mici zone punctiforme de culoare rosie, ce sangereaza la atingere.
Ectopia este o zona de pe suprafata exocolului unde, ca urmare a unui proces de vindecare a unei leziuni vechi, apare o cicatrice. Ectropionul reprezinta o prelungire a mucoasei endocervicale pe suprafata exocolului si poate fi congenital sau dobandit ca urmare a suturii defectuoase a colului rupt in urma nasterii.
In general, factorii care determina modificari tisulare la nivelul exocolului si zonei scuamo-cilindrice fac ca dupa mai multe sau mai putine zile leziunile sa se transforme in leziuni cicatriciale.
Neoplazia apare de la membrana bazala. Cu timpul, celulele atipice se inmultesc si cuprind progresiv 1/4 - 1/2 din suprafata epiteliului, pana cand aproape toata grosimea epiteliului este inlocuita cu celule atipice. S-a introdus notiunea de neoplazie intraepiteliala cervicala (NIC), care se clasifica in trei grade in functie de grosimea din epiteliu ce reprezinta celule atipice.
Displazia stationeaza in acest stadiu, dar daca factorii persista poate evolua, la un moment dat, transformandu-se in carcinom in situ. In acest stadiu membrana bazala este indemna. Carcinomul in situ poate ramane in acest stadiu 5-8-10 ani, dupa care incepe sa se dezvolte, rupand membrana bazala si transformandu-se in cancer invaziv.
Riscul ca un carcinom in situ sa devina invaziv este de circa 30-60% intr-o perioada de 10-12 ani si de 80% in 30 de ani
Cancerul de col se dezvolta prin invazia structurilor adiacente: vagin, endometru, peretii laterali ai pelvisului, vezica urinara, rect.
Diseminarea la distanta este in special limfatica, dar si hematogena.
Probabilitatea existentei invaziei ganglionare, la momentul diagnosticului este urmatoarea:
6% pentru stadiul I;
12% pentru stadiul II a;
19% pentru stadiul II b;
29% pentru stadiul III b.
Statiile ganglionare limfatice de propagare sunt:
a) Statia I este reprezentata de ganglionii iliaci externi, interni si ai arterei uterine;
b) Statia a II-a este reprezentata de ganglionii iliaci comuni, promontorieni si laterosacrati;
c) Statia a III-a, extrapelvina, este reprezentata de ganglionii lomboaortici si pericavi.
In ceea ce priveste incidenta diseminarii hematogene, ea este urmatoarea:
In stadii avansate, metastazarile hematogene sunt relativ frecvente in plamani si oase (corpurile vertebrale) si mai rare in ficat, creier, suprarenale, pancreas.
6. Anatomie patologica
6.1. Forme macroscopice:
6.1.1. Forma exofitica (vegetanta), care poate fi diagnosticata mult mai precoce, fiind usor depistabila la examenul cu valve;
6.1.2. Forma endofitica, in care suprafata colului prezinta modificari minime, sau nu prezinta modificari, cancerul dezvoltandu-se in grosimea colului.Prin dezvoltarea sa, in stadii tardive apare o necroza a suprafetei colului, care se detaseaza dand ulcerul carcinomatos. Fundul ulceratiei este acoperit cu tesut necrotic si purulent;
6.1.3. Forma infiltrativa sau profunda apare la nivelul orificiului extern al colului, propagandu-se endocervical.
6.2. Forme microscopice:
6.2.1. Majoritatea cancerelor colului uterin sunt carcinoame epidermoide (80%), care prezinta mai multe forme microscopice:
a. carcinoame cu celule mari necheratinizante;
b. carcinoame cu celule mari cheratinizante;
c. carcinoame cu celule mici necheratinizante.
In functie de gradul de diferentiere pot fi carcinoame bine diferentiate, moderat diferentiate sau nediferentiate. Aceasta subimpartire are importanta prognostica, supravietuirea fiind de 68,3% pentru primele, respectiv 41% si 20% pentru urmatoarele categorii.
6.2.2. Adenocarcinoamele se dezvolta la nivelul endocolului si reprezinta 10-15% din totalitatea cancerelor colului uterin. In general, adenocarcinoamele prezinta un prognostic mai defavorabil in raport cu carcinoamele epidermoide, adenocarcinoamele fiind radiorezistente. Metastazarea limfatica este posibila si este de rau prognostic.
Au fost descrise mai multe forme microscopice: adenocarcinomul in situ al colului uterin; adenocarcinom endocervical endometroid, cu celule clare, adenoid chistic si adenoscuamos.
6.2.3. Carcinoamele adeno-scuamoase (2-5%) sunt in general slab diferentiate si au prognostic nefavorabil. Carcinomul adenoscuamos contine insule de adenocarcinom, alaturi de elemente de carcinom epidermoid.
6.2.4. Carcinoamele cu celule clare sunt rare; sunt diagnosticate la femei tinere, intre 16-22 de ani, ale caror mame au fost tratate pe parcursul sarcinii cu dietilstilbestrol.
6.2.5. Carcinomul adenoid-chistic si carcinomul mucoepidermoid sunt rare si au un prognostic rezervat.
6.2.6. Cancerele neepiteliale Tumorile conjunctive maligne sunt foarte rare, reprezentand in medie doar un caz la 1000 de cancere ale colului:
melanomul malign;
tumori carcinoide;
sarcoame (leiomiosarcomul);
limfoame;
carcinomul verucos (foarte bine diferentiat, prezinta invazie locala si rar metastazeaza);
hemangioendoteliomul (0,1% din cancerele colului uterin).
6.2.7. Sarcomul botrioid este intalnit la fetite si la femeile in varsta. Este constituit din celule voluminoase, cu nucleu monstruos. Are prognostic rezervat [4]
7. Simptomatologia clinica. Diagnostic
Cancerul cervical este un cancer care se poate evita, putand fi diagnosticat precoce. In stadiul 0 este vindecabil, permitandu-se chiar interventii chirurgicale limitate.
Mult timp neoplasmul de col ramane fara o simptomatologie evidenta, "mut clinic", si trebuie depistat prin consultatie activa si screening, aceasta fiind perioada in care depistarea asigura vindecarea [11].
Dintre simptomele precoce, care apar insa abia cand tesutul canceros se necrozeaza, mentionam:
Examenul cu valve evidentiaza modificarile cervicale.
Stadiul 0 - este fara simptomatologie clinica.
Stadiul I - hemoragia provocata de actul sexual, irigatii sau examen genital este redusa, iar la examenul digital se gaseste o duritate a colului.
La inspectia colului se evidentiaza ulceratia, care este excentrica, cu fundul neregulat, inmugurit, sangerand foarte usor la atingere.
In forma endofitica, la presiunea colului intre valve, prin orificiul extern se scurge o secretie maronie purulenta sau sange.
In forma vegetanta, pe suprafata colului se observa un mugure mic, friabil, sangerand la atingere, apoi o tumora mica, rosiatica, neregulata, excentric implantata fata de orificiul extern.
Stadiul II - in formele exocervicale hemoragiile devin persistente si abundente. In perioadele de linistire a hemoragiei apare o secretie serosangvinolenta fetida, apoi purulenta. In acest stadiu apare si durerea. La examenul cu valve se observa ca tumora este implantata la nivelul colului, este rosiatica, sangeranda, conopidiforma.
In formele endocervicale se constata in plus transformarea crateriforma a canalului cervical cu baza dura, usor sangeranda.
Stadiul III - in forma exocervicala ulceratia da hemoragii masive, cu anemie acuta, leucoreea este intens mirositoare, iar durerile devin violente. Colul poate disparea in totalitate prin intinderea ulceratiei, fundurile de sac sunt rigide, iar uterul isi pierde mobilitatea.
In forma vegetanta se observa tumora, care poate ocupa tot vaginul.
Aceleasi elemente, plus distrugerea portiunii vaginale a colului, apar in acest stadiu in cancerul endocervical.
Stadiul IV - la simptomatologia stadiului III se adauga slabirea progresiva, anemia, astenia si instalarea starii de casexie neoplazica. Apar hematuria, ca urmare a metastazelor vezicale, oliguria prin compresiunea ureterala, disuria, fistule vezicovaginale, constipatie si tenesme rectale.
Examenul clinic pune in evidenta un bloc tumoral pelvin neregulat, dur, aderent la micul bazin. La tactul rectal se observa duritatea membranei rectovaginale, infiltratia parametrelor, iar uneori fistule rectovaginale [12].
Diagnosticul clinic al neoplasmului de col se efectueaza pe baza unui program de diagnostic bine codificat, care cuprinde:
test screening de depistare activa;
diagnostic clinic;
diagnostic paraclinic de confirmare a neoplaziei;
diagnostic paraclinic al extinderii neoplazice.
Cel mai important test screening pentru diagnosticul in masa al neoplasmului de col este examenul ginecologic si citologic vaginal, examen care trebuie sa se faca cel putin de doua ori pe an la femeile intre 35-50 de ani si o data la 2 ani la restul populatiei feminine.
Daca la examenul cu valve se constata modificari ale exocolului, se trece la efectuarea testului Lahm-Schiller, care consta in badijonarea colului cu o solutie slaba de Lugol. In mod normal, exocolul se coloreaza in brun datorita glicogenului continut in stratul celular si superficial. In cazul in care exocolul prezinta o mucoasa anormala (stare precanceroasa sau canceroasa), aceasta nu se coloreaza in brun, testul fiind negativ (zona respectiva fiind denumita "iod negativa"). Toate pacientele cu test Lahm-Schiller negativ vor fi investigate suplimentar, ele fiind suspecte de posibilitatea existentei unui neoplasm de col.
Anamneza ne poate da, de asemenea, date utile prin relatarea aparitiei sangerarii anormale si leucoreei, desi acestea apar tardiv in evolutia neoplasmului.
7.1. Examenul citologiei exfoliative vaginale Babes Papanicolau
Screening-ul bazat pe examenul Babes Papanicolau a redus mult mortalitatea prin cancer de col uterin.
Se recolteaza cu ansa sau cu spatule speciale trei lame: prima din reclarea endocolului, a doua din reclarea exocolului, mai ales din zonele ce par suspecte, si a treia din fundul de sac vaginal posterior. Citirea frotiurilor ne da o impartire in cinci clase:
Clasa I - celule cu aspect normal;
Clasa a II-a - modificari reactive sau reparatorii;
Clasa a III-a - displazie usoara, moderata, severa; prezinta neregularitati nucleare, cu inversarea raportului nucleu-citoplasma cu hipercromatofilie. Se poate datora unei vaginite microbiene sau parazitare, de aceea examenul se repeta dupa tratament antiinflamator local vaginal;
Clasa a IV-a - carcinom "in situ"; pe frotiu apar celule neoplazice izolate;
Clasa a V-a - carcinom invaziv; pe frotiu apar plaje de celule canceroase cu detritusuri celulare multiple.
Toate cazurile la care frotiul arata incadrarea in clasa a IV-a si a V-a vor fi indrumate catre investigatii suplimentare.
7.2. Colposcopia
Permite o mai buna vizualizare a leziunilor suspecte. Se practica cu ajutorul unui aparat optic biocular, care lumineaza si mareste imaginea de 10-40 de ori, permitand vizualizarea intregii leziuni, efectuarea testului Lahm-Schiller si a biopsiei tintite. Exista colposcoape care pot fixa imaginea pe film fotografic, permitand si urmarirea ei in dinamica [3].
Imaginile colposcopice anormale sunt reprezentate de zone de transformare atipica, caracterizate de epiteliu alb, punctuatii hemoragice, leucoplazie, baza de leucoplazie, mozaic, hiperkeratoza si vascularizatie anormala.
Daca examenul citologic indica displazie severa sau celule maligne, iar colposcopia si biopsia sunt neconcludente, urmatorul pas este conizatia.
7.3. Colpomicroscopia
Realizeaza o marime de 100-200 de ori, avand avantajul de a putea studia starea normala sau anormala a epiteliului pe viu. In cazul leziunilor canceroase se observa caracterele de malignitate ale celulelor. Colpomicroscopia are avantajul de a putea face chiar diagnosticul de leziune canceroasa incipienta, insa in toate cazurile este absolut necesara si confirmarea bioptica a diagnosticului colpomicroscopic.
7.4. Biopsia
Descoperirea unor zone de transformare atipica impune efectuarea biopsiei. Biopsia este ghidata de imaginea colposcopica. Ca urmare a posibilitatii existentei unor leziuni atipice concomitent cu leziuni neoplazice, este indicat sa se efectueze biopsia multipla, recoltandu-se material din 2-3 locuri si obligatoriu de la marginea leziunii.
Examenele colposcopice si citologice nu pot inlocui biopsia.
7.5. Conizatia
Consta in excizia pentru examenul anatomopatologic a unui trunchi de con, care cuprinde o portiune din exocol, impreuna cu intreg endocolul, pana la orificiul intern. Cu aceasta metoda cresc sansele diagnosticarii neoplaziei, mai ales in formele infiltrante.
Nu se practica la pacientele cu leziuni vizibile decat daca biopsia este neconcludenta; pentru pacientele cu carcinom in situ si carcinom microinvaziv poate fi si o modalitate de tratament.
7.6. Chiuretajul biopsic fractionat
Prin separarea materialului raclat de la nivelul endocolului si de la nivelul cavitatii uterine se poate diagnostica forma precoce de cancer infiltrativ, mut clinic. Aceasta tehnica incearca sa stabileasca extensia procesului neoplazic spre cavitatea uterina. Examenul anatomopatologic al materialului recoltat prin biopsie simpla, conizatie sau chiuretaj biopsic este singurul care pune diagnosticul de certitudine al neoplasmului de col si al varietatii sale histologice.
Diagnosticul paraclinic de extensie lezionala implica metode suplimentare de investigatie, care au drept scop stabilirea exacta a extinderii procesului neoplazic.
Evaluarea acestei invazii se face prin:
Limfografia. Neoplasmul de col metastazeaza cu predilectie pe cale limfatica. Pentru evidentierea extensiei limfatice se efectueaza limfografia prin injectarea intr-un vas limfatic distal, de lipiodol ultrafluid, care opacifiaza ganglionii limfatici. Hipertrofia ganglionara cu alterarea structurii interne semnifica invazia neoplazica.
Opacifierea ramane prezenta timp de 8 luni pana la un an, ceea ce permite dirijarea radioterapiei postoperatorii tintite, ca si urmarirea evolutiei ganglionare sub tratament chimioterapic sau radioterapic.
Cistoscopia pune in evidenta modificari precoce ale invaziei peretilor vezicali pana la metastaze deja constituite.
Urografia intravenoasa permite evaluarea lezarii tractului urinar, ca si studierea functionalitatii renale. Se pot evidentia amprente ale peretilor vezicali, devieri, compresiuni sau stenoze ureterale care intuneca prognosticul.
Rectoscopia permite depistarea invadarii peretelui anterior rectal in procesul tumoral.
Irigografia si irigoscopia verifica integritatea rectului si a portiunilor imediat superioare din intestinul gros, permitand stabilirea gradului de lezare a acestuia de procesul neoplazic.
Venografia permite studierea modificarii retelei venoase pelvine si extrapelvine, dandu-ne date indirecte si despre starea maselor ganglionare invizibile limfografic.
8. Clasificarea stadiala
Orice sistem de stadializare trebuie sa aiba in vedere severitatea si extensia bolii pentru a furniza un bun ghid terapeutic si o evaluare de tip prognostic.
In literatura sunt folosite doua stadializari si anume: TNM - utilizata mai cu seama de oncologi si FIGO - folosita cu predilectiede ginecologi si radioterapeuti. Stadializarea FIGO se realizeaza mai usor si are avantajul ca permite o mai buna codificare a atitudinii terapeutice [16].
Stadializarea cancerului cervical se realizeaza prin metode clinice. Sistemul utilizat este cel stabilit de FIGO in 1994 (vezi Tabelul nr.2)
Tabelul nr. 2
Clasificarea stadiala a cancerului cervical (FIGO, 1994, 1995)
|
STADIUL FIGO |
CARCINOM PREINVAZIV Carcinom in situ (intraepitelial);aceste cazuri nu vor fi incluse in statisticile terapeutice. |
|
CARCINOM INVAZIV |
|
|
I |
Carcinom strict limitat la col (extinderea la corpul uterin nu va fi luata in considerare). IA - Leziune invaziva diagnosticata numai prin examen microscopic. Toate leziunile macroscopice, chiar cu invazie superficiala se incadreaza in stadiul IB. Profunzimea maxima a invaziei este de 5 mm (de la baza epiteliului din care se dezvolta); extensia maxima in suprafata este de 7 mm. IA1 - Invazia stromei nu depaseste 3 mm in profunzime si 7 mm in suprafata; IA2 - Invazia stromei intre 3 si 5 mm in profunzime si 7mm in suprafata. IB - Leziuni macroscopice limitate la col sau leziuni microscopice mai avansate decat in st.IA. IB1 - Leziuni macroscopice pana la 4 cm; IB2 - Leziuni macroscopice peste 4 cm. |
|
II |
Carcinomul se extinde dincolo de col, dar fara extindere la peretele pelvin;afecteaza vaginul, dar nu pana in treimea inferioara. IIA - Absenta invaziei parametriale; IIB - Afectare evidenta a parametrelor. |
|
III |
Leziune extinsa fie in 1/3 inferioare a vaginului, fie la peretele lateral pelvin. Toate cazurile de hidronefroza sau de rinichi mut urografic, cu exceptia celor cunoscute ca avand alte cauze, se incadreaza in st.III. IIIA - Invazia 1/3 inferioare a vaginului, fara extindere la peretele lateral pelvin; IIIB - Extindere la peretele pelvin, hidronefroza sau rinichi nefunctional. |
|
IV |
Leziune extinsa in afara micului bazin sau afectare clinica a mucoasei vezicale sau rectale. Nu include edemul mucoasei vezicii urinare. IVA - Diseminare la organele adiacente (rect, vezica urinara; cu biopsii pozitive din aceste organe); IVB - Metastaze la distanta. |
9.Diagnostic diferential
Diagnosticul diferential al canerului de col trebuie facut cu:
I. Forma ulceroasa
A. In stadiul I cu:
exocervicita;
sancrul sifilitic;
ulceratia sifilitica secundara;
herpesul;
boala Nicolas-Favre - forma ulceroasa;
leziuni micotice.
B. In stadiul II cu:
sarcomul colului;
sifilisul tertiar;
sancrul moale;
polipul voluminos sfacelat;
tuberculoza colului.
II. Forma vegetanta
A. In stadiul I cu:
- polipul cervical.
In stadiile III si IV diagnosticul diferential aproape ca se exclude, deoarece leziunile sunt evidente si patognomonice. Problema in aceste stadii este evaluarea extinderii infiltratului tumoral si nu a diagnosticului in sine.
10. Factori de prognostic
Tabelul nr. 3
Ratele supravietuirii la 5 ani a cancerului cervical
in functia clasificarii stadiale FIGO (1994, 1995)
|
STADIUL FIGO |
SUPRAVIETUIREA LA 5 ANI |
|
|
| ||
|
I |
Fara metastaze ganglionare | |
|
Cu metastaze ganglionare |
61 % |
|
|
II |
Fara metasteze ganglionare |
61 - 80 % |
|
Cu metastaze ganglionare |
45 % |
|
|
III |
30 % |
|
|
IV |
5 % |
4. Volumul tumoral: este unul dintre cei mai importanti factori de prognostic [14].
Tabelul nr.4
1993.P.J.Eifel - "Ratele supravietuirii la 5 ani a cancerului de col uterin, in raport cu volumul tumoral"
|
VOLUMUL TUMORAL |
SUPRAVIETUIRE LA 5 ANI |
|
< 5 cm |
88 % |
|
5 - 7,9 cm |
69 % |
|
> 8 cm |
47 % |
Tipul histologic: prognosticul cel mai bun il au carcinoamele epidermoide.
Gradul de diferentiere: cu cat o tumora este mai bine diferentiata, cu atat prognosticul este mai bun.
Invazia vasculara / limfatica: prezenta invaziei vasculare este un prognostic prost.
Invazia parametrelor:
Tabelul nr.5
Ratele supravietuirii la 5 ani a cancerului cervical in functie
de invazia parametrelor
|
INVAZIA PARAMETRELOR |
SUPRAVIETUIRE LA 5 ANI |
|
Absenta invaziei |
95 % |
|
Prezenta invaziei |
69 % |
|
Asociere cu invazia ganglionara |
39 - 42 % |
11. Tratament
11.1. Tratamentul chirurgical
11.1.1. Introducere
Tratamentul standard pentru pacientii diagnosticati in stadii incipiente ale bolii este interventia chirurgicala. Extensia rezectiei depinde de marimea tumorii si de profunzimea invaziei. Iradierea adjuvanta va fi efectuata la pacientii cu risc crescut de recidiva locala/locoregionala.
11.1.2. Anatomia chirurgicala a pelvisului
Zonele in care se practica disectiile importante includ vasele iliace comune, iliace externe si hipogastrice.
Arterele iliace comune se afla la nivelul marginii externe a muschiului psoas pana la nivelul bifurcarii in ramurile iliac extern si hipogastric. Acest reper marcheaza importantul element anatomic al intrarii ureterului in pelvis. Arterele iliace comune trec sub ligamentul inghinal pentru a se continua cu arterele femurale. Aceste artere nu au contributii pelvine directe.
Vena iliaca externa abordeaza zona laterala a pelvisului trecand sub inelul inghinal, pe marginea interna a arterei omonime, apoi sub artera la nivelul bifurcatiei arterei iliace comune spre vena iliaca primitiva si, la nivelul L5, in vena cava inferioara.
Aceste elemente sunt foarte importante pentru evitarea traumatizarii peretelui venos.
Prin ramurile sale anterioare, artera hipogastrica furnizeaza cea mai mare parte a vascularizatiei viscerelor pelvine. In apropierea bifurcatiei iliacei comune exista un ram ureteral care trebuie protejat in timpul disecatiei hipogastricei.
Intre ramurile hipogastrice anterioare se retin ca fiind importante pentru histerectomia radicala:
artera uterina;
artera hemoroidala mijlocie;
ramurile vezicale superioare si inferioare;
artera ombilicala.
Vascularizatia ureterului in segmentul pelvin este asigurata de mai multe surse, fapt anatomic important pentru protectia fata de ischemia ce se poate instala ca urmare a histerectomiei radicale. Ureterul primeste ramuri din arterele: renala, ovariana, aorta, iliaca primitiva, uterina, vaginala, hemoroidala mijlocie, vezicala.
Drenajul limfatic al pelvisului urmeaza cursurile arterial si venos. Ganglionii limfatici si canalele limfatice comunicante sunt in raport cu vasele iliace comune, iliace externe si hipogastrice.
Cel mai direct drenaj al colului si al portiunii superioare a vaginului se realizeaza prin limfaticele hipogastrice si obturatorii. Datorita prezentei plexurilor venoase hipogastrice si ale fosei obturatoare, disectia la acest nivel se poate complica cu sangerari venoase.
11.1.3. Contraindicatiile tratamentului chirurgical
Volumul tumoral si starea parametrelor, atunci cand nu se incadreaza in stadiile IB/IIA, constituie principala contraindicatie a tratamentului chirurgical.
Diabetul zaharat necontrolat, cardiopatiile necompensate, afectiunile pulmonare obstructive cronice constituie contraindicatii pana la restabilirea echilibrelor.
Obezitatea marcata creeaza numeroase probleme:
dificultati in realizarea anesteziei si reanimarii;
realizarea tehnica nesatisfacatoare;
durata interventiei este mai mare, complicatiile hemoragice mai frecvente;
complicatiile postoperatorii sunt inregistrate mai des (infectii, embolii, dehiscente, evisceratii, fistule).
11.1.4. Pregatirea preoperatorie
Preparararea abdomenului, perineului, vaginului se realizeaza cu mijloace antiseptice uzuale. Evacuarea intestinului este importanta pentru evitarea limitarii campului operator si pentru a preveni constipatia ce se poate manifesta postoperator.
Eventualele forme de patologie asociata sunt evaluate si echilibrate.
Se utilizeaza incizia mediana pubo-subombilicala.
11.1.5. Tehnica operatorie
Tratamentul chirurgical are drept scop indepartarea organelor genitale interne intr-o limita de siguranta in tesut sanatos, precum si a statiilor ganglionare.
Posibilitatile tehnice sunt alese in primul rand in functie de stadiul neoplasmului:
leziunea se intinde in canalul endocervical, depasind campul de vizibilitate al colposcopului;
exista o discrepanta intre diagnosticul histologic si rezultatul citologic;
se suspecteaza un carcinom microinvaziv pe baza biopsiei tintite
In multe servicii este utilizata operatia Wertheim clasica si limfadenectomia pelvina.
O atentie particulara va fi acordata explorarii ficatului, ganglionilor paraaortici, rinichilor si ureterelor, zonelor subdiafragmatice, paracolice, splinei si apendicelui. Se apreciaza mobilitatea uterului si eventuala extensie a procesului cervical in parametre. Se evalueaza starea ovarelor, vezicii si rectului, prezenta adenopatiilor [2].
Disectia vezicii urinare reprezinta un moment important. Uneori, extensia tumorala la baza vezicii, proces ce nu poate fi detectat cistoscopic, impiedica o mobilizare adecvata si poate pune sub semnul intrebarii continuarea operatiei.
Din aceste motive, decolarea vezicala la nivelul fetei anterioare a colului si vaginului trebuie realizata in etapele initiale ale operatiei. Tesutul periureteral trebuie prezervat cu atentie.
Limfadenectomia pelviana, a carei asociere la histerectomia largita este motivata prin frecventa metastazelor ganglionare limfatice, intalnite la 15-20% din cazuri, chiar in stadiul I. Limitele limfadenectomiei sunt reprezentate: lateral de catre nervul genito-femural, anterior de arcada inghinala, medial de catre ureter, superior de artera iliaca comuna si posterior de catre nervul obturator [15].
11.1.6. Complicatiile tratamentului chirurgical
Conform clasificarii propuse de K.D.Hatch si Yao S.Fu (1996), complicatiile histerectomiei radicale pot fi grupate dupa cum urmeaza:
a) Complicatii acute:
hemoragie (medie 0,8 l);
fistule vezico-vaginale (<1%);
fistule uretero-vaginale (1-2%);
embolie pulmonara (1-2%);
ocluzie intestinala (1%);
morbiditate febrila: pulmonara, pelvina (celulita, abces), urinara, flebite, plaga operatorie.
b) Complicatii subacute:
disfunctia vezicala, incontinenta cervico-istmica;
formarea chisturilor limfatice.
c) Complicatii cronice:
hipotonia vezicala;
stenoze ureterale.
11.2. Radioterapia
11.2.1. Introducere
Datorita anatomiei favorabile si unei bune tolerante la iradiere, aceasta forma de tratament ocupa un loc important intre metodele curative utilizate. Primul institut destinat tratarii prin iradiere a cancerelor a fost inaugurat in 1910, la Stockholm, centru de terapie cu radiu - Radiumhemmet.
Radioterapia poate fi indicata in toate stadiile carcinomului cervical, in stadiile avansate fiind metoda de electie.
In general, tratamentul consta in combinatia iradiere pelvina externa (tratarea ganglionilor regionali si reducerea volumului tumoral) si brachiterapie intracavitara (tratarea tumorii centrale). Terapia intracavitara, ca metoda unica, poate fi recomandata in leziunile precoce, incidenta metastazelor ganglionare fiind neglijabila [7].
11.2.2. Iradierea pelvina externa
Este aplicata inaintea insertiilor intracavitare, in cazurile cu tumori voluminoase, in vederea obtinerii urmatoarelor avantaje:
ameliorarea conditiilor aplicarii intrcavitare:
tratarea tumorilor exofitice insotite de sangerari;
tratarea tumorilor necrozate sau infectate.
Sursa de iradiatii se afla la distanta de tumoare. Penetrabilitatea si doza in mediul iradiat depind de energia radiatiei, relatia fiind direct proportionala. In functie de nivelul de energie, au fost perfectate mai multe forme de iradiere externa:
radioterapia superficiala (cu energii de 60-120 keV-kiloelectronvolti); penetrabilitatea in profunzime fiind de cativa cm;
radioterapia conventionala (cu energii de 160-300 keV); randamentul in profunzime, la 10 cm, este de 30-35%;
radioterapia de supravoltaj (cu energii de 300-500 keV);
radioterapia de megavoltaj (cu energii de 0,6 pana la 35-45 MeV);randamentul in profunzime, la 10 cm, este de 50-80%.
Supravietuirile la 5 ani, dupa radioterapie, sunt de 60-75% pentru stadiul II si 35-50% pentru stadiul IIIB. Aceste rate au ramas relativ constante, cu toate progresele tehnologiei radiatiei sau ale utilizarii combinatiei chimio-radioterapie.
11.2.3. Iradierea interna
Presupune plasarea sursei de radiatii in contact intim cu tumoarea (in imediata sa vecinatate sau chiar in tesutul tumoral).
Terapia intracavitara elibereaza doze mari pentru uter si tesuturile paracervicale, dar este neadecvata pentru tratarea ganglionilor limfatici pelvini. De aceea este necesara suplimentarea dozei prin iradiere externa. Durata tratamentului radiologic poate influenta rezultatele. Prelungirea tratamentului in stadiile IIA, IIB, si III are un impact semnificativ asupra controlului pelvin si a supravietuirilor. Iradierea trebuie realizata in cel mai scurt timp posibil.
Din 1964 este utilizata terapia combinata in scopul obtinerii unor rezultate superioare celor doua metode considerate separat. Aceasta metoda prezinta interes in special in cazurile cu tumori endocervicale si tumori in stadiul IB cu volume mari [18].

Brachiterapia
intracavitara
11.2.4. Complicatiile radioterapiei
Simptomele clinice acute pot fi: greturi, dureri abdominale, diaree, polakiurie, uneori hematurie. Tratamentul consta in regim dietetic, antispastice.
Complicatiile cronice se pot instala la intervale de luni sau ani dupa radioterapie, si pot fi: fistule intestinale si vezicale, stenoze, ocluzii, sangerari intestinale.
Alte complicatii postradioterapie: ulcere rectale, diverticulite, sindroame de malabsorbtie, cistite, incontinente, stenoze vaginale, necroze ale boltii vaginale.
11.2.5. Radioterapia postoperatorie
Este recomandata in cazurile considerate avand risc mare de boala persistenta. Cazurile de boala reziduala si radioterapie postoperatorie prezinta rate ale supravietuirii inferioare celor care au beneficiat de chirurgie radicala sau radioterapie radicala.
Radioterapia postoperatorie, aplicata in cazurile in care a fost practicata chirurgia neadecvata, poate creste rata supravietuirilor la 5 ani de la 71% la 90%.
11.3. Chimioterapia
11.3.1. Introducere
Sunt multe cazuri care prezinta faze avansate in momentul diagnosticului si care nu raspund la tratamentul initial. Limitele radioterapiei au impus introducerea chimioterapiei sau chemoradierea ca tratament initial in aceste cazuri avansate.
In scopul ameliorarii rezultatelor terapeutice au fost propuse tratamente bazate pe efectele biologice ale unor regimuri ce includ acidul retinoic si IFN alfa. Acesti agenti actioneaza ca imunomodulatori.
11.3.2. Eficacitatea chimioterapiei
Eficacitatea sa este limitata de mai multi factori:
biodisponibilitate diminuata (vascularizatia locala fiind afectata de interventia chirurgicala si/sau iradiere);
toxicitatea hematologica (rezerva medulara fiind redusa de iradierea pelvina);
posibila rezistenta intre agentii alkilanti si iradiere (au efectori finali comuni).
11.3.3. Monochimioterapia. Polichimioterapia. Chimioterapia neoadjuvanta
Agentii cel mai frecvent utilizati in monochimioterapie sunt Cisplatinul (rata de raspuns 20-30%, durata raspunsului 4-6 luni, supravietuire medie 6-9 luni) si Ifosfamida (rata de raspuns 35-50%). Datorita toxicitatii renale, tratamentul cu cisplatin va fi asociat cu hiperhidratare si diuretice (manitol, furosemid). Vor fi efectuate evaluari ale creatininei si clearence-ului creatininei.
Rezultate promitatoare s-au obtinut cu CPT-11 (Camptotecan) - rate ale raspunsului de 20-40%.
Polichimioterapia permite obtinerea unor rezultate mai bune decat monochimioterapia (vezi tabelul nr.6), fara a ameliora insa supravietuirea.
Chimioterapia neoadjuvanta (preoperatorie sau preiradiere) este utilizata pentru ameliorarea prognosticului in tumorile voluminoase.
Chimioterapia neoadjuvanta amelioreaza controlul local si amplifica beneficiul chirurgiei. S-a constatat ca in stadiul IB1 in cazurile tratate cu chimioterapie urmata de chirurgie supravietuirile au fost 82%, in timp ce in cazurile tratate numai chirurgical rata a fost 78%.
Intre dezavantajele chimioterapiei neoadjuvante se citeaza:
amanarea tratamentului curativ;
dezvoltarea clonelor rezistente si a rezistentei incrucisate cu radioterapie.
Tabelul nr.6
Chimioterapia cancerului de col uterin
|
REGIM |
RASPUNSURI COMPLETE |
RATA RASPUNSULUI |
|
Bleomicina/Ifosfamida/Cisplatin |
20 |
69% |
|
Bleomicina/Ifosfamida/Carboplatin |
23 |
60% |
|
Vinblastina/Bleomicina/Cisplatin |
18 |
67% |
|
5-FU/Vincristin/Ciclofosfamida |
9 |
58% |
12. Cancerul colului uterin restant
Pentru preintampinarea cancerului de col restant dupa histerectomie subtotala este obligatorie examinarea citologica, colposcopica, histologica a colului inaintea fiecarei histerectomii subtotale.
In cazul depistarii sale se practica radioterapia locala sau percutana, urmata de o interventie chirurgicala care consta in excizia bontului restant cu colpectomie si limfadenectomie.
In cazul colului restant se impune un control periodic citologic si colposcopic [1].
13. Neoplasmul de col si sarcina
In cursul sarcinii neoplasmul de col are o evolutie grava si rapida, care se accentueaza in lehuzie.
In primul trimestru de sarcina se recomanda evacuarea imediata a acestuia.
In trimestrul II se evacueaza fatul prin mica cezariana si se trece la conduita stadiala.
In trimestrul III de sarcina se poate astepta ca fatul sa ajunga la viabilitate, timp in care se pot efectua aplicatii de radium in fundurile de sac, pentru ca apoi sa se faca cezariana si sa se aplice tratamentul neoplasmului in functie de stadialitatea sa.
PARTEA SPECIALA
1. Ipoteza de lucru
Scopul lucrarii este studierea pe o perioada de 4 ani a cazurilor de cancer cervical, aparute in cazuistica Clinicii de Obstetrica si Ginecologie Nr.I., Spital Judetean, Tg. Mures.
2. Material si metoda
In perioada 01.01.2001 - 31.12.2004 s-au efectuat cercetari privind cazurile de cancer cervical pe baza examenelor histopatologice,a foilor de observatie si a registrelor de operatii ale Clinicii de Obstetrica si Ginecologie Nr.I. In aceasta perioada, in clinica noastra au fost inregistrate cazurile cu cancer de col uterin in diferite stadii de evolutie.
Parametrii urmariti au fost:
varsta pacientelor;
domiciliul (judetul) ;
unitatea de specialitate de catre care a fost trimisa pacienta;
diagnosticul de trimitere;
motivele internarii;
antecedentele heredo-colaterale;
antecedentele personale fiziologice si patologice;
stadiul bolii;
rezultatele examinarilor histopatologice;
eventualele internari anterioare;
eventualele tratamente anterioare (radioterapie, chimioterapie);
interventiile chirurgicale; tehnica operatorie efectuata;
eventualele complicatii intra- si postoperatorii.
3. Rezultate
In perioada 2001-2004, in Clinica de Obstetrica-Ginecologie I, am gasit 313 de cazuri cu cancer de col uterin, in diferite stadii de evolutie.
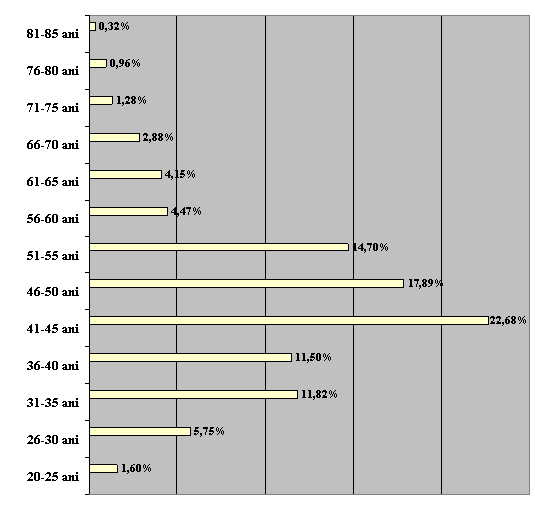
In urma studierii celor 313 de cazuri, s-a dovedit a fi cea mai frecventa aparitia cancerului de col in jurul varstei de 41 - 45 de ani. Astfel, din 313 paciente, in numar de 71 au fost intre varstele mai sus mentionate, ceea ce ne da un procentaj de 22,68 %. Al doilea loc, in cazuistica noastra, este ocupat de pacientele intre varstele 46 - 50 de ani, care au aparut in numar de 56 (17,89 %), iar pe al treilea loc se afla 46 de paciente intre 51 - 55 de ani, cu un procentaj de 14,70 %. (vezi Tabelul nr.I)
Tabelul nr.I.
Repartitia pe grupe de varsta a pacientelor
cu diagnosticul cancerului cervical,
internate pe perioada 2001-2004,
in Clinica de Obstetrica-Ginecologie I
|
Varsta pacientelor |
Nr. Pacientelor | |
|
20-25 ani | ||
|
26-30 ani | ||
|
31-35 ani | ||
|
36-40 ani | ||
|
41-45 ani | ||
|
46-50 ani | ||
|
51-55 ani | ||
|
56-60 ani | ||
|
61-65 ani | ||
|
66-70 ani | ||
|
71-75 ani | ||
|
76-80 ani | ||
|
81-85 ani |
Cea mai rara aparitie a cancerului de col in cazuistica noastra s-a dovedit a fi intre varstele 81 - 85 de ani (0,32 %, fiind reprezentata de o singura pacienta), respectiv 76 - 80 de ani (0,96 %; reprezentata de 3 paciente). (vezi Diagrama I.)
Diagrama I.
Repartitia pe grupe de varsta a pacientelor
cu cancer de col uterin
in cazuistica Clinicii de Obstetrica-Ginecologie I,
pe perioada 2001-2004
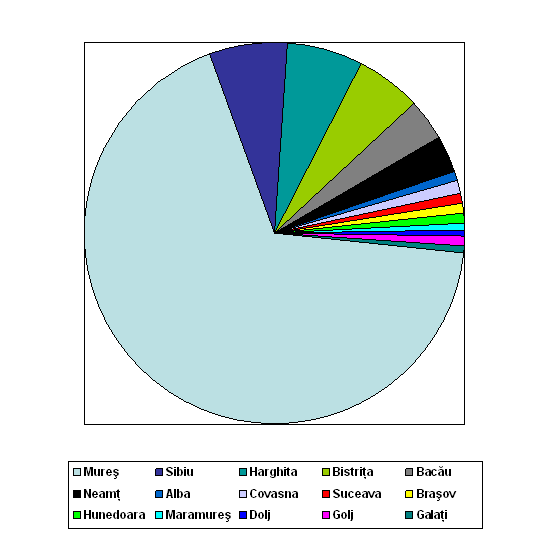
Am studiat si domiciliul pacientelor internate pe sectia noastra in aceasta perioada, si am constatat ca din cele 313 de paciente, 212 (67,73 %) au fost cu domiciliul in judetul Mures; 21 de paciente (6,71 %) din judetul Sibiu; 20 de paciente (6,39 %) din judetul Harghita. (vezi Tabelul nr.II.)
Tabelul nr.II.
Repartitia in functie de domiciliu a pacientelor
cu cancer de col uterin,
internate in Clinica de Obstetrica-Ginecologie I,
pe perioada 2001-2004
|
Domiciliul pacientei (judetul) |
Nr.pacientelor cu domiciliul respectiv | |
|
Mures | ||
|
Sibiu | ||
|
Harghita | ||
|
Bistrita | ||
|
Bacau | ||
|
Neamt | ||
|
Alba | ||
|
Covasna | ||
|
Suceava | ||
|
Brasov | ||
|
Hunedoara | ||
|
Maramures | ||
|
Dolj | ||
|
Golj | ||
|
Galati |
Din judetele Alba, Covasna, Suceava si Brasov au fost internate, nu mai mult decat 3 paciente (0,96 %); iar din cele cinci judete (Hunedoara, Maramures, Dolj, Golj si Galati), doar in numar de cate 2 paciente (0,64 %).(vezi Diagrama II.)
![]() Diagrama II.
Diagrama II.
Repartitia in functie de domiciliu a pacientelor
cu cancer de col uterin,
internate in Clinica de Obstetrica-Ginecologie I,
pe perioada 2001-2004
Urmarind antecedentele obstetricale ale pacientelor am gasit urmatoarele:
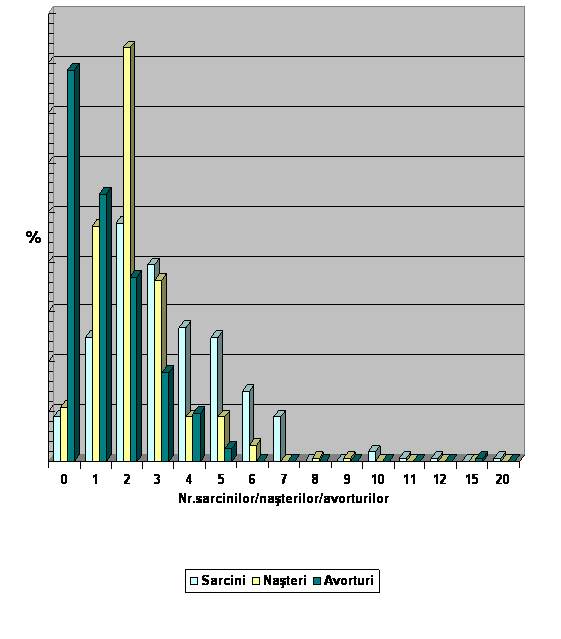
75 de paciente (23,96 %) au fost secundi-geste, adica au prezentat in antecedente 2 sarcini;
130 de paciente din cazuistica noastra (41,53 %) au fost secundi-pare, adica au avut 2 nasteri;
cea mai mare parte a pacientelor (39,29 %), adica 123, din cele 313 nu au avut nici un avort; 84 de paciente (26,83 %) au avut un singur avort.(vezi Tabelul nr. III. si Diagrama III.)
Tabelul nr.III.
Repartitia in functie de gestatie si paritate, a cazurilor cu diagnosticul
cancerului de col uterin, internate in
Clinica de Obstetrica-Ginecologie I, pe perioada 2001-2004
|
Nr.gestatii/ paritati/ avorturi |
Nr.pacientelor cu nr. gestatiilor respective |
Nr.pacientelor cu nr. paritatilor respective |
Nr.pacientelor cu nr. avorturilor respective |
% gestatie |
% paritate |
% avorturi |
Diagrama III.
Repartitia in functie de gestatie si paritate,
a cazurilor cu diagnosticul cancerului de col uterin,
internate in Clinica de Obstetrica-Ginecologie I,
pe perioada 2001-2004
Cele 313 de cazuri cu cancer de col uterin, studiate pe perioada 2001-2004, in cazuistica noastra, au fost in diferite stadii de evolutie. La 91 de paciente s-a folosit, inainte de internare radioterapia, iar 222 este numarul cazurilor noi, aparute in aceasta perioada in Clinica de Obstetrica-Ginecologie I.
In 5 cazuri s-a asociat cancerul de col uterin cu sarcina uterina. In aceste cazuri stadiile erau urmatoarele:
carcinom in situ, la 2 dintre cazuri;
stadiul IA, la 2 dintre cazuri;
stadiul IB, la 1 caz.
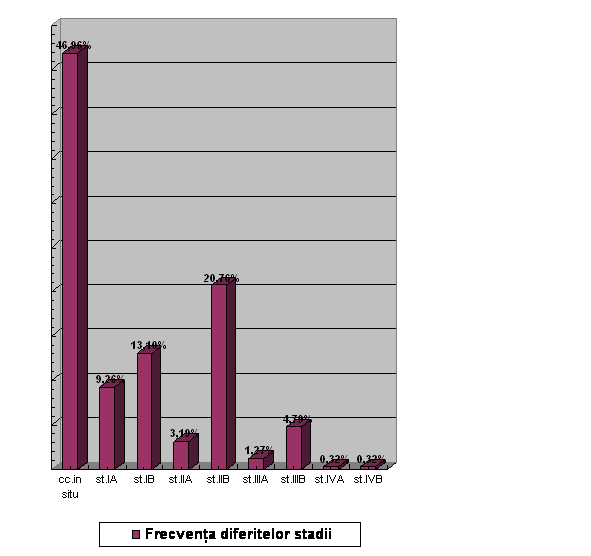
Cea mai frecventa aparitie in cazuistica noastra a dovedit a avea carcinomul in situ, fiind prezenta la 147 de paciente (46,96 %). (vezi Tabelul nr.IV. si Diagrama IV)
Tabelul nr.IV.
Repartitia in functie de stadialitate, a cazurilor de cancer cervical,
in cazuistica Clinicii de Obstetrica-Ginecologie I,
pe perioada 2001-2004
|
Stadiul cancerului de col uterin |
Nr. pacientelor in stadiul respectiv | ||
|
Carcinom in situ (Stadiul 0) | |||
|
I A | |||
|
I B | |||
|
II A | |||
|
II B | |||
|
III A | |||
|
III B | |||
|
IV A | |||
|
IV B |
Diagrama IV.
Repartitia in functie de stadialitate, a cazurilor de cancer cervical,
in cazuistica Clinicii de Obstetrica-Ginecologie I,
pe perioada 2001-2004
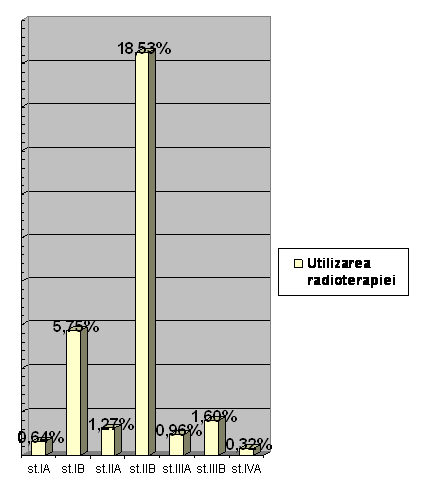
Utilizarea radioterapiei inainte de internare, s-a dovedit a fi eficace la 90 din 91 de cazuri. Din punct de vedere histopatologic, cazurile radiosensibile au fost carcinoame epidermoide cheratinizate/necheratinizate, adenocarcinoamele fiind radiorezistente.
Intr-un singur caz, unde stadiul bolii era de IVA, radioterapia nu a ajutat la ameliorarea bolii.
In cazuistica noastra, radioterapia s-a utilizat in urmatoarele stadii de boala: (vezi Tabelul nr.V. si Diagrama V)
Tabelul nr.V.
Utilizarea prealabila a radioterapiei, in functie de stadiul
cancerului cervical, la pacientele din cazuistica
Clinicii de Obstetrica-Ginecologie I,
internate in perioada 2001-2004
|
Stadiul cancerului de col uterin unde s-a utilizat radioterapia |
Nr.pacientelor in stadiul respectiv, la care s-a folosit radioterapia | |
|
Stadiul IA | ||
|
Stadiul IB | ||
|
Stadiul IIA | ||
|
Stadiul IIB | ||
|
Stadiul IIIA | ||
|
Stadiul IIIB | ||
|
Stadiul IVA |
Diagrama V.
Utilizarea prealabila a radioterapiei, in functie de stadiul
cancerului cervical, la pacientele din cazuistica
Clinicii de Obstetrica-Ginecologie I,
internate in perioada 2001-2004
Nu am putut gasi date referitoare asupra evolutiei ulterioare a cazurilor, cum nu am aflat nici date despre supravietuirea la 5, respectiv 10 ani, deoarece acestea nu au fost urmarite si nu au fost mentionate in foile de observatie a pacientelor.
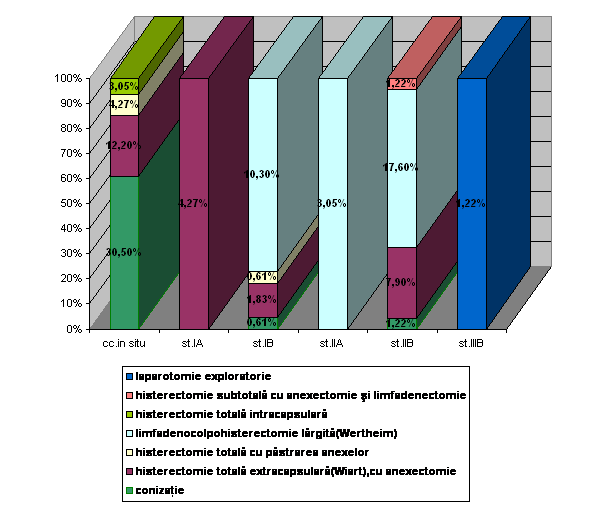
Din Registrele de operatii ale Clinicii de Obstetrica-Ginecologie I, pe perioada 2001-2004, am gasit 164 de cazuri de cancer cervical operate. Astfel, in functie de stadialitate si de tipul operatiei efectuate, am gasit urmatoarele:
82 de paciente operate, adica 50 %, au fost in stadiul O;
22 dintre cazuri (13,41 %) au fost in stadiul IB;
tratament chirurgical s-a efectuat la 46 de paciente (28,05 %) in stadiul IIB;
in numai 2 cazuri cu stadiul IIIB am gasit interventie chirurgicala, acestea constand in laparotomie exploratorie. (vezi Tabelul nr.VI. si Diagrama VI.)
Tabelul nr.VI.
Repartitia cazurilor de cancer cervical, in functie de
stadialitate si interventia chirurgicala efectuata,
|
Nr. paciente cu cc. in situ |
Nr. paciente in st.IA |
Nr. paciente in st.IB |
Nr. paciente in st.IIA |
Nr. paciente in st.IIB |
Nr. paciente in st.IIIB |
|
|
Conizatie |
Laparotomie exploratorie la 2 paciente (1,22%) |
|||||
|
Histerectomie totala extracapsulara (Wiart), cu anexectomie | ||||||
|
Histerectomie totala cu pastrarea anexelor | ||||||
|
Limfadenocolpohisterectomie largita (Wertheim) | ||||||
|
Histerectomie totala intracapsulara | ||||||
|
Histerectomie subtotala cu anexectomie si limfadenectomie |
din datele Clinicii de Obstetrica-Ginecologie I, in perioada 2001-2004
Diagrama VI.
Repartitia cazurilor de cancer cervical, in functie de
stadialitate si interventia chirurgicala efectuata,
din datele Clinicii de Obstetrica-Ginecologie I,
in perioada 2001-2004
4. Discutii
Cancerul de col uterin este intalnit mult mai frecvent la femeile casatorite, incidenta sa crescand cu cat varsta la casatorie este mai mica si debutul vietii sexuale mai precoce. Nu am avut insa suficiente date referitoare asupra starii civile a pacientelor cu diagnosticul cancerului de col uterin, dar urmarind varsta acestora, am remarcat urmatoarele:
datele din numeroase studii ne arata ca incidenta maxima a cancerului de col uterin este intre 48-55 de ani, cu o distributie bimodala: un peak intre 35-39 de ani si altul intre 60-64 de ani;
comparand aceste date cu cele ale Clinicii de Obstetrica-Ginecologie I, pe perioada 2001-2004, din cele 313 de cazuri urmarite reiese ca varsta cuprinsa intre 41-45 de ani este cea mai afectata din punctul de vedere al cancerului cervical.
cu o frecventa de 17,89 % este afectata si grupa de varsta cuprinsa intre 46-50 de ani din cazuistica noastra; respectiv 46 (14,7 %) de paciente din cele 313, au varsta cuprinsa intre 51-55 de ani.
In numeroase studii din literatura am gasit date referitoare asupra varstei la care apare neoplasmul de col uterin, astfel cel mai controversat dintre factorii de prognostic este considerat varsta pacientei.
In cazuistica noastra apare carcinomul cervical si la varstele sub 40 de ani, frecventa acestor cazuri este raportata in numeroase studii ca fiind in crestere.
Prognosticul este favorabil in cazurile depistate in stadiul 0 si I, scazand pe masura ce stadiile sunt avansate. Depinde deci de stadiul in care s-a depistat neoplasmul de col uterin, varsta femeii (fiind invariabil, chiar rezervat in unele situatii la femeile varstnice - 65-70 ani - ), forma anatomo-patologica, forma histopatologica, care conditioneaza radiosensibilitatea celulelor tumorale, corectitudinea atitudinii terapeutice, asocierea cu sarcina (prognostic grav).
Printre factorii favorizanti la cancer cervical s-au pus in evidenta antecedentele obstetricale si ginecologice ale femeii, cancerul de col uterin fiind mai frecvent intalnit la femeile cu multe gestatii si paritati.
Din numeroase studii reiese ca viata sexuala duce la cresterea incidentei cancerului cervical prin iritatia mecanica produsa de actul sexual, respectiv carcinogenitatea spermei si a smegmei.
Absenta vietii sexuale se asociaza extrem de rar cu cancerul de col, pana in prezent fiind descrise doar 12 cancere cervicale la virgine. In ceea ce priveste cazuistica noastra, in numar de 5 paciente au aparut cu varsta cuprinsa intre 20-25 de ani. Sub varsta de 20 de ani nu am gasit nici o pacienta cu aceasta patogenitate.
Avand in vedere ca in zilele noastre numarul sarcinilor este mai mica, decat in secolele trecute, (cea mai frecventa fiind prezenta a doua sarcini in antecedente), in cazuistica noastra s-a dovedit a fi cu maxima incidenta aparitia cancerului cervical la secundi-geste, respectiv secundi-pare.
Faptul ca femeile cu multe sarcini si multe nasteri au risc mai mare la aparitia cancerului de col uterin, decat femeile cu numar mic de gestatie, s-ar fi putut investiga in cazul in care am fi avut la dispozitie doua loturi de paciente. Astfel, intr-un lot am fi avut paciente cu, sau pana la 3 gestatii, iar in celalalt, paciente cu numar mai mare de 3 sarcini. In acest caz am fi putut compara frecventa cancerului de col uterin, in functie de gestatie si paritate.
Cancerul de col uterin asociat cu sarcina pune probleme diagnostice si terapeutice deosebite. Diagnosticul histopatologic implica dificultati, datorita modificarii induse de statusul gravidic, de asemenea, stabilirea stadialitatii bolii intampina alte dificultati.
Tratamentul gaseste un organism fragil,, cu rezistenta scazuta, ectazii vasculare si hiperemie la nivelul pelvisului, generate de graviditate, ce pot duce la sangerari greu de stapanit in timpul actului chirurgical.
In literatura de specialitate exista un numar tot mai redus de publicatii legate de aceasta asociere. Statisticile releva o frecventa scazuta fata de numarul de nasteri: de la 0,02 %, pana la 0,07 %.
In Clinica de Obstetrica-Ginecologie I, intre 2001-2004, incidenta neoplasmului de col uterin asociat cu sarcina, raportata la numarul cazurilor de cancer cervical, internate in aceasta perioada a fost de 0,016 %. Adica, la cinci cazuri din cele 313 am gasit asocierea cancerului de col uterin cu sarcina.
Stadiile acestor cazuri erau :
carcinom in situ, la doua dintre cazuri;
stadiul IA, la doua dintre cazuri;
stadiul IB, la un caz.
In ceea ce priveste domiciliul celor 313 de paciente internate cu diagnosticul cancerului cervical in Clinica de Obstetrica-Ginecologie I, in perioada 2001-2004, am gasit 212 de paciente domiciliate in judetul Mures, ceea ce se poate explica prin faptul ca Targu Mures este un centru universitar, dotat cu medici specialisti, in fiecare specialitate in parte.
Avem de asemenea cazuri si din judetele Sibiu, Harghita si Bistrita. Astfel am gasit 21; 20 respectiv 17 de cazuri din judetele mentionate, date din care putem deduce faptul ca Targu Mures isi are traditia in domeniul medicinei, acest centru universitar fiind cunoscuta in toata tara.
Repartitia in functie de stadialitate a cazurilor studiate, ne arata ca cea mai frecventa aparitie (46,96 %) are carcinomul in situ. Acest procent ne arata ca screening-ul cancerului de col uterin este utilizat intr-un larg domeniu, insa in ciuda acestui fapt, in cazuistica noastra mai gasim paciente si in stadii avansate, cum ar fi: 30,65 % dintre paciente erau intre stadiile IIA-IVB, ceea ce este un procentaj destul de mare.
In cazuistica noastra avem cate o pacienta in stadii foarte avansate, adica in stadiile IVA si IVB. Aceste stadii, cu mare posibilitate, vor disparea din moment ce testele screening de depistare activa vor fi utilizate intr-un domeniu mai larg.
Cazurile in stadiul IIB sunt cu o frecventa destul de mare in cazuistica noastra. 20,76 % dintre cazuri erau in acest stadiu, din care 18,53 % au fost tratate in prealabil cu radioterapie, iar 2,23% dintre cazurile cu stadiul IIB au fost recent depistate.
Volumul tumoral si starea parametrelor, atunci cand nu se incadreaza in stadiile IB / IIA, constituie principala contraindicatie a tratamentului chirurgical. In numai 2 dintre cazuri in stadiul IIIB s-au folosit interventii chirurgicale, interventii ce consta in laparotomie exploratorie.
Astfel se explica folosirea radioterapiei in cazurile cand cancerul de col uterin a depasit stadiul IB, iar iradierea postoperatorie va fi efectuata la pacientele cu risc crescut de recidiva locala sau locoregionala.
Radioterapia s-a utilizat la pacientele cu stadiul IB . Aceasta s-a folosit in prealabil la 18 din cele 41 de paciente cu acest stadiu.
Tratamentul cancerului de col uterin este complex si individualizat, folosind multiple mijloace care trebuie sa se combine si sa se succeada: iradiere, chirurgie, chimioterapie, tratament adjuvant. Momentul aplicarii fiecarei secvente terapeutice depinde de stadiul bolii, de stadiul local si general al pacientei. Deciziile sunt luate de o echipa complexa, formata din ginecolog, anatomopatolog, radioterapeut, oncolog, chimioterapeut.
In multe servicii este utilizata operatia Wertheim clasica si limfadenectomia pelvina. Asocierea limfadenectomiei pelviene cu histerectomia largita este motivata prin frecventa metastazelor ganglionare limfatice, intalnite la 15-20% din cazuri, chiar in stadiul I.
In cazuistica noastra cea mai larga utilizare o are limfadeno-colpo-histerectomia largita tip Wertheim, operatie folosita in stadiile IB, IIA si IIB, postiradiere, cu un procentaj total de 30,95 %.
Conizatia, folosita cu scop diagnostic si curativ, la 30,5 % dintre cazurile Clinicii de Obstetrica-Ginecologie I, pe perioada 2001-2004, este utilizata in stadii incipiente, adica in stadiul carcinomului in situ. Aceasta consta in excizia unui trunchi de con, care cuprinde o portiune din exocol, impreuna cu intreg endocolul, pana la orificiul intern.
Conizatia nu se practica la pacientele cu leziuni vizibile, decat daca biopsia este neconcludenta. Probabil din acest motiv s-a folosit in cazuistica noastra conizatia, la 2 dintre cazuri cu stadiul IIB, respectiv la una dintre cazuri cu stadiul IB. Date mai amanuntite insa despre aceste cazuri nu am putut gasi din foile de observatie si din registrele de operatii ale Clinicii de Obstetrica-Ginecologie I.
5. Concluzii
Ø Cancerul de col uterin este inca foarte frecvent in zilele noastre, in ciuda faptului ca screening-ul de depistare activa este cu o larga utilizare.
Cel mai important test screening este examenul ginecologic si examenul citologic vaginal si se propune efectuarea acestora cel putin de doua ori pe an la femeile cu varstele cuprinse intre 35-50 de ani si o data la 2 ani la restul populatiei feminine.
O atentie mai mare se recomanda la urmarirea pacientelor supuse factorilor favorizanti la neoplasmul cervical, acestea fiind urmatoarele:
femeile casatorite, mai ales cele cu multe gestatii si paritati,
femeile a caror mame au prezentat cancer de col uterin,
femeile in premenopauza si cele cu depresie imuna,
femeile cu debutul sexual precoce,
femeile cu numarul mare de parteneri sexuali,
femeile din mediul socio-economic defavorizat.
Ø In concluzie, putem afirma ca neoplasmul de col uterin este boala populatiei feminine cu varsta cuprinsa intre 41-55 de ani. Insa, chiar daca cancerul cervical in cazuistica noastra apare cu o frecventa mai mare la grupa de varsta sus mentionata, totusi frecventa cazurilor sub 40 de ani este raportata in numeroase studii ca fiind in crestere.
Deci se recomanda control ginecologic periodic la populatia feminina cu viata sexuala activa.
Ø Carcinomul in situ s-a dovedit a fi cea mai frecventa in cazuistica noastra, insa merita o atentie deosebita si procentajul de 30,65%, care se refera la frecventa cazurilor cu stadiile intre IIA-IVB.
Cancerul cervical este un cancer care se poate evita, putand fi diagnosticat precoce si fiind posibila vindecarea in stadii incipiente.
Neoplasmul de col ramane mult timp fara o simptomatologie evidenta; trebuie depistat prin consultatie activa si screenig in stadiul carcinomului in situ, cu scopul de a putea interveni chirurgical si de a evita evolutia in stadii netratabile.
Ø Asocierea neoplasmului cervical cu sarcina uterina are o evolutie grava si rapida, care se accentueaza in lehuzie.
Strategia tratamentului are in vedere stabilirea preterapeutica a varstei sarcinii (ecografic), diagnosticul histopatologic si stadiul de boala, impreuna cu starea celorlalte sisteme vitale printr-o investigatie completa si rapida.
Ø Dintre tehnicile operatorii cel mai frecvent s-a utilizat in cazuistica noastra limfadeno-colpo-histerectomia largita tip Wertheim, pe langa conizatia folosita mai ales in rezolvarea cazurilor de carcinom in situ.
6. Bibliografie
Ancar V., Cringu I., Ginecologie, editura National, 2002.
Angelescu N., Patologie chirurgicala pentru admitere in rezidentiat, Editia II revazuta si adaugata, Ed. Celsius, 2003.
Bnk E., Kazy Z., Kolposzkpia, Medicina Knyvkiad Rt., Budapest, 2
Crisan N., Nanu D., Ginecologie, Bucuresti, 2001.
Florea I., Carmen M., Ciprian A., Cancerologie- elemente de diagnostic si tratament, Bucuresti, 2003.
Hanskurt B., A kolposzkpia atlasza, Springer, 2000.
Imre Cs., Doszpod J., A szlszet s ngygyszat aktulis krdsei, Medicina Knyvkiad Rt., Budapest, 1999.
Kornya L., Betegsg Enciklopdia, Springer, 2003.
Lawrence M. T., Stephen J. M., Maxine A. P., Diagnostic si tratament in practica medicala,
Orvosi Hetilap, Markusovszky Lajos Alapitvny Tudomnyos Folyirata, 144. vfolyam, 15. szm, Medicina, 2003.prilis 13.
Orvosi Hetilap, 145. vfolyam, 1. szm, Medicina, 2004.janur 4.
Papp Z., A szlszet-ngygyszat tanknyve, Semmelweis kiad, Budapest, 2002.
Pricop M., Oncologie ginecologica clinica, Editura Polirom, Iasi, 2000.
Rabe T., Memorix-Ngygyszat, Medicina Knzvkiad, Budapest, 1995.
Sarbu P., Chiricuta I., Chirurgia Ginecologica, Bucuresti, 2000.
Spiesse-Beahrs-Hermanek-Hutter-Scheibe-Sobin-Wagner, TNM atlasz, A rosszindulat daganatok TNM / pTNM klasszifikcija. A T s N kategrik kln sszefoglalsval, Springer Hungarica, 1992.
www.medicalab.ro/catalog; www.medcab.go.ro/ obstetrica-ginecologie.htm.; www.siicginecologia.com/etapa 1/1217, 1206. html.; www.vitalitas.hu/Springer.
www.ghidmedical.go.ro

Vizualizari: 7313
Importanta: ![]()
Termeni si conditii de utilizare | Contact
© SCRIGROUP 2025 . All rights reserved