| CATEGORII DOCUMENTE |
| Alimentatie nutritie | Asistenta sociala | Cosmetica frumusete | Logopedie | Retete culinare | Sport |
TRATAMENTUL DIABETULUI ZAHARAT TIP 2
Studiile europene de prevenire a DZ tip 2 efectuate si publicate in ultimul deceniu au demonstrat ca modificarea stilului de viata poate intarzia aparitia bolii in procente 25% si chiar 50% (tabelul 10)13.
Tabelul 10 - Studii de preventie vizand reducerea incidentei DZ tip 2
|
Numele studiului |
Nr. subiecti |
Criterii de selectie |
Durata medie (ani) |
Interventie |
Incidenta diabetului (% p.a.)*** |
Reducerea incidentei (%) |
|
Diabetes Prevention Program(SUA) |
IGT Varsta medie 50,6 IMC mediu 34 |
Control Stil de viata* Metformin |
- |
|||
|
Diabetes Prevention Study (Finlanda) |
IGT Varsta medie 55 IMC mediu 31 |
Control Stil de viata** | ||||
|
Studiul Da Qing pentru IGT si Diabet (China) |
IGT Varsta medie 55 IMC mediu 26 |
Control Dieta # Exercitiu fizic ## Dieta+Exercitiu | ||||
|
Studiul STOP-NIDDM cu acarboza (multinational) |
IGT Varsta medie 54 IMC mediu 31 |
Placebo Acaarboza | ||||
|
TRIPOD (SUA) |
Placebo Troglitazona | |||||
|
XENDOS (SUA) |
Normoglicemici (79%), IGT (21%) Imc peste 30 |
Stil de viata+placebo Stil de viata+Orlistat |
* Minim 7% scadere in greutate si 150 min activitate fizica pe saptamana
** Minim 5% scadere in greutate si 210 min activitate fizica pe saptamana
*** p.a. - persoane adulte
# IMC tinta=23
## Cresterea duratei exercitiului fizic cu minim o unitate pe zi(de exemplu, 30 min mers incet sau 5 min inot)
Actiunile de prevenire s-au bazat pe mai buna cunoastere a fiziopatologiei bolii, dar si pe convingerea ca elucidarea bazei genetice (considerata poligenica si complexa) nu va putea fi obtinuta prea curand. Trei indicatori simpli au stat la baza selectarii cazurilor: varsta ( 25 ani), IMC (supraponderalii) si prezenta oricarei forme de intoleranta la glucoza. Desi in studiile efectuate exista particularitati in loturile incluse sau in strategia adoptata, aceasta din urma a avut ca obiectiv cheie schimbarea stilului de viata (cresterea activitatii fizice, scaderea aportului caloric si lipidic). Doi au fost indicatorii de eficienta: scaderea in greutate si statusul tolerantei la glucoza.
Iata pe scurt si in ordine cronologica principalele studii de preventie a DZ tip 2 si rezultatele lor:
Dupa cum aceasta paranteza referitoare la neinspiratele interventii farmacologice de peventie a DZ tip 2, revenim la partea pozitiva a studiului american DPP, cea care se refera la modificarea stilului de viata si care a fost descrisa in detaliu recent[iv]. Replierea studiului DPP catre interventia nefarmacologica (dieta + efort) vs. metformin s-a datorat rezultatului net mai bun a abodarii nefarmacologice (scaderea progresiei catre DZ tip 2 cu 58% vs. numai 31% cu metformin).
DPP (diabetes Prevention Program) a cuprins 3 234 adulti cu varste > 25 ani, BMI 24 si IGT din 27 de centre in SUA. Interventia prin modificarea stilului de viata, cu sau fara metformin, s-a adresat persoanelor la risc pentru DZ tip 2. Dupa cum afirma autorii programului, interventia pe stilul de viata s-a bazat pe literatura empirica privind nutritia, efortul fizic si controlul comporamental al greutatii.
Obiectivele programului: (1) scadere in greutate cu cel puti 7% si mentinerea ei, si (2) un minim de 150 min de activitate fizica de intensitate similara cu mersul rapid.
Elementele cheie ale programului: (a) suportul unor "antrenori" pentru modificarea stilului de viata; (b) contact frecvent cu participantii; (c) efectuarea a 16 sedinte de program structurat de modificare a stilului de viata; (d) sedinte asistate de activitate fizica; (e) interventii de sustinere a programului, prin abordari individuale sau de grup, campanii de motivare si de "repornire"; (f) strategia "toolbox" (pachet de servcii referitoare la activitatea fizica, dieta sau alte interventii dificil de solutionat de catre persoana in cauza); [g] ajustarea materialelor informatice in functie de particularitatile etnice ale populatiei; (h) o retea ampla de antrenament, feed-back si suport clinic.
Rezultatul provizoriu: o mica scadere in greutate si modificarea stilului de viata scade dupa 3 ani inidenta DZ tip 2 cu 58%, iar metforminul scade riscul cu 31%18.
Studiul DPP confirma ca modificarea stilului de viata la populatia SUA (heteregona etnic si biologic) intarzie (nu previne) aparitia DZ tip 2 la persoanele aflate la risc mare pentru boala, indiferent de varsta, de rasa sau etnie. Rezultatele incurajatoare au condus la ideea extinderii pe scara larga a actiunilor de preventie18. Totusi, un asemenea studiu este costisitor. De exemplu, numai pachetul individual "toolbox" a costat ~100$/pacient, costul total depasind 2000 $ pentru 1 pacient/an.
Studiul XENDOS (Xenical in the Prevention of Diabetes in Obese Subjects), care a urmarit 3305 de subiecti pe durata a 4 ani, a demonstrat recent ca, fata de modificarea stilului de viata asociata cu placebo, unde s-a inregistrat o incidenta cumulativa a diabetului la 4 ani de 9%, in grupul cu modificarea stilului de viata asociata cu Orlistat s-a inregistrat o incidenta cumulativa de 6,2%, ceea ce reprezinta o scadere cu 37,3% fata de lotul de control. De mentionat ca scaderea in greutate a fost similara in ambele grupe, iar diferenta in incidenta diabetului a fost detectabila numai in subgrupul ce avea deja IGT. Dezavantajul acestei abordari consta in costul relativ ridicat al medicatiei utilizate.
Concluziile provizorii privind preventia DZ tip 2 ar fi urmatoarele:
1.Interventia farmacologica s-a dovedit relativ eficienta, dar inoportuna pentru prevenirea diabetului zaharat Folosirea ei ar putea fi maai urand privita ca un tratament farmacologic al stadiilor precoce ale bolii si nu un tratament preventiv in sensul strict al termenului.
2.Modificarea stilului de viata (dieta + activitate fizica) a fost invariabil urmata de o scadere a ritmului de progresie a DZ tip 2, de la stadiile precoce la care s-a aplicat catre stadiile lui mai tardive. Este solutia cea mai la indemana (accesibila tuturor) si eficienta.
3.Nici unul din studiile efectuate pana in prezent nu a dovedit preventia diabetului zaharat in populatia studiata. Incetinirea ritmului progresiei bolii (a trecerii din stadiul de IGT in cel de diabet clinic manifest) nu inseamna prevenirea ei. Cu mare probabilitate diabetul se va instala, mai devreme sau mai tarziu, in functie de nerespectarea sau, dimpotriva, de respectarea stilului de viata anidiabetogen.
4.Intrucat stilul diabetogen de viata (diea hipercalorica/hiperlipidca si sedentarismul) reprezinta numai un factor de agravare a defectului genetic in reglarea metabolismului energetic, adevarata preventie a DZ tip 2 necesita indeplinirea a doua conditii: (a) precizarea defectului genetic diabetogen, care ar putea fi diferit de la persoana la persoana si (b) gasirea unor solutii de neutralizare sau corectare a acestui defect. Ambele conditii vor necesita multi ani, daca nu decenii, de studii.
Aceeasi abordare preventiva pentru DZ tip 2 este aplicabila si pentru preventia sindromului insulinorezistentei (sindromul dismetabolic), cele doua tulburari ale metabolismului energetic fiind superpozabile in mare masura.
In tratamentul diabetului zaharat de tip 2 este necesar sa se tina cont de atingerea unor tinte privind echilibrarea diabetului. Vom arata mai jos care sunt recomandarile pentru adultii cu diabet zaharat conform Standard of Medical Care in Diabetes din 2007, si anume: valoarea HbA1c sa fie mai mica de 7%1. HBA1c reprezinta o tinta principala pentru echilibrarea diabetului zaharat. Glicemia pe nemancate trebuie sa fie intre valorile 90 si 130 mg/dl (5-7,2 mmol/l), iar valorile glicemiilor postprandiale sa nu depaseasca 180 mg/dl (10 mmol/l).
Aceste tinte trebuie individualizate; ele vor fi diferite la femeile gravide diabetice, la copii, adolescenti, batrani, la persoanele cu hipoglicemii frecvente. In tabelul 11, este prezentat o corelatie intre valoarea HbA1c si valorile glicemice exprimate in mg/dl si in mmol/l1.
Tabelul 11 - Corelatia intre valoarea HbA1c
si valorile glicemice
|
A1c(%) |
Glicemia plasmatica |
|
|
mg/dl |
mmol/l |
|
|
|
||
Unul din cele mai importante studii efectuate pe diabetici de tip 2 a fost studiul UKPDS (United Kingdom Prospective Diabetes Study), care a subliniat ca diabetul zaharat este o boala metabolica cronica, o maladie cu evolutie progresiva ce poate fi tratata initial in monoterapie orala, apoi in politerapie orala si chiar cu insulinoterapie[v].
Am putea spune ca sunt cateva etape in tratamentul diabetului zaharat tip 2. Initial, dieta si exercitiul, daca nu se echilibreaza astfel, se mentin, dar se adauga tratament farmacologic cu un medicament per os sau insulina. Intr-o etapa ulterioara se creste doza medicamentului administrat oral sau a insulinei, iar intr-o alta etapa se adauga un alt medicament per os pana la atingerea nivelului glicemic dorit sau pana la atingerea dozei maxime a medicamentului administrat per os[vi]. Este posibil ca in diabetul zaharat de tip 2 sa fie necesar tratament insulinic de la debut. Enumeram mai jos care sunt situatiile cand este necesar un astfel de tratament:
Pacienti cu diabet zaharat de tip 2 cu glicemie jeun mai mare de 280-300 mg/dl si cu cetonurie.
Pacienti cu simptomatologie tipica diabetului si cu glicemie jeun mai mare de 280-300 mg/dl. Este posibil ca dupa un tratament de 6-8 saptamani cu insulina si dupa echilibrarea diabetului zaharat acesti pacienti sa poata fi trecuti pe o terapie orala.
Femei cu diabet gestational, care prezinta diabetul dezechilibrat utilizand doar dieta. In perioada de graviditate este contraindicat tratamentul antidiabetic oral.
Ghidul privind diabetul zaharat de tip 2 elaborat de Federatia Internationala de Diabet in 2005 preconizeaza ca valoarea HbA1c nu ar trebui sa depaseasca 6,5% si ar putea exista mai multe situatii:
Daca pacientul este supraponderal si are valoarea HbA1c mai mare de 6,5%, atunci se incepe tratamentul cu metformin si daca valoarea HbA1c se mentine la peste 6,5%, atunci se asociaza tratamentului cu metformin o sulfoniluree sau o tioglitazona.
Daca se mentine valoarea HbA1c mai mare de 6,5%, atunci se instituie o terapie tripla, si anume metformin, sulfoniluree plus tiazolidindiona.
Daca valoarea HbA1c se mentine la o valoare mai mare de 7,5%, atunci la tratamentul oral cu metformin plus sulfoniluree se asociaza insulinoterapie intr-o doza pe zi.
Daca nu se echilibreaza diabetul zaharat cu schema de mai sus, atunci se asociaza la metformin insulina premixata de doua ori pe zi sau insulinoterapie in mai multe injectii zilnic.
O alta situatie ar fi cand persoana cu diabet zaharat de tip 2 este normoponderala si are valoarea HbA1c mai mare de 6,5%; atunci se initiaza tratament cu o sulfoniluree. Mentionam ca se va incepe tratamentul cu sulfamida antidiabetica si atunci cand persoana respectiva este cunoscuta ca avand o afectiune renala sau are contraindicatii sau intoleranta la metformin.
In cazul in care valoarea hemoglobinei glicozilate depaseste valoarea de 6,5%, atunci se trece pe schema sulfamida antidiabetica plus metformin sau sulfamida antidiabetica plus tiazolidindiona.
In cazul in care valoarea hemoglobinei glicozilate se mentine mai mare de 6,5%, se trece la schema sulfamida antidiabetica, metformin plus tiazolidindiona.
In cazul in care valorea hemoglobinei glicozilate se mentine mai mare de 7,5%, se asociaza la schema sulfamida antidiabetica plus metformin si insulinoterapie intr-o doza.
In cazul in care sub schema de mai sus se mentine diabetul dezechilibrat, atunci se trece la tratament cu insuline premixate in doua prize pe zi sau insulinoterapie in mai multe injectii pe zi.
Se mai numesc si "medicamente insulino-secretoare" pentru ca mecanismul lor principal de actiune consta in cresterea secretiei de insulina. Ele se leaga de un receptor specific la nivelul celulei beta pancreatice, fapt ce duce la inchiderea canalelor de potasiu ATP-dependente, care are drept urmare scaderea influxului de potasiu in celula cu deschiderea canalelor de calciu si patrunderea calciului in celula pancreatica, fapt ce duce la translocarea granulelor secretorii de insulina la suprafata celulei si la eliberarea insulinei. Prin tot acest mecanism descris mai sus pe scurt, se ajunge la o crestere a cantitatii de insulina; aceasta, printre altele, va duce la o scadere a productiei hepatice de glucoza[vii].
Puterea hipoglicemianta a sulfamidelor depinde de marimea glicemiei jeun; cu cat va fi mai mare glicemia jeun, cu atat puterea hipoglicemianta a sulfamidei antidiabetice va fi mai mare, aceasta insa doar la initierea tratamentului[viii]. Factorii care ar face ca eficienta tratamentului cu sulfamide antidiabetice sa fie mai mare sunt22:
functie buna a celulelor beta;
glicemie jeun moderat crescuta, la o valoare de aproximativ 240 mg/dl;
concentratie a C peptidului in stare de post crescuta;
absenta a anticorpilor insulari celulari sau a anticorpilor la glutamic acid decarboxilaza.
Studiile efectuate au dovedit ca 50- 60% dintre pacientii tratati initial cu sulfamide antidiabetice in monoterapie raspund bine la tratament, dar nu ating valorile de dorit ale glicemiei jeun (mai mici de 140 mg/dl sau 7,8 mmol/l). Mai mult, un procent de 10-20% dintre pacientii tratati initial nu raspund deloc la tratamentul cu sulfamide antidiabetice. De cele mai multe ori, la cei care initial raspund la tratament, dupa o perioada de 10 ani, este necesara suplimentarea tratamentului antidiabetic cu un alt medicament.
Efecte secundare ale tratamentului cu sulfonilureice. Se stie ca boala coronariana reprezinta cauza majora de mortalitate in diabetul zaharat de tip 2, deci este de dorit un tratament antidiabetic, care sa aiba si un efect pozitiv cardiovascular. Sulfonilureicele nu au efect pozitiv cardiovascular nici asupra lipidelor sangvine. Prin administrarea lor se ajunge la un castig ponderal moderat. Ca principale efecte adverse, am putea enumera: hipoglicemia observata mai ales la glibenclamid si clorpropamid. Hipoglicemia survine mai frecvent la diabeticii cu o glicemie jeun mai mica de 140 mg/dl, mai ales la 2-3 ore dupa micul dejun si/sau in timpul unui efort fizic.
Clase de sulfonilureice. Sulfamidele antidiabetice pot fi clasificate in sulfamide de prima generatie si de generatia a doua. Sulfamidele antidiabetice din prima generatie, cum sunt tolbutamid, acetohexamid, clorpropamid, nu mai sunt utilizate astazi. In prezent, se folosesc sulfamide antidiabetice din a doua generatie precum: glibenclamid (gliburid), gliclazid, glipizid, glimepirid.
Factorii care influenteaza efectele clinice ale insulinosecretagogelor, deci si ale sulfamidelor antidiabetice, sunt: disponibilitatea lor dupa administrarea per os, momentul in care ating concentratia maxima, timpul de injumatatire plasmatica, calea de eliminare, efectele secundare.
Glibenclamidul este cea mai utilizata sulfamida antidiabetica pe plan mondial. Forma micronizata se administreaza in doza de 1,5 mg - max. 12 mg pe zi cu o buna si constanta biodisponibilitate, dar poate determina hipoglicemii mai frecvente si mai grave, bineinteles in functie de caz.
Glipizidul, care se gaseste sub forma micronizata, se administreaza o data pe zi sau de doua ori, in doze de 5-20 mg/zi si are efect hipoglicemic mai rar.
Glimepiridul este mai selectiv fata de canalele de potasiu ATPdependente, ducand la o eliberare mai rapida de insulina si de durata mai scurta si s-ar insoti de mai putine episoade de hipoglicemie. Doza unica de administrare oscileaza intre 1 si 8 mg/zi.
Gliclazidul se gaseste sub forma micronizata, se administreaza in doze de 30-120 mg/zi, cu putine episoade hipoglicemice.
Gliquidonul poate fi administrat la diabeticii cu probleme renale.
Reprezinta un medicament hipoglicemiant din grupa substantelor ce cresc secretia de insulina, din familia meglitinidelor[ix]. Este un insulinosecretagog non-sulfonilureic. Se absoarbe rapid cu o concentratie maxima la 45-50 de minute si cu o disparitie a actiunii la 3-4 ore. Are un timp de injumatatire de 1 ora. Elibereaza mai rapid insulina decat sulfonilureicele si pe o perioada mai scurta de timp. De aici necesitatea administrarii inainte de cele trei mese principale si, daca este exclusa o masa, atunci nu trebuie luat nici repaglinidul. Are ca principal efect scaderea glicemiei postprandiale. Doza va fi de 0,5-4 mg inainte de fiecare din cele trei mese principale. Acest medicament este metabolizat in proportie de 90% in ficat, este eliminat prin bila, deci este contraindicat celor cu afectiuni grave hepatice, dar poate fi administrat celor cu afectiuni renale. Acest medicament nu are efect asupra lipidelor plasmatice si nu duce la castig ponderal. Poate determina hipoglicemie, dar in general hipoglicemiile nu sunt severe23.
Este un medicament ce face parte din clasa medicamentelor hipoglicemiante, care se numesc biguanide, alaturi de buformin si fenformin. Fenforminul nu se mai utilizeaza, fiind ca poate duce la acidoza lactica.
Mecanismul de actiune al metforminului. Inhiba gluconeogeneza hepatica, inhiba glicogenoliza hepatica. Creste sensibilitatea hepatica la insulina si sensibilitatea tesuturilor periferice la insulina, in special la nivelul muschiului. Prin scaderea productiei hepatice bazale de glucoza, scade glicemia jeun. Studii clinice au aratat ca terapia cu metformin in diabetul zaharat de tip 2 scade glicemia plasmatica cu 60-70 mg/dl[x]. Metforminul are efect de scadere a nivelului trigliceridelor plasmatice si a nivelului LDL-colesterolului plasmatic, scade hiperlipemia postprandiala si acizii grasi liberi. In schimb, nu influenteaza concentratia plasmatica de HDL-colesterol. Prin tratament cu metformin se produce scadere ponderala. Se poate utiliza in combinatie cu sulfonilureice.
In cazurile de diabet zaharat de tip 2 in care nu se ating tintele terapeutice folosind sulfonilureice, este necesar sa nu se intrerupa tratamentul cu acestea, deoarece ele continua sa aiba efect hipoglicemic, dar acesta este slab, necesitand asocierea tratamentului cu metformin. Efectul de scadere a trigliceridelor plasmatice si a celorlalte fractiuni lipidice se pastreaza si prin asociere cu sulfonilureice.
Efecte adverse. In urma initierii tratamentului cu metformin pot aparea simptome gastrointestinale ce constau in diaree, dureri abdominale, disconfort abdominal, dar acestea dispar la scaderea dozei. De aceea, doza de debut a tratamentului cu metformin trebuie sa fie mica, de exemplu 500 mg de doua ori pe zi si sa fie crescuta treptat. Nu apare hipoglicemie in general in urma tratamentului cu metformin, pentru ca nu creste secretia de insulina. In privinta acidozei lactice, aceasta nu apare in urma tratamentului corect prescris cu metformin, asa cum confirma si studiul UKPDS19.
Contraindicatii.Tratamentul cu metformin nu este indicat la bolnavii cu afectiuni renale cu insuficienta renala, la cei cu boli hepatice, in conditii de hipoxemie, la cei cu infectii severe, la consumatorii de bauturi alcoolice, in caz de soc cardiogen, in caz de hipoperfuzie tisulara severa, deoarece la acestia poate aparea acidoza lactica. Eliminarea medicamentului se face pe cale renala, de aceea ete contraindicat la pacientii cu afectare renala. Este contraindicat la pacientii foarte in varsta si la cei cu insuficienta cardiaca congestiva ce necesita tratament farmacologic, la acestia rata filtrarii glomerulare fiind scazuta. Un fapt demn de subliniat este evidentiat de rezultatele studiului UKPDS, studiu clinic de referinta, care a aratat ca tratamentul in monoterapie cu metformin a dus la scaderea riscului aparitiei complicatiilor macrovasculare (infarct de miocard si accident vascular cerebral)19.
Una din caracteristicele diabetului zaharat de tip 2 consta in supraproductia de glucoza de ficat. Tiazolidindionele[xi] cresc actiunea insulinei fara sa stimuleze secretia de insulina, deci ar fi medicamente insulinosensibilizante. Exista o familie de receptori nucleari care se leaga cu liganti, derivati ai acizilor grasi, si activeaza transcriptia genelor ce guverneaza metabolismul lipidic, metabolismul glucidic, diferentierea adipocitara, apoptoza si ciclul celular. Acesti receptori se numesc receptori activati de peroxisom proliferator (PPAR) si sunt alfa, delta, gama. Ligantii farmacologici ai PPARs sunt tiazolidindionele, care sunt folosite in tratamentul diabetului zaharat, deoarece au actiune de sensibilizare la actiunea insulinei. De asemenea, au si un efect antiinflamator2
Pioglitazona si rosiglitazona sunt medicamentele hipoglicemiante utilizate in tratamentul diabetului zaharat, fiind o clasa relativ noua de medicamente.
Este un inhibitor al enzimei alfa-glucozidaza, deci inhiba transformarea oligozaharidelor si a dizaharidelor in monozaharide[xii]. Acest medicament intarzie digestia hidratilor de carbon, ducand la absorbtia lor in partile mai distale ale intestinului subtire si ale colonului, determinand astfel scaderea glicemiei. Acarboza are un efect mai scazut hipoglicemic fata de sulfonilureice sau metformin.
Tratamentul cu acarboza duce initial la scaderea glicemiei postprandiale. Nu are efect asupra greutatii corpului. Nu modifica HDL-colesterol sau LDL-colesterol. Se indica sa se administreze la inceputul mesei, fiind necesar ca medicamentul sa se afle in intestinul subtire o data cu hidratii de carbon. Se indica initial o doza de 25 mg o data sau de doua ori pe zi. Cresterea dozei se face cu 25 mg/zi la 2-4 saptamani pentru a nu aparea efecte gastrointestinale26. Efectele gastrointestinale pot sa apara, constand in: diaree, flatulenta. Contraindicatiile sunt: la pacientii cu afectiuni inflamatorii ale intestinului subtire, la cei cu valori ale creatininei plasmatice crescute peste 2 mg/dl (177 mmol/l). In cazul aparitiei unui episod de hipoglicemie, care de altfel apare foarte rar, se va administra glucoza pura.
In diabetul zaharat de tip 2, alterarea functiei celulei beta si scaderea insulinosecretiei duce la dezechilibrarea diabetului zaharat tratat cu antidiabetice orale. De aceea, de la caz la caz, este necesara insulinoterapia[xiii], care se face de obicei cu o insulina cu actiune intermediara sau cu actiune lunga, bazala, in doza unica, sau cu o formula de insulina bifazica, ce contine atat insulina bazala, cat si insulina rapida.
Indicatiile tratamentului cu insulina sunt:
in complicatiile acute ale diabetului zaharat: in cetoacidoza diabetica;
in diabetul zaharat de tip 2, care prezinta fie o infectie, fie o interventie chirurgicala, tratament care este doar pe o anumita perioada de timp;
in diabetul zaharat de tip 2, care nu mai raspunde la tratamentul antidiabetic oral;
la pacientii dializati.
Reprezinta intr-un anumit fel o parte a tratamentului diabetului zaharat. Nivelul-tinta glicemic va fi fixat in functie de greutatea corporala, de complicatiile diabetului zaharat, de prioritatile personale.
Pacientii trebuie sa-si automonitorizeze glicemia pentru a obtine si a mentine un nivel glicemic optim. Este bine sa aiba o evidenta scrisa a valorilor glicemice si a dozelor de insulina. In standardele recomandate de Asociatia Americana de Diabet, revizuite in 2007, valoarea HbA1c trebuie sa fie sub 7%, iar glicemia jeun trebuie sa fie intre 90 si 130 mg/dl. Automonitorizarea aduce informatii de feed-back ale insulinoterapiei, defineste nivelul glicemic atins, identifica hipoglicemia, creste motivatia si participarea pacientului la tratament, imbunatateste calitatea vietii.
CAPITOLUL 6
PARTEA SPECIALA
In anul 2000, in Romania, conform statisticilor OMS, 1.092.000 de persoane au fost diagnosticate cu diabet zaharat, pentru ca in anul 2030, sa fie estimat un numar de 1.39000 de pacienti[xiv]. Diabetul zaharat este descoperit in aproximativ o treime din cazuri cu ocazia diagnosticarii unei complicatii cronice (tulburari de vedere cauzate de retinopatia diabetica sau edem macular, gangrena diabetica, infarct miocardic, AVC, infectii cutanate). Asadar, inainte de a fi diagnosticat, diabetul se dezvolta intr-o faza preclinica lunga, in timpul careia se constata existenta unei tolerante alterate la glucoza.
Studii recente au demonstrat ca diabetul zaharat tip 2 poate fi prevenit la pacientii cu IGT. Cea mai eficienta masura pentru a intarzia/preveni aparitia diabetului zaharat tip 2 este reprezentata de modificarea stilului de viata prin scaderea moderata in greutate la cei supraponderali (5-10% din greutate) si activitate fizica ~30 minute/zi ,[xv], . Principala provocare o constituie identificarea persoanelor care ar beneficia de pe urma sfaturilor de modificare a stilului de viata.
Pentru a identifica persoanele cu risc crescut de a dezvolta diabet zaharat si indivizii asimptomatici, s-a propus si utilizat ca metoda de screening determinarea glicemiei jeun. Inca exista discutii daca pentru identificarea pacientilor asimptomatici cu diabet zaharat este suficienta utilizarea glicemiei jeun, fie este necesara realizarea unui TTOG[xvi]. Atat masurarea glicemiei jeun, cat si realizarea TTOG reprezinta metode invazive, fiind consumatoare de timp si resurse financiare. Totusi, determinarea glucozei plasmatice nu da informatii decat despre statusul glicemic actual si nu tine cont de variatiile glicemice. Oricum, adevarata preventie primara s-ar realiza prin identificarea indivizilor cu status normoglicemic si risc crescut de a dezvolta boala, precum prin aplicarea interventiilor care sa previna tranzitia de la normoglicemie la toleranta alterata la glucoza si diabet.
Acest studiu si-a propus caracterizarea unor pacienti in raport cu riscul de dezvoltare a diabetului zaharat tip 2 prin obtinerea unui scor rezultat din aplicarea unui chestionar practic si informativ asupra unor factori de risc cunoscuti, care se asociaza cu dezvoltarea bolii.
Lucrarea de fata isi propune evaluarea riscului de aparitie a diabetului zaharat tip 2 la populatia cu sau fara tulburari de glicoreglare si identificarea unor corelatii intre diversi factori de risc.
In acest scop au fost urmariti 198 de pacienti dispensarizati timp de o zi in Clinica de Diabet, Nutritie si Boli Metabolice a Spitalului "N. Malaxa", Bucuresti, in perioada ....-30.04.2007. Grupul de studiu a cuprins 2 loturi:
Lotul A - 100 de pacienti diagnosticati cu IFG, IGT, IFG si IGT
Lotul B - 98 de pacienti fara tulburari de glicoreglare.
Criteriile de diagnostic au fost reprezentate de recomandarile Asociatiei Americane de Diabet, prezentate in tabelul 12.
Tabelul 12 - Criteriile de diagnostic ale diabetului zaharat (adaptat dupa recomandarile American Diabetes Association5,7,[xvii])
|
Diagnostic |
Glicemia plasmatica jeun |
Glicemia la 2h dupa 75g glucoza |
|
<100 mg/dl |
<140 mg/dl |
|
|
IFG |
100-125mg/dl |
<140 mg/dl |
|
IGT |
<126 mg/dl |
140-199 mg/dl |
In ceea ce priveste metoda de lucru am analizat urmatorii parametri:
Antecedente heredocolaterale/antecedente personale patologice
Indicele de masa corporala (I.M.C. = Greutatea (kg)/ Inaltimea2 (m2))
Circumferinta abdomenului masurata la jumatatea distantei dintre rebordul costal si creasta iliaca
Valorile tensiunii arteriale sistolice/diastolice
Testul de toleranta orala la glucoza
Valorile colesterolului, trigliceridelor, HDL-colesterolului si LDL-colesterolului
Scorul obtinut prin aplicarea chestionarului FINDRISK (Anexa 1)
Chestionarul FINDRISK este realizat de profesorul Jaakko Tuomilehto, Departamentul de Sanatate Publica, Universitatea din Helsinki, si de Jaana Lindstrm, Institutul National de Sanatate Publica, Finlanda. Testul a fost publicat de Asociatia Finlandeza de Diabet, in 2001.
Chestionarul este centrat in jurul unor factori de risc cunoscuti a fi asociati cu dezvoltarea diabetului zaharat tip 2, usor de inteles si de evaluat prin metode neinvazive, si mai ales impotriva carora se pot indrepta principalele interventii de prevenire.
Ei sunt reprezentati de :
Varsta
Indicele de masa corporala ( I.M.C. = Greutatea (kg)/ Inaltimea2 (m2))
Circumferinta abdomenului
Sedentarism
Dieta neadecvata
Hipertensiunea arteriala
AHC/APP de diabet (tip 1 sau 2)
Fiecarui factor i se atribuie un punctaj. Suma tuturor punctelor constituie scorul de risc de dezvoltare a diabetului zaharat tip 2 in 10 ani. Interpretarea riscului de dezvoltare a diabetului zaharat tip 2 este usoara, exprimandu-se cu acuratete printr-o probabilitate (Tabelul 13).
Tabelul 13 - Corelatia dintre scorul obtinut prin aplicarea chestionarului FINDRISK si riscul de dezvoltare a DZ tip2 in 10 ani
|
Scorul obtinut | |
Mai putin de 7 |
Mic: se estimeaza ca 1 din 100 poate dezvolta boala |
|
Usor ridicat: se estimeaza ca 1 din 25 poate dezvolta boala |
|
|
Moderat: se estimeaza ca 1 din 6 poate dezvolta boala |
|
|
Ridicat: se estimeaza ca 1 din 3 poate dezvolta boala |
|
Mai mult de 20 |
Foarte ridicat: se estimeaza ca 1 din 2 poate dezvolta boala |
Valoarea predictiva pozitiva a chestionarului FINDRISK s-a situat intre 7 si 12%, fiind comparabila cu alte valori predictive pozitive obtinute prin studii de identificare a prevalentei diabetului nediagnosticat(5,6-10%)[xviii]. Sistemul de scor propus de autori este realizat astfel incat valorile mari obtinute prin aplicarea chestionarului FINDRISK pot identifica cu acuratete diabetul nediagnosticat.
Prelucrarea statistica a datelor s-a efectuat cu ajutorului programului Microsoft Excel, folosind coeficientul de corelatie Pearson (r) si testul Chi patrat de interdependenta.
Datele demografice in cele doua loturi au fost urmatoarele :
Varsta medie a pacientilor cu prediabet (IFG, IGT, si IFG+IGT) a fost de 5610,78 ani, respectiv 4110,56 ani in randul pacientilor fara tulburari de glicoreglare
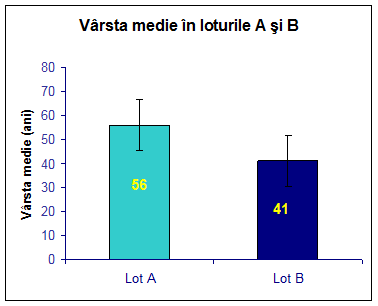
Distributia pe sexe a fost similara in cele 2 loturi
grafic cu distributia pe sexe in interiorul fiecarui lot.
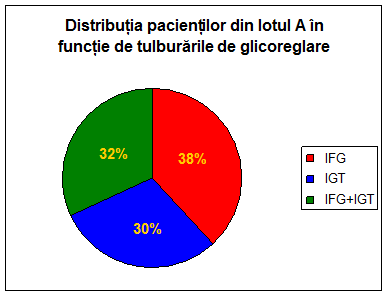
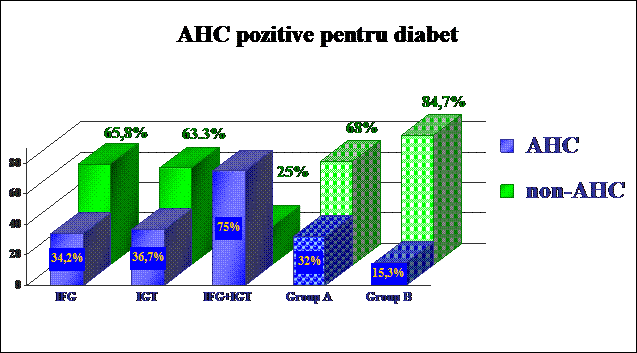
In cadrul lotului B, ponderea celor care prezentau numai IFG a fost de 38%, a celor diagnosticati cu IGT de 30%, iar a celor identificati atat cu IFG cat si cu IGT de 32%.
In ceea ce priveste analiza indicatorilor biologici masurabili si a parametrilor de laboratori a existat o diferenta semnificativa statistic (p<0.05) intre valorile medii obtinute pentru lotul A si cele obtinute pentru lotul B.
|
Parametrii clinico-biologici |
Lotul A |
Lotul B |
|
IMC (kg/m2) | ||
|
Circumferinta abdominala (cm) | ||
|
Colesterolul (mg/dl) | ||
|
Trigliceridele (mg/dl) | ||
|
HDL colesterol (mg/dl) | ||
|
LDL colesterol (mg/dl) |
La pacientii cu DZ se intalnesc modificari cantitative si calitative ale lipidelor serice. Prezenta dislipidemiei este asociata cu cresterea riscului cardiovascular la acesti pacienti. Dislipidemia din DZ tip 2 se caracterizeaza prin nivel crescut al trigliceridelor, nivel scazut al HDL colesterolului (in special HDL2). Nivelul LDL colesterolului nu este de obicei modificat fata de normal, dar particulele de LDL sunt mai mici, mai dense, mai oxidate si glicate. Toate aceste modificari cresc aterogenicitatea LDL colesterolului la pacientii cu DZ.
La pacientii cu DZ se recomanda evaluarea initiala a profilului lipidic si apoi cel putin o data pe an. Doar pacientii cu valori lipidice cu risc scazut (HDL colesterol >60 mg/dl, trigliceride <150 mg/dl, LDL colesterol <100 mg/dl) pot fi testati la 2 ani.
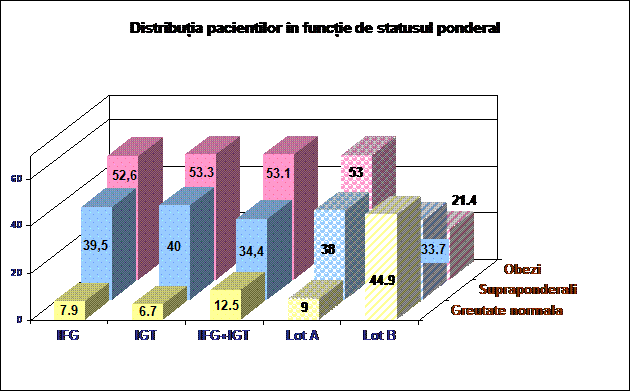
Referitor la statusul ponderal al pacientilor din cele 2 grupuri, exista o diferenta semnificativa statistic (p<0,001), in cadrul lotului A, 53% dintre pacienti prezinta obezitate, fata de numai 21,4% dintre pacientii fara tulburari de glicoreglare. In cadrul fiecarii categorii de tulburare de glicoreglare, ponderea persoanelor obeze si supraponderale este mai mare decat ponderea celor cu greutate normala.
care apeleaza la modele matematice simple de analiza a factorilor clasici de risc pentru T2DM, reprezinta abordari interesante de predictie a bolii, inainte ca aceasta sa atinga pragul clinic. Problema este ca un asemena scor de risc nu poate inlocui nici determinarea glicemiei jeun si nici hiperglicemia provocata orala, metode necesare pentru confirmarea predictiei de diabet, facuta pe baza indicatorilor clinci.
Rezultate
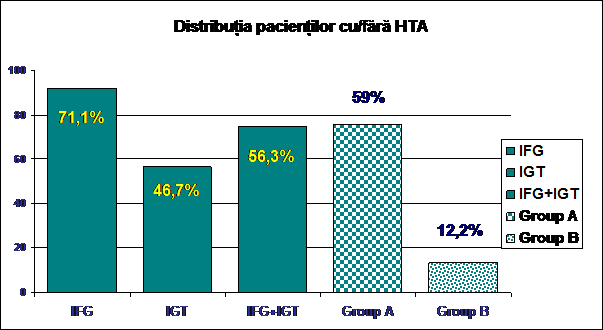
Ponderea pacientilor cu HTA a fost semnificativ statistic (p<0,01) mai mare in randul pacientilor cu tulburari de glicoreglare fata de lotul martor. In randul pacientilor cu glicemie jeun modificata, exista o proportie de 71,1% a pacientilor cu HTA. Datele epidemiologice au aratat ca la diabetici valori ale TA mai mari de 115/75 mmHg se asociaza cu cresterea evenimentelor cardiovasculare si a mortalitatii. Un bun control al hipertensiunii arteriale la acesti pacienti reduce riscul de aparitie si progresie a evenimentelor coronariene, a accidentului vascular cerebral si a nefropatiei diabetice. Pentru pacientii cu DZ tip 2, UKPDS a demonstrat ca o reducere cu 10/5 mmHg a presiunii sistolice/diastolice a scazut incidenta complicatiilor microvasculare cu 37% si a evenimentelor cardiovasculare majore cu 32%.
Actiunile de prevenire s-au bazat pe mai buna cunoastere a fiziopatologiei bolii, dar si pe convingerea ca elucidarea bazei genetice (considerata poligenica si complexa) nu va putea fi obtinuta prea curand. Trei indicatori simpli au stat la baza selectarii cazurilor: varsta ( 25 ani), IMC (supraponderalii) si prezenta oricarei forme de intoleranta la glucoza. Desi in studiile efectuate exista particularitati in loturile incluse sau in strategia adoptata, aceasta din urma a avut ca obiectiv cheie schimbarea stilului de viata (cresterea activitatii fizice, scaderea aportului caloric si lipidic). Doi au fost indicatorii de eficienta: scaderea in greutate si statusul tolerantei la glucoza.
[i] Eriksson KF, Lindgarde F. Prevention of type 2 (non-insulindependent) diabetes mellitus by diet and physical exercise. Diabetologia, 34, 1991: 891-898
[ii] Expert Committee on the Diagnosis and Classification of Diabetes Mellitus. Follow-Up Report on the Diagnosis of Diabetes Mellitus. Diabetes Care, 26,2003:3160-3167
[iii] Tuomilehto J, Lindstrm J, Eriksson J, Valle T, Hmlinen H, Ilanne-Parikka P, Keinnen-Kiukaanniemi S, Laakso M, Louheranta A, Rastas M, Salminen V, Uusitupa M, Aunola S, Cepaitis Z, Moltchanov V, Hakumki M, Mannelin M, Martikkala V. Prevention of type 2 diabetes mellitus by changes in lifestyle among subjects with impaired glucose tolerance. N Engl J Med, 344, 2001:1343-1350
[iv] Diabetes Prevention Program Research Group. Reduction in the incidence of type 2 diabetes with lifestyle intervention or metformin. N Engl J Med 346, 2002:393-403
[v] UKPDS A 6 year randomized controlled trial comparing sulfonylurea,insulin and metformin theraphy in patients with newly diagnosed type 2 diabetes. Ann Intern, 128, 1998: 165-175
[vi] Klein R. Hyperglycaemia and microvascular and macrovascular disease in diabetes. Diabetes Care 18, 1995: 258-268
[vii] Magusson I.R., Othman D.L., Katz L.D., Schulman R.G., Shulman G.I. Increased rate of gluconeogenesis in type 2 diabetes mellitus. J Clin Invest 90, 1992: 1323-1327
[viii] DeFronzo R.A., Ferrannini E.S. Imonson D.C. Fasting hyperglycemia in non insulin dependent diabetes mellitus contributions of excessive hepatic glucose production and impaired tissue glucose uptake. Metabolism, 38, 1989:387-395
[ix] Marbury T., Huang W.C., Stronge P., Lebovitz H. Repaglinid versus gliburid a one year comparison trial. Diabetes Research Clin Pract 43, 1999: 156-66
[x] Intensive blood glucose control with sulfonilureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes(UKPDS). Lancet, 352, 1998: 837-853
[xi] Saltiel A.R., Olefski J.M. Thiazolidindiones in the treatment of insulin resistance in type 2 diabetes. Diabetes, 45, 1996:1661-1669
[xii] Kelley D.E., Bidot P., Freedman Z. Efficacy and safety of acarbose in insulintreated patients with type 2 diabetes. Diabetes Care 21, 1998: 2056-2061
[xiii] Rosenstock Julio Sugimoto et al. Triple theraphy in type 2 diabetes insulin glargin or rosiglitaasone added to combination therapy of sulofonylurea plus metformin. Diabetes 2006, 29: 554-559
[xiv] World Health Organization. Prevalence of diabetes in the WHO European Region https://www.who.int/diabetes/facts/world_figures/en/index4.html
[xvi] DECODE Study Group. Will new diagnostic criteria for diabetes mellitus change the phenotype of patients with diabetes? Reanalysis of European epidemiological
data. BMJ, 317, 1998:371-375
[xvii]American Diabetes Association. Summary of revisions for the 2005 clinical practice recommandation. Diabetes Care, 28, 2005: S3
[xviii] Tuomilehto J, Lindstrm J.The Diabetes Risk Score. A practical tool to predict type 2 diabetes risk. Diabetes Care, 26, 3,2003:725-731
|
Politica de confidentialitate | Termeni si conditii de utilizare |

Vizualizari: 3133
Importanta: ![]()
Termeni si conditii de utilizare | Contact
© SCRIGROUP 2024 . All rights reserved