| CATEGORII DOCUMENTE |
| Alimentatie nutritie | Asistenta sociala | Cosmetica frumusete | Logopedie | Retete culinare | Sport |
TRAUMATISME DE PARTI MOI
A. PLAGI
Definitie: plaga (rana, traumatism deschis) este o lipsa de continuitate a pielii, mu-coaselor si tesuturilor subiacente produsa prin agenti traumatici (mecanici, termici, chimici, electrici, etc.).
Clasificare:
![]() Dupa natura agentului traumatic:
Dupa natura agentului traumatic:
- mecanic: taiere, intepare, muscatura, impuscare, contuzie, chirurgicala, accidentala;
- termic: arsura, degeratura;
- chimic: arsura;
- electric: electrocutare, trasnet.
![]() Dupa regiunea
anatomica interesata: cap (scalp, fata, etc.), gat, membre,
trunchi (ab-domen, torace,
pelvis).
Dupa regiunea
anatomica interesata: cap (scalp, fata, etc.), gat, membre,
trunchi (ab-domen, torace,
pelvis).
![]() Dupa profunzime si complexitate:
Dupa profunzime si complexitate:
- plagi superficiale: limitate la tegument si tesuturile subiacente; nu depasesc fasciile de invelis;
- plagi profunde:
nepenetrante (nu patrund in cavitati seroase): oarbe, in seton (deasupra fasciei superficiale), transfixiante (simple sau complexe);
penetrante (fara / cu leziuni viscerale).
![]() Dupa timpul scurs de la trauma:
Dupa timpul scurs de la trauma:
- plagi recente (pana la 6 ore de la accident, fara semne de infectie);
- plagi vechi (peste 6 ore de la accident).
![]() Dupa circumstantele producerii
accidentului: traumatism de circulatie, de munca, domestic, etc..
Dupa circumstantele producerii
accidentului: traumatism de circulatie, de munca, domestic, etc..
![]() Dupa gradul contaminarii si
prognoza ratei de infectii:
Dupa gradul contaminarii si
prognoza ratei de infectii:
- plagi curate: incizii chirurgicale pe tegumente dezinfectate, fara patrundere in trac-tul digestiv (hernii, etc.) → risc de infectie in jur de 2%;
- plagi cu contaminare minima (din tractul digestiv, respirator sau genitourinar) → ra-ta de infectie in jur de 4%;
- plagi contaminate (contaminare majora a plagii): toate plagile traumatice; abordarea terapeutica corecta duce la risc de infectie in jur de 8%;
- plagi infectate (presupun o infectie preexistanta: peritonita apendiculara, etc.) → risc de infectie de pana la 40%.
N.B.: se vorbeste despre "plaga contuza" in cazul unei plagi cu mari devitalizari tisulare, necroze, fracturi, etc..
Contaminarea plagii
Microflora endogena are un potential infectant care variaza in functie de regiunea anatomica la nivelul careia este localizata plaga: tegument, cavitate bucala (concen-tratie mare bacteriana in tartru), fecale; doza infectanta este reprezentata de orice doza > 106 germeni / gram de tesut.
|
Pozitie anatomica |
Concentratie bacteriana |
Raport aerobi / anaerobi |
|
zone umede (axila, perineu) |
104-106/gram tesut | |
|
zone mai uscate (trunchi, brate, etc.) | ||
|
zone expuse (cap, fata, maini, etc.) |
Flora exogena intervine cand plaga nou creata vine in contact cu pamant, murdarie (vezi anamneza asupra imprejurarilor), corpi straini cu potential infectant foarte mare, etc..
Tipuri particulare de plagi:
a) Plagi prin impuscare:
Prezinta anumite caracteristici conferite pe de o parte de caracterele balistice ale glontului si pe de alta de natura tesutului afectat.
Clasificare anatomopatologica:
- plagi transfixiante: prezinta orificiu de intrare si orificiu de iesire a proiectilului (ori-ficiul de iesire este intotdeauna de 2-3 ori mai mare decat cel de intrare si aproape niciodata nu se suprapune ca nivel celui de intrare, glontul fiind deviat frecvent de planuri osoase);
- plagi oarbe: prezinta numai orificiu de intrare (proiectilul e retentionat in organism).
Mecanisme de producere:
a. Formare a cavitatii definitive, reprezentata de traiectoria glontului prin organism; este produsa prin zdrobirea tesuturilor incepand de la orificiul de intrare al glontului pana la locul unde acesta se opreste (in plagile transfixiante → pana la orificiul de iesire). Caracteristicile acestei cavitati depind de calibrul si viteza (E = mv2/2) proiec-tilului, de distanta de la care se trage si de pozitia proiectilului in raport cu corpul la momentul impactului: daca axul lung al glontului si directia de tragere sunt paralele, cavitatea formata nu va fi mult mai mare decat diametrul glontului, in schimb daca intre cele 2 axe exista un unghi >90 (glontul impacteaza organismul cu axul sau longitudinal) cavitatea si distructia tisulara vor fi mult mai mari. Daca plagile sunt produse la nivelul tesuturilor moi de catre proiectile cu varf moale sau gaurit ("dum-dum"), apare fenomenul de "ciupercizare" (expandare a tesuturilor adiacente orificiu-lui de intrare in forma de ciuperca), cu arie de distructie si deci potential letal mai mare.
b. La impactul glontului cu tesuturile dure (osoase) se pot produce:
- fragmentare a glontului, cu marire a suprafetei de distructie tisulara:
- aparitie de "proiectile secundare" (fragmente osoase care prin transfer de energie cinetica actioneaza ca adevarate proiectile).
c. Cavitatia temporara reprezinta extinderea (prelungirea) radiala a plagii pornind de la peretii traiectului initial (cavitatia definitiva); este asemanata cu undele produse in jurul sau de corpul unui inotator ce a plonjat in apa. Ea depinde de pozitia proiecti-lului in momentul impactului (ca si la inotator, undele sunt cu atat mai mari cu cat pozitia proiectilului este mai indepartata de cea perpendiculara pe planul de intrare), dar si de viteza acestuia (glontul lent produce o plaga mai severa in tesuturi elastice).
d. In afara mecanismelor descrise mai sus, in plagile prin impuscare mai intervin si alte elemente patogenice:
- potentialul infectant cu risc tetanigen, tinand cont de faptul ca proiectilul nu se sterilizeaza prin tragere sau caldura (cum gresit s-ar putea presupune);
- alte mecanisme: embolii cu alice, etc..
Pentru o mai buna eveluare a ranilor prin impuscare, Comitetul International al Crucii Rosii a eleborat scorul E.X.C.F.V.M., unde: E = entry (orificiul de intrare masurat in centrimetri), X = exit (orificiul de iesire; cand nu exista → X = 0; cand nu se stie care este cel de intrare si care cel de iesire → se noteaza E?X), C = cavity (cavitate → plaga este apreciata ca avand cavitate daca se pot introduce 2 degete in ea; se noteaza C0 = plaga fara cavitate si C1 plaga cu o cavitate); F = fracture (fractura → se noteaza F0 absenta fracturii, F1 fractura simpla sau cominutiva nesemnificativa clinic si F2 fractura cominutiva semnificativa clinic); V = vital (structuri vitale lezate → se noteaza V0 plaga fara structuri vitale lezate si V1 plaga cu leziuni ale viscerelor, ale unor vase majore sau ale SNC); M = metal (corpi metalici - gloante, schije - vizibili la raze X; M0 = plaga fara corpi metalici, M1 = un corp metalic, M2 = multipli corpi metalici).
Clasificare a plagilor impuscate in 3 categorii de gravitate dupa scorul EXCFVM:
- gradul I: E si X < 10 + Co + Fo sau F1 (→ distrugeri tisulare minime);
- gradul II: E sau X < 10 + C1 sau F2 (→ distrugere tisulara crescuta sau fractura
cominutiva);
- gradul III: E si X > 10 + C1 sau F2.
Cele 3 grade sunt echivalente celor 3 feluri de raniri prin gloante cunoscute: ranile de gradul I sunt cele prin "transfer de energie joasa" (includ plagile tangentiale ale pie-lii); ranile de gradul II sunt cele rezultate prin folosirea armelor moderne sau prin gloante cu "transfer de energie inalta"; ranile de gradul III au distrugeri masive de tesut, rezultate prin gloante deformate sau fragmentate.
b) Plagi prin muscatura:
- muscatura de om: mare potential infectant datorita multiplelor microorganisme ae-robe si anaerobe ce pot trai in cavitatea bucala (Streptococcus viridans si de grup A, Stafilococcus aureus, Eikenella corrodens, Bacteroides, Fusobacterium) → trebuie toaleta minutioasa (mai ales muscaturile de la nivelul mainii sau al organelor geni-tale au risc crescut de infectie → necesita spitalizare si antibioticoterapie);
- muscatura de pisica: poate contamina cu Pasteurella multocida, St.aureus, DF-2 (dysgonic fermenter type 2 → poate declansa CID si exitus la splenectomizati);
- muscatura de caine: aduce risc de contaminare cu germenii enumerati la muscatura umana si de pisica;
- muscatura de sobolan: poate contamina plaga cu Streptobacillus moniliformis;
- muscaturi de animale veninoase: prezinta pericolul (nuantat in functie de tipul de animal agresor) efectelor sistemice ale veninului, la care se adauga cele neurotoxice sau hemotoxice; sunt importante pentru prognostic: dimensiunea victimei (un copil este mai vulnarabil decat un adult), locul muscaturii (cele la cap, gat si trunchi sunt de 2-3 ori mai periculoase) si statusul biologic al victimei (sunt mai vulnerabili bolnavii cu hemofilie, sub tratament anticoagulant, varstnici, tarati, etc.); terapia cu-prinde masuri:
- de prim ajutor: victima este plasata in conditii de metabolism bazal, perfuzata, cu membrul muscat imobilizat, eventual cu un garou plasat proximal de muscatura;
- medicale: antihistaminice, antibiotice cu spectru larg (plagi foarte susceptibile de a se infecta), transfuzii, hemostatice (cand este cazul), prevenire si tratare a aritmiilor cardiace, profilaxie a tetanosului;
- antivenin (cand exista si este disponibil);
- masuri chirurgicale: excizie a pielii si tesutului subcutanat din zona muscaturii, mai ales daca aceasta este recenta (sub o ora), se afla la nivelul trunchiului sau degetelor, cantitatea de venin introdusa e mare, nu exista antivenin la indemana;
- fasciotomie (cand muscatura se complica cu sindrom compartimental).
c) Plagi tetanigene: posibilitatea contaminarii cu bacilul tetanic trebuie sa constituie o preocupare speciala in ingrijirea unei plagi; plagile cu potential tetanigen sunt in primul rand cele anfractuoase, adanci, dilacerate, cu distructie tisulara mare, cu reten-tie de cheaguri si corpi straini, care au intrat in contact cu praf si/sau pamant (in prac-tica se considera plaga cu potential tetanigen orice plaga mai veche de 6 ore); risc tetanigen crescut il au plagile prin impuscare, accidente de circulatie, caderi de la inaltime, fracturi deschise, arsuri, plagile ombilicale dupa nasteri septice, plagile post-partum/abortum in conditii septice. Tratamentul presupune, pe langa toaleta chirurgi-cala a plagii si antibioticoterarpie, realizarea profilaxiei antitetanice la pacientii incom-petenti imunologic (vezi schema de actiune prezentata in capitolul urmator in cadrul profilaxiei antiinfectioase).
Tratament:
A. Hemostaza (reprezinta primul gest terapeutic in terapia unei plagi, constituind o urgenta absoluta):
Hemostaza initiala (de obicei provizorie) → se poate face prin:
- compresie la distanta (comprimare a vasului mare aferent ce este lezat in plaga) → se poate face manual, prin flexie pe rulou sau prin garou (atentie la ischemia ce poate fi produsa → la fiecare ora se recomanda eliberarea acestuia ora; de asemenea, la scoaterea lui exista riscul declansarii "socului de garou" prin trecerea in circulatie a unor citokine acumulate in membrul ischemic; manseta unui ten-siometru umflata la o presiune mai mare decat presiunea arteriala sistolica poate indeplini aceeasi functie);
- pansament compresiv la nivelul plagii.
Hemostaza definitiva: se realizeaza de obicei in cadrul unui spatiu medical adecvat (camera de garda, sala de operatie, etc.) → prin ligatura, electrocoagulare sau sutura vasculara; exista situatii deosebite (leziuni traumatice vasculare mici-medii survenite pe tesuturi patologice) in care hemostaza nu poate fi obtinuta decat prin aplicare de tamponament cu mesa Mickulicz (apa oxigenata poate juca si ea un rol in astfel de situatii); daca nu se realizeaza o hemostaza corecta, la nivelul plagii se pot forma hematoame care reprezinta medii de cultura excelente pentru eventuali germeni.
B. Anestezie:
Locala: se poate face prin injectarea unei substante in pielea intacta de la periferia plagii (de preferat) sau in versantii interni ai plagii; se utilizeaza de preferinta lidocaina 0.5-1% sau bupivacaina 0.5% (durata de 4 ori mai mare); eventuala aso-ciere cu adrenalina 1%o 0.1-0.2 ml (actiune vasoconastrictoare) cantoneaza local anestezicul, prelungindu-i actiunea (scade insa apararea locala → nu este indicata mai ales in plagile contaminate sau infectate).
Topica (de contact): se face cel mai bine cu asocierea TEC (0.5% tetracaina + 1:2000 adrenalina + 11.8% cocaina); se foloseste mai ales pentru blocarea perceptiei dureroase la nivelul mucoaselor si conjunctivelor, nefiind la fel de eficienta la nivelul tegumentelor; datorita asocierii cu adrenalina are efect vasoconstrictor intens → nu se recomanda folosirea pentru degete, ureche, penis (vascularizatie de tip terminal).
Regionala (se poate practica atunci cand nervii ce ajung in plaga sunt situati relativ superficial): blocurile anestezice regionale au avantaj fata de anestezia locala ca nu deformeaza plaga, permitand o reconstructie mai usoara; dezavantajele acestei tehnici sunt legate de neinsusirea tehnicilor corecte, injectarea inadvertenta intravenoasa, injectarea unei cantitati pre mari, administrarea intr-un organ bine vascularizat (cu repercursiuni sistemice); exemple: bloc regional al pumnului (pentru plagi ale mainii), blocuri digitale, bloc al gleznei, blocuri faciale, bloc auricular, etc..
Generala: se practica in cazul plagilor extinse pe suprafete largi, complexe si in special in cazul plagilor penetrante cu leziuni viscerale.
C. Indepartare a parului: parul este o sursa de contaminare a plagii → indepartarea sa reduce riscul de infectie.
D. Antisepsie a pielii: dezinfectia pielii din jurul plagii trebuie facuta fara a se intra in contact cu plaga in sine; cele mai cunoscute antiseptice sunt cele pe baza de iod sau clorhexidina.
E. Debridare chirurgicala: consta in indepartarea corpilor straini si a tesuturilor devitalizate din cauza potentialului infectant mare al acestora; debridarea se face pana in tesut viabil (in cazul muschilor pentru aprecierea viabilitatii exista "regula celor 4 C": culoare, consistenta, contractie, circulatie); metodele moderne de apreciere a via-bilitatii tesuturilor constau in: administrare intravenoasa de fluoresceina (captata rapid de tesuturile devitalizate, care se coloreaza) sau determinare a saturatiei in oxigen a tesuturilor; cand in plaga sunt la suprafata nervi sau tendoane, pentru a nu le leza se practica irigarea plagii cu presiune, dupa care in mod normal tesuturile devitalizate se autodelimiteaza si sunt mai usor de excizat; cand tesuturile afectate sunt "pretioase" si nu se poate aprecia exact gradul de devitalizare, se prefera amanarea deciziei cu 24 de ore.
F. Curatire mecanica → prin irigare a plagii cu ser fiziologic cu presiune mare: se fa-ce numai in plagi cu contaminare inalta (poate produce leziuni tisulare suplimentare).
G. Antibioticoterapie:
- succesul antibioticoterapiei in prevenirea infectiilor plagii depinde de factori cum sunt: momentul administrarii (de preferat o administrare cat mai precoce; in cazul plagilor chirurgicale exista efect mult mai bun in cazul administrarii preoperatorii fata de administrarea intra si postoperatorie singura), concentratia bacteriilor in plaga (la o concentratie > 109/gram de tesut → infectia apare oricum; aceste situatii se intalnesc in contaminarile plagii direct cu puroi, fecale, secretii vaginale sau sali-va), prezenta in plaga de fractiuni din sol ce potenteaza infectia (fractiuni incarcate negativ ce inactiveaza antibioticele acide - aminoglicozidele si pe cele amfoterice - tetraciclinele → pentru plagile contaminate in acest fel se recomanda beta-lactaminele); plagile contuze au risc de infectare mai mare → importanta sporita a antibioticoterapiei;
- principalele indicatii ale antibioticoterapiei: pacienti cu imunosupresie, plagi situate in regiuni anatomice cu potential infectant mare (picior, mana, etc.), plagi cu contaminare masiva, plagi mari cu distructii tisulare masive (cu mentiunea ca antibioticoterapia nu poate suplini o debridare deficitara), profilaxia endocarditei bacteriene la pacientii expusi (proteze valvulare, valvulopatii, defecte septale, fistule arteriovenoase, coarctatie de aorta); in absenta antibiogramei sunt de preferat antibioticele cu spectru larg (cefalosporine, etc.); vezi si capitolul urmator.
H. Drenaj: tuburile de dren au rolul de a permite evacuarea din plaga a secretiilor (sange, limfa, puroi) si a aerului care se colecteaza; trebuie folosite insa parcimonios (s-a constatat ca in unele situatii maresc rata infectiilor).
I. Profilaxie antitetanica: mai ales in cazul plagilor mai vechi de 6 ore, contuze sau intepate, cu contaminare mare si prezenta de tesut ischemiat sau denervat.
J. Inchiderea plagii (dupa curatirea plagii trebuie refacuta integritatea tesutului lezat) → modalitati de inchidere variate in functie de tipul plagii:
- inchidere primara: se practica in plagi recente (< 6 ore), curate sau cu contaminare minima, cu conditia sa nu existe pierderi tisulare mari;
- inchidere secundara: se utilizeaza in plagi intinse cu pierderi tisulare mari si in plagi infectate sau cu risc mare de infectie; plaga se lasa deschisa sub un pansament steril → se va vindeca prin epitelizare si contractie; desi pentru majoritatea plagilor vin-decarea prin migratia epiteliului perilezional se soldeaza cu rezultate estetice satis-facatoare, in unele cazuri este nevoie de transplant cutanat; se considera ca o plaga lasata deschisa nu trebuie "deranjata" 4 zile de la producerea ei daca pacientul nu face febra (inspectiile inutile din aceasta perioada cresc riscul de infectie);
- inchidere tertiara (inchidere primara intarziata): se face la 3-5 zile si este indicata in principiu in plagile care prezinta risc mare de infectie in cazul suturarii per primam (sunt lasate deschise 3-5 zile pentru a permite imunitatii locale sa "curete" plaga) → daca dupa acest interval nu apar semne de infectie se poate tenta sutura plagii (numita clasic sutura secundara);
- plastii cutanate: se fac cu tegument ce contine epiderm si o parte din derm (cu cat grefa cutanata este mai groasa, cu atat plastia este mai durabila si contractia plagii mai mica);
- lambouri (flapuri): se folosesc in plagi care in afara pierderilor tegumentare se inso-tesc si de pierderi ale tesuturilor subiacente, principala problema fiind deficitul de vascularizatie; pot fi rotationale (cu pedicul vascular) sau libere (se conecteaza la un nou pedicul preexistent).
Modalitati de inchidere a plagii:
Sutura:
- alegerea materialului de sutura se bazeaza pe interactiunea sa biologica cu plaga si pe performantele sale mecanice;
- dupa rapiditatea cu care se degradeaza in vivo, firele de sutura se impart in: fire ab-sorbabile (degradare in maximum 60 de zile: colagen sintetic, polimeri, catgut, cat-gut cromat) si fire neabsorbabile (degradare mai lunga de 60 de zile: fire monofila-ment [nylon, poliester] sau multifilament [matase, bumbac, etc.]);
- orice material strain compromite intr-o masura apararea locala impotriva infectiilor;
- exista doua modalitati de sutura a pielii: sutura percutanata (acul trece prin epiderm si derm, evitand prinderea tesutului adipos subcutanat) si sutura intradermica (doar la nivelul dermului, fara a prinde epidermul → cicatrice estetica, dar cu risc de infectie
mai mare).
Tipuri de suturi chirurgicale:
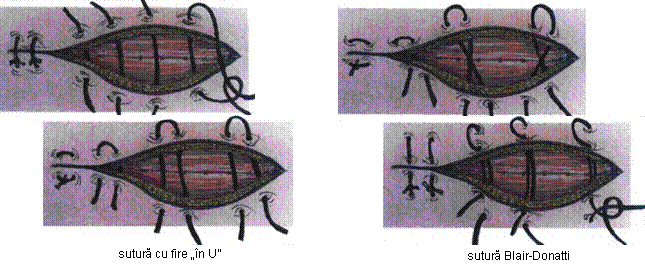

Benzi adezive ("stery strips"): se folosesc mai ales in plagile liniare si au rezultate bune chiar si la pacientii obezi; nu sunt indicate in plagi largi, in tensiune; avantajele
utilizarii lor constau in risc de infectie scazut, manevrare mai usoara, evitare a nepla-cerilor produse de anestezie si sutura.
Agrafe: inchiderea plagii cu agrafe metalice se face rapid si economic, plagile in-chise astfel fiind mai rezistente la infectie decat cele suturate; nu se pot folosi in cazul plagilor cu dilacerari mari (prinderea agrafelor presupune obligator alinierea riguroa-sa a marginilor plagii).
Pansament (eventual fixat printr-un bandaj → vezi finalul capitolului):
- in cazul plagilor suturate → trebuie sa fie steril, uscat si etans cel putin 48 de ore (in acest timp epiteliul migreaza si "sigileaza" plaga, pansamentul devenind dupa aceea inutil);
- in cazul plagilor deschise, eventual cu detritus necrotic, se folosesc pansamente u-mede spre plaga (cloramina, apa oxigenata) si uscate spre exterior.
Factori ce inhiba vindecarea plagii:
1. Generali:
- varsta;
- malnutritia: cei cu status nutritional normal au de obicei o perioada postoperatorie de 7-10 zile fara repercursiuni asupra vindecarii plagii; pentru cei cu malnutritie se-vera se recomanda o cura scurta de hiperalimentare preoperatorie;
- diabetul: hiperglicemia inhiba raspunsul inflamator si imun la infectie; pentru o vin-decare normala a plagii este necesara mentinerea glicemiei intre 100-250mg/dl;
- ciroza hepatica → mecanisme incomplet elucidate;
- uremia: nu este clar daca uremia in sine sau contextul in care apare ea (malnutritie in cadrul insuficientei renale, existenta unor metaboliti toxici, etc.) defavorizeaza vin-decarea plagilor; in scopul evutarii acestui neajuns este indicat ca inaintea unor operatii sa se faca o dializare energica;
- steroizii: inhiba toate fazele cicatrizarii plagii;
- chimioterapia: toti agentii chimioterapeutici inhiba vindecarea plagilor; este bine ca postoperator sa se amane 7-10 zile sedinta de chimioterapie;
- radioterapia, neoplaziile, anemiile, etc..
2. Locali: topogafia, complexitatea plagii, contaminarea anterioara sau preoperatorie, corectitudinea tratamentului, materialul de sutura utilizat, imobilizarea plagii.
Factori care ajuta la vindecarea plagii:
- vit. A (contacareaza deficientele induse de steroizi, radioterapie, chimioterapie, dia-bet, iradiere; se administreaza 500.000 U/zi x 3 zile, apoi 50.000 U/zi x 2 saptamani), vit. C (hidroxileaza cei 2 aminoacizi colagenici: hidroxi-prolina si hidroxi-lizina);
- oxigenul hiperbar (rol neclar): a fost folosit cu rezultate bune in plagi mai ales infec-tate cu germeni anaerobi, osteomielite, etc..
|
Politica de confidentialitate | Termeni si conditii de utilizare |

Vizualizari: 3209
Importanta: ![]()
Termeni si conditii de utilizare | Contact
© SCRIGROUP 2025 . All rights reserved