| CATEGORII DOCUMENTE |
| Alimentatie nutritie | Asistenta sociala | Cosmetica frumusete | Logopedie | Retete culinare | Sport |
FIZIOPATOLOGIA HOMEOSTAZIEI TENSIONALE
Deoarece cordul pompeaza sangele pulsatil, presiunea arteriala fluctueaza intre un nivel sistolic de 120 mm Hg si un nivel diastolic de 80 mm Hg. Presiunea din aorta este cea mai mare, ea scazand progresiv aproape de 0, la varsarea venelor cave in atriul drept. Desi in arterele pulmonare, nivelul presional este mult mai scazut, debitul sanguin pulmonar in fiecare minut este egal cu cel din circulatia sistemica.
Prin tensiune arteriala (T.A.) se intelege, din punct de vedere hemodinamic, forta exercitata de masa sanguina pe unitatea de suprafata vasculara.
T.A. este conditionata de patru factori primordiali care sunt supusi unui control nervos si umoral permanent.
Debitul cardiac (volumul bataie inmultit cu frecventa cardiaca) influenteaza T.A. sistolica.
Rezistenta periferica: arterele mici si mijlocii sunt dotate cu musculatura neteda al caror tonus este controlat nervos si umoral.
Elasticitatea vaselor mari (cuprinzand crosa aortei) denumita "impedanta aortica" (proprietatile vasco-elastice ale carjei aortice) care scade cu varsta si creaza rezistenta la golire, Þ HTA sistolica intalnita la varstnici.
Vascozitatea sangelui este un factor secundar, intalnit in poliglobulii, care faciliteaza marirea tensiunii arteriale si aparitia hipertensiunii arteriale diastolice.
Valorile normale ale tensiunii arteriale sunt 120-140 mm Hg pentru componenta sistolica si de 80-95 mm Hg pentru cea diastolica. HTA este considerata peste 160 mm Hg (valoarea sistolica) si peste 95 mm Hg (valoarea diastolica). Tensiunile arteriale cuprinse intre valorile normale si cele patologice se numesc "hipertensiune la limita" sau "borderline hipertension".
FIZIOPATOLOGIA HIPERTENSIUNII ARTERIALE
HTA este una din cele mai raspandite boli cardiovasculare. Prezenta bolii oscileaza intre 5 si 7 % in tarile slab dezvoltate si 10 - 20 % in tarile industrializate. De cele mai multe ori aceasta este descoperita intamplator sau la unele examinari active de depistare, la examinari periodice, la examinari pentru angajare etc.
Se considera ca limitele intre normal si patologic stabilite de catre OMS sunt prea mari si ca in realitate valorile cuprinse intre 140 si 160 mm Hg dubleaza riscul de-a face cardiopatie hipertensiva, fata de valorile sub 140 - 90. De aceea, tot mai mult se propune ca valori limita "hipertensive" 140 si 90 mm Hg. Se apreciaza ca 50 % din hipertensivi nu stiu ca au valori crescute ale TA, boala fiind asimptomatica si ca jumatate din bolnavii tratati, datorita lipsei de simptome nu-si iau boala in serios si nu respecta recomandarile medicale.
HTA, apare de regula, dupa varsta de 30 de ani, frecventa ei creste in general cu varsta, este asemanatoare la cele doua sexe intre 40 si 60 de ani si devine mai frecventa la femei la 60 de ani. Din aceste motive, aprecierea valorilor presiunii arteriale ca normale sau patologice se face in functie de numerosi parametri: varsta, sexul, constitutia.
HTA este o cauza importanta de deces. Peste 50 % din infarctele miocardice si peste 75 % din accidentele vasculare cerebrale au la baza HTA.
Desi HTA este o boala de mult cunoscuta si desi frecventa ei este mare in populatie, in marea majoritate a cazurilor, nu i se cunoaste etiologia. Sunt cunoscuti insa numerosi factori care participa interindividual si in masura variabila la patogenia HTA: diametrul si elasticitatea vaselor, reologia sangelui, contractilitatea miocardului, varsta, sexul, rasa, obezitatea, aportul in exces de sare, dereglari ale sistemelor hormonale, hormoni tisulari cu functie auto- si paracrina, substante endoteliale, factori de crestere etc. Numai intr-o mica parte a cazurilor, etiologia este binecunoscuta. Aceste hipertensiuni poarta numele de hipertensiuni secundare, spre deosebire de hipertensiunea fara cauza cunoscuta, care poarta numele de hipertensiunea esentiala (primara sau idiopatica). Marea majoritate a hipertensiunilor apartin hipertensiunii esentiale. Factorii si conditiile in prezenta carora frecventa HTA este mai mare poarta numele de factori de risc.
Factorii de risc principali ai HTA esentiale, discutati in literatura de specialitate sunt ereditatea, continutul de sodiu din alimentatie, starile de incordare nervoasa, inclusiv tipul de comportament, varsta, sexul, supragreutatea, fumatul si consumul de alcool.
Tabel nr.VI: Clasificarea etiologica a hipertensiunii secundare
|
Forme de hipertensiune |
Cauze | |
|
A. Hipertensiune primara |
Incomplet cunoscute (80-90 %) | |
|
B. Hipertensiune secundara |
Secundara altei afectiuni ( | |
|
Renala: - renoparenchimatoasa - renovasculara (boala arterei renale) |
Glomerulonefrita acuta, insuficienta renala acuta, obstructia acuta a tractului urinar, transplantul renal, rinichiul polichistic, tumorile renale, nefropatia diabetica si gravidica, pielonefritele. Leziuni intrinseci (aterosclerotice, displazia fibromusculara, anevrism, embolie, trombi, arteritele, angiom, traumatice, ligaturi chirurgicale) Leziuni extrinseci (feocromocitom, tumori, hematom, perirenal sau subcapilar, fibroza retroperitoneala, disectie de artera renala sau aorta) | |
|
HTA endocrina |
Feocromocitom, aldosteronismul primar, sindrom Cushing, prin steroizi exogeni, hipertiroidism, hiperparatiroidism, acromegalii | |
|
3. HTA cardiovasculara |
Coarctatia de aorta, sindromul hiperkinetic, blocul atrio-ventricular complet. | |
|
4. HTA neurogena |
Tumori cerebrale, leziuni cerebrale severe, sindromul Guillain-Barre, atrofii cerebrale (talamice), insuficienta sistemului nervos autonom cu hipotensiune ortostatica si hipertensiune in clinostatism | |
|
5. alte forme |
Stressul acut, cresterea volumului intravascular (prin terapia cu eritropoietina, policitemia primara), dupa administrare de agenti chimici (inhibitori de monoaminoxidaza, anestezice, intoxicatii cu metale grele, substante utilizate in diagnostic: (pentagas-trina), agenti terapeutici: ciclosporine digitalice). |
u Ereditatea. Rolul jucat de factorul ereditar in relatia cu alti factori in geneza hipertensiunii arteriale esentiale, este si in prezent inca mult discutat. Studii pe familii, mai ales pe gemeni, au incercat sa dea un raspuns problemei. In general, contributia factorului genetic, a fost apreciata intre 60 % la gemeni si 30 % in studiile pe familii de hipertensivi. Faptul ca se obtin date mai concludente intre valorile presiunii arteriale ale parintilor (pacientilor) cu ale copiilor naturali decat cu ale copiilor adoptivi pledeaza in favoarea interventiei unui factor genetic mai mult decat a unor factori din mediul extern.
In familiile cu ambii parinti hipertensivi, hipertensiunea arteriala apare cu 10 ani mai devreme decat in familiile cu un singur parinte afectat si cu 20 de ani mai devreme decat in familiile neafectate.
Dintre factorii endogeni ereditari cu posibil rol in geneza hipertensiunii arteriale esentiale sunt de subliniat:
grupa sanguina: in general, hipertensiunea arteriala este mai frecventa la grupele 0, A si B si mai rara la grupul AB;
un deficit genetic functional renal, in sensul ca rinichiul este incapabil sa excrete in mod suficient Na+; aceste deficit determina cresterea asa - numitului "al treilea factor", factor circulator inhibitor al transportului Na prin membranele celulare (inhibitor al Na+ - K+ - ATP-azei). Factorul inhibitor de transport a fost gasit crescut la hipertensivi. Prin acumularea de Na si Ca intracelular, in celulele musculare netede, creste tonusul si excitabilitatea acestor celule.
unele cercetari sugereaza prezenta unui anumit tip de HTA la bolnavii hipertensivi la care boala are o evolutie maligna;
date relativ recente, demonstreaza ca exista persoane sensibile la ingestia, respectiv restrictia de sodiu din alimentatie, ce influenteaza valorile presiunii arteriale. In aceste conditii este de presupus ca s-ar mosteni o sensibilitate la sodiu a celulelor musculare netede din peretele vascular. Datele semnalate par sa se coreleze cu cele privind inhibitorul transportului de sodiu transmembranar.
v Varsta. Valorile TA au o crestere de-a lungul vietii cu rate diferite de variatie: o prima crestere rapida se constata la trecerea de la nou - nascut la valorile mai mari ale copilului si adolescentului. Cresterea fiziologica a valorilor tinde sa fie minima intre 20 si 45 ani atat la barbati cat si la femei, pentru ca intre anii 60 si 70 sa se constate o crestere anuala cu 0,5 - 1 mm Hg a PA sistolice.
w Sexul. In general HTA esentiala este mai frecventa la barbati in populatia sub 40 de ani, devine egal raspandita intre cele doua sexe intre 40 si 60 de ani si apare mai des la femei dupa varsta de 60 de ani. In fapt, femeile prezinta cresteri ale TA mult mai mici decat ale barbatilor in decadele 3 - 4 de viata pentru ca apoi aceste cresteri sa devina mai mari si mai frecvente decat ale barbatilor.
La toate varstele si in toate populatiile, HTA esentiala la femei evolueaza mai lent si mai usor de controlat decat la barbati. In tara noastra, studii epidemiologice prospective au demonstrat ca in mediu rural, spre deosebire de cel urban, HTA este mai frecventa la femei decat la barbati.
x Rasa Cresterea valorilor TA prezinta unele varietati cu rasa si aria geografica. Populatia neagra urbana din SUA are o rata a prevalentei HTA de doua ori mai mare decat populatia alba din aceeasi zona, iar riscul complicatiilor cardiovasculare secundare HTA este de 4 ori mai mare la aceasta populatie neagra fata de semenii lor albi. Incidenta si prevalenta HTA pare mult redusa fata de populatia alba de tip caucazian, la populatiile din subcontinentul indian.
Conditiile social - economice si de mediu inconjurator sunt strict legate de factorul de risc reprezentat de rasa, pentru ca subiectii din acelasi grup rasial transmutati la alt nivel de trai socio - economic avansat prezinta incidenta HTA caracteristica populatiei in care s-au inserat sau chiar mai mare prin asocierea unor factori multipli de risc.
Asociatii morbide HTA este de 2 -3 ori mai frecventa la persoane cu diabet zaharat, supragreutate (obezitate), ateroscleroza si diateza urica decat la persoanele fara aceste boli. Desi este greu de diferentiat cat apartine mediului ambiant si cat factorilor endogeni, prezenta acestor boli asociate, la persoane sau in antecedentele eredocolaterale, constituie unul dintre factorii de risc ai HTA.
Factorii de mediu implicati in etiologia HTA esentiale
u Aportul alimentar de sare
Ingestia unor cantitati mari de sare este considerata ca un factor de risc important pentru aparitia HTA; pentru aparitia HTA esentiale este necesara insa si prezenta unei susceptibilitati genetice pentru hipertensiune. Persoanele care nu sunt susceptibile la hipertensiune nu prezinta valori tensionale crescute chiar si atunci cand se administreaza cantitati mari de sodiu, timp indelungat. Studiile epidemiologice au aratat rolul important al sodiului ca factor de risc.
Se defineste drept consum crescut de sare, consumul a peste 10 g/zi, iar cel scazut sub 4 g/zi. Un argument al rolului ingestiei crescute de sodiu in producerea HTA este si faptul ca restrictia de sare la bolnavii hipertensivi duce la scaderea valorilor TA. Aceasta sensibilitate la restrictia de sare este mai evidenta la tineri decat la varstnici. De aici concluzia ca regimul hiposodat are indicatii profilactice /terapeutice mai ales la persoanele tinere. Modalitatile prin care ingestia crescuta de sare intervine in producerea HTA esentiala sunt prezentate in capitolul de patogenie. Faptul ca numai un procent redus de hipertensivi (in jur de 20 %) reactioneaza semnificativ cu scaderea, respectiv cresterea TA la reducerea, respectiv sporirea aportului de sare, face sa se presupuna existenta la acestia a unei "sensibilitati" la sare. In ce priveste datele referitoare la un eventual rol al ionilor de potasiu, calciu si magneziu in etiologia HTA, ele sunt considerate ca insuficiente, atat pentru a sustine un atare rol, cat si pentru recomandari de ordin preventiv si terapeutic.
v Excesul alimentar. In general, studiile populationale arata o relatie intre nivelul presiunii arteriale si greutatea corporala. Excesul alimentar, obezitatea se insotesc frecvent de HTA, iar scaderea in greutate este urmata de scaderea valorilor tensiunii arteriale. Relatia supragreutate - HTA este complexa. Nu toti supraponderalii, obezii devin hipertensivi. Relatia supragreutate - HTA este numai in parte cauzala, secundara. Exista numeroase cercetari care arata ca, intre excesul alimentar, obezitate si HTA, exista interrelatii complexe care intereseaza verigile nervoase centrale de reglare vasculo - metabolica.
w Observatii din numeroase tari arata ca exista o corelatie inversa intre duritate apei potabile si morbiditatea prin HTA. Au fost aduse de asemenea argumente pentru relatia dintre HTA si continutul in anumite oligoelemente din apa si sol. In zonele cu roca veche (precambriana) HTA este mai frecventa decat in zonele cu roca mai tanara. Excesul de cadmiu si/sau plumb in apa, precum si cresterea raportului Cd/Zn in rinichi ar favoriza aparitia HTA.
x Consumul de alcool. Consumatorii de peste 60 ml etanol/zi au, in general, valori tensionale mai mari si o incidenta crescuta a HTA, decat cei cu consum mai mic de alcool. Studii efectuate pe alcoolici dependenti au aratat ca circa 50 % au valori tensionale crescute, care se normalizeaza dupa dezalcoolizare. Cresterea tensiunii arteriale este datorita in mare masura, factorilor asociati, psihoemotionali, varsta, fumat, consum de cafea, etc. Efectul cal mai intens il are berea, urmata de vin si de bauturile tari. Hipertensiunea indusa de alcool este repede reversibila dupa abstinenta de alcool.
y Tutunul produce prin nicotina o crestere de scurta durata a TA, dar nu exista dovezi sigure ca ar fi o cauza a HTA. Nicotina are importanta insa in ce priveste aparitia de complicatii la hipertensivi. Ea intervine in metabolismul adrenalinei - noradrenalinei, crescand eliberarea de noradrenalina si este cunoscut ca hipertensivii fumatori necesita doze mai mari de propranolol pentru scaderea TA. Numeroase studii au aratat ca hipertensivii fumatori au un risc mai mare de aparitie a unei hipertensiuni maligne si de hemoragii subarahnoidiene si ca au o mortalitate mai crescuta in comparatie cu hipertensivii nefumatori. Renuntarea la fumat nu duce la fostii fumatori la reducerea TA, dar le scade in mare masura riscul cardiovascular. Mentinerra HTA la cei ce-au renuntat la fumat pare a fi datorata cresterii in greutate a acestor persoane.
z Factorii psihoprofesionali HTA este mai frecventa la categoriile profesionale caracterizate prin sedentarism si munca predominant intelectuala decat la categoriile profesionale fizic active. Diferentele de frecventa sunt determinate, in mare parte de alimentatie, predispozitie ereditara si de factori psihologici (stress, mod de viata). Rolul conflictelor psihice, al stress - ului in geneza HTA in afara predispozitiei ereditare este inca controversat, nu insa si rolul acestora in determinarea puseurilor de hipertensiune si a complicatiilor bolii.
Patogenia hipertensiunii arteriale esentiale
In HTA, problemele fiziopatologice sunt strans legate de cele ale hemodinamicii. Din punct de vedere hemodinamic, se stie ca presiunea arteriala (PA) este determinata, pe de o parte de debitul cardiac (DC) si, pe de alta parte, de rezistenta totala periferica (RTP) (suma rezistentelor, la nivelul arterelor, la fluxul sanguin arterial);
PA = DC x RTP
HTA poate rezulta din cresterea debitului cardiac (hipertensiune de tip sistolic, de debit, de volum), din cresterea rezistentei totale periferice (hipertensiune de tip diastolic, de rezistenta) sau prin cresterea atat de DC cat si a RTP. In formula PA = DC x RTP, PA se refera la presiunea arteriala medie care poate fi determinata din formula:
Ps - Pd
![]() PA (medie) = Pd +
PA (medie) = Pd +
3
in care Ps = presinea sistolica si Pd = presiunea diastolica.
Principalii parametri hemodinamici, DC si RTP, sunt si ei, sub influenta a numerosi alti factori. Debitul cardiac este influentat de performanta ventriculului stang (de intinderea fibrei miocardice, de presiunea telediastolica, de intoarcerea venoasa, de forta de contractie, de raportul dp/dT) si de frecventa batailor cordului (factor nervos vegetativ, endocrin); rezistenta totala periferica este influentata de tonusul sistemului simpatic, de nivelul si calitatea substantelor vasoactive (vasoconstrictoare, vasodilatatoare) circulante, etc.
Reglarea reflexa a TA. Reglarea TA se face prin mai multe mecanisme de control corelate, fiecare indeplinind functii specifice. In functie de modalitatea de a intra in actiune sunt descrise doua sisteme de control: sistemul cu actiune rapida si sistemul cu actiune prelungita. Sistemul de reglare cu actiune rapida actioneaza prin intermediul sistemului nervos si hormonal. Receptorii din peretele arterial (baroreceptori localizati in peretele majoritatii arterelor mari din regiunea toracica si a gatului, indeosebi in sinusul carotidian si arcul aortei) detecteaza modificarile TA pe care le transmit sistemului nervos central care reactioneaza in cateva secunde prin cresterea sau scaderea frecventei cardiace, respectiv vasoconstrictia sau vasodilatarea arteriolelor si venulelor din periferie.
Mecanismul hormonal de control cu actiune rapida se bazeaza in principal pe aldosteron si intervine de la cateva minute la cateva ore. Desi reglarea nervoasa cu actiune rapida este efectiva si corecteaza rapid anomaliile TA, isi pierde capacitatea de control in cateva ore (maximum zile), deoarece baroreceptorii se adapteaza la noul regim presional. Pentru continuarea actiunii reglatoare intervin mecanisme cu actiune de durata, in cadrul carora rinichiul joaca un rol fundamental prin capacitatea de a creste sau scadea volumul circulant prin reabsorbtia sau respectiv cresterea eliminarii de apa si saruri; asocierea functiei renale cu activitatea unor hormoni ca renina sau aldosteronul permit reglarea in timp a TA.
Exista dovezi ca in prima faza a unei HTA, intervine un factor "hormonal renal", factorul natriuretic, care determina eliminarea urinara a Na (si a apei). Dupa unii cercetatori in acest proces numit "hipertensiune - natriureza", eliminarea Na si a apei, la normotensivi, s-ar datora cresterii presiunii hidrostatice peritubulare, in timp ce, la hipertensivi, procesul hipertensiune - natriureza nu actioneaza si astfel cresterea rezistentei vasculare renale duce la cresterea fractiei de filtratie, la cresterea presiunii oncotice peritubulare si deci la retentia de Na si apa.
De importanta terapeutica este cunoasterea evolutiei modificarilor hemodinamice din HTA in raport cu varsta. Astfel, la persoane tinere, HTA incepe prin cresterea debitului cardiac cu rezistenta periferica normala sau usor crescuta la efort. In cursul evolutiei, la varsta de 30 - 39 ani, debitul cardiac se normalizeaza, iar rezistenta periferica creste pentru ca dupa 50 ani, debitul cardiac sa scada iar rezistenta periferica totala sa creasca foarte mult.
Rolul sistemului nervos central si al sistemului nervos simpatic
Cercetarile experimentale au permis identificarea unor zone din sistemul nervos central si periferic cu rol in reglarea tensiunii arteriale:
centrul vasomotor medular (centru integrator principal al sistemului nervos simpatic, aflat sub influenta hipotalamusului si a cortexului);
nucleul tractului solitar localizat bilateral pe partea dorsala a bulbului rahidian (inhiba activitatea centrului vasomotor medular);
aria postrema - situata langa nucleul tractului solitar - excita activitatea centrului vasomotor medular;
aria antero - laterala a ventriculului trei (loc de secretie a factorului natriuretic);
hipotalamusul (nucleul supraoptic si paraventricular) impreuna cu sistemul limbic (mai ales centrii subcorticali) si cu cortexul au actiune stimulatorie asupra centrului vasomotor medular; stimularea receptorilor alfa-adrenergici centrali duce la activarea sistemului inhibitor bulbospinal, reducerea tonusului nervos periferic si hipotensiune, iar stimularea beta - receptorilor adrenergici duce la descarcari simpatice si hipertensiune;
neurotransmitatori: norepinefrina, epinefrina, dopamina, serotonina, GABA, acetilcolina si unele peptide endogene.
Recent s-a aratat ca la subiectii cu HTA usoara netratati, hemodinamica si rinichii reactioneaza in exces la concentratii fiziologice de adrenalina. 0
Sistemul simpato-adrenergic stimulat prin stari emotionale sau stari de incordare nervoasa actioneaza pe calea hipotalamusului, a formatiei reticulate, a centrilor presori medulari si apoi pe calea fibrelor simpatice si/sau a descarcarii de catecolamine (dopamina, noradrenalina si adrenalina) in circulatie cu urmatoarele efecte:
asupra cordului - cresterea debitului cardiac prin amplificarea frecventei, a contractiilor cardiace si prin cresterea intoarcerii venoase;
asupra arterelor si arteriolelor intra- si extrarenale a caror vasoconstrictie determina eliberarea crescuta de renina de catre celulele aparatului juxtaglomerular;
asupra medulosuprarenalei - eliminarea sporita de catecolamine in circulatie;
asupra arterelor si arteriolelor viscerale si periferice a caror tonus muscular face sa creasca rezistenta periferica.
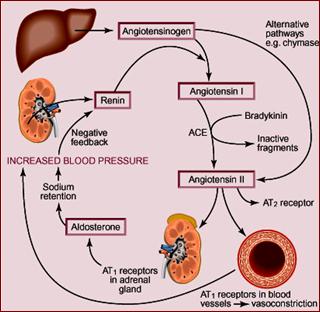
Sistemul renina - angiotensina - aldosteron
Renina, o enzima proteolitica secretata de catre celulele aparatului juxtaglomerular - ori de cate ori se produce o "malperfuzie renala", o constrictie fiziologica sau patologica pe sistemul arterial - arteriolar renal, - actioneaza asupra angiotensinogenului (alfa2 - globulina) sintetizat de catre ficat si-l transforma in angiotensina I (forma inactiva) (Fig.44).
O enzima de conversie a angiotensinei transforma angiotensina I (decapeptid) in angiotensina II (octopeptid) care este foarte activa si determina stimularea corticalei suprarenale pentru secretie de aldosteron (cu rol in resorbtia tubulara de sodiu si de apa), vasoconstrictie arteriolara (de 10 ori mai puternica decat noradrenalina). Enzima de conversie a angiotensinei numita si kininaza inactiveaza si bradikinina care este un antagonist al angiotensinei II si un puternic vasodilatator. Sistemul renina - angiotensina - aldosteron intervine ca un reglator al rezistentei periferice (prin angiotensina) si a debitului cardiac (prin aldosteron).
Scaderea Na+ Scaderea TA
 sau volumul (-) Bradikinina
sau volumul (-) Bradikinina
![]() plasmatic (inhibitor
al AngII)
plasmatic (inhibitor
al AngII)
kininaza
Renina Enzima plasmatica
![]()
![]() de conversie
de conversie
Angiotensinogen - Angiotensina I Ang II - Ang. III a.a
![]()

 Aldosteron
Aldosteron
Vasoconstrictie Retentie Na si apa
(cresterea rezistentei periferice) (a vol sanguin)
![]()
![]()
HTA
Fig.44: Rolul sistemului renina - angiotensina - aldosteron
in reglarea tensiunii arteriale
In functie de nivelul reninei plasmatice s-au descris hipertensiuni arteriale cu valori crescute (25 % din cazuri), cu valori scazute (23 %) si cu valori normale (52 %).
Hormonul natriuretic atrial
Peptidele natriuretice secretate la nivelul atriului, avand ca stimul cresterea tensiunii la acest nivel, se opun actiunii sistemului renina - angiotensina - aldosteron in patru modalitati:
prin reducerea secretiei de renina,
blocarea secretiei de aldosteron,
contrabalansarea efectelor vasoconstrictoare ale ang. II si
impiedicarea retinerii sodiului de catre aldosteron.
El opreste totodata eliberarea de norepinefrina din terminatiile nervoase simpatice din peretii vaselor. El devine astfel important in controlul balantei sodiului in organism si a TA, fiind implicat in patogenia HTA esentiale intr-o modalitate inca neelucidata. O alta substanta, asa numitul "al treilea factor" care controleaza Na - K - ATP-aza ce participa la miscarea sodiului este si ea implicata la fel in patogenia HTA esentiale.
Serotonina poseda si ea proprietati vasoactive ce se exercita prin intermediul unor receptori specifici de pe celulele endoteliale si miocitele peretelui vascular. Cand serotonina se fixeaza pe receptorul S1 de pe celula endoteliala, aceasta produce o substanta care duce la vasorelaxare si vasodilatatie. Pe miocitele vasculare serotonina produce, prin intermediul receptorului S2, o constrictie a arterelor si venelor.
Rinichiul intervine la realizarea HTA prin rolul sau important in reglarea hidroelectrolitica (hormonul natriuretic) (retentia de apa si sare hipervolemie debit cardiac crescut HTA) si a vasomotricitatii (renina - angiotensina - unele prostaglandine). In formele cronice de HTA, indiferent de etiologie, exista intotdeauna o participare renala la intretinerea bolii.
Sistemul kalikreina - kinine - prostaglandine. In afara de capacitatea de a creste TA prin eliberarea de renina de catre rinichi, acesta isi exercita efectul antihipertensiv prin sistemul kalikreina - kinine, care impreuna cu prostaglandinele duce la vasodilatatie intrarenala cu cresterea excretiei de sodiu si apa.
Kalikreina are rolul de a transforma bradikinogenul in bradikinina, un mediator al inflamatiei ce duce la vasodilatatie si cresterea permeabilitatii vasculare. Stimulul esential pentru kalikreina este cresterea volumului sanguin sau a TA, dar si a angiotensinei si aldosteronului. Formarea de kinine, sub actiunea kalikreinei, produce vasodilatatie la nivelul vaselor renale si cresterea fluxului renal, ceea ce reduce eliberarea de renina si impiedica o crestere excesiva a TA. Kininele cresc, de asemenea, excretia de apa, iar efectul asupra eliminarii de Na este variabil. In concluzie, sistemul kalikreina - kinine protejeaza rinichiul de efectul angiotensinei si aldosteronului asupra TA si volumului sanguin. Vasodilatatia si cresterea excretiei apei determinate de kinine sunt amplificate si mediate de prostaglandine (Fig. 45). Cea mai importanta prostaglandina din rinichi este PGE2.
Angiotensina
![]()
![]()
![]() aTA si a volumului sanguin
aTA si a volumului sanguin

![]() Aldosteron
Aldosteron
Kalikreina
![]()


![]()
![]() Kininogen Kinine PGE2
Kininogen Kinine PGE2
Vasodilatatie Creste
renala excretia de apa
![]()

scadeTA
Fig.45: Rolul sistemului kalikreina - kinine - prostaglandine
in reglarea tensiunii arteriale
Efectul puternic vasodilatator al PGE2 accentueaza vasodilatatia produsa de kinine. Alte prostaglandine cu rol in reglarea tonusului vascular sun PGI2 (prostaciclina) care relaxeaza peretele vascular si TxA2, produs de trombocite, cu efect vasoconstrictor. Prostaciclina pare sa aiba o importanta deosebita in reglarea TA, ea fiind una din cele mai potente vasodilatatoare din organism.
Nivelul kalikreinei urinare este scazut cu 50 % la pacienti cu HTA esentiala fata de control.
Transportul Na in HTA esentiala. Studiile experimentale au demonstrat prezenta unei cantitati crescute de Na in artera renala la hipertensivi comparativ cu normotensivi. Se stie ca influxul de Na se realizeaza prin canalele din membrana.
Transportul Na in afara celulei se face prin intermediul pompei de Na, la o rata care este proportionala cu concentratia intracelulara. In afara de transportul sodiului prin intermediul pompei de Na (sensibila la ouabaina) s-a mai descris un sistem de transport concomitent al Na si K in interiorul sau in afara celulei, depinzand de gradientele de concentratie. Acest fenomen este denumit "cotransportul Na/K" si poate fi inhibat de furosemid. Alt mecanism este reprezentat de schimbul de litiu intracelular pentru Na extracelular. Acest sistem denumit "contratransport Na - Li" este inhibabil de floretina.
Serul pacientilor hipertensivi contine un factor cu rol in inhibarea pompei de Na. Toate aceste observatii au fost incorporate intr-o teorie patogenica care considera tulburarile transportului de Na la nivel celular ca avand un rol central. Se considera astfel ca in conditiile unei diete bogate in sare, unele persoane (posibil prin mecanisme determinate genetic) au dificultati in mentinerea balantei de Na si aceasta se realizeaza doar prin intermediul hormonului natriuretic, care inhiba partial pompa de Na, ducand la cresterea rezistentei vasculare periferice.
Reactivitatea vasculara in HTA esentiala
Numeroase cercetari acorda un rol de mecanism patogenic principal in HTA in general, cresterii rezistentei periferice, expresie a unei hiperactivitati vasculare, a fibrei musculare netede a vaselor. Ea s-ar datora fie unui raspuns anormal vasoconstrictor la stimulii normali neurogeni, umorali sau miogeni, fie unui raspuns normal fata de factori anormali din mediul ambiant (mecanisme de autoreglare arteriolara, factori endoteliali si de crestere, protooncogene, hormoni tisulari cu functii autocrine si paracrine. Unii din acestia (Fig.46) actioneaza prin vasodilatare: prostaciclina, adenozina si EDRF (endothelium derived relaxing factor). Ultimul este un vasodilatator activ, care prin activarea guanilatciclazei din muschiul neted arteriolar, duce la acumularea GMP ciclic ce inhiba procesul contractil si induce relaxarea peretelui vascular (identificat cu oxidul de azot care este mediatorul final al actiunii nitratilor organici). EDRF este antagonist al actiunii vasoconstrictoare a serotoninei si participa totodata la activitatile anticoagulante ale endoteliului impiedicand acumularea, adezivitatea si agregarea trombocitelor si mentinand vasul deschis. Cand sinteza sau eliberarea de EDRF este inhibata, arteriolele si arterele reactioneaza mai intens la substantele vasopresoare circulante putand astfel contribui la geneza unei hipertensiuni.
Desi in multe situatii relaxarea produsa de endoteliu poate fi explicata satisfacator prin producerea de EDRF, celulele endoteliului mai produc o substanta dilatatoare care hiperpolarizeaza fibrele netede musculare din vase identificata recent si denumita EDHF (endothelium derived hyperpolarizant factor).
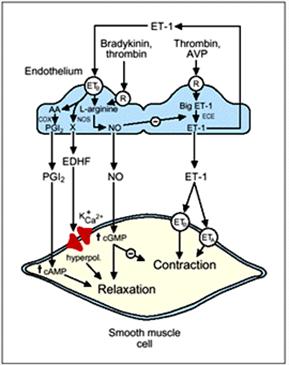
Fig.46: Participarea endoteliulului la mentinerea tensiunii arteriale
Alti factori endoteliali produc vasoconstrictie: angiotensina II, endotelina (peptid constituit din 21 aminoacizi recent identificat) - EDCF (endothelium derived contracting factor).
Cand TA incepe sa creasca ea activeaza asa - numiti factori de crestere din miocitele arteriale si miocardice ce stimuleaza sinteza de proteine si sunt responsabili de procese hipertrofice si hiperplazice in peretele vascular si in miocard. Unii dintre acesti factori de crestere au fost identificati: PDGF (platelet derived growth factor), EGF (endothelial growth factor); ILGF (insulin-like growth factor), BTGF (beta - transforming growth factor).
In acelasi mod intervin si alti factori, asa numitele protooncogene din miocite, activate de diverse substante vasoactive circulante. Astfel a fost izolat un protooncogen denumit C-myc, care initiaza sinteza de proteine ce sta la baza hipertrofiei miocitelor.
S-a aratat de asemenea recent ca modificarile de tonus si contractie ale peretelui arteriolar sunt influentate de sisteme hormonale vasoactive, ce iau nastere in peretii arteriolari. A fost identificat un sistem renina - angiotensina local, "in miniatura" (Froehlich): secretia proprie a miocitelor de angiotensina II poate modifica tonusul peretelui vascular prin stimularea de receptori proprii (functie autocrina) dupa cum contractilitatea peretelui este influentata cand sunt stimulate alte miocite din media arteriala (functie paracrina).
Lista substantelor umorale si celulare cu potente vasoactive cu implicatii posibile in patogenia HTA este departe de a fi epuizata si mai cuprinde: leucotriene, enkefaline, polipeptide intestinale, substanta P, neuropeptidul Y etc. Ea nu face decat sa ilustreze complexitatea multifactoriala si multiplele necunoscute in patogenia HTA.
Hipertensiunea secundara
Hipertensiunea arteriala secundara (hipertonia secundara) este consecinta imbolnavirii unui organ sau sistem. Cauzele care determina aparitia diverselor forme de hipertensiune sunt prezentate in tabelul nr.VI. Mecanismele prin care diverse cauze conduc la instalarea hipertensiunii secundare sunt cunoscute si pe primul loc se situeaza cauza renala.
Hipertensiunea renoparenchimatoasa
Rinichiul este cunoscut a fi implicat in cele mai multe forme de hipertensiune; pacientii cu suferinta renala cronica de diverse etiologii dezvolta hipertensiune intr-un procent de pana la 85 %. Mecanismele prin care afectarea renala pot conduce la instalarea hipertensiunii sunt:
retentia de sodiu si cresterea volumului plasmatic;
cresterea producerii de vasopresina (de renina-angiotensina, de endotelina);
scaderea producerii de substante vasodepresoare (kinine, prostaglandine).
Hipertensiunea renovasculara
Pentru prima oara in conditii experimentale (la caine) Goldblatt si colab. induc hipertensiune prin ocluzia partiala a arterei renale ce determina hipoperfuzie renala cu retentie de Na si cresterea eliberarii de renina. Alti factori care pot fi implicati in producerea hipertensiunii experimentale sunt:
activarea SNS (prin nervii renali);
vasopresina;
Nivelele crescute de factor natriuretic atrial, kalikreina, prostaglandine vasodilatatoare si oxid nitric, se pot opune efectelor de activare a sistemului renina - angiotensina.
La pacientii cu ischemie renala cronica eliberarea de renina este excesiva, volumul extracelular crescut (VEC), iar rezistenta periferica de asemenea.
Hipertensiunea endocrina (MSR)
Feocromocitomul (tumora cu celule cromafine) se dezvolta din celulele stem primordiale (Fig.48). Localizarea feocromocitomului este de regula intraabdominala, in procent de 97 - 99 % (ca tumora: adrenala izolata, adrenala bilaterala, extraadrenala izolata sau multipla) sau extraabdominala 1 - 3 % (intratoracic sau o alta localizare).
Celulele cromafine secretante, sintetizeaza catecolamine plecand de la tirozina (din dieta); produsul final este NA, exceptie facand medulo-adrenala, unde peste 75 % din NA este metilata la A. Cand catecolaminele sunt eliberate (prin exocitoza), din veziculele de stocare adrenale, se elibereaza si dopamin beta-hidroxilaza. Testele screening de rutina insa, utilizate in laborator in confirmarea feocromocitomului, sunt cele biochimice:
NA plasmatica >2000 pg/ml);
A plasmatica > 4000 pg/ml);
NA din urina > 1,5 - 2 ori ca la normal);
Acidul vanilmandelic (nivel normal < 11 mg/24 ore) creste in feocromocitom > 1,5 - 2 ori mai mult ca la normal.
Creasta neurala
![]()
![]() Tumori Celule
stem primordiale ce migreaza Tumora
Tumori Celule
stem primordiale ce migreaza Tumora
![]() in afara SNC si se plaseaza inapoia aortei
in afara SNC si se plaseaza inapoia aortei


![]() Neuroblastom Simpatoblast Feocromoblast
Neuroblastom Simpatoblast Feocromoblast
![]()
Ganglioneurom ª Celula cromafina ª Feocromocitom simpatica
Fig.48: Reprezentarea schematica a caii de dezvoltare a feocromocitomului
Severitatea manifestarilor functionale (hipertensiunea paroxistica, transpiratia, paloare, cefalee, palpitatii, tahicardie), ce sugereaza existenta feocromocitomului, este legata de starea de activitate a tumorii secretante (de a secreta catecolamine active).
Astfel NA produce mai mult vasoconstrictie alfa-mediata cu hipertensiune diastolica si A determina mai mult stimulare cardiaca beta-mediata, cu predominanta hipertensiunii sistolice, a tahicardiei, transpiratiei cu eritem al fetei si cu tremuraturi.
Feocromocitomul care secreta o cantitate mare de precursori vasodilatatori (DOPA si dopamina), poate sa nu manifeste hipertensiune. O data cu catecolaminele eliberate pot fi puse in libertate si alte peptide hormoni (ACTH, eritropoietina, parathormon, peptidul natriuretic atrial si peptidul intestinal vasoactiv) care pot determina variate manifestari clinice.
Hiperaldosteronismul primar
Aldosteronismul primar este un proces patologic rezultat in urma unei hipersecretii autonome de aldosteron aproape intotdeauna din cortexul adrenal, in mod obisnuit secundar unui adenom solitar sau uneori prin hiperplazia bilaterala (rar prin ambele procese patologice).
Hipertensiunea este caracterizata hemodinamic prin cresterea volumului plasmatic, greutatii corporale, continutului de sodiu si a rezistentei periferice.
Actiunea presoare a aldosteronului este legata de efectele acestuia pe retentia de sodiu (prin intermediul receptorilor renali, pentru mineralocorticoizi, receptori egal receptivi si la glucocorticoizi). In prezenta excesului de mineralocorticoizi reabsorbtia sodiului in tubul distal este crescuta. Alte actiuni ale aldosteronului includ:
cresterea numarului canalelor de calciu in celulele cardiace;
fibroza miocardica;
fibroza vasculara si renala;
influx de sodiu crescut in muschiul neted vascular.
Ca o consecinta a expansiunii initiale a volumului vascular si a cresterii presiunii sangelui, mecanismul baroreceptor din peretii arteriolelor aferente conduce la supresia secretiei de renina.
Hipertensiunea indusa prin alti steroizi adrenali
Acest tip de hipertensiune este indusa prin exces de cortizol (sindrom Cushing) sau prin cresterea legarii la receptorii mineralocorticoizi (exces de mineralocorticoizi prin ingestie de medicamente) sau prin deoxicorticosteronul (hiperplazia adrenala congenitala).
Sindromul Cushing este cauzat prin exces de glucocorticoizi (cortizol endogen forma idiopatica; steroizi exogeni forma iatrogena). Hipertensiunea in sindromul Cushing este prezenta in proportie de peste 80 % si are ca mecanisme de producere:
retinerea de Na la niveluri crescute de cortizol (prin legarea la receptorii mineralocorticoizi sau prin mecanisme non - receptoare);
cresterea productiei de mineralocorticoizi (la pacientii cu tumori adrenale);
cresterea nivelului de renina si scaderea activitatii diferitelor mecanisme vasodepresoare (kinin-kalikreina, prostaglandine si de NO);
hiperinsulinemia.
Fiziopatologia hipotensiunii arteriale
Valorile limita ale tensiunii arteriale sistolice ar fi de 100 - 105 mm Hg iar valorile inferioare acestei limite ar caracteriza hipotensiunile arteriale patologice. Constatarea ca unii subiecti cu tensiuni arteriale obisnuit de 90/60 mm Hg nu prezinta nici o manifestare clinica atribuabila hipotensiunii, a dus la recomandarea sa se considere ca hipotensiuni arteriale patologice numai acelea caracterizate prin diminuari tensionale de 30 - 40 mm Hg sub nivelul tensional de baza al bolnavului - hipotensiunea arteriala relativa.
S-au propus numeroase clasificari ale hipotensiunilor arteriale. Astfel, pe baza etiologiei hipotensiunilor arteriale se pot imparti in:
esentiale
secundare (simptomatice).
in functie de durata se grupeaza in:
paroxistice
tranzitorii
permanente
pe criterii etiopatogenice hipotensiunile se clasifica in:
esentiale
simptomatice care in functie de durata evolutiei si de mecanismele patogenice pot fi:
paroxistice (supraacute);
tranzitorii (acute);
persistente (cronice).
Hipotensiunile arteriale esentiale permanente
Sunt acelea in care prin metodologia curenta de investigatie nu se descopera nici o cauza generatoare. Apreciate a avea o frecventa de 2 - 4 % din totalul populatiei, hipotensiunile esentiale apar obisnuit la subiecti de tip constitutional leptoson - astenic la care exista o predominanta parasimpatica si sunt caracterizate prin diminuari ale debitului sistolic si ale tonusului venomotor, cu scaderi consecutive atat ale presiunii sistolice, cat si ale celei diastolice si cu diferentiala normala; perfuzia tisulara care se realizeaza la o presiune scazuta nu este influentata, subiectii respectivi ducand o viata normala si de aceea unii autori nici nu considera hipotensiunea esentiala ca o boala, ci ca o trasatura constitutionala. La eforturi mici si moderate hipotensiunea arteriala esentiala nu se modifica, dar cordul se accelereaza usor, iar la eforturi puternice se produce o accentuare a hipotensiunii.
Mecanismele patogenice ale hipotensiunii esentiale sunt inca neelucidate si, deoarece reflexele adaptative circulatorii sunt normale, s-a sustinut ca nivelul obisnuit de reglare a tensiunii arteriale la acesti subiecti ar fi mai coborat fata de normal - "sfigmostatul" ar fi reglat la un nivel inferior celui normal. Pentru explicarea patogeniei hipotensiunii esentiale s-au incriminat, succesiv, tulburari ale tuturor factorilor care contribuie in conditii fiziologice la reglarea tensiunii arteriale. Astfel:
u s-a sustinut ipoteza unui dezechilibru vago-simpatic, rezulat al unei dereglari primare a centrilor vegetativi hipotalamici, in sensul predominantei tonusului vagal si al diminuarii tonusului simpatic.
v s-a mai incriminat o tulburare a mecanismelor baroreceptoare sino-carotidiene, caracterizata prin cresterea sensibilitatii lor, cu stimulare consecutiva a descarcarilor de impulsuri depresoare.
w alti autori au sustinut ca hipotensiunea esentiala ar fi consecinta scaderii rezistentei periferice, datorita unei elasticitati anormale a peretilor arteriali i/sau a prezentei in circulatie de mari cantitati de substante vasodilatatoare.
x ar fi consecinta hipovolemiei determinata de cresterea cantitatilor de sange din sectoarele rezervor.
y s-a enuntat si posibilitatea participarii unor dereglari endocrine, fiind dovedita in acest sens o hipoplazie adenohipofizara si o hipofunctie corticosuprarenaliana, dar nu s-a constatat si o insuficienta sinteza a catecolaminelor.
Numeroasele ipoteze patogenice emise nu exclud posibilitatea ca hipotensiunile arteriale idiopatice sa fie consecinta interventiei concomitente sau succesive a mai multor mecanisme, al caror rezultat final este hipotensiunea cronica.
Hipotensiunile arteriale secundare (simptomatice)
Sunt acelea care insotesc o anumita afectiune cunoscuta, semnificatia lor patologica depinzand de aceea a afectiunii cauzale. In functie de modul de instalare si de mecanismele de producere se pot diferentia urmatoarele tipuri:
Hipotensiunile paroxistice (supraacute
Sunt caracterizate prin diminuarea brutala a debitului cardiac si, consecutiv, a irigatiei cerebrale, care se manifesta clinic prin sincopa, lipotimie sau chiar prin moarte clinica.
Pe baza mecanismului patogenic primar sincopele sunt de origine nervoase sau cardiaca.
Sincopele de origine nervoasa sunt consecinta unor mecanisme neuro-reflexe si se datoresc in special diminuarii active a rezistentei periferice. Mentionam cateva tipuri etiopatologice de sincope nervoase:
sincopa emotionala, ce poate apare in ortostatism dar si in clinostatism cu ocazia unor emotii puternice negative, a unor dureri foarte intense, la o injectie subcutanata sau o punctie venoasa etc;
sincopa mictionala, observata predominant la barbati tineri la sfarsitul mictiunii sau imediat dupa aceea, se instaleaza brutal, dar revenirea este rapida si completa si are ca mecanism o vasodilatatie brutala;
sincopa tusigena, apare la copii cu tuse convulsiva precum si la adultii tusitori cu ocazia chintelor de tuse care provoaca cresteri ale presiunii intratoracice asemanatoare celor produse prin manevra Valsalva, impiedicand intoarcerea venoasa si diminuand tensiunea arteriala prin scaderea debitului sistolic si a celui cardiac.
sincopa prin hiperventilatie se datoreste hipocapniei, care produce atat diminuarea sensibilitatii centrului respirator la CO2 cat si hipotensiune arteriala din cauza ca se mareste afinitatea Hb pentru O2 si astfel scade cantitatea de O2 care se elibereaza neuronilor corticali.
sincopa prin reflexe intracardiace este mediata vagal si se produce ca urmare a stimularii baroreceptorilor prin cresterea presiunii in atriul drept si ventriculul stang in insuficienta cardiaca, hipertensiunea arteriala, edemul pulmonar si hipertensiunea pulmonara.
Sincopele de origine cardiaca se datoresc diminuarii bruste a debitului cardiac, intervenita ca un accident acut in cursul unor afectari cardiace functionale sau organice. In functie de mecanismul lor de producere se diferentiaza doua variante si anume:
sincope cardiace, provocate reflex prin stimulare intensa a vagului pot fi declansate de stimuli proveniti din oricare organ care poseda terminatii receptoare vagale, mai frecvent fiind observate cu ocazia unor explorari instrumentale ale tubului digestiv (esofagogastroscopie, rectosigmoidoscopie) sau ale cailor respiratorii superioare (bronhoscopie), punctia pleurala, dar aparand si dupa comprimarea bilaterala a globilor oculari, excitarea brutala a sinusului carotidian, deglutitie (in cazul prezentei de diverticuli esofagieni) etc. Mecanismul este reflex, atat aferenta cat si eferenta fiind vagale (reflexe vago-vagale) si consecintele constau intr-o bradicardie grava care poate merge pana la oprirea cordului;
sincope cardiace din afectiuni organice ale cordului care altereaza generarea si transmiterea stimulilor de contractie, ca de pilda sindromul Adam - Stokes in care se instaleaza un bloc total total atrio-ventricular si sincopa apare atunci cand frecventa ventriculara scade foarte mult, sau in intervalul dintre incetarea activitatii centrului atrioventricular si preluarea comenzilor de catre centrii ventriculari.
B. Hipotensiunile tranzitorii (acute)
Sunt consecinta depasirii capacitatilor functionale ale mecanismelor neuroreflexe de reglare a tensiunii arteriale si se produc ca urmare a hipovolemiei sau a diminuarii acute a debitului sistolic.
hipovolemiile acute uneori sunt absolute, instalate consecutiv pierderilor extravasculare de: sange (hemoragii interne sau externe de diverse etiologii), plasma (arsuri intinse, sindrom de strivire, peritonite, pancreatite acute necrotice si hemoragice) sau de lichide electrolitice (ocluzie intestinala, dilatatie gastrica acuta, diarei profuze, varsaturi incoercibile, diureze mari de diverse cauze, sudoratie excesiva). Alte ori hipovolemiile sunt relative, fiind consecinta sechestrarii intravasculare a unor cantitati crescute de sange (starile de soc prin peritonite, traume, anafilaxie, sindrom de strivire in care sechestrarea sanguina are loc in special in sectorul microcirculatiei).
Diminuarea acuta a debitului sistolic poate fi datorita scaderii fortei de contractie a cordului sau unor obstacole in umplerea sau evacuarea ventriculara.
Scaderea fortei de contractie a miocardului poate fi produsa de miocardite acute (gripala, pneumonica, reumatica, septicemica), infarctul miocardic acut, stenoze aortice (valvulare, subvalvulare, supravalvulare) si mitrale, miocardiopatii secundare (lupus eritematos diseminat, poliarterita nodoasa, sarcoidoza, hemocromatoza).
Hipotensiunile arteriale sistemice datorita scaderii fortei de contractie a miocardului au mecanisme variate de producere in miocarditele infectioase sau toxice sunt consecinta degenerarii fibrelor miocardice sau al unor alterari profunde a metabolismului lor; in infarctul miocardic si in diversele afectari cronice miocardice sunt consecinta distrugerilor miocardice si diminuarii numarului de fibre active. Hipotensiunile instalate scut (miocardite infectioase, infarct miocardic) sunt obisnuit severe, uneori insotite de soc cardiogen, in timp ce hipotensiunile consecutive unor afectari miocardice cronice sunt de obicei moderate sau chiar usoare, din cauza interventiei mecanismelor compensatoare (bradicardie, vasoconstrictie periferica).
Scaderea debitului sistolic prin obstacole in umplerea diastolica (stenoza mitrala, pericardita, tamponada pericardica) sau in evacuarea ventriculara (stenoza sau coarctatie aortica) este conditionata de gradul lezarii valvulare si de timpul de cand evolueaza. La cei cu obstacole in umplerea ventriculara (stenoze), consecintele se fac simtite in special asupra valorii tensiunii sistolice (hipotensiune de debit) si se agraveaza progresiv prin strangerea stenozei, iar la cei cu pericardita exsudativa hipotensiunea, care face parte din sindromul de tamponada pericardica, se manifesta atunci cand acumularea rapida a exsudatului depaseste 250 ml si afecteaza predominant presiunea sistolica.
Hipotensiunile cronice
insotesc o serie de afectiuni endocrine, cardiace sau neurologice cronice care interfera la diverse nivele cu mecanismele de reglare a tensiunii arteriale. De obicei aceste hipotensiuni secundare cronice nu sunt prea severe deoarece prin actiunea mecanismelor baroreceptoare este contracarata mai mult sau mai putin tendinta de scadere a tensiunii arteriale, exceptie facand hipotensiunile de origine nervoasa in care sunt lezate mecanismele de control si, ca urmare, adaptarile hemodinamice la solicitari crescute se fac defectuos, in special adaptarile la efort si cele posturale - hipotensiunea ortostatica.
Hipotensiunea arteriala din insuficientele unor glande endocrine (adenohipofiza, corticosuprarenala, tiroida, gonade) este datorita deficitului unor hormoni care detin roluri importante in homeostaza tensionala. Hipotensiunile endocrine au mecanisme diferite de producere, sunt de obicei moderate si uneori se manifesta numai cu ocazia solicitarilor hemodinamice intense.
Insuficienta adenohipofizara, caracterizata prin deficitul tuturor hormonilor tropi, este consecinta fie a extirparii chirurgicale a glandei, fie a unor afectiuni distructive (necroza postpartum), tumori de vecinatate (craniofaringiom, meningiom) sau a unor tumori hipofizare (adenoame). Hipotensiunea este aproape constant prezenta, are un caracter in special sistolic si este agravata de ortostatism si efortul fizic.
Insuficienta corticosuprarenaliana cronica se insoteste aproape constant de hipotensiune sistolo - diastolica, cu valori obisnuite intre 80 - 90 mm Hg pentru presiunea sistolica si intre 50 - 70 mm Hg pentru cea diastolica, valori care scad progresiv cu agravarea bolii si sunt accentuate de ortostatism. Patogenia hipotensiunii este complexa, contribuind atat diminuarea fortei de contractie a inimii - cordul este atrofic la fel ca in insuficientele adenohipofizare - , cat si diminuarea volemiei si a rezistentei vasculare periferice - consecinte ale deficitului de mineralo - si glucocorticoizi. Frecvent exista si tulburari de ritm datorita hiperkaliemiei, consecinta a hipoaldosteronismului, care agraveaza si mai mult hemodinamica.
Insuficienta tiroidiana provoaca de asemenea uneori hipotensiune arteriala, din cauza cresterii rezistentei vasculare (arteriolara) si a diminuarii intoarcerii venoase, contractilitatii si tonicitatii miocardului.
Miocarditele cronice, sechele ale unor miocardite acute sau consecinte ale unor boli cronice infectioase (tuberculoza, lues), se insotesc frecvent de hipotensiuni de obicei moderate, ca urmare a diminuarii fortei de contractie a cordului, fibrele miocardice lezate fiind inlocuite cu tesut cicatriceal si astfel scazand forta globala de contractie. Hipotensiunea este sistolica (hipotensiune de debit).
Valvulopatiile cronice, atat cele care creaza obstacole la evacuarea ventriculului stang (stenozele aortice), cat si cele care diminua umplerea ventriculara (stenoza mitrala), pot provoca hipotensiuni arteriale prin tulburari ale hemodinamicii intracardiace. Astfel in stenozele aortice stranse, mai ales, in cele calcificate, presiunea sistolica este normala. Dificultatile hemodinamice apar mai ales cu ocazia necesitatilor de adaptare rapida, cand contractilitatea ventriculului stang suprasolicitata nu poate creste corespunzator necesitatilor si apar manifestari ale deficitului irigatiei centrale (lipotimii, sincope).
Pericarditele constrictive evolueaza obisnuit cu hipotensiune usoara (presiunea sistolicacuprinsa intre 90 - 110 mm Hg, presiunea diastolica normala si diferentiala scazuta), prin diminuarea moderata a debitului sistolic, din cauza umplerii incomplete a ventriculilor in diastola; de asemenea, aderentele pericardului cu tesuturile vecine tulbura eficienta sistolei, ceea ce are ca urmare cresterea volumului rezidual, care contribuie suplimentar la accentuarea hipotensiunii.
Medicatia antihipertensiva dezorganizeaza temporar reflexele circulatorii, prin mecanisme variate, actionand la diverse niveluri ale arcului reflex simpaticoadrenergic.
Actiunea antipertensiva a acestor diverse droguri poate uneori sa depaseasca scopul urmarit si sa determine alterarea reflexelor circulatorii, manifestata mai ales prin hipotensiune ortostatica. Asemenea incidente apar uneori din cauza supradozarii, dar alteori se por produce si dupa doze terapeutice, in special la varstnici, la cei cu boli cerebro - vasculare sau cu neuropatii periferice, la care circulatia este controlata defectuos.
Anumite boli neurologice pot de asemenea altera reflexele baroreceptoare prin afectarea cailor sau centrilor vegetativi.
|
Politica de confidentialitate | Termeni si conditii de utilizare |

Vizualizari: 4029
Importanta: ![]()
Termeni si conditii de utilizare | Contact
© SCRIGROUP 2025 . All rights reserved