| CATEGORII DOCUMENTE |
| Alimentatie nutritie | Asistenta sociala | Cosmetica frumusete | Logopedie | Retete culinare | Sport |
Motto: "To study the phenomenon of disease without books is to sail an uncharted sea,
while to study books without patients is not to go to sea at all."
Sincerele mele multumiri le adresez domnului decan conf. dr .V. SARBU pentru deosebita coordonare de care am beneficiat, domnului dr.V. Botnarciuc pentru atenta indrumare acordata, precum si tuturor cadrelor didactice ce m-au calauzit pe realizarii acestei lucrari.
IMPORTANTA DIAGNOSTICARII PRECOCE IN CANCERUL GASTRIC
In fata pacientului neoplazic o ridicare neputincioasa a umerilor este manifestata adeseori, ca semn al inclinarii arsenalului terapeutic inaintea invaziei anarhice aducatoare de moarte.
Un "daca" nepronuntat, atit de medic cit si de pacient declanseaza un regret si totodata o inclestare pentru o pastrare o perioada mai lunga sau mai scurta, a celui mai nepretuit dar:VIATA.
Se apreciaza ca cu cit se cunoaste mai bine o maladie si diagnosticheaza in stadiile timpurii, cu atit ea beneficiaza de un tratament mai eficient. Cancerul gastric nu face exceptie de la aceasta regula. Desi frecventa sa este relativ stationara in ultimii ani, el se mentine totusi in seria neoplaziilor cu un indice redus de supravietuire. Solutia ce se impune pentru rezolvarea acestei provocari o constituie numai un diagnostic precoce stabilit cu ajutorul unor mijloace explorationiste in continua perfectionare si un tratament amplu ce necesita competenta, daruire, si nu in ultimul rind eforturi financiare aducatoare de aparatura medicala si medicamente adecvate.
Incurajat de oferta ce destinul mi‑a avansat‑o, aceea de a cunoaste si a sluji nevoii de sanatate a omului, am aprofundat cunostintele actuale despre neoplasmul gastric incercind o aducere la zi a datelor oferite de literatura de specialitate, iar apoi o evaluare a experientei Clinicii a II‑a Chirurgie a Spitalului Clinic Judetean Constanta in aceasta problema.
Recunostinta mea se indreapta catre intreg personalul de cadre didactice al clinicii, ce mi‑au pus la dispozitie cu genorozitate cunostintele dansilor. Fie ca aceasta lucrare sa constituie o rasplata adusa stradaniei dansilor in formarea noilor generatii de medici.
EPIDEMIOLOGIA CANCERULUI GASTRIC
Aspectele epidemiologice "descriptive" cuprind studiul virstei pacientilor, al sexului, al factorilor ereditari (grupa sanguina), statutului socio‑economic si variatiilor geografice,pe plan international si chiar in interiorul unei tari.
Din punct de vedere al distributiei geografice, incidentacancerului gastric se spune ca are tendinta de a creste de la vest spre est si de la sud spre nord. Se intelege de aici ca intarile Extremului Orient, spre exemplu in Japonia, se intilnesteo incidenta mai mare a cancerului gastric (79,6%, la barbati si35,8%, la femei), care scade progresiv odata ce se inainteaza spre vest, pentru ca in S.U.A, in statul Konnecticut sa fie 15,2%,la populatia alba si 28,5%, la populatia de culoare.
In anul 1930 mortalitatea populatiei masculine americane prin cancer gastric era de doua ori mai mare decit in alte cancere, in timp ce pentru populatia feminina, ea se clasa dupa tumorile de col uterin si cele de san.
Pentru motive ce ramin inca incomplet elucidate, procentele de incidenta si de mortalitate prin cancer gastric s‑au diminuat evident in ultimii 60 de ani. Astfel, in S.U.A. procentul de mortalitate a scazut de la 28 la 7,8 pentru 100.000 la barbati si de la 27 la 3,7 pentru 100.000 la femei. Cu toate acestea se estimeaza ca in anul 1989 au fost diagnosticate 20.000 cazuri noi de cancer gastric si 13.900 de americani au decedat datorita acestei maladii.
Anchetele epidemiologice sugereaza ca riscul de cancergastric este mai crescut in categoriile socio‑economice cele maijoase. Totusi, persoanele ce migreaza din zonele cu incidentacrescuta, catre zonele de incidenta slaba par a-si mentine susceptibilitatea lor fata de cancerul gastric, in timp ce riscul pentru descendenta lor se aproprie de cea a tarii de acceptiune
Aceste date sugereaza ca un factor de mediu, cedebuteaza probabil foarte devreme in viata, este legat de dezvoltarea cancerului gastric, factorii alimentari carcinogeni fiind considerati ca factori principali.In tarile nord europene se intilneste o incidenta mai mare:
In Finlanda, 37,5%,
In Franta, in departamentul Finistere, pe un studiu inperioada 1984 ‑ 1989, incidenta a fost de 18,1% pentru barbati si7,7% pentru femei, iar in anul 1992 incidenta pe tara a fost de15%, reprezentind 25% din cancerele digestive, fiind al treilea cancer digestiv dupa cel de rect si de colon, in ordinea frecventei si responsabil de 10.000 decese pe an.
Pentru Romania se cunoaste ca in anul 1982 incidenta neoplasmului gastric a fost de 23,33% pentru barbati si de 12,01% pentru femei, o pondere insemnata avind judetele din nord‑vestul tarii (Harghita, Arad, Bihor, Timis) ce prezinta o morbiditate mai mare prin cancer gastric fata de judetele din sud.
In cadrul repartizarii pe sexe exista o predominanta neta a sexului masculin, marimea excesului variind cu virsta, astfel casub 35 de ani raportul barbati/femei este de 1,24/1, ca sa ajunga 2,16/1 in jurul virstei de 60 de ani si de 1,62/1 la virste mai inaintate.
In ceea ce priveste epidemiologia formelor histopatologicese constata o predominanta neta a adenocarcinoamelor care reprezinta 87% din cazuri, spre deosebire de celelalte tumori
(sarcoame, limfoame) care sint restul de 13%. Studii recente subliniaza o scadere puternica cancerelor cu localizare antrala si o discreta progresie a cancerelor de cardia.
Aspectele cauzale epidemiologice urmaresc agentii carcinogeni incriminati in regimul alimentar, cit si cunoasterea leziunilor ce au relatii strinse cu cancerul: ulcerul gastric, polipii gastrici, anemia pernicioasa, hernia hiatala, bontul gastric dupa gastrectomie.
Frecventa aparitiei cancerului la bolnavii cu ulcer gastric variaza intre 1‑4% argumentind posibililtatea dezvoltarii asociate a cancerului pe fondul unui ulcer gastric.
Potentialul malign al polipilor gastrici este foarte ridicat (dupa Faivre 75%) fiind adeseori asociat cu cancerul gastric (pana la 79% din cazuri).
Boala lui Menetrier confera un risc de cancerizare ce variaza de la 10 pina 50% in functie de seriile studiate.
Bonturile de gastrectomie pot da o frecventa de cancer intre 3-6% ce poate surveni intr‑un interval de 5 la 20 ani dupa gastrectomie si sint mai frecvente la barbati.
Gastrita atrofica se poate canceriza in procente de pina la10%, iar maladia Biermer, ce consta intr‑o atrofie a glandelor fungice, confera un risc de cancerizare de 5 ori mai ridicat decit in populatia generala.
PROGNOSTICUL CANCERULUI GASTRIC
Printre factorii de prognostic se regasesc urmatorii:
‑ prezenta de metastaze ganglionare ce constituie factorul prognostic esential; exista putini supravietuitori la 5 ani daca ganglionii sint invadati;
‑ extensia parietala, ce este de bun prognostic daca tunica musculara este indemna (in cazul tumorilor superficiale T1);
‑ existenta de metastaze;
‑ clasificarea TNM;
‑ tipul histologic: tipul intestinal fiind mai favorabil decit tipul difuz sau decit linita.
Alti factori de prognostic au fost, de asemenea, propusi:
-virsta si sexul pacientului,
- tipul de curage ganglionar,
- gradul de diferentiere tumorala,
- ploidia,
- prezenta de emboli vasculari.
Supravietuirea la 5 ani este apreciata astfel:
‑ in mod global este de 15% cu precizarile:
- in caz de cancer superficial ea este de peste 90%;
- dupa exereza aparent curativa este de 40%;
- in absenta invadarii ganglionare este 60-80%;
- daca exista invadare ganglionara, cifrele scad la mai putin de 20%;
Mortalitatea operatorie este de 10%, mai crescuta fiind in cazul gastrectomiei totale largite.
Decesul survine prin recidiva loco‑regionala (20%, izolata) si/sau metastatica.
ANATOMIA CHIRURGICALA
A STOMACULUI
Din punct de vedere oncologic, caracteristicile mai importante ale stomacului privesc raporturile cu celelalte viscere cu care vine in contact, vascularizatia, circulatia limfatica, cat si procedeele chirurgicale ce pot fi practicate pe bolnav fara a-i pune viata in pericol.
Avand in vedere continuitatea gastro-esofagiana si piloro-duodenala, trebuie luate in considerare, in cadrul interventiilor asupra acestor zone, raspandirea directa si indirecta a neoplaziei peste limitele transelor de excizie.Mai mult decat atat, stomacul este in contact cu diafragmul, peretele abdominal anterior, ficatul, colonul transvers, splina, rinichiul si suprarenala stanga, pancreasul, flexura splenica a colonului si cu anse intestinale.
Stomacul prezinta doua deschideri si este descris ca avand doua margini sau curburi si doua fete. In realitate, suprafata sa exterioara este o suprafata continua si nu este impartita de nici o margine usor perceptibila. Atata vreme insa cat suprafata sa este intrerupta de insertiile marelui si micului epiploon de-a lungul unor profile care definesc umbra gastrica in radiografii, aceste margini pot fi privite ca impartind totusi suprafetele.
Mica curbura se intinde de la cardia la pilor si formeaza marginea dreapta a stomacului. Coboara ca o continuare a marginii drepte a esofagului in fata fibrelor incrucisate ale pilierului diafragmatic drept, apoi intorcandu-se spre dreapta se curbeaza inferior de tuberozitatea omentala a pancreasului sfarsindu-se la pilor. Cea mai decliva parte a sa formeaza un varf numit incizura angulara, variabila ca pozitie in functie de starea de repletiune a viscerului. Este folosita pentru a separa stomacul intr-o portiune dreapta si una stanga (orizontala si respectiv verticala). Curbura mica da insertie omentului mic intre foitele caruia se gasesc arterele gasrtice, stanga si dreapta, ramuri din trunchiul celiac, respectiv artera hepatica comuna. Marea curbura, in partea sa superioara este acoperita cu peritoneul de pe fata anterioara a stomacului. In partea stinga a fundului gastric da insertie ligamentului gastro-splenic, in timp ce in partile ei inferioare da insertie marelui epiploon, intre foitele caruia se gasesc arterele gastro-epiplooice dreapta si stanga.Ligamentul gastrosplenic si marele epiploon, impreuna cu ligamentele gastrofrenic si lienorenal sunt de fapt regiuni ale aceleasi plici peritoneale, mezogastrul dorsal.
Partea stanga a fetei antero-superioare se gaseste inapoaia rebordului costal stang. Este in contact cu diafragmul, care o separa de pleura stanga, baza plamanului stang, pericard si coastele VI, VII , VIII si IX, cu spatiile intercostale corespunzatoare de partea stanga. Partea stanga superioara acesteia devine postero-laterala, fiind in contact cu suprafata gastrica a splinei, jumatatea dreapta este in relatie cu lobii cuadrat si stang ai ficatului si cu peretele abdominal anterior. Cand stomacul este gol poate fi in contact cu aceasta fata si colonul transvers.
Fata postero-inferioara este in relatie cu diafragmul, glanda suprarenala stanga, partea superioara a fetei anterioare a rinichiului stang, artera splenica, fata anterioara a pancreasului, flexura colica stanga si foita superioara a mezocolonului transvers. Aceste viscere formeaza asa numita loja a stomacului, desi stomacul este separabil de ele si poate aluneca pe aceste structuri datorita interpozitiei bursei omentale.
Suprafata gastrica a splinei este, de obicei, descrisa ca parte din loja stomacului, desi este separata de el prin peritoneu.
Mai departe, marele epiploon si meyocolonul transvers separa stomacul de flexura doudeno-jejunala si intestinul subtire.
Suprafata postero-superioara este acoperita de peritoneu, mai putin in apropierea orificiului cardiac, unde exista o zona triunghiulara mica in contact direct cu pilierul stang al diafragmului si cate odata cu glanda suprarenala stanga.
Vasele gastrice stangi ajung la mica curbura a stomacului in extremitatea dreapta a acestei suprafete, prin plica gastro-pancreatica, iar din partea stanga, o scurta plica peritoneala numita ligamentul gastro-frenic trece catre fata inferioara a diafragmului. Acest ligament se continua inferior cu ligamentul lieno-renal si gastro- splenic.
VASCULARIZATIA STOMACULUI
Arterele stomacului provin din cele trei ramuri care pornesc din trunchiul celiac: artera hepatica, artera splenica si artera gastrica stanga. Ramurile lor se anastomozeaza si formeza doua arcade arteriale dispuse de-a lungul celor doua curburi ale stomacului.
Din artera hepatica pleaca:
- artera gastrica dreapta, care merge inaintea pilorului si apoi urca pe curbura mica;
- artera gastro-duodenala ce trece inapoia pilorului si emite artera gastro-epiplooica dreapta care urca pe curbura mare.
Artera splenica da nastere arterei gastro- epiplooice stingi care coboara pe curbura mare si arterelor gastrice scurte care trec prin ligamentul gastro-lienal si iriga fundul stomacului.
Artera gastrica stanga urca prin prin ligamentul gastro-pancreatic, ajunge in regiunea cardiaca si apoi coboara de-a lungul curburii mici.
Se formeaza astfel:
- arcul arterial al curburii mici, rezultat prin anastomozarea in plin canal a arterelor gastrice stanga si dreapta;
arcul arterial al curburii mari format prin anastomozarea in plin canal a arterelor gastro-epiplooice stanga si dreapta.
Din aceste arcade pornesc ramuri care se distribuie diferitelor tunici ale stomacului. Aceste ramuri, initial subseroase, strabat tunica musculara si formeaza o prima retea, submucoasa. Din aceasta retea pleaca ramuri fine ce alcatuiesc plexuri capilare abundente in jurul glandelor si ajung pana la suprafata mucoasei.
In tunica mucoasa se gasesc numeroase anastomoze arterio-venoase.
Microvascularizatia gastrica este foarte abundenta si relativ complexa, fiind formata din:
vasele de rezistenta precapilare care constitue principalii determinanti ai fluxului intr-o anumita regiune, fiind influentati de control local neurohormonal sau de unul la distanta;
sfincterul precapilar - o sectiune specializata a celor mai mici vase precapilare de rezistenta si care controleaza numarul de capilare deschise periferiei intr-un anumit moment;
vasele de schimb ce corespund capilarelor si prin al caror endoteliu se produce intregul schimb important de substanta;
vasele de rezistenta postcapilare care constitue numai o mica patre din rezistenta totala la flux intr-un pat vascular, la stomac fiind de importanta majora;
vasele de capacitanta, compuse din compartimentul venos care se suprapun anatomic vaselor capilare;
Venele stomacului corespund, in general, arterelor. Ele se formeaza in din vasele postcapilare din mucoasa, strabat grosimea peretilor gastrici, se aduna in subseroasa si se varsa apoi in trunchiurile colectoare. Acestea sunt dispuse de-a lungul celor doua curburi, alaturi de arcurile arteriale, si se varsa in vena porta (fie direct, fie in afluentii ei). Venele gastrice, dreapta si stanga se varsa direct in trunchiul venei porte; vena gastro-epiplooica dreapta se varsa in vena mezenterica superioara, iar vena gastro-epiplooica stanga si venele gastrice scurte sunt tributare venei lienale.
In teritoriul jonctiunii eso-gastrice se realizeaza o anastomoza, importanta clinic, intre vasele esofagiene - teritoriul cav superior - si afluentii gastricei stingi - teritoriul port. La nivelul fetei posterioare a fundului stomacului, care se extraperitoneala, se realizeaza o alta anastomoza porto-cava (sistemul venelor subperitoneale Retzius ).
Limfaticele prezinta o deosebit de mare importanta data fiind diseminarea cu predominenta pe cai limfatice a cancerului gastric, neputand fiind neglijata nici difuzarea pe cale sanguina. Ele iau nastere din doua retele larg anastomozate: una mucoasa, alta musculara. Reteaua musculara si submucoasa stomacului comunica direct cu cea a esofagului, fapt care explica extinderea neoplasmului la esofag si chiar la ganglionii medistinali.
Ambele retele conflueaza intr-o retea subperitoneala din care pornesc vase aferente. Acestea se vor indrepta intr-o serie de grupuri de noduri limfatice a caror topografie este de cea mai mare valoare chirurgicala.
In raportul Centrului National al Cancerului de la Tokio (1972) s-a definitivat individualizarea si numerotarea a 16 grupuri ganglionare ce trebuiesc extirpate de chirurg in tratamentul chirurgical radical al cancerului gastric.
Aceste 16 grupuri sunt sistematizate in trei statii dupa cum urmeaza :
Statia I ( notata S1 sau N1 ) ;
- grup nr. 1 - ganglionii paracardiali drepti
- grup nr. 2 - ganglionii paracardiali stangi
Acesti ganglioni, situati in jurul cardiei, sunt impartiti in trei grupe:
grupul anterior este cel mai constant si contine 1 pana la 3 ganglioni;
grupul posterior, contine 1,2 ganglioni care pot lipsi adesea grupul paracardial stang, constant, poate prezenta pana la sapte ganglioni. Cand exista toate cele trei grupe pot realiza un inel ganglionar ca un sir de matanii, in jurul cardiei.
grup nr. 3 - ganglionii micii curburi. Acestia sunt situati in partea micii
curburi gastrice, intre cele doua foite ale micului epiploon si la mijlocul distantei dintre cardie si pilor, cuprizand in medie 3 pana la 5 ganglioni. Sunt in raport cu artera coronara si ramurile acesteia , acesteia cu peretele gastric si cu ramurile terminale ale nervului pneumogastric stang.
- grup nr. 4 - ganglionii marii curburi. Ei sunt in numar de patru pana la sapte, fiind esalonati pe jumatatea distala a marii curburi si situati intre cele doua foite ale marelui epiploon, in vecinatatea arterei gastro-epiplooice drepte.
- grup nr. 5 - ganglionii suprapilorici. Sunt situati la marginea superioara a pilorului, in vecinatatea arterei epiplooice, in numar de 1, 2.
grup nr. 6 - ganglionii subpilorici, in numar de 2 pana la 5, localizati sub prima portiune a duodenului si a pilorului, cat si in unghiul format de prima cu a doua portiune duodenala si in vecinatatea bifurcatiei arterei gastro-duodenale, sunt in contact cu peretele duodenal.
Statia limfatica II - statia ganglionilor secundari ( notata S2 sau N2 )
- grupul nr. 7 - ganglionii arterei coronare de la 1 pana la 3, sunt atasati acesteia de la origine pana la mica curbura gastrica. De obicei sunt situati dedesubt si inapoia arterei.
- grupul nr. 8 - ganglionii arterei hepatice, in numar de 1 pana la 4, sunt situati deasupra si inapoia arterei, in unghiul determinat de artera hepatica si artera splenica.
- grupul nr. 9 - ganglionii trunchiului celiac in numar de 1 pana la 3, sunt localizati inaintea aortei abdominale, in vecinatatea trunchiului celiac si reprezinta statia spre care converg toate caile limfatice ale stomacului.
- grupul nr. 10 - ganglionii din hilul splinei. Constituie un mic grup ganglionar situat in vecinatatea cozii pancreasului si chiar in grosimea ligamentului pancreatico-splenic.
- grupul nr. 11 - ganglionii arterei splenice, in numar de 3-4, sunt esalonati pe traiectul arterei splenice de-a lungul marginii superioare a pancreasului.
Statia ganglionara III (S3 sau N3 ) - statia ganglionilor tertiari
- grupul nr. 12 - ganglionii din ligamentul hepato-duodenal, in numar de 2-3, sunt situati de-a lungul marginii drepte sau stangi a arterei hepatice comune.
- grupul nr. 13 - ganglionii retropancreatici in numar de 3-4 sunt situati inapoia capului pancreasului de-a lungul coledocului sau al arcadelor formate de arterele pancreatico- duodenale dreapta si stanga.
- grupul nr. 14 - ganglionii de la originea vaselor mezenterice superioare, in numar variabil, se gasesc la originea arterei mezenterice superioare.
- grupul nr. 15 - ganglionii de la originea arterei colice mijlocii, sunt situati la baza mezacolonului, in vecinatatea originii arterei colice mijlocii.
- grupul nr. 16 - ganglionii aortici, in numar de 5 pana la 10 sunt situati preaortic, lateral drept si lateral stang fata de aceasta.
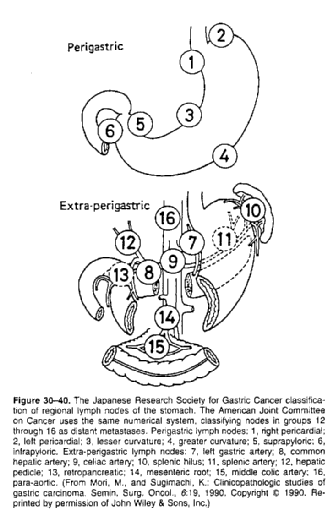
Numerotarea nodurile limfatice
utilizata de Societatea Japoneza de
Cercetare a Cancerului Gastric
In stomac exista o bogata retea limfatica, cele mai importante cai insa din punct de vedere oncologic sunt acelea care au de-a face cu trunchiurile colectoare si pe care Rouviere le-a impartit in trei sisteme:
regiunea lantului gastric stang;
regiunea lantului splinei;
regiunea lantului hepatic.
Caile limfatice sunt complexe si bogat interconectate dar in general urmeaza calea vascularizatiei stomacului marii curburi, cat si a micii curburi extinzandu-se spre stanga, la hilul splinei sau la dreapta catre triada portala si traversand suprafata pancreasului si in jos de-a lungul duodenului.
Natura foarte complexa a cailor limfatice explica in anumite limite problemele legate de raspandirea rapida si extensiva a tumorii de stomac la alte organe.
In timp ce in general drenajul limfatic a fost descris in asa fel incat sa arate ca leziunile unei zone particulare a stomacului urmeaza in general o directie data , este clar ca aceasta nu este o regula invariabila si ca in cazul blocajului limfatic precoce al caii normale, drenajul se poate face intr-o directie diferita realizand o extensie a blocajului limfatic retrograd.
Reteaua limfatica bogata a stomacului face mai dificila prezicerea exacta a raspandirii limfatice a tumorii decat, de exemplu, in cancerul colo-rectal.
Observatia ca leziunile din partea inferioara a stomacului nu implica de obicei limfaticele lantului splenic sau nu se extind superior catre esofag a ajutat sa se determine ca procedeul de electie pentru leziunile gastrice inferioare nu este gastrectomia totala si ca splenectomia de rutina nu este indicata pentru leziunile antrale.
Odata ce o tumora s-a raspandit dincolo de limfaticele adiacente, implicarea limfatica se poate extinde, de-a lungul aortei, prin ductul toracic la nodulii cervicali sau supraclaviculari (Virchow- Troisier).
Se mai poate realiza o raspandire retrograda si catre alte zone intraperitoneale, incluzand implantarea directa in pelvis.
ANATOMO-PATOLOGIA CANCERULUI GASTRIC
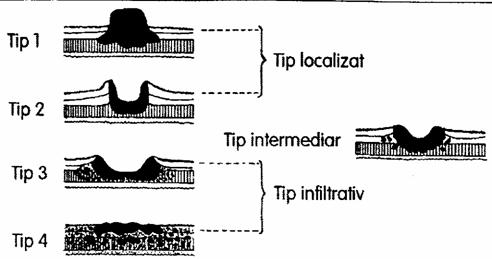
Neoplasmul gastric este, in general, unifocal, exceptional intalnindu-se focare multiple, de proliferare maligna, concomitenta la nivelul stomacului. El variaza ca forma, marime si consistenta. Aspectul macroscopic este diferit, fiind descrise urmatoarele trei aspecte clasice: vegetant, ulcerat si infiltrativ.
In forma vegetanta tumora se dezvolta intralumenal luind aspect conopidiform. Frecvent, tumora se ulcereaza central. Pe suprafata organului se remarca o zona de retractie rigida, de culoare albicioasa. La palpare formatiunea este dura, rigida, cartonata, imprecis delimitata, cu margini care se pierd in peretele gastric. Suprafata formatiunii este neregulata, burjonata , cu zone de ulceratie necrobiotica, cu fund inegal colorat, rosu-gri. Aspectul general al formatiunii poate fi echimotic sau gri- albicios. Poate atinge dimensiuni foarte mari, fara invazie intramurala sau metastaze, tumorile fiind histologic foarte bine diferentiate. Dupa conceptia europeana aceste tumori provin din degenerarea mucoasei cu metaplazia intestinala.
Cancerul ulcerat are margini neregulate, reliefate, iar zona centrala excavata, acoperita de resturi necrotice. Peretii craterului sunt rigizi, de aspect mamelonat si formeaza zona de extensie a tumorii. Infiltrarea peretului gastric din vecinatate duce la desfiintarea pliurilor mucoasei. Craterul, extinzandu-se si in profunzime, poate perfora peretele stomacului.
Cancerul infiltrativ, mai ales sub forma de schir,, genereaza o duritate lemnoasa a peretului gastric. Initial localizata, neoplazia are tendinta, mai ales in regiunea pilorica, sa devina circumferentiala, transformand antrul intr-un canal tortuos si inextensibil. Linita plastica este o forma particulara de neoplasm infiltrativ schiros, care duce la fibroza difuza si totala a peretilor gastrici.Stomacul este transformat intr0un tub de consistenta ferma, rigid. Mucoasa este puternic edematiata, ingrosata, cutata si intim atasata de submucoasa; musculoasa este hipertrofiata; nu exista o tumora sau o ulceratie evidenta.
Cancerul ulcero-infiltrativ este o forma tumorala mixta.
Microscopic, neoplasmul gastric poate prezenta, in principal urmatoarele tipuri:
- carcinomul - cu punct de plecare tesutul epitelial;
- sarcomul - forma de proliferare maligna a tesutului conjunctiv;
- leiomiosarcomul - tumora maligna de origine musculara;
- limforeticulosarcomul - tumora maligna a tesutului limforeticular.
- angiosarcomul - cu punct de plecare in tesutul vascular din peretele gastric.
Carcinomul cunoaste urmatoarele diferentieri microscopice:
- adenocarcinomul ( tumoara epitelului glandular) poate avea structura tubulara, acinoasa sau papilara.O forma particulara o reprezinta adenocarcinomul mucinos, in care histologic apar glande dilatate, pline de mucina sau celule epiteliale izolate si | sau grupate, inglobate intr-o masa mucoida; reprezinta forma cea mai frecventa.
- carcinomul cu celule in forma de " inel cu pecete " este format din celule rotunde cu nucleu excentric si citoplasma vacuolara, bogata in mucus care infiltreza in mod difuz peretele gastric.
- carcinomul anaplazic ( solid) este alcatuit histologic din celule epiteliale maligne, ce formeaza o masa compacta in care se mai gasesc rare celule cu dispozitie glandulara.
- carcinomul schiros prezinta celule tumorale epiteliale dispuse in siruri subtiri intr-o stroma conjunctiva.
- carcinomul adeno- scuamos este o forma in care exista o implicare de structuri adeno- carcinomatoase epidermoide;
carcinomul epidermoid este forma de tumora epiteliala in care celulele maligne sunt asemanatoare celor dintr-un epiteliu stratificat pavimentos.Des, exista si mici focare de adenocarcinom
( adeno- acantom);
- carcinomul nediferentiat este format din celule epiteliale maligne ce au caractere nediferentiate;
- carcino-sarcomul este o forma extrem de rara, ce cuprinde elemente maligne epiteliale, asociate cu celule conjunctive.
In functie de nivelul pana la care se extinde proliferarea carcinoamele gastice pot fi apreciate microscopic astfel:
- carcinom " in situ", in care proliferarea epiteliala maligna este dezvoltata strict intraepitelial, fara depasirea membranei bazale;
- carcinom "intramucos", la care proliferarea maligna infiltreaza infiltreaza lamina propria, limitandu-se la mucoasa (nu depaseste "muscularis mucosae" ).
- carcinom cu "extensie superficiala " in care proliferarea maligna prezinta o extensie laterala, in special in mucoasa si patura superficiala a submucoasei;
Sarcomul gastric este intalnit sub urmatoarele aspecte histologice:
limfosarcomul, care are ca punct de plecare celulele limfoblastice si care genereaza mari zone de necroza;
limforeticulosarcomul - tumora ce poseda o mare capacitate mitotica;
fibrosarcomul constituit din celule tumorale de tip fibroblastic si o cantitate variabila de colagen sau reticulina;
liposarcomul este caracterizat de lipoblaste si lipocite, de marimi si forme diferite cu continut gras variabil,nuclei voluminosi, cu numeroase atipii si monstruozitati;
limfogranulomatoza maligna se prezinta ca un amestec de celule tumorale ( Reed Sternberg ) de aspect mononuclear, talie mare, nuclei monstruosi, cu nucleoli mari eozinofili si celule inflamatorii.
CLASIFICARI CU VALOARE PROGNOSTICA
Lauren si Jarvi, 1965, propun o clasificare ce cuprinde marea majoritate (85 % ) din tumorile gastrice impartindu-le in doua tipuri principale:
- tipul intestinal, cel mai frecvent se dezvolta pe fondul unei metaplazii intestinale. Este o tumora diferentiata cu aranjament glandular, formata din celule asemanatoare celulelor intestinale. Tumora apare mai frecvent la barbati, la varsta mai inaintata si are o supravietuire mai buna.
- tipul difuz, este o tumora mai putin diferentiata, fara aranjament glandular, care se dezvolta din mucoasa gastrica obisnuita. Este compusa din celule rotunde, libere, nediferentiate sau mucosecretante. Este slab delimitata, fara reactie in corion. Lipsa de coeziune a celulelor tumorale este evidenta,explicand metastazarea precoce. Tumora apare mai frecvent la tineri si femei si are un prognostic mai grav.
Ming ( 1977) propune doua denumiri bazate pe caracterul proliferarii tumorale:tipul expansiv - cu o supravietuire de 24% la 5 ani si tipul infiltrativ - cu o supravituire de numai 9% la 5 ani.
Evaluarea agresivitatii tumorale utilizand drept criterii gradul de anaplzie celulara si numarul mitoze adus la adoptarea urmatorului sistem de grading elaborat de Broders si recomandat de UICC (1982 ) (43);
G1 - gr. I. -arhitectura glandulara pastrata ( grad crescut de diferentiere )
G2 - gr.II.- arhitectura glandulara,rara, cu numeroase zone nediferentiate (grad mediu de diferentiere);
G3 - gr.III.- proliferare celulara difuza, fara nici o structura glandulara, grad scazut de diferentiere;
Gx - grad de diferentiere imposipil de evaluat.
Formele cele mai agresive sunt cele cu grad scazut de diferentiere histologica. Exista o relatie intre variatiile aspectului macroscopic si gradele histologice, astfel linita plastica se coreleaza intotdeauna cu celule foarte nediferentiate, iar cancerul polipoid aproape intotdeauna prezinta celule diferentiate. Forma ulcerativa are o situatie intermediara.
CANCERUL SUPERFICIAL
AL STOMACULUI
Cunoscut inca de la 1939 Gutman sub numele de cancer incipient, notiunea a fost descrisa de autorii englezi ca " early gastric carcinoma ".
Cancerul gastric incipient presupune numai interesarea mucoasei (cancer intramucos sau cancer "in situ") si cel mult atingerea partiala a submucoasei, fara prezenta de noduli limfatici metastazanti.
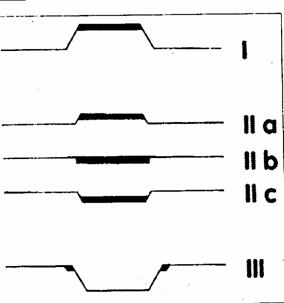
Aceasta forma de cancer se prezinta macroscopic ca o ulceratie superficiala, neregulata, cu tendinta la extindere. Aspectele endoscopice ale cancerelor incipiente au fost codificate si clasificate de Asociatia Endoscopistilor Japonezi dupa cum urmeaza :
- tipul I (exofitic) -forma proliferativa - se prezinta ca o formatiune polipoida de dimensiuni si forme diferite, are baza larga de implantare, putand fi sferica, emisferica, rotunda sau ovalara. Poate avea cativa milimetri sau 1-3 cm. Suprafata este mai frecvent neregulata, muriforma, conopidiforma, cerebriforma,dupa marimea neregularitatilor de suprafata.
- tipul IIa (superficial) - este forma protuziva, dar mai plata, cu inaltimea sub 1cm, are baza larga, cu intindere de 1-2 cm cu suprafata usor neregulata, chiar cu mici ulceratii superficiale pe zona elevata. Culoarea este rosie aprinsa, mai intens colorata ca mucoasa normala din jur.
- tipul IIb (exulcerat ) - cel mai rar intalnit (5%), dar si cel mai greu de diagnostificat. Se prezinta ca o forma infiltrativa,pura ,superficial plata,fara sa determine modificari de relief, ci doar de culoare. Leziunea are o nuanta mai inchisa de rosu, este fara luciu si poate prezenta mici neregularitati sau chiar eroziuni superficiale. Dimensiunile pot fi de 1 pana la 2 cm.
- tipul IIc - superficial excavat, se prezinta ca mici ulceratii superficiale, cu profunzime mica, de cativa mm, de forma rotunda, ovalara, triunghiulara, patrata.Suprafata poate fi denudata sau acoperite cu membrane de fibrina. Marginile pot fi netede sau dintate neregulat. Cand sunt prezente, pliurile sunt efilate sau ingrosate, terminandu-se in maciuca, au mici intreruperi, se opresc la distanta de leziune.
- tipul III (escavat) -se deosebeste de tipul IIc doar prin profunzimea leziunii si prin faptul ca procesul neoplazic este localizat in buza leziunii si nu in craterul acestuia
CANCERUL GASTRIC AVANSAT
Se considera orice cancer care, in profunzime, a depasit musculatura mucoasei.Poate prezenta o foarte mare varietate de forme, dimensiuni si profunzimi. Cancerele mici, localizate, fara metastaze ganglionare sunt considerate avansate daca au strapuns musculatura mucoasei, ca si un schirus care prinde intreg stomacul si are determinari ganglionare si viscerale.
Clasificarea lui Borrman deosebeste patru tipuri de cancere avansate:
- tipul I proliferativ (exofitic, protruziv ) se prezinta sub aspectul unor excrescente de diferite dimensiuni (cm.), de culoare albicioasa, cenusie, sau rosu aprins. Tumora este de obicei unica, neregulata, conopidiforma, polilobata si numai uneori suprafata este neteda. Prin transparenta se observa zone mai inchise la culoare sau chiar ulceratii alb-cenusii la suprafata tumorii.
- tipul II (ulcerat) se prezinta ca un ulcer cu margini elevate si infiltrate, cu mici nodozitati, dar cu delimitare neta fata de mucoasa din jur, realizand aspectul de farfurie sau chiuveta. Craterul este murdar, cu chiaguri si membrane fibrohematice. Dimensiunile sunt mari de 3-5 cm.
- tipul III (forma de ulcer pe proces infiltrativ) - se prezinta la examenul endoscopic sub aspectul mucoasei infiltrate, congestionate, elevate si friabile,pe care se gaseste un ulcer neregulat,profund, murdar cu sfaceluri. Dimensiunile sunt mari (cm.).
- tipul IV (forma infiltrativa) - se prezinta sub aspectul pliurilor gastrice mari, ingrosate, rigide, de culoare rosu aprins, contrastand cu mucoasa din jur, friabile la biopsie, cu ulceratii pe suprafata.
CUNOSTINTE ACTUALE DESPRE CARCINOGENEZA GASTRICA
Transformarea unei celule normale in celula neoplazica evolueaza dupa urmatoarele trei faze:
- initierea - este o alterare permanenta a informatiei genetice a celulei prin mutatie. Mutatia nu conduce in mod obligatoriu la cancer, dar reprezinta un risc potential de neoplazie.
- promovarea - poate fi un mecanism foarte lent, putand evolua de la 10 la 30 de ani. Este vorba de un mecanism, in mod potential, reversibil, ce favorizeaza transformarea si cresterea tumorala. Leziunile preneoplazice sunt determinate de evolutia celulelor initiate.
- progresia - este stadiul ultim in care se dezvolta si se multiplica celulelel numite canceroase determinand cancerul " in situ " ce va invada progresiv toata mucoasa, submucoasa, musculoasa si seroasa.
O singura celula canceroasa, cu un diametru de aproximativ 10 microni, daca continua sa supravietuiasca, dupa 23 diviziuni devine o tumora de 2mm diametru. Pana la aceasta dimensiune, tumora poate fi cu usurinta continuta la nivelul mucoasei gastrice, in profunzimea ei. Cand carcinomul creste peste aceasta dimensiune este probabil ca el sa apara la suprafata mucoasei si sa se imprastie orizontal. Dupa ce acest punct, o microtumora de 2 mm diametru are nevoie de numai 7 diviziuni pentru a ajunge la un diametru de 3 cm.
Cancerul gastric uman nu se dezvolta in mod general de la aparitia unei celule canceroase in mucoasa gastrica. Atata timp cat mucoasa gastrica ramane normala sau intr-o conditie normala de atrofie, sau intestinalizare, celula canceroasa se va descuama neconstituindu-se intr-un carcinom.
Initierea celula normala ADN
leziunea de ADN
Promovarea celula initiata Reparatie
leziune precanceroasa Remisiune spontana
(factor de inhibitie
antipromotor )
Progresia Cancer Regresia Inhibitia
In anii 1970 numeroase cercetari au incriminat rolul nitritilor, nitratilor si derivatilor nitrozati ca si promotori ai cancerului gastric.
Din anii 1980 studii au fost mai degraba purtate asupra analizei comportamentului alimentar si evolutiei sale in cursul secolului. Acestea au permis a determina rolul agentilor iritanti pentru mucoasa susceptibili de a favoriza toxicitatea derivatilor nitrozati si a preciza rolul protector ( sau inhibitor ) al unor alimente in carcinogeneza gastrica.
Punerea in evidenta a rolului bacilului Helicobacter pylori este inca de data mai recenta. Correa a fost primul care ce a propus in 1975 o schema a carcinogenezei gastrice la om, schema completata in 1982. Aceasta schema a fost stabilita in lumina datelor experimentale, dupa observarea istoriei naturale a cancerului gastric, scaderea incidentei sale, modificarile regimurilor alimentare (mai bogate in legume verzi) si expunerea crescanda la nitrati prin utilizarea majora a ingrasamintelor pentru agricultura si cresterea animalelor.
Adenocarcinomul gastric, in special de tip intestinal, ar putea fi desavarsirea unei serii de mutatii si de transformari celulare, survenind din primii ani de viata sub actiunea agentilor toxici.
Prima etapa ar fi datorata unor inflamatii a mucoasei gastrice afectand bariera mucoasa si facand posibila atingerea celulelor glandulare de catre agentii toxici. Factorii iritanti, considerati ca si initatori, ai modificarilor celulare ar fi sarea si mai recent incriminant H pylori.
In 1991, 3 studii efectuate in locuri diferite (Anglia, California, Hawai.)asupra asociatiei dintre infectia cu H pylori si cancerul gastric au condus la acelasi rezultat, anume ca un subiect infectat are de 9 ori mai multe sanse de a dezvolta un cancer gastric 15 ani mai tarziu, in comparatie cu un subiect neinfectat. Acest risc este la fel de ridicat ca si cel de cancer hefatic in caz de infectie prin virusul hepatitei B. Recent, in Finlanda, s-a observat ca prevalenta in functie de varsta a gastritei nonatrofice (92% datorata cu H pylori ) si atrofica ( 86% datorata infectiei cu H pylori ) a diminuat semnificativ intre 1977 si 1992. Aceasta diminuare a fost in intregime paralela cu scaderea cancerului gastric in aceasta tara in aceeasi perioada. Un efect cohorta a fost regasit, indicand ca infectia se produce probabil in copilarie.
Datele epidimiologice mentionate constituie o baza solida pentru a face din H pylori un element promotor al cancerului gastric,astfel ca in Anglia s-a calculat ca tinand cont de mortalitatea datorata cancerului si complicatiilor ulcerului, o persoana din 20 ar muri datorita lui H pylori.
Refluxul biliar altereaza mucusul gastric facand mucoasa gastrica mai sensibila la agentii carcinogeni.Intr-o urmatoare etapa dezvoltarea gastritei cronice prin atrofie glandulara, precum si hipoclorhidria si ridicarea ph-ului ce rezulta din aceasta, ar favoriza proliferarea bacterilor anaerobe care datorita enzimelor ductaze ar accelera formarea de nitriti si de derivati nitrozati toxici. Acesti derivati nitrozati ar fi responsabili de mutatii si de transformari celulare aflate la originea dezvoltarii leziunilor preneoplazice, metaplazia intestinala si displazia evoluand de o maniera ineluctabila catre cancerul gastric. Acest proces s-ar derula pe o perioada medie de 25 de ani.
CARCINOGENEZA GASTRICA DUPA SCHEMA CORREA
Regim alimentar Cavitatea gastrica Mucoasa
gastrica
Normala
Initiatori iritanti Gastrita superficia NaCl, H pylori
Deficit nutritional
proteine, vitamine (A, C) Gastrita
atrofica
Ridicarea pH
Proliferarea bacteriana
NO3 ( aport exogen ) Nitriti NO2
Deficit de antioxidanti Metaplazie
(vitamina C, beta- caroten) intestinala tipI,II,III.
DISPLAZIE usoara,
severa
CARCINOM 'IN SITU'
INVAZIE
PROBLEME DE DIAGNOSTIC CLINIC PRECOCE IN CANCERUL GASTRIC
Activitatea clinica sta inca la baza oricarei forme de medicina profilactica si diadnosticul clinic este oetapa premergatoare obligatorie a diagnosticului de certitudine care este investigational.
Diagnosticul clinic al cancerului gastric incipient este un diagnostic de suspiciune care trebuie confirmat anatomic. Ca orice boala, CGS(cancer gastric superficial) are un stadiu lezional asimptomatic si un stadiu lezional, manifest clinic.Bolnavul se adreseaza medicului pentru suferinta clinica si acesta va trebui sa evoce neaparat diagnosticul de suspiciune de CGS, urmand sa-l confirme sau sa-l infirme.Diagnosticul clinic ramane util pentru ca el reprezinta prima etapa si numai intamplator se face diagnosticul de CGS prin examinare radioendoscopica intreprinsa pentru alte boli.
Diagnosticul tardiv al cancerului gastric in stadiu avansat nu se datoreste atat bolii cat incompetentei si omisiunii medicale, pentru ca nu se evoca suspiciunea de cancer gastric, sau lipsei de educatie sanitara a populatiei care se adreseaza tardiv la consultatie.
Pentru o valorificare maxima a clinicii s-ar cere de fapt doua conditii: "o anamneza atenta la bolnavii inteligenti".
Proportia mare a cazurilor latente face ca simptomatologia clinica sa aduca o contributie modesta la cunoasterea unui cancer gastric incipient, ce poate fi orice ca expresie clinica.Discretia simptomelor, latenta lor, ca si polimorfismul clinic, constitue tot atatia factori de confuzie.
Revista capitolelor de cancer gastric a multora din tratatele aparute in ultimii 20 de ani ne releva o absenta a specificitatii simptomatologiei, prezentandu-se urmatoarele acuze: durere epigastrica si abdominala, greturi, varsaturi, plenitudine gastrica, anorexie, scadere ponderala, clapotaj, hematemeza, eructatii, melena , paloare;
Nici unul dintre aceste simptome nu este patognomonic pentru cancerul gastric, orice leziune gastrica poate la un moment dat sa imite simptomele unui cancer gastric.Semnele majore enuntata de unele statistici sunt o masa palpabila de 2|5 din pacienti, ascita, adenopatie superficiala, icter - ceea ce sugereaza ca boala devenit invaziva inainte ca bolnavul sa solicite ajutorul medical. Unele simptome specifice prezentate pot sugera aparitia deja a complicatiilor in unele cazuri.Spre exemplu, pacientii cu greata si varsaturi persistente indicand ocluzia intestinala, pot prezenta aceste simptome ca fiind asociate cancerului gastric.In cazul metastazelor limfo-ganglionare la distanta se poate decela la examenul clinic o adenopatie supraclaviculara (Semnul Virchow-Troisier), axilar stanga sau periombilicala.Aceste semne trebuie cautate cu asiduitate atata timp cat prezenta lor permite un diagnostic histologic simplu al pacientilor prin biopsia ganglionilor respectivi.
Hepatomegalia ferma, neteda sau nodulara se poate evidentia ca un indicator al metastazelor hepatice, iar ocluzie rectala poate fi data de o metastaza a fundului de sac Douglas. Sindroamele paraneoplazice in adenocarcinoamele gastrice sunt rare.Cel mai frecvent se poate intilni asocierea cu acanthozis nigricans- bolnavii prezentand leziuni hipertrofice pigmentate ale pielii, in special la nivelul axilelor, asociate cu intoleranta la glucoza.
In prezenta oricarui caz de suferinta gastrica ce nu dispare in cateva saptamani, medicul examinator trebuie sa se gandeasca la posibilitatea unui carcinom gastric.Chiar daca acuzele sunt minore, starea generala este buna, palparea,VSH si hemograma sunt normale, iar aciditatea gastrica este prezenta nu va exista nici un motiv de abtinere pentru efectuarea unei examinari gastroscopice sau radiologice.Absenta acuzelor nu exclude un carcinom.
Un exemplu radiologic ce diagnoticheaza o "gastrita" nu poate fi credibil, iar un ulcer gastric declarat in mod cert benign, dupa o singura examinare, constituie adeseori o eroare. Pentru fiecare ulcer gastric, sau pentru orice modificare radiologica, examinatorul trebuie sa recomande o gastroscopie cu biopsie.
Valorile crescute ale aciditatii gastrice nu exclud un carcinom, de aceea in efectuarea diagnosticului diferential nu se tine cont de acest criteriu.Examenul citologic este recomandabil a se efectua de un citolog experimentat, cel cu mai putina experienta inselandu-se adeseori.
Controlul ulcerului nu se restrange doar la examenul radiologic ci se recomanda gastroscopia la 4 saptamani de tratament, iar daca nu se vindeca, aceasta se va repeta tot la 2-3 saptamani, cu practicarea biopsiilor de fiecare data.Chiar daca biopsia este negativa se recomanda rezectia intr-un ulcer gastric fara tendinta de vindecare dupa 6 saptamani de tratament sau nevindecat dupa inca 3 luni.
Precancerozele se pastreaza sub control, polipii gastrici care cresc se recomanda a fi extirpati, iar anemiei pelvicioase I se va acorda o observatie atenta.
Ne gasim in prezent in punctul de trecere de la strategia clasica de diagnostic, cea de tip pasiv, bazata pe explorarea bolnavului declarat, care se adreseaza medicului, si strategia moderna de tip activ, care-si propune detectarea cancerului gastric la grupele populationale cu risc.Principalul criteriu de apreciere privind eficienta diagnosticului precoce este rata supravietuirii dupa interventia chirurgicala.In cazul primului model esecurile sunt lamentabile, cifra inoperabilitatii este foarte mare, iar supravietuirea dupa 5 ani oscileaza intre 20-40%, in cazul unor tratamente postoperatorii adecvate. Al doilea model confirma tot mai mult realitatea vindecarii;supravietuirea la 5 ani in proportie de peste 90%, in localizarea intramucoasa. Este modelul impus prin experienta japoneza bazat pe screening-ul populatiei.
O restrictie insemnata pentru screeningul de masa este absenta testului preliminar care sa fie repetabil, ieftin, selectiv, senzitiv, specific, acceptabil si cu o buna valoare predictiva. Din aceste motive ar trebui urmarite recomandarile modelului japonez pentru o radiografie anuala sau|si o examinare cu gastrocamera, urmata de endoscopie cu citilogie si biopsie in cazurile suspecte.
Procedeele de screening utilizate, chiar daca sunt demne de incredere, sunt invazive, sunt acceptate cu usurinta si nu sunt usor repetabile.Chiar si in Japonia, Hiramaya, analizand raportul cost|beneficiu in contextul programelor de screening spune : " cu scopul de a face programul de screening eficient, este foarte important a se delimita cu maxima precizie grupurile cu risc crescut de cancer gastric si a se concentra screeningul pe astfel de grupuri."
FORME CLINICE
Cancerul cardiei reprezinta 20% din cancerele gastrice, dupa unele statistici si are ca sindrom revelator disfagia.
Cancerul superficial sau mucoeroziv , desi cunoscut din ce in ce mai mult gratie avantului endoscopiei, nu reprezinta decat 15% din cancerele diagnosticate fiind pus in evidenta in fata durerilor epigastrice si mai ales prin supravegherea endoscopica regulata a subiectilor cu risc crescut.
Cancerul antropiloric reprezinta majoritatea localizarilor si se manifesta prin varsaturi.
Linita gastrica (5%) este un cancer infiltrant, ce poate atinge in intregime sau in parte stomacul, cel mai frecvent regiunea antropilorica.
Limfoamele gastrice reprezinta 3% din cancerele gastrice si localizarea digestiva cea mai frecventa a limfoamelor.
APORTUL EXAMENULUI RADIOLOGIC IN DIAGNOSTICUL OPTIMIZAT AL CANCERULUI GASTRIC
Avind in vedere succesele diagnostice si terapeutice obtinute de autorii japonezi in fazele timpurii ale cancerului gastric, pentru radio‑diagnostic sint importante asa numitul 'precancer morfologic' si 'cancerul preclinic'.
Precancerul morfologic, starile precanceroase, precancerozele sau displaziile mucoasei gastrice ‑ sint termeni care presupun existenta unor modificari histologice ale mucoasei gastrice, greu de deosebit de aspectele normale (leziuni de gastrita atrofica, metaplazia intestinala a mucoasei gastrice, adenoame bazofile, microchiste mucoide) ce nu reprezinta, in mod obligatoriu cauza cancerului gastric ci numai conditii favorizante pentru aparitia neoplasmului.
Perioada situata intre precancerul morfologic si inceputul invadarii ‑ perioada neoplasmului in situ, cu ruperea membranei bazale glandulare si constituirea cancerului intramucos este perioada cancerului gastric timpuriu posibil evidentiabila radiologic si mai utila faza a neoplasmului gastric. Cointeresarea musculaturii proprii a organului si chiar invadarea seroasei inaugureaza sfirsitul perioadei utile a neoplasmului si debutul variatelor aspecte radio‑clinice ale cancerului gastric avansat.
Pentru explicarea aspectelor radiologice aflate in evolutie doua caracteristici histologice au o importanta deosebita:
‑ dezvoltarea inegala a procesului neoplazic, preponderent in suprafata mucoasei si intragastric, si mai putin in grosimea peretelui ‑ sau invadarea predominanta spre seroasa si in masura redusa intragastric. In primul caz radiodiagnosticianul va utiliza cu precadere semenele radiologice morfofunnctionale directe ( evidentiabile la suprafata mucaosei intragastrice), iar in al doilea caz se vor folosi elemente de semiologie radiografica, morfofunctionala indirecte, induse reflex de la nivelul procesului neoplazic intraparietal.
‑ declansarea unei importante reactii inflamatorii asociate
cu o reactie de aparare ‑ reparare din partea organismului cu
modificari ale mucoasei (marita de volum, cu pliuri largi, neregulate, uneori distorsionate, luind aspecte monstruoase).
Ansamblul complex al reactiilor periferice ale tumorii nueste patognomonic pentru cancer, putind insoti gastropatiile cronice, ulcerele benigne, tumorile benigne. Reactia tesutului fibros si elastic subiacent produce scurtarea peretelui gastric in acea regiune, cu denivelare in interiorul cavitatii gastrice
‑ formarea incastrarilor, rigiditatilor segmentare, retractiei scleroase, drapajul marii curburi si al peretilor stomacului, pliul rigid, incizuri ale marii curburi.
Radiografiile de ansamblu si seriate ale stomacului pot fi obtinute prin trei tehnici radiologice esentiale: radiografia gastrica in strat subtire (mucografia), radiografia gastrica in repletiune totala, si radiografia in dublu contrast.
Radiografia gastrica in strat subtire se realizeaza cu ajutorul compresiunii dozate sau postural cu ajutorul decubitelor si cauta sa puna in evidenta cele mai mici modificari ale mucoasei stomacului in evolutia cancerului gastric timpuriu.
Radiografia gastrica prin repletiune totala este importanta pentru depistarea rigiditatilor segmentare si a peristaltismului asimetric.
Metodele speciale si specializate constau in metoda dublului
contrast, a poligrafiilor prin utilizarea modificarilor de comportament (prinperan, buscopan, scobutil compus).
Investigatia radiologica in strat subtire poate evidentia doua categorii de semne radiologice in evolutia cancerului gastric timpuriu.
- aspecte radiologice morfologic constituite la suprafata mucoasei intracavitare
‑ eroziuni superficiale, discrete, discrete infiltratii ale pliurilor, plaje de atrofie mucoasa, vegetatii de diferite marimi (modificari vizualizate si fibroscopic si piesa de exereza).
‑ aspecte radiologice morfofunctionale realizate si intretinute indirect de scleroza din submucoasa ‑ scurtari ale micii curburi orizontale, aspecte variate ale pliului rigid, drapajul marii curburi, incizuri izolate sau multiple ale portiunii prepilorice a marii curburi antrale. Aceste modificari morfofunctionale ale suprafetei gastrice intracavitare sint inconstant vizibile la examenul fibroscopic (apar si dispar sub insuflatie), sau nu pot fi vizibile endoscopic si nici la examenul intraoperator sub anestezie generala.
Radioscopia gastrica este o metoda de investigatie pur informativa, fara nici o valoare definitiv diagnostica.
Radiodiagnosticianul nu poate preciza cu exactitate daca diagnosticul sau se refera la o stare precanceroasa, leziune neoplazica strict intramucoasa sau submucoasa, etc., dar el are obligatia imperioasa sa specifice ca se afla intr‑o perioada timpurie a cancerului gastric. Solutia practica pentru aprecierea fazei evolutiv‑histologice a neoplasmului ar fi practicarea activa a corespondentelor radio‑anatomo‑histologice. Aceste corespondente dau radiologului posibilitatea sa observa deseori discordanta intre aspectul radiologic si aspectul macroscopic intraoperator, datorita zgomotoaselor modificari functional inflamatorii, indirecte si nespecifice, in timp ce procesul neoplazic propriu‑zis evolueaza intraparietal.
Semiologia radiologica a cancerului gastric timpuriu
Forma infiltranta se caracterizeaza radiologic prin rigiditatea segmentara care poate fi limitata sau extinsa , inraport cu extinderea infiltratiei neoplazice. Este comparata cu o'scindura pe valuri', in raport cu decubitele si peristaltismul.
Rigiditatea segmentara poate merge pina la forma de stomac ca un tub rigid cu aspect de 'tabla ondulata'. Formele infiltrante trebuiesc diferentiate de rigiditatile peretelui gastric ce survin in urma vindecarii unor ulcere gastrice beninge, de fibrozele antrale consecutive gastritelor profunde, reactii antrale ce insotesc ulcerele duodenale, stari de fibroza retractila dupa ingerarea de substante caustice, perigastrite, compresiuni si refulari extrinseci.
Forma ulcerata se prezinta sub forma nisei ale carei caractere de malignitate in privinta diagnosticului diferential cu ulcerul gastric sint reprezentate prin dimensiuni, fiind adeseori mai mare de 3 cm, cu contur neregulat, localizare pe zonele de electie a cancerului gastric si opacifiere neomogena.
Pliurile mucoasei apar amputate prin infiltratie neoplazica, unghiul gastric se deschide si devine obtuz. Nisa maligna se descrie ca nisa in platou, nisa incastrata, nisa pe fond plat sau nisa 'in lacuna', in functie de localizarea acesteia in raport cu curbura gastrica. Nisele sint marginite adesea de pinteni si semitonuri maligne.
Forma vegetanta se manifesta radiologic sub forma unor imagini lacunare, de diferite marimi, multiple sau unice, marginite de pinteni si semitonuri maligne.
Semnele radiologice realizate de dublul contrast al stomacului se rezuma la mici nise (leziuni escapate sau subdenivelari), mici imagini lacunare, cu contur regulat sau neregulat (leziuni foarte mici, vegetante sau leziuni supradeni‑velate), si pliuri convergente ‑ font de pliuri discret ingrosate si neregulate sau font de pliuri sterse sau subtiate, toate aceste aspecte radiologice cu un diametru de 1 cm.
APORTUL EXAMENULUI ENDOSCOPIC SI AL EXAMENULUIBIOPTIC IN DIAGNOSTICUL OPTIMIZAT AL CANCERULUI GASTRIC
S-a scurs mai mult de un secol de la primele incercari de gastroscopie temerare si modeste, handicapate de intoleranta bolnavilor din cauza rigiditatii tubului si de imaginiile discutabile din cauza problemelor tehnice de optica si iluminare. Cand spunem aceasta ne gandim la endoscoapele rigide folosite intre 1795-1932. Aparatul semiflexibil a lui Schindler si Wolf a marcat mult mai tarziu varsta clasica a endoscopiei descendente 1932-1958.
Destul de recent in 1958 Hirschowitze este cel ce demareaza epoca de aur a endoscopiei ca urmare a aplicarii unei idei cu adevarat epocale, cea a fibroscopiei.Flexibilitatea instrumentului si calibrul mic, perfectionarea tuturor sistemelor tehnice introduse in constructie au asigurat utilizarea larga si excelenta imaginii endoscopice. Cu aceasta conditie asistam in prezent la una din cele mai uimitoare explozii explorationiste in medicina, a doua dupa cea radiologica.
La ora actuala gastroenterologia nici nu ar fi posibila fara performantele endoscopiei proximale descendente si terminale ascendente.
Videoendoscoapele aparute in 1980 au capacitatea de a detecta imaginea si a o transforma in semnale electronice proiectate pe monitoriu avand posibilitatea de fotocinematografiere, depozitare pe "floppy disk'' si de inregistrare a datelor.
Ecoendoscopia asociaza un examen endoscopic unei explorari ecografice si s-a dezvoltat in special in ultimul deceniu fiind destinata predominant tractului digestiv si structurilor adiacente. Este folosita la stadializarea cancerelor gastrointestinale, a lifmoamelor gastrice, diagnosticul recidivelor locale de cancer dupa rezectie chirurgicala, explorarea pancreasului, a tumorilor din regiunea vateriana a unor eventuale fistule, abcese.
Dincolo de satisfactiile imediate ale unui diagnostic precoce fibroendoscopia digestiva superioara este o metoda necesara , dar nu si suficienta. Alaturi de examenul radiologic evidentiaza modificarile functionale si morfologice precizand sediul natura leziuni si urmarirea in timp a procesului patologic.Destul de frecvent se descopera leziuni fara manifestare clinica sau cu manifestari minore urmand un diagnostic precoce.
Cand spunem aceata ne putem gandi la " experienta japoneza" care a demonstrat cresterea ratei de supravietuire la 5 ani pana la aproape 90% in cancerele gastrice ceea ce a condus la idea unei gastroenterologii preventive.
Pe langa problematica oncologica, raman inca deschise multe domenii care prin endoscopie isi gasesc o solutionare optima. Ceea ce reprezinta de exemplu, "dispepsia Rx-negativa " din medicina inceputului de secol s-a dovedit in baza investigatilor endoscopice a reprezenta o diversitate de modificari, altfel pe deplin modificate.
Laserul este folosit la exereza tumorilor benigne maligne in scop paleativ permitand reduceri tumorale importante.
Polipectomia endoscopica s-a impus de asemenea ca o solutie excelenta, datorita minimei sale invazivitati, fiind folosita si in scop diagnostic pentru stabilirea tipului histologic al polipului; cu rol preventiv in cadrul polipilor adenomatosi stiind fiind faptul ca ei au tendinta de a degenera malign.
Rolul endoscopiei in diagnosticul bolilor gastrice este de a cauta leziuni acolo unde examenul radiologic este negativ, dar contextul clinic indica suspiciunea de neoplazie, sau ca sa precizeze considerate dubioase de catre radiolog.
Problema indicatiilor si a limitelor fibroscopiei este discutata din urmatoarele puncte de vedere:
‑ examenul fibroendoscopic este indicat pentru a verifica si completa examenul radiologic;
‑ daca investigatia fibroscopica este indicata numai bolnavilor cu aspecte radiologice anormale, in acest caz, examenul radiologic trebuie sa fie de inalta calitate;
‑ daca examinarea radiologica este superficiala si nerelevanta investigatia fibroscopica trebuie extinsa si la persoanele normale.
Pentru cresterea procentului de depistare a cancerelor timpurii, endoscopia va fi practicata in mod obligatoriu in urmatoarele situatii:
‑ in toate sindroamele dispeptice, indiferent de tipul dispepsiei, de durata acesteia si de sistematizarea ei si indiferent daca exista sau nu modificari radiologice corespunzatoare. In lipsa modificarilor radiologice trebuie sa existe suspiciunea unei neoplazii, iar in prezenta acestora (ulcer, modificari de relief de pliuri) examinarea se practica in scopul prelevarii din material biopsic pentru certitudinea substratului morfologic lezional;
‑ toate ulcerele gastrice, chiar daca evolueaza de ani de zile si au prezentat perioade de cicatrizare si daca sub tratament manifesta tendinta de inchidere, vor fi vazute endoscopic si biopsiate. Valorile chimismului gastric sint nesemnificative, cancerele incipiente evoluind in prezenta acidului HCl.
‑ bolnavii cu stare generala alterata, cu scadere ponderala, astenie sau anemie, chiar daca examenul radiologic nu evidentiaza nici o schimbare;
‑ hemoragiile digestive superioare, examinate in urgenta, pot oferi surpriza depistarii unui cancer incipient;
‑ situatiile cu risc crescut: anemiile pernicioase, aclorhidriile histamino‑refractare, rezectii gastrice mai vechi de 10 ani;
‑ polipii gastrici solitari vor fi extirpati endoscopic mai ales daca biopsia releva tipul de polip adenomatos care are tendinta de transformare maligna.
Datorita faptului ca aspectul endoscopic nu este totdeauna foarte caracteristic, iar in leziunile mici este lipsit de specificitate, biopsiile dirijate devin indispensabile. Ele trebuiesc sa fie numeroase, cel putin 10, iar randamentul de diagnostic creste o data cu multiplicarea lor.
Pentru un diagnostic precis al cancerului gastric examinarea endoscopica trebuie sa fie completa, minutioasa si insotita totdeauna de prelevari bipsice. Valoarea gastrofibroscopiei cu biopsie dirijata consta cu precadere in investigarea formelor ulcerate sau predominent vegetante, ea scazind considerabil in cadrul formelor infiltrante, mai mult sau mai putin denivelata sau fara nici omodificare a mucoasei diagnosticul fiind evident dar uneori dificil in cancerele superficiale.
Gastroscopia permite a viziona leziunea, a‑i preciza sediul si a se practica biopsiile ce vor permite a se avea o certitudine histologica, ca si periajul citologic in caz de zona dificil de atins cu pensa.
In cazul cancerului cardiei, endoscopia va fi sistematica, in cazul oricarei disfagii, punind diagnosticul gratie biopsiilor. Pentru cancerul superficial trebuie efectuata o biopsie minutioasa deoarece leziunile pot fi minime, de tip:
‑ polipoidoza,
‑ ulcer ‑ cancer (microcancer pe margini),
‑ anomalii minime ale mucoasei plane, cu schimbari de culoare sau/si cu aspect deplisat, eroziuni.
Marimea leziunii poate varia de la 3mm la mai mult de 4cm.
Examenul endoscopic al linitei poate revela uneori o mucoasa gastrica de aspect normal, dar mai frecvent anormal, de aspect ulcerat.
Colorantii vitali pot ghida locul imobil si rigid al peretelui gastric ‑ biopsiile fiind mai profunde si adeseori executate cu ansa diatermica.
Descoperirea unor ulceratii multiple si a unor pliuri mari polipoide presupune existenta unui lipom gastric ce va fi confirmat de efectuarea unor biopsii largi si profunde, dar adeseori diagnosticul nu este stabilit decit in urma interventiei chirurgicale.
Diagnosticul citologic in cancerul gastric
Odata cu dezvoltarea endoscopiei fibroscopice s‑au inregistrat progrese deosebite si in citodiagnosticul endoscopic ce utilizeaza urmatoarele metode:
‑ spalatura directa a leziunii directe cu solutii izotonice sau mucolitice;
‑ abraziunea directa cu perii de nylon, metoda preferata in majoritatea centrelor de endoscopie;
Materialul obtinut poate fi intins direct pe lame sau introdus in ser fiziologic si centrifugat. Tehnica relativ simpla permite efectuarea biopsiei concomitent cu recoltarea selectiva materialului pentru examen citologic din zonele suspecte. Cel mai important criteriu de malignitate este prezenta nucleilor voluminosi, cu cromatina grosolana si membrana nucleara, neregulata, ingrosata.
Acuratetea citodiagnosticului cancerului gastric in recoltarile endoscopice oscileaza in functie de metoda utilizata intre 81,8‑96%. Citologia este o metoda complementara biopsiei endoscopice, deosebit de utila in cazurile in care aceasta nu este realizabila tehnic.
ELEMENTE CLINICE SI PARACLINICE DE BILANT PREOPERATOR IN STADIALIZAREA CANCERULUI GASTRIC
In afara fixitatii tumorii la palpare, extinderea loco‑regionala este dificil de apreciat clinic in preoperator. Tuseele pelviene pot descoperi noduli ai fundului de sac Douglas sau un ovar marit.
Markerii tumorali nu au un interes diagnostic deosebit, dardozajul lor preoperatoriu va furniza o valoare de referinta pentru a supraveghea evolutia dupa tratament. CA‑19‑9 este mai interesant si mai valoros decit ACE (antigenul carcinoembrionar).
Echografia si scanner‑ul nu detecteaza decit adenopatiile voluminoase si vizualizeaza metastazele hepatice si ascita.
Metastazele hepatice apar sub forma nodulilor echogeni multipli, iar metastazele ganglionare (retroperitoneale ‑ganglionii celiaci) sint cele mai frecvent intilnite, alaturi de existenta unui epansament retroperitoneal.
Radiografia pulmonara descopera leziunile secundare sub forma unor 'baloane dezumflate' sau limfangita carcinomatoasa.
Echoendoscopia este singurul examen ce poate aprecia desprinderea parietala, dar rezultatele nu pot modifica atitudinea terapeutica, care este chirurgicala, chiar in cazul depasirii seroase. Ea permite vizualizarea extinderii esofagiene supradiafragmatice a tumorilor de cardia. Diagnosticul preoperatoriu al acestei extinderi submucoase scapind endoscopiei va indica o toracotomie si va evita neplacuta surpriza a unei transe de sectiune superioara invadata. Este examenul cel mai performant pentru detectarea adenopatiilor, chiar de talie mica, ce apar sub forma unor cercuri hipoechogene si permite indicarea unei chimioterapiei preoperatorii in cazul adenopatiei voluminoase (> 2cm).
Bilantul de teren sau de operabilitate este dat de urmatoarele date clinice: virsta, antecedente (cardiace, pulmonare, renale, cerebrale, HTA, diabet, etc), stare nutritionala,greutate, starea arteriala (puls) si venoasa (varice, flebite).
Examenele paraclinice complementare obligatorii sint: grupul sanguin, numaratoarea formulei sanguine (putindu‑se descoperi o anemie ce va trebui compensata), inonograma sanguina, uree, glicemie, creatinina, aglutinine neregulate, EKG, radiografie pulmonara.
Bilantul de extindere este cel mai sigur realizat in preoperatoriu prin examenul histologic extemporaneu al ganglionilor si tesuturilor suspecte.
Clasificarea extinderii tumorale de tip TNM oferite de
UICC.
Stadiul 0 Tis No Mo
Stadiul IA T1 No Mo
IB T1 N1 Mo
T2 No Mo
Stadiul IIIA T2 N2 Mo
T3 N1 Mo
T4 No Mo
Stadiul IIIB T3 N2 Mo
T4 N1 Mo
Stadiul IV T4 N2 Mo
orice T orice N M1
Extinderea in profunzime: T
Tis ‑ tumora nu poate fi evidentiata;
T1 ‑ invadarea mucoasei si a submucoasei;
T2 ‑ invadarea muscularei dincolo de submucoasa;
T3 ‑ invadarea seroasei;
T4 ‑ invadarea structurilor adiacente
Extinderea ganglionara: N
No ‑ fara metastaze limfatice regionale;
N1 ‑ metastaze limfatice proximale perigastrice
inferioare la 3 cm de tumora primitiva;
N2 ‑ metastaze limfatice distale superioare la 3 cm de la
tumora primitiva;
Extinderea generala: M
Mo ‑ fara metastaze;
M1 ‑ metastaze prezente.
PARTEA SPECIALA
Studiul special statistic din aceata lucrare prezinta experienta clinicii Chirurgie II a Spitalului Clinic Judetean pe operioada de 5 ani(1993-1997).
El cuprinde un lot de 106 pacienti diagnosticati cu cancer gastric internati in clinica in acest interval de timp.Culegerea datelor am realizat-o din studiul arhivelor clinicii si a serviciului de Oncologie.
Astfel am urmarit a obtine urmatoarele tipuri de informatii.
-date generale privind frecventa neoplaziei gastrice in judetul Constanta, varsta si sexul pacientilor internati.
-date clinice referitoare la existenta de conditii precanceroase in antecedente, intervalul diagnostic, simptomatologie.
-date diagnostice aduse de examenul radiologic, fibroscopic si echografic si observatii pe marginea echoendoscopiei.
Acest studiu este retrospectiv si din acest motiv prezinta imperfectiuni, atat in urmarirea pacientilor, cat si in obtinerea de informatii clinice si preoperatorii. Totusi numarul relativ crescut de pacienti permite o evaluare statistica interesanta a datelor ,precum si extragerea de concluzii referitoare la dezideratul imbunatatirii diagnosticului precoce in neoplazia gastrica.
FRECVENTA CANCERULUI GASTRIC LA NIVELUL JUDETULUI CONSTANTA
In evidenta serviciului de Oncologie au fost inregistrati toti bolnavii cu neoplasm gastric de pe raza judetului ,ceea ce permite calcularea incidentei maladiei. Astfel in anii 1993-1997 au fost inregistrati 492 pacienti din care 106 fost internati in clinica Chirurgie II.La o populatie a judetului Constanta in anul 1992 de 558044 locuitori rezulta o incidenta de 11,32 pentru 100000 de locuitori . Un procent destul de ridicat (33,3% ) este dat de cazurile ce au fost diagnosticate cu neoplazie gastrica cu putin timp inaintea decesului lor(sub o luna de zile).
Gruparea celor 106 pacienti internati in Clinica Chirurgie II,s-a realizat in functie de varsta si sexul acestora.
Am gasit o preponderenta net masculina cu 74 barbati si 32 femei,cu sex ratio de 2,31.
In ceea ce priveste varsta pacientilor varsta pacientilor ,varsta medie este de 62 de ani, extremele fiind de 24 si 82 ani., barbatii afectati fiind mai tineri decat femeile ,varsta medie la barbati fiind De 60,5 ani iar la femei fiind de 64,5.ani.tabael.
Gruparea pacientilor in functie de varsta arata ca gruparea cea mai afectata este decada a 6-a.Aceasta se incadreaza in tendinta generala de crestere a incidentei cazurilor dupa varsta de 50 ani, progresiv ,pentru ca sa atinga maximum la varsta de 60-70 ani
Varsta reprezinta si unul din factorii agravanti din punct de vedere al prognosticului vital prin terenul tarat, chiar si in afara neoplaziei,prin concomitenta bolilor degenerative cardiovasculare, pulmonare, care intuneca prognosticul interventiei chirurgicale prin cresterea riscului anestezic.
Existenta de conditii precanceroase nu poate fi precizata in examenul anamnestic al pacientilor,decat intr-un numar limitat de cazuri--18, in 88 de cazuri nementionandu-se ezistenta acestor conditii.
Astfel au fost mentionate:
-antecedente de gastrectomie partiala 4 cazuri
-ulcer gastric cronic 9 pacienti
-polipi gastrici 3 pacienti
-antecedente de gastrita cronica 2 cazuri.
16,95 % din pacienti au fost diagnosticati in antecedentele lor cu diverse stari clinice asociate cu un risc crescut de cancer gastric ,insa pentru majoritatea supravegherea radiologica sau endoscopica nu a fost sistematica.
Polipii adenomatosi , in special cei vilosi ,au un puternic potential de malignitate si ar trebui considerati ca si leziuni santinela pentru cancerul gastric.
Din cei 9 pacienti prezentand un ulcer gastric cronic sau gastita cronica,
Doar 4 au fost diagnosticati prin fibroscopie,beneficiind de mai mult de doua examene endoscopice cu practicare de biopsie, restul de 5 fiind diagnosticati radiologic si nefiind supravegheati dupa primul examen diagnostic.In ceea ce priveste degenerescenta ulcerului in cancer, aceasta face inca obiectul a numeroase discutii.Pentru unii autori faptulca frecventa cancerului este mai crescuta intr-o populatie de ulcerosi,in mod regulat urmariti ,este un argument in favoarea degenerescentei posibile a ulcerului;
Altii dimpotriva ,neaga transformarea maligna a ulcerului,gastrita cronica ce insoteste aproape intotdeuna maladia ulceroasa fiind considerata ca si conditie precanceroasa principala.
Au existat si 4 pacienti cu gastrectomie partiala practicate in urma cu 15-20 de ani pentru ulcer gastric.Incidenta cancerului pe bontul gastric ar depinde dupa unii autori de localizarea maladiei initiale, de tipul de continuitate digestiva restabilita ,altii insa neaga aceste corelatii afirmand ca varsta mai tanara a pacientului la care s-a practicat interventia ar determina un interval de survenire mai scurt.
Simptomul initial a putut fii precizat de 74 de pacienti, mai mult de jumatate din pacienti prezentand un simptom initial orientand catre aparatul digestiv inalt. 6 pacienti erau asimptomatici, neoplazia gastrica fiind descoperita in timpul supravegherii unei alte suferinte gastrice sau in bilantul unei anemii.
SIMPTOMUL INITIAL DE DEBUT
|
SIMPTOMELE |
NR.DE CAZURI |
PROCENTUL |
|
DURERI EPIGASTRICE | ||
|
SDR.ULCEROS TIPIC | ||
|
SCADERE PONDERALA | ||
|
ALTERAREA STARII GENERALE | ||
|
ASTENIE IZOLATA | ||
|
HEMATEMEZA | ||
|
DISFAGIE | ||
|
MELENA | ||
|
ANOREXIE | ||
|
TULB.DISPEPTICE | ||
|
PIROZIS | ||
|
SINDR.PERITONEAL | ||
|
ICTER | ||
|
GRETURI | ||
|
ASIMPTOMATICI |
Simptomatologia completa a putut fi stabilita pentru 98 de cazuri.
S-a observat o preponderenta a urmatoarelor simptome:
Scadere ponderala, dureri epigastrice,anorexie,astenie,prezenta unei mase abdominale, varsaturi, greturi.
DATE DIAGNOSTICE
EXAMENUL FIBROSCOPIC ESO-GASTRIC
Cancerul gastric este afectiunea fata de care endoscopia are cele mai mari responsabilitati caci prin utilizarea ei rationala , eficienta, procesul cancerelor ce pot beneficia de chirurgie creste semnificativ, in deosebi prin depistarea in faze in care dezvoltarea in profunzime nu depaseste musculara mucoasei.
Diagnosticul endoscopic difera in cancerul timpuriu fata de cel avansat. Cancerul gasrtic incipient este cancerul care nu depaseste musculara mucoasei. Pentru a putea afirma ca ne aflam in fata unui cancer timpuriu este absolut necesara examinarea piesei de rezectie caci profunzimea procesului neoplazic se poate stabili numai pe piesa de exeraza si nu pe materialul bioptic.
Pentru cresterea procesului de depistare a cancerelor incipiente endoscopia este indicata printre altele si in urgentele chirurgicale- in hemoragiile digestive de cauze necunoscute, in toate ulcerele gastrice chiar cu aspect radiologic tipic de ulcer benign.
Ulcerele gastrice vazute endoscopic vor fi in totdeauna biopsiate prin prelevari multiple din toata circumferinta si cu deosebire din zonele modificate.
Diagnosticul diferentiat al cancerului timpuriu:
|
TIPUL |
Diferentiere |
Modalitati |
IIIa IIbIIcIII |
Polipi benigni Cicatrici hipertrofice Eroziuni cronice Cicatrici hipertrofice Limfoame Eroziuni Ulcere Ulcere |
Biopsie +polipectomie Biopsie+urmarire Biopsie Biopsie+ urmarire Biopsie +interventie Biopsie Biopsie +urmarire Biopsie+urmarire+ Interventie |
Informatiile privitoare la acest examen sint precizate in
Dupa aspectul endoscopic al leziunii descrise pacientii au fost clasificati in trei categorii:
‑ fibroscopie pozitiva ‑ 68 cazuri ‑ 76,7%
‑ fibroscopie negativa ‑ 4 cazuri ‑ 7,1%
‑ fibroscopie indoielnica ‑ 25 cazuri ‑ 16,1%
Prelevarile biopsice practicate la 53 de pacienti au permis a se stabili diagnosticul la un numar de 48 de cazuri. Acest examen asociat cu biopsia a permis deci a se stabili diagnosticul in 85,7% din cazuri, in restul situatiilor diagnosticul fiind stabilit postoperator prin examenul piesei de exereza.
Cei 8 pacienti pentru care fibroscopia cu biopsie nu a permis diagnosticarea preoperatorie se repartizeaza astfel:
‑ 3 ulcere 'benigne' cu singerare, cu biopsii negative, interventia chirurgicala practicata pentru tratamentul ulcerelor a permis a se stabili diagnosticul in urma examenelor anatomo‑patologice ale pieselor de exereza;
‑ o linita gastrica diagnosticata in urma examenului baritat;
‑ un sindrom Malory Weis pentru care interventia chirurgicala practicata evidentiaza un cancer ulcerat;
‑ 3 pacienti cu fibroscopie normala, examenul baritat permitind de fiecare data a se suspiciona diagnosticul.
Pentru 6 pacienti, purtatori de leziuni evident maligne, la endoscopie, examenul biopsiilor a fost negativ. Doar in doua cazuri repetarea unei noi biopsii a permis obtinerea de prelevari pozitive, in celelalte cazuri diagnosticul stabilindu‑se postoperator.
Examenul radiologic eso‑gastroduodenal
97 de pacienti au beneficiat de acest examen, acestia fiind, impartiti in urmatoarele 3 categorii:
‑ examen pozitiv ‑ 50 cazuri ‑ 52,7%
‑ examen negativ ‑ 9 cazuri ‑ 7,6%
‑ examen nesigur ‑ 37 cazuri ‑ 39,7%
Total 97 cazuri ‑ 100%
Ceilalti 9 pacienti ai lotului in studiu nu au beneficiat de examenul radiologic, 4 nebeneficiind nici de examenul endoscopic,hemoragia digestiva grava la internare determinind interventia chirurgicala de urgenta, ce a descoperit existenta neoplaziei.
In trei cazuri cu fibroscopie normala, examenul radiologic a permis a se orienta diagnosticul catre cel de linita gastrica.
Dezvoltarea endoscopiei digestive inalte, la nivel mondial, si aparitia ei in clinica noastra, pare a limita indicatiile explorarii radiologice ale stomacului. Desi fibroscopia apare drept examenul cel mai sensibil, nici un autor nu confirma o sensibilitate de 100% (seriile oferind rezultate de la 66,7 la 95,6%), o rezerva trebuid sa existe intotdeauna in privinta falselor examene negative in cazul linitelor gastrice, ce pot ajunge pina la 20%.
Tranzitul eso‑gastro‑duodenal clasic trece neobservat in 0‑40% din leziuni. Totusi, sensibilitatea acestui examen este evident ameliorata prin realizarea unui dublu contrast permitind o mucografie. Aceasta este de altfel metoda de depistare in masa utilizata in prima intentie de japonezi.
Unele studii evidentiaza o mai crescuta sensibilitate a examenului radiologic in formele ulcerate, acesta fiind de asemenea util in diagnosticul linitelor.
Concluzionind, endoscopia trebuie sa ramina examenul de depistare individuala, de prima intentie, dar tranzitul baritat al stomacului pastreaza indicatii pentru depistarea in masa si de intentie secundara.
Echografia abdominala
Aceasta investigatie neinvaziva a fost efectuata la 66 de pacienti. Contributia sa initiala a fost de a depista in cadrul bilantului de extindere metastazele hepatice. Rezultatale sint prezentate in urmatorul tabel.
|
Metastaze hepatice la ecografie |
Metastaze hepatice la laparatomie |
DA 25 |
Confirmata 22 ;Negativa 3 . |
NU 41 |
Pozitiva 3 ;Negativa 38 |
Interesul echografie conventionale este de a depista populatia de pacienti, pentru care laparatomia este contraindicata de motivul unei diseminari metastazice suplimentare amaladiei.
Pe de alta parte aceste examene participa si lastabilirea stadiului, evaluind existenta adenopatiilor si ainvadarii organelor de vecinatate. In acest sens o valoareadeosebita o prezinta computer‑tomografia, imageria prin RMN si in mod special, echoendoscopia.
Valoarea echo-endoscopiei in bilantul de extindere
loco‑regionala a cancerelor de stomac
Grosimea peretelui tubului digestiv si atmosfera peridigestiva imediata nu pot fi corect studiate prin endoscopie si nici prin alta metoda de imagerie, precum echografia clasica, CT, RMN.
Avintul endosonografiei (echografie endocavitara si mai recent echoendoscopia) constituie un progres decisiv pentru explorarea acestor structuri. Neinvaziva, foarte inalt performanta, echoendoscopia obliga a se rediscuta rolul si ierarhia diferitelor examene morfologice in strategia diagnostica si terapeutica a unui numar insemnat dintre afectiunile tubului digestiv, ficatului, cailorbiliare si pancreasului.
Echoendoscopul este un aparat ce a rezultat din asocierea unei sonde ultrasonore si a unui endoscop. Eficacitatea ultrasunetelor in analiza structurilor viscerale rezulta dintr‑un compromis intre penetratia lor in tesuturi (care este de altfel mai importanta cu cit frecventa este mai joasa) si puterea lor de rezolutie (ce este totusi mai importanta cu ci frecventa este mai ridicata).
Stomacul este un organ foarte 'bogat' in patologii susceptibile de a fi explorate prin echoendoscopie. Totusi, anatomia sa prinzind curbe, unghiuri si pliuri, volumul sau important si faptul ca el sa fie umplut cu aer, sint tot atitea elemente ce complica examenul echoendoscopic.
Cheia succesului pentru examenul echoendoscopic al peretelui stomacului este de a obtine, in toate cazurile un studiu al straturilor peretelui in asa fel incit acesta sa fie perpendicular pe fascicolul ultrasonor. Odata anomalia reperata in mod evident pe o fata a stomacului, atentia va fi focalizata de aceasta anomalie, in asa fel incit profunzimea si marginile anomaliei sa fie net individualizate.
Se deceleaza in mod echografic 5 straturi in peretele tubului digestiv, atunci cind o sonda 7,5 sau 12 MHz este utilizata (dinauntru in afara).
ASPECTUL ECO-ENDOGRAFIC AL PERETELUI TUBULUI DIGESTIV
Primul strat ‑ hiperechogen ‑ corespunde interfetei intre lumenul digestiv unde balonasul umplut cu apa aluneca in jurul extremitatii transductorului si mucoasa digestiva.
Al doilea strat ‑ hipoechogen ‑ corespunde mucoasei, intelegindu‑se aici si muscularis mucosae.
Al treilea strat ‑ hiperechogen central - corespunde submucoasei si interfetei ale cu musculoasa.
Al patrulea strat ‑ hipoechogen ‑ corespunde musculoasei.
Al cincilea strat ‑ hiperechogen ‑ corespunde interfetei dintre musculoasa si grasimea peridigestiva.
Intr‑o serie de cazuri este posibil, in special pentru stomac si rect, a se vizualiza in mijlocul celui de‑al patrulea strat hipoechogen, un strat echogen ce‑l separa in doua. Acesta este o interfata intre cele doua straturi ale musculoasei (circulara interna si longitudinala externa).
Peretele apare in acest caz sub forma a sapte straturi concentrice
Ganglionii apar precum niste noduli hipoechogeni in raportcu grasimea ei invecinata. Echoendoscopia permite a se detecta ganglioni de foarte talie mica, pornind de la 2 mm diametru pe mediastinul posterior si atmosfera perirectala si de la 5 mm diametru in jurul stomacului si al pancreasului. In timpul real acesti ganglioni sint cu usurinta diferentiati de vasele mici. Ei sint considerati metastazici in echoendoscopie atunci cind sint hipoechogeni, de echostructura comparabila cu tumora de origine, heterogeni si, daca sint sferici, adica rotunjiti in toate planurile si in mod net delimitati. Ganglionii sint considerati nemetastazici atunci cind sint alungiti, putin ingrosati, mai echogeni decit tumora de origine, omogeni, cu limita stearsa, dar pot fi citeodata foarte hipoechogeni si net delimitati(atunci sint mici, mai putin de 10 mm diametru si plati nesferici). Marimea ganglionilor nu este suficient pentru a afirma sau a infirma caracterul metastazic, pretentia diagnostica fiind de 70‑80% nu se poate inlocui examenul histopatologic.
Aprecierea stadiului tumoral, ceea ce permite optimizarea indicatiilor terapeutice se realizeaza astfel:
T1 ‑ al treilea strat hiperechogen nu este depasit;
T2 ‑ al treilea strat hiperechogen este rupt, dar al
cincilea este respectat;
T3 ‑ al cincilea strat hiperechogen, rupt,invadeaza
grasimea perigastrica;
T4 ‑ nu exista interfata cu organul de vecinatate.
Extensia poate fi insa supraestimata (in caz de fibroza peritumorala, si de sectiune oblica) sau subestimata(in caz de invadare microscopica). Musculara mucoasei nefiind vizibila, nu se pot diferentia tumorile mucoasei si submucoasei. Totusi atunci cind leziunea nu este observata (mai mica de 1 cm) se poate afirma ca ea este limitata la mucoasa. Se poate vizualiza extinderea esofagiana subdiafragmatica a tumorilor de cardia - diagnosticul preoperatoriu al acestei extinderi submucoase trece neobservat la endoscopie ‑permitindu‑se astfel a se indica o toracotomie laterala si a se evita neplacuta surpriza a unei transe superioare sectiunii invadate.
Echoendoscopia nu este un examen destinat a stabili diagnosticul de cancer de stomac, in special in cazul ulcerelor de alura suspecta in endoscopie si pentru care histologia nu a fost contributiva. Nimic nu seamana mai mult in echoendoscopie cu un cancer de stomac decit un ulcer vechi,calos, neexistind apriori nici un criteriu format ce permite a se face diagnosticul intre aceste doua entitati.
Singura exceptie de la aceasta regula este linita gastrica difuza. O observatie simplista asupra indicatiei echoendoscopiei ar sugera ca orice cancer gastric ar trebui sa beneficieze de echoendoscopie preterapeutic, apreciind ca cu cit se cunoaste mai bine o maladie cu atit se trateaza mai bine.
In starea materiala actuala aceasta investigatie nu poate fi considerata de prima intentie, raminind insa recomandabila in adenocarcinoamele de fundus, de cardia, precum si in cancerele superficiale,nefiind indispensabila in adenocarcinoamele bine diferentiate de talie medie, situate antral, si mai putin utila in cancerele survenite pe marginile unor ulcere vechi caloase.
CONCLUZII
1.Necesitatea implicarii personalului medical ce lucreaza in reteaua primara de sanatate in depistarea suferintelor gastrice trenante si orientarea acestora catre medicul specialist se impune, in scopul depistarii pacientilor aflati in stadiile I-II, ca de altfel si o mai buna educatie sanitara in scopul unei alimentatii lipsite de factori nocivi.
2.O excelenta cunoastere clinica a bolii ca si un examen clinic foarte corect efectuat nu pot inlocui aportul examenelor radiologice, endoscopice, morfopatologice, ecografice, computerotomografice ,ecoendoscopice,in stabilirea diagnosticului , a bilantului de extindere tumorala si a indicatiei terapeutice adecvate.
3.Pentru un posibil screening al populatiei din grupa de virsta cea mai afectata de cancerul gastric (50-70 de ani) , examenul radiologic ramine investigatia potrivita in conditiile materiale actuale iar examenul fibroscopic examenul de supraveghere a subiectilor cu maladii predispozante; pe statistica noastra descoperirea neoplasmului gastric precoce este nul.
4.Tinind cont ca examenul radiologic este in majoritatea situatiilor primul examen explorationist la care se face apel in cazul afectiunilor gastrice, in scopul imbunatatirii diagnosticarii pacientilor cu neoplazie gastrica aflati in stadiile I-II, ne permitem a exprima urmatoarea opinie: efectuarea sa de catre un specialist experimentat in examen radiologic al aparatului digestiv cu maxima obiectivitate si continuarea in cazul unei minime suspicionari cu un examen fibroscopic.
5.Intr-un numar crescut de situatii examenul radiologic,examenul fibroscopic completat cu examenul morfopatologic al fragmentelor de biopsie nu ofera o apreciere exacta a gradului de invazie tumorala si implicit a stadiului tumoral.Desi ecoendoscopia rezolva in majoritatea situatiilor aceasta problema ,solutia terapeutica optima ramine cea chirurgicala.
Adeseori evaluarea postoperatorie ,cea mai exacta dezvaluie pe baza examenului morfopatologic al pieselor de rezectie un stadiu mai avansat al bolii .Se impune deci scurtarea intervalului diagnostic-interventie chirurgicala.
6.Tinind cont de implicatiile infectiei cu Helicobacter pylori, dovedite experimental,in gastrita cronica si carcinogeneza, tratamentul acestei infectii se impune in toate maladiile gastrice predispozante.
7.O metoda noua de bilant a extinderii parietale este echo-endoscopia ce poate delimita cancerul superficial de cancerul invaziv si stabileste preoperator extinderea parietala, ganglionara, precum si esofagiana si duodenala.
8.Cancerul gastric ramane o afectiune devastatoare pentru a carui depistare precoce sunt necesare programe speciale de screening dar in primul rand o mai buna educatie oncologica in randul populatiei .
1.SABISTON .Textbook of Surgery. The Biological Basis of Modern Surgical Practice.Fifteenth edition. 1997.W.B.Saunders Company.Philadelphia pag. 893-905.
2.HARRISON'S Principles of Internal Medicine- International Edition 13-th Edition 1995. Pag. 1248-1255.
3.GRAY'S ANATOMY -Twentieth-century Edition pag.1066-1071.
4.A Global Textbook of Radiology Holger Petterson MD;1995 ;The Nicer Centenial Book
5.OPERATIVE ANATOMY by CAROL SCOTT- CONNER and DAVID DAWSON. J.B. Lippincot Company, Philadelphia. 1993. Pag.321-370.
6.SIPPONEN,P. Gastric cancer - a long term consequence of Helicobacter pylory infection. Scandinavian J. of Gastroenterology,29.;24, 1994.
7Abe, S, Lightdale, and Brennan,; The Japanese experience with endoscopic ultrasonography in the staging of gastric cancer. Gastrointestinal Endosc, 39;586,1993.
8Hada, M., Hihara, T, and Kakishita, M.,; Computed tomography in gastric carcinoma; Thickness of gastric wall and infiltration to serosa surface. Radiat. Med. 2.,27, 1984.
9Ichikawa, H; X- ray diagnosis of early gastric cancer. In Nishi,M Shikawa, Maruyama; Gastric Cancer. Tokyo, Sringer-verlag, 1993, p.232.
Lauren, P; The two histological main types of gastric carcinoma; Diffuse and so- called intestinal type carcinoma. An attempt at a histoclinical classification. Acta Pathol, Microbiol. Scand, 64;31, 1965.
Mulvihih JS- Neoplasms of the Stomach "Digestive Tract Surgery" ed. Bell HR, Rikkers FL., Mulhollad WM Lippincott-Raven Publishers, Philadelphia, 1996.
Risch HA., Jain M., Chot MW- Dietary factors and the incidence of cancer of the stomach. Am.J. Epidemiol., 1985; 122; 947.
Imazeki F.,Omata M., Nose H., Isono K-P53 Gene mutation in gastric and esophageal cancer. Gastroenterology, 1992; 103;892.
Correa P.- A human model of gastric carcinogenesis.Cancer Res.,1988; 23; 3554.
Stael-von-Holstein C, Ericksson S., Huldt B., Hammer E. - Endoscopic screening during 17 years for gastric stump carcinoma; a prospective clinical trial. -Scand.J. Gastroenterol, 1991;26; 1020.
Japanese Research Society for Gastric Cancer- The General Rules for the Gastric Cancer Study in Surgery and Pathology- Jpn. J. Surg. 1981, 11;127- 145.
Actualitati in chirurgie -ACTUALITATI IN CANCERUL GASTRIC Bucuresti 1998
18Patologie chirurgicala pentru admitere in rezidentiat prof.dr .N.Angelescu Bucuresti 1997
19.Patologie chirurgicala prof.dr. Al.Priscu 1994 Bucuresti
20.Patologie chirurgicala conf.dr. V.SARBU si colab. CONSTANTA 1992-1993.
CUPRINS
Importanta diagnosticarii precoce in cancerul gastric
Epidemiologia cancerului gastric
Prognosticul cancerului gastric
Anatomia chirurgicala a stomacului
Anatomo-patologia cancerului gastric
C1asificari cu valoare prognostica
Cancerul superficial al stomacului
Cancerul gastric avansat
Cunostinte actuale despre carcinogeneza gastrica
Probleme de diagnostic clinic precoce in cancerul gastric
Aportul examenului radiologic in diagnosticul optimizat al cancerului
Aportul examenului endoscopic si al examenului bioptic in diagnosticul optimizat al cancerului gastric
Elemente clinice si paraclinice de bilant preoperator in stadializarea cancerului gastric
Partea speciala-- Date generale
Date clinice
CONCLUZII
BIBLIOGRAFIE
|
Politica de confidentialitate | Termeni si conditii de utilizare |

Vizualizari: 6653
Importanta: ![]()
Termeni si conditii de utilizare | Contact
© SCRIGROUP 2025 . All rights reserved