| CATEGORII DOCUMENTE |
| Alimentatie nutritie | Asistenta sociala | Cosmetica frumusete | Logopedie | Retete culinare | Sport |
Splina este un organ limfoid abdominal situat in hipocondrul stang
functii importante in
fagocitoza (a elementelor figurate perimate, ca si a antigenelor straine ajunse in splina), raspunsul imun
citopoieza (rol hematopoietic in viata fetala si ulterior in cazul unor anemii severe si leucemii mieloide, rol limfopoietic in viata matura)
depozit sangvin al organismului
lungime de 12-14 cm, latime de 6-8 cm , grosime de 3 cm
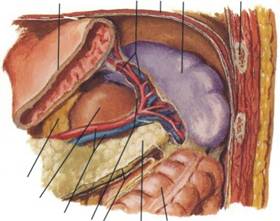
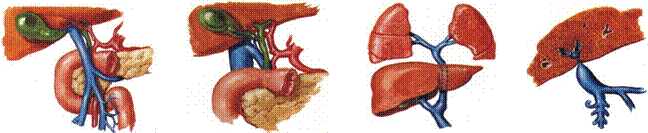
Drenajul venos al splinei este asigurat de v. lienala, unul din afluentii principali ai venei porte.
Drenajul limfatic al splinei are originea in tecile limfatice si foliculii limfatici ai pulpei albe splenice si se realizeaza prin vase limfatice care ajung in limfonodulii splenici, pancreatici superiori si celiaci.
In 10-30% din cazuri s-a notat posibilitatea existentei de spline accesorii
![]()
![]() a.hepatica
proprie vena
porta (aici
cu origine prin trunchi comun)
a.hepatica
proprie vena
porta (aici
cu origine prin trunchi comun)
![]()
![]()
![]()

![]() a.hepatica dreapta a.hepatica comuna aorta
abdominala
a.hepatica dreapta a.hepatica comuna aorta
abdominala
 a.cistica trunchi
celiac aa.gastrice scurte
a.cistica trunchi
celiac aa.gastrice scurte
vezicula biliara a.gastrica stanga
triunghi cistico-
hepatic (Calot)
canal cistic
![]() canal hepatic comun
canal hepatic comun
CBP
a.gastrica dreapta a.gastroepiploica stanga
a.supraduodenala
a.cozii pancreasului
a.gastroduodenala a.pancreatica mare
a.splenica
a.pancreatica dorsala
a.pancreatica inferioara
ram anastomotic
a.colica medie (sectionata)
![]()
![]() artera pancreaticoduodenala AMS
artera pancreaticoduodenala AMS
posterosuperioara (ascunsa) a.pancreaticoduodenala inferioara
a.pancreaticoduodenala anterosuperioara a.pancreaticoduodenala posteroinferioara
a.gastroepiploica dreapta a.pancreaticoduodenala anteroinferioara
Splenomegalia este definita prin cresterea de volum si greutate a splinei
reprezinta semnul major de atentionare asupra patologiei splenice
apare in cadrul unor boli sau sindroame proprii sau sistemice.
 CLASIFICARE
CLASIFICARE
a dimensiunilor splinei prin raportare la linia ce uneste
mijlocul rebordului costal stang cu ombilicul):
- gradul I = splina palpabila sub rebord;
- gradul II = splina palpabila la jumatatea distantei din- gr.III
tre rebordul costal stang si ombilic;
- gradul III = splina palpabila la ombilic; gr.IV
- gradul IV = splina palpabila dincolo de ombilic.
ETIOPATOGENIE
In etiologia splenomegaliei se recunosc urmatoarele mecanisme fiziopatologice princi-pale:
- hiperplazia sistemului imun sau reticuloendotelial, intalnita in boli infectioase (endocardita infectioasa, etc.), afectiuni imune (sindrom Felty, etc.) sau boli hematologice asociate cu distructie de eritrocite anormale (sferocitoza ereditara, etc.);
- perturbarea fluxului sanguin splenic (congestie vasculara), intalnita in caz de ciroza hepatica, tromboza de v. splenica, porta sau suprahepatica, etc.;
- tumori splenice benigne (hemangioame, chisturi, etc.);
- afectiuni tumorale maligne, cu implicarea splenica primara (in limfoame, angiosarcoame) sau secundara (in caz de leucemii, metastaze de tumori solide, etc.);
- eritropoieza extramedulara (anemii hemolitice severe, metaplazie mieloida)
- infiltrarea splenica din unele afectiuni dismetabolice: amiloidoza, boala Gaucher etc.
|
CAUZE DE SPLENOMEGALIE |
|
I. INFECTII (microbiene, virale, parazitare): 1. Mononucleoza infectioasa. 2. Septicemie bacteriana. 3. Endocardita bacteriana. 4. Tuberculoza. 5. Malarie. 6. Leishmanioza (boala Kala Azar, febra cachectica sau febra neagra, transmisa de genul phlebotomus). 7. Tripanosomiaza (boala somnului africana transmisa de glossina palpalis (musca tze-tze), b.somnului americana Chagas). 8. SIDA. 9. Hepatita virala. 10. Sifilis congenital. 11. Abces splenic. |
|
II. AFECTIUNI IMUNE: 1. Sindrom Felty (artrita reumatoida + splenomegalie + leucopenie). 2. Lupus eritematos sistemic (LES). 3. Anemii hemolitice imune 4. Trombocitopenii si neutropenii imune. 5. Periarterita nodoasa. |
|
III. AFECTIUNI CE SE INSOTESC DE PERTURBAREA FLUXULUI SANGUIN SPLENIC: 1. Ciroza postnecrotica,sau etanolica (Lannec). 2. Obstructie de vene hepatice (sindrom Budd-Chiari). 3. Schistosomiaza (bilharzioza) hepatica. 4. Obstructie de vena porta. 5. Obstructie de vena splenica. 6. Insuficienta cardiaca cronica congestiva, pericardita cronica. 7. Anevrism de artera splenica. |
|
IV. AFECTIUNI ASOCIATE CU DISTRUCTIE DE ERITROCITE ANORMALE: 1. Sferocitoza: ereditara (sindrom Minkowski-Chauffard), etc.. 2. Drepanocitoza (anemie falciforma, "sickle-cell anemia"). 3. Ovalocitoza. 4. Talasemie (forma majora = anemia Cooley). |
|
V. AFECTIUNI INFILTRATIVE ALE SPLINEI (IN CADRUL UNOR DISMETABOLISME): 1. Amiloidoza. 2. Lipoidoze: boala Gaucher, boala Niemann-Pick, boala Tangier, boala Hurler. 3. Granulomatoza eozinofila multifocala. 4. Hemocromatoza, boala Wilson. |
|
VI. ERITROPOIEZA EXTRAMEDULARA: 1. Mielofibroza cu metaplazie mieloida. 2. Mieloftizie medulara. |
|
VII. TUMORI BENIGNE SPLENICE: 1. Hamartoame splenice. 2. Fibroame, hemangioame, limfangioame splenice. 3. Chisturi splenice (adevarate, false). |
|
VIII. TUMORI MALIGNE CU INTERESARE SPLENICA PRIMARA SAU SECUNDARA: 1. Limfoame maligne (Hodgkin-iene sau non-Hodgkin-iene). 2. Leucemii. 3. Sindroame mieloproliferative (policitemia vera, trombocitemii esentiale, etc.). 4. Histiocitoza maligna, mielom multiplu (boala Rustitzki-Kahler), mastocitoza sistemica. 5. Tumori splenice primare: angiosarcoame, fibrosarcoame, limfosarcoame. 6. Metastaze splenice. |
|
IX. VARIA (AFECTIUNI DIVERSE CU ETIOLOGIE ADESEA INCERTA): 1. Splenomegalie idiopatica. 2. Tireotoxicoza. 3. Anemie feripriva, anemie sideropenica, anemie megaloblastica. 4. Sarcoidoza (boala Besnier-Boeck-Schaumann). 5. Berilioza. 6. Hiperplazie splenica primara. |
Pe langa momentul evolutiv, gradul splenomegaliei variaza si in functie de etiologie:
- splenomegalie usoara:
congestia hepatica pasiva din insuficienta cardiaca congestiva
malaria acuta
febra tifoida
endocardita bacteriana
LES, artrita reumatoida
talasemia minora
- splenomegalie moderata:
hepatite
ciroza
limfoame
mononucleoza infectioasa
anemii hemolitice
abcese splenice
infarcte splenice
amiloidoza
- splenomegalie giganta sau masiva (splina ajunge sa cantareasca cateva kilograme):
leucemia mielocitara cronica
mielofibroza idiopatica cu metaplazie mieloida,
leucemia cu celule paroase (hairy cell leukemia)
boala Gaucher
boala Niemann-Pick,
sarcoidoza
talasemie majora
malarie cronica
sifilis congenital
leishmanioza
unele cazuri cu obstructie portala
ANATOMIE PATOLOGICA
- cu pastrarea formei splinei si a marginei sale crenelate:
in boli sistemice in care splina este parte componenta a bolii sau "victima" a acesteia;
- cu pierderea formei si a conturului normal:
in splenomegalii tumorale, inflamatorii (mai ales infectii cronice - lues, tbc), chistice (mai ales solitare).
CLINICA
Splenomegalia este adesea asimptomatica
Pot apare simptomele de:
- compresie exercitata asupra organelor vecine, ce se poate manifesta prin satietate precoce (violare gastrica) sau ingreunare a tranzitului intestinal (violare colonica);
- ruptura splenica postraumatica sau spontana, intr-un timp sau in doi timpi (cu hemoragie peritoneala localizata sau generalizata): perturbarile echilibrului hemodinamic orienteaza catre interventia chirurgicala de urgenta;
- infarctizare splenica (splina megalica nu mai poate fi irigata corespunzator prin aportul arterial normal): durere de cadran abdominal superior stang - poate fi semn de infarctizare splenica segmentara;
- volvulari in jurul pediculului splenic datorate cresterii greutatii splinei si modificarii pozitiei acesteia prin hipertrofiere: determina fenomene ocluzive ale tractului gastrointestinal.
Examenul fizic
initial se constata matitate la percutie executata pe linia axilara anterioara
pe masura ce splenomegalia progreseaza ea devenind palpabila sub rebordul costal stang;
exista si situatii in care marirea splinei se face predominant pe o directie ascendenta to-racica, cu ridicare a hemidiafragmului stang si compresie exercitata pe pulmonul stang, manifestarile constand in matitate a bazei hemitoracelui stang si absenta localizata a murmurului vezicular
EXPLORARI PARACLINICE
Explorari de laborator:
- numaratoare sangvina (hemograma) completa + analiza frotiului periferic
- punctie aspirativa si/sau punctie biopsica a maduvei ososase
- probe imunologice
- hemoculturi: recomandate in cazul suspectarii unei infectii acute.
Investigatii imagistice:
- ultrasonografie: precizeaza dimensiunile si forma splinei, ca si posibilele modificari ale structurii sale (hematoame, chisturi, tumori solide unice sau multiple, etc.);
- radiografie toraco-abdominala simpla sau cu contrast (tranzit baritat, irigografie): arata eventualul rasunet al hipertrofiei splenice asupra organelor vecine: plaman stang, stomac, colon;
- tomodensitometrie: descrie leziuni mai greu detectabile echografic cum sunt infarctele sau rupturile splenice (mai ales cele subcapsulare, cu producerea unui hematom de dimensiuni variabile care poate sa invadeze oricand marea cavitate peritoneala prin efractia capsulei splenice, producand o hemoragie interna asa-zisa "in doi timpi" cu mare potential letal
- angiografii diverse (splenoportografie, arteriografie selectiva de trunchi celiac cu ur-
marire indeosebi a timpului venos, etc.)
TRATAMENT
Este dictat de afectiunea generatoare, putand consta in:
- splenectomie in scop terapeutic (in caz de hipersplenism, etc.) sau diagnostic (rareori,
numai dupa epuizarea tuturor celorlalte metode de investigare);
- tratament medical al afectiunii cauzale (antibiotice, citostatice, etc.).
Hipersplenismul este un sindrom caracterizat prin indepartarea din circulatie de catre splina a unor cantitati excesive de eritrocite, leucocite si trombocite;
consecinta este reprezentata de pancitopenie, cu aparitia unui proces de hematopoieza medulara activa compensatorie.
ETIOPATOGENIE SI CLASIFICARE
Mecanismele considerate a fi implicate in producerea hipersplenismului sunt repre-zentate de:
- exagerarea rolului de sechestrare splenica a celulelor sangvine; acumularea splenica de trombocite (predominanta in splina normala) poate ajunge in caz de splenomegalie sa reprezinte 90% din capitalul total de trombocite mature al organismului (fata de 30% la normal); dintre elementele figurate sangvine, staza splenica se insoteste mai ales de alterarea eritrocitelor stocate;
- exagerarea rolului fiziologic de distructie intrasplenica a elementelor celulare sangvine mature (proces normal in cazul elementelor imbatranite sau alterate), datorita anormalitatilor hemodinamice ale fluxului sangvin splenic: congestia pasiva splenica duce la efectul de "sludge" sangvin (innoroire) in sinusurile si cordoanele pulpei rosii, cu baltire plasmatica ("pooling"), producere de hemoconcentratie intrasplenica si hipoxie, ceea ce face ca celulele sangvine sa devina vulnerabile la actiunea fagocitica a macrofagelor din cordoanele pulpare Bilroth;
- elaborare de catre splina de anticorpi anti - celule figurate sangvine ce fac aceste celule vulnerabile la clearance-ul realizat de macrofagele splenice;
- productia splenica de factori cu actiune inhibitorie asupra maturarii celulelor precursoare din maduva osoasa (mecanism posibil in caz de anemie aplastica).
Dupa cum predomina unele sau altele din mecanismele enuntate, se discuta despre un hipersplenism hematologic (primele 2 mecanisme), predominant, si un hipersplenism bioumoral sau imunologic (ultimele 2 mecanisme).
Hipersplenismul poate fi primar (consecinta afectarii exclusive a splinei) sau secundar (consecinta a unor afectiuni extrasplenice care intereseaza in evolutie si splina).

DIAGNOSTIC
Criteriile diagnostice in cazul hipersplenismului sunt reprezentate de:
- splenomegalie;
- distructie splenica pe una, doua sau toate cele trei linii celulare din sangele periferic (in
ultima situatie se vorbeste despre pancitopenie);
- celularitate normala sau hiperplastica a maduvei osoase, cu reprezentare normala a li-
niei celulare deficiente din circulatie;
- dovezi ale cresterii "turn over"-ului celular pe liniile celulare afectate, cu prezenta in circulatie de reticulocite, trombocite imature, etc. (aspect care nu se alatura obligatoriu triadei caracteristice mentionate mai sus).
TRATAMENT
Este legat in mare masura de boala cauzala sau substratul fiziopatologic al hipersplenismului; atunci cand dezordinea cauzala nu poate fi corectata iar deficitul celular este sever, splenectomia este o optiune de ales, ea aducand si confirmarea diagnostica a hipersplenismului prin obtinerea remisiunii pancitopeniei sanguine (valoare diagnostica " posteriori" a splenectomiei).
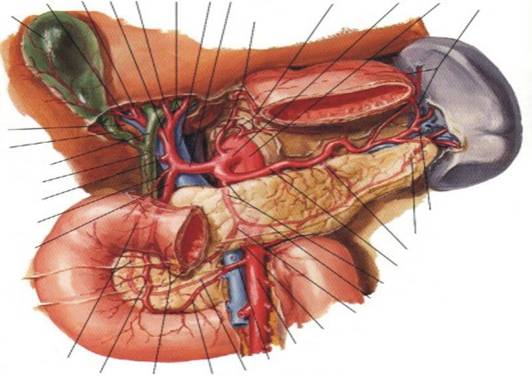
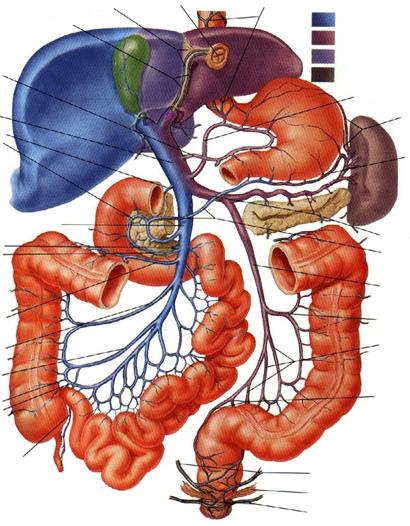
Vena porta aduna sangele venos din intreg tubul digestiv subdiafragmatic, din glandele anexe ale acestuia si splina, ducandu-l la ficat
Ficatul este un organ unic prin faptul ca poseda o dubla aprovizionare sangvina: vena porta si artera hepatica. Fluxul sangvin hepatic masoara in medie 1500 ml/minut, ceea ce reprezinta aproximativ 25% din debitul cardiac, din care 75-80 % este adus de vena porta si numai 20-25% de artera hepatica (a. hepatica este insa raspunzatoare pentru mai mult de 50% din aprovizionarea ficatului cu oxigen).
vena porta hepatica situata vena porta se poate deschide vena pulmonara se poate strictura congenitala a
anterior de capul pancreasului in VCI (arterele hepatice deschide in vena porta venei porte hepatice
si prima parte a duodenului apar marite) hepatica
v.esofagiana
v.cistica v.gastrica v.gastrica stanga v.gastrica stanga
dreapta
vena porta vena porta
0,45 cm
vena
E
1,09 cm splenica
VMI
v.gastroepiploica stanga v.splenica
v.gastroepipl.dr. VMI v.gastrica stg
vena porta
v.pancr-duod inf.
D
v.colica medie v.colica stanga
v.colica dreapta vv.jejunale
si ileale
v.ileocolica
vv.intestinale inalte
A
vena porta v.lienala vena porta v.splenica
A = dispozitie tipica (45%)
B = VMI se varsa in unghiul format de
varsarea VMS in v. lienala (30%)
C = VMI se deschide in VMS (25%)
D = v. gastrica stanga se varsa in
v. lienala (24% din cazuri)
E = v. gastrica stanga se varsa in un-
ghiul format de VMS si v. lienala
VMS
VMI VMI
VMS
B C
VARIANTE ALE VENEI PORTE
Hipertensiunea portala (HTPo) este un sindrom caracterizat prin cresterea presiunii in circulatia portala (valori normale de 8-10 mm Hg sau 10-14 cm H2O in cazul determi-narii prin punctie splenica, respectiv 5-8 mmHg sau 7-10 cm H2O in cazul masurarii
prin cateterism direct al venei porte cu cateter blocat in circulatia postsinusoidala) la valori mai mari de 15-20 cm H2O (se pot atinge valori de 40-55 cm H2O sau 30-40 mm Hg); unii definesc HTPo prin existenta unui gradient presional venos porto-hepatic (HVPG = "hepatic venous pressure gradient", intre vena porta si venele suprahepatice) mai mare de 10 mm Hg.
Cresterea presiunii portale se insoteste de fortarea anastomozelor anatomice dintre siste-mul venos port si sistemul venos cav superior sau inferior, cu derivarea sangelui venos portal in circulatia sistemica si shuntarea consecutiva a ficatului; anastomozele portocave sunt reprezentate de:
- anastomoza portocava esofagiana: sangele venos din submucoasa stomacului ajunge in venele submucoasei esofagiene, de unde prin plexul venos periesofagian e drenat in vena azygos (direct sau prin intermediul v.hemiazygos sau v.hemiazygos accesor), care se deschide in VCS; explica aparitia varicelor esofagiene (submucoase) din HTPo;
- anastomoza portocava rectala: se realizeaza, prin intermediul plexului venos rectal (hemoroidal) submucos, intre v. rectala superioara (afluent de origine al VMI) si vv. rectale medii si inferioare (tributare ale venelor iliace interne si deci ale sistemului cav inferior); explica posibila aparitie a hemoroizilor simptomatici in caz de HTPo;
- anastomoza portocava parietala din regiunea ombilicala: se realizeaza intre venele parietale profunde si superficiale (care prin intermediul venei epigastrice superioare dreneaza in v. toracica interna si apoi in VCS, iar prin intermediul venei epigastrice inferioare dreneaza in v. iliaca externa si apoi in VCI) pe de o parte, si venele paraombilicale (care se varsa in ramul stang al venei porte direct sau prin intermediul portiunii terminale neobliterate a venei ombilicale) pe de alta parte; explica aparitia circulatiei colaterale de tip cavo-cav si porto-cav ("cap de meduza") din HTPo;
- anatomozele portocave retroperitoneale: se realizeaza la nivelul fetei extraperitoneale
a colonului ascendent si descendent (venele Retzius), la nivel retropancreatic.
Alte anastomoze portocave sunt reprezentate de anastomoza spleno-renala, anastomoza diafragmatica (prin venele ligamentelor falciform, coronar si triunghiulare ale ficatului), ca si anastomozele realizate prin intermediul vaselor de neoformatie de la nivelul aderentelor periviscerale formate in diferite contexte patologice (inflamatorii, postoperatorii, etc.).
 lig.falciform si lig.rotund al ficatului ombilic vv.esofagiene
lig.falciform si lig.rotund al ficatului ombilic vv.esofagiene
vv.paraombilicale sange provenit din VMS
sange din v.splenica, vv.gastrice si VMI
v.gastrica dreapta tributare ale VCI
v.gastrica stanga
![]() vena porta vv.gastrice scurte
vena porta vv.gastrice scurte
![]() v.panc-duod post-sup 4
v.panc-duod post-sup 4
v.gastroepiploica stanga
VMS 4
v.panc-duod postero-inf 4 4 v.splenica
v.pancr-duod antero-inf v.gastroepiploica dreapta
VMI
4 4
v.colica medie v.colica stanga
v.colica dreapta vv.sigmoidiene si
rectosigmoidiene
v.ileocolica vv.rectale superioare
![]() v.cecala
anterioara stanga si dreapta
v.cecala
anterioara stanga si dreapta
v.cecala posterioara
Anastomoze porto-cave: vv.rectale inferioare
2. paraombilicala 4. retroperitoneala
CLASIFICARE
In cazul etiologiei rezistive (majoritare) a HTPo, aceasta poate fi clasificata in doua moduri, dupa cum sediul obstacolului este raportat la ficat (criteriu macroscopic cu grad de precizie a definirii mai mic) sau la capilarul sinusoid hepatic (considerat punct terminus al circulatiei venoase porte, dincolo de care incepe circulatia venoasa cavo-sistemica):
![]() - in raport cu
ficatul: HTPo prehepatica
(subhepatica)
- in raport cu
ficatul: HTPo prehepatica
(subhepatica)
HTPo intrahepatica
HTPo posthepatica (suprahepatica);
![]() - in raport cu capilarul
sinusoid: HTPo presinusoidala
- in raport cu capilarul
sinusoid: HTPo presinusoidala
HTPo postsinusoidala (majoritatea);
In ce priveste HTPo presinusoidala extrahepatica, aceasta se poate clasifica in HTPo completa (obstacol situat pe trunchiul comun al venei porte) si HTPo partiala (segmen-tara, radiculara, cu obstacol situat doar la nivelul unui afluent al venei porte, in principal la nivelul venei splenice, cum se intampla in cazul neoplaziei pancreatice sau al pseudo-chisturilor cu localizare corporeo-caudala).
|
CLASIFICAREA SINDROAMELOR DE HIPERTENSIUNE PORTALA |
|
I. OBSTRUCTIE PRESINUSOIDALA (25-30% din total) A. Tromboza venei porte (50%): 1. Sepsis ombilical neonatal. 2. Deshidratare. 3. Pioemie portala. 4. Stare de hipercoagulabilitate: policitemie, trombocitemii, hemoglobinurie paroxistica nocturna, contraceptive orale (CCO), etc.. 5. Inflamatie periportala (pancreatita, etc.). 6. Trauma (accidentala, iatrogena). 7. Anomalii congenitale ale axului venos spleno-portal. B. Cauze intrahepatice: 1. Fibroza hepatica congenitala. 2. Hipertensiune portala idiopatica, fibroza portala non-cirotica. 3. Schistosomiaza (bilharzioza). 4. Afectiuni mieloproliferative: macroglobulinemie Waldenstrőm, etc.. 5. Mastocitoza sistemica. 6. Ciroza biliara primitiva (precoce). 7. Cauze toxice (arsenic, intoxicatie cu vit.A, clorura de vinil, citotoxice). 8. Sarcoidoza. 9. Boala Gaucher. 10. Stenoze congenitale sau chiar atrezie a venei porte sau ramurilor sale. 11. Tumori benigne hepatice (chistice sau solide). 12. Cancer hepatic primitiv sau secundar. C. Compresie extrinseca 1. Limfadenopatie tumorala periportala. 2. Pancreatita. |
|
II. OBSTRUCTIE SINUSOIDALA 1. Ciroza hepatica (noduli de regenerare, colagenizare a spatiilor Disse). 2. Hiperplazie nodulara regenerativa. 3. Steatoza hepatica. 4. Boala Wilson (ciroza hepato-lenticulara prin distrofie a cuprului). |
|
III. OBSTRUCTIE POSTSINUSOIDALA A. Cauze intrahepatice: 1. Ciroza (alcoolica, postnecrotica, biliara secundara). 2. Hepatita alcoolica. 3. Hepatita cronica virala. 4. Hemocromatoza. 5. Sindrom Budd-Chiari (stari de hipercoagulabilitate, boala venoocluziva). B. Cauze extrahepatice: 1. Sindrom Budd-Chiari (tromboza de v.suprahepatica (v. hepatica) sau VCI, membrana congeni- tala a VCI suprahepatice). 2. Compresie extrinseca de VCI (tumori hepatice, renale, adrenale, etc.). 3. Insuficienta cardiaca cronica congestiva (cardiomiopatii, afectiuni valvulare, etc.). 4. Pericardita constrictiva. |
|
IV. FLUX PORTAL CRESCUT 1. Fistule intre a.hepatica si v.porta (congenitale, traumatice sau maligne). 2. Fistule arteriovenoase splenice sau mezenterice. 3. Shunt-uri venoase porto-hepatice. 4. Splenomegalie masiva. |
Indiferent de localizarea obstacolului portal, sindromul de hipertensiune portala generat
duce la instalarea urmatoarelor consecinte:
splenomegalie cu hipersplenism
varice eso-fagiene (mai rar varice gastrice sau cu alta localizare pe tubul digestiv), gastropatie portal-hipertensiva
HDS (hemoragie digestiva superioara)
in cazul etiologiei cirotice a HTPo se adauga encefalopatia portosistemica, ascita si circulatia colaterala venoasa de la nivelul peretelui anterior abdominal (cu posibila constituire a "capului de meduza").
Posibila etiologie cirotica este sugerata de un istoric de alcoolism, hepatita, boala biliara complicata, expunere la hepatotoxice, etc..
HTPo de etiologie rezistiva se insoteste de un sindrom hiperkinetic secundar (cu rol de menti-nere a unei presiuni portale ridicate in scopul sustinerii perfuziei hepatocitare necesare func-tionarii acestuia, in ciuda dezvoltarii circulatiei colaterale), produs prin 2 mecanisme:
- scadere a rezistentei sistemice determinata de 3 factori: productia accentuata de vasodilata-
toare (PG I2, NO) la nivel endotelial, concentratia ridicata de vasodilatatoare circulante (gluca-
gon, prostaciclina PG I2, monooxid de azot NO) si raspunsul vascular diminuat la vasocon-
strictoarele endogene (catecolamine, vasopresina, angiotensina II);
- crestere a volemiei (vasodilatatia determina stimulare a baroreceptorilor, cu cresterea tonu-
sului simpatic si stimularea sistemului renina-angiotensina-aldosteron-ADH, avand ca efect
retentia sodata si apoasa).
CLINICA
Splenomegalie si hipersplenism: nu exista un raport direct intre gradul acestora si amploarea HTPo, iar absenta lor nu echivaleaza cu inexistenta HTPo.
Varice
esofagiene (dilatatii ale venelor submucoase - varice intraviscerale, cat si ale venelor subseroase - varice exoviscerale)
gastrice (dezvoltate mai rar, mai ales la copil si in cazul HTPo presinusoidale, avand localizare fornicala)
ectopice (duodenale, jejunoileale, colonice, anorectale, intraperitoneale, etc., care apar in 1-3% din cazurile de ciroza hepatica si in 20-30% din cazurile de HTPo presinusoidala): sunt datorate cresterii presionale din sistemul venos port cu dezvoltarea circulatiei venoase derivative (in cazul localizarii esofagiene se numesc si varice anterograde sau "up-hill varices", trebuind sa fie deosebite de varicele retrograde sau "down-hill varices" ce apar in caz de obstacol pe vena azygos)
identificarea varicelor se face prin examen radiologic cu pasta groasa baritata
esogastroscopie (examenul cel mai fiabil, care stabileste si gradul evolutiv al varicelor esofagiene - clasificarea Dagradi, cea mai folosita, cuprinde 5 grade evolutive:
gradul I = varice de 1-2 mm largime si 1-2 mm elevatie fata de planul mcoasei, ce apar numai in timpul manevrei Valsalva
gradul II = varice permanente de 2-4 mm largime si 2-4 mm elevatie
gradul III = varice cu dimensiuni de 4-6 mm
gradul IV = varice de 6-8 mm
gradul V = varice care oclud complet lumenul esofagian)
splenoportagrafie (evidentiaza refluxul venos gastroesofagian); efractia varicelor esogastrice e urmata de aparitia hemoragiei digestive superioare (complicatie de temut).
Hemoragie digestiva superioara (HDS, exteriorizata prin hematemeza si/sau melena), datorata in principal efractiei variceale la care contribuie urmatorii factori favorizanti:
- presiunea endovariceala superioara celei endolumenale digestive (factor predominant
in cazul varicelor esofagiene): hiperpresiunea si hipoxia locala prin staza venoasa de-
termina atrofierea si subtierea peretilor variceali si a mucoasei digestive, factorul pro-
ducator al efractiei variceale fiind reprezentat de cresterea brutala a presiunii portale (efort fizic, digestie, etc.) sau a presiunii intraabdominale (crestere relativ rapida a ascitei, etc.);
- grosimea mucoasei digestive, mai mica in cazul esofagului;
- actiunea eroziva a continutului gastric acid, factor predominant in cazul varicelor gas-
trice (implicat insa si in efractia varicelor esofagiene in caz de prolabare a acestora in
stomac sau in caz de reflux gastroesofagian).
Gastropatie portal-hipertensiva (numita si gastropatie congestiva, fiind parte compo-nenta a unei entitati mai cuprinzatoare denumite "vasculopatie intestinala portal-hiper-tensiva"):
- modificari ale mucoasei gastrice secundare hipertensiunii portale, depistabile
endoscopic (aspect de "piele de sarpe" sau "water melon" in formele moderate, eroziuni superficiale multiple cu sangerare "en nappe" in formele difuze)
endobiopsic (prezenta de dilatatii mari capilare in submucoasa)
clinic - eruptii hemoragice intragastrice intermitente cu debut si evolutie capricioasa
exista o forma clinica acuta (hemoragie digestiva exteriorizata prin varsatura "in zat de cafea", hematemeza si/sau melena) si o forma clinica cronica (HDS oculta manifestata prin instalarea unei anemii hipocrome sideropenice cu evolutie cronica).
In cazul etiologiei cirotice a HTPo se pot adauga urmatoarele elemente clinico-patologice determinate de alterarile morfo-fiziologice ale hepatocitelor:
encefalopatie portosistemica: este datorata imposibilitatii ficatului de a detoxifia
amoniacul endogen si exogen (rezultat din digestia intestinala a produsilor proteici), ca si alti produsi toxici absorbiti la nivel intestinal, atat datorita devierii acestora direct in circulatia sistemica (prin shunt-urile portocave anatomice), cat si datorita insuficientei detoxifieri a lor de catre celula hepatica devenita insuficienta functional;
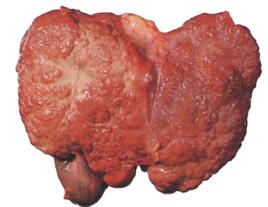
ficat cirotic
- ascita: explicata in cazul HTPo de etiologie cirotica printr-un mecanism complex:
hipoalbuminemie
presiune hidrostatica crescuta in sistemul port
retentie hidrosalina prin stimulare simpato-renino-angiotensino-aldosteronica, baraj limfatic prin remanierile morfopatologice ale parenchimului hepatic cresterea presiunii in sistemul cav consecutiv deschiderii shunt-urilor portosistemice)
poate apare si in caz de HTPo presinusoidala (factorul declansator poate fi reprezentat de un episod hemoragic digestiv cu hipoalbuminemie consecutiva, ascita disparand prin corectarea hipoalbuminemiei);
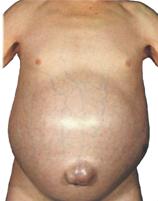
circulatie colaterala venoasa de la nivelul peretelui abdominal anterior:
se datoreste dezvoltarii circulatiei coletarale de tip cavo-cav (pe flancuri) si porto-cav (periombilical) in cazul HTPo, cu constituirea asa-numitului "cap de meduza" (tipic pentru sindromul Cruveilhier-Baumgarten - permeabilizarea si dilatarea venelor ligamentului rotund in sindroamele de HTPo)
EXPLORARI PARACLINICE
Explorari de laborator (probe bioumorale):
- explorari hematologice: pot evidentia hipersplenism (mai ales pe seria trombocitara,
mai rar pe seria leucocitara), modificare a probelor de coagulare in caz de afectare a
functiei hepatice (hipocoagulabilitate);
- explorari biochimice (teste de apreciere a functionalitatii hepatice, posibil modificate
numai in cazul sediului hepatic al afectiunii ce duce la HTPo):
probe de citoliza hepatocitara (transaminaze crescute)
probe de insuficienta hepatica (hipoalbuminemie, hipofibrinogenemie)
probe de colestaza (fosfataza alcalina, etc.)
probe de inflamatie (VSH, probe de disproteinemie)
modificari ionice (hiposodemie cu capital sodic crescut, hipopotasemie) si acidobazice (alcaloza mixta cu predominanta metabolica).
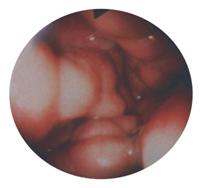 Explorari endoscopice (esogastroduodenoscopie, ano-
Explorari endoscopice (esogastroduodenoscopie, ano-
rectosigmoidoscopie, colonoscopie; practicabile numai
dupa prealabila echilibrare a pacientului), laparoscopie
exploratorie (posibila doar in caz de modificari mini-
me - medii ale probelor de coagulare si trombocitemie
de cel putin 75.000-80.000 / mm3): pot arata prezenta
varicelor esofagiene sau cu alta localizare, respectiv
prezenta dilatatiilor venoase in teritoriul port; endo-
scopia poate fi folosita si ca tehnica terapeutica in
cazul varicelor esofagiene (scleroterapie, ligatura de
aspect esofagoscopic de varice mari, nodu-
varice esofagiene prin asa-numitul "banding", etc.). lare, tortuoase, cu aspect ocluziv (gradul V)
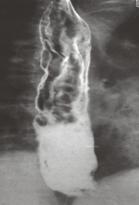 Examinari imagistice:
Examinari imagistice:
- examen radiologic cu pasta baritata;
- echografie standard si Doppler: arata permeabilitatea sau
obstructia venei porte, calibrul ei si al afluentilor sai; in-
formeaza asupra ficatului (dimensiuni, aspect micro-sau
macronodular, prezenta eventualelor procese inlocuitoare
de spatiu intrahepatice);
- tomografie computerizata, RMN: completeaza informati-
ile oferite de ultrasonografie, dar nu in masura in care sa
devina indispensabile;
- venografii ale arborelui portal: splenoportografie venografie
portala prin tehnici de arteriografie selectiva
- metode de determinare directa:
portomanometrie intraoperatorie printr-o vena jejuno-ileala
abordare prin punctie (percutana transparietohepatica sau intraoperatorie) a v. porte sau a principalelor ei ramuri (sub ghidaj echografic)
repermeabilizare si cateterizare a venei ombilicale
punctionare endoscopica a varicelor esofagiene in timpul manevrelor de scleroterapie;
- metode de presometrie indirecta:
determinare prin cateterizarea venelor suprahepatice
Evaluarea rezervei functionale hepatice
|
Criteriile Child de evaluare a Rezervei Functionale Hepatice |
||||||||
|
CLASA |
A (minimal) |
B (moderat) |
C (avansat) |
|||||
|
1. bilirubina serica (mg/dl) 2. albumina serica (g/dl) 3. ascita 4. afectarea neurologica (coma) 5. starea de nutritie (emaciere) |
< 2 > 3,5 excelenta |
usor de controlat minima buna |
> 3 < 3 slab controlata avansata slaba |
|||||
|
PROGNOSTICUL OPERATOR (mortalitate peroperatorie) |
bun (0-5%) |
moderat (10-15%) |
slab ( > 25%) |
|||||

grupa A (indicatie optimala pentru chirurgia derivativa)
grupa B (caracteristici intermediare)
grupa C (contraindicatie certa a shunt-ului portocav, datorita riscului mare de insuficienta hepatica postoperatorie si ratei mari a mortalitatii perioperatorii; indicatia posibila este reprezentata de operatiile de devascularizare si de shunt-ul intrahepatic transjugular portosistemic - TIPS = "transjugular intrahepatic portosystemic shunt");
TRATAMENT
A. TRATAMENT IN URGENTA (in plina HDS):
Tratament conservator:
a) tratament medical (in serviciul de terapie intensiva):
reechilibrare hidro-electrolitica si volemica:
perfuzare endovenoasa cu solutii cristaloide si coloide, transfuzare cu sange sau derivate de sange (majoritatea pacientilor cusangerare variceala trebuie sa fie asigurati cu cel putin 6 unitati de sange compatibil)
transfuzarea cu masa trombocitara este necesara doar in cazul unei valori a trombocitemiei mai mici de 50.000/mm3;
- aspiratie gastrica continua pe sonda, lavaj rece intragastric ("cooling" = lavaj cu solutii cristaloide reci; "freezing" = refrigeratie gastrica pe sonda); pe sonda Faucher nazogastrica se mai pot administra alcaline, antiacide, antisecretorii gastrice (blocante de receptori H2 sau de pompa protonica), cu posibila administrare si pe cale generala;
- farmacoterapia moderna pe cale generala intravenoasa foloseste in principal doua dro-
guri:
vasopresina (vasoconstrictor splanhnic potent care obtine controlul hemoragiei la ~ 50% din pacienti, fiind administrat intravenos, initial 20 unitati in bolus pe parcursul a 20 de minute, apoi perfuzie continua cu ritmul de 0,4 unitati/minut)
somatostatina(sau analogul sintetic numit octreotid; eficienta echivalenta cu cea a tratamentului endoscopic in controlul sangerarii variceale acute, avand in plus avantajul actiunii si in cazul gastropatiei hipertensive, varicelor gastrice sau al esecului scleroterapiei cronice endoscopice; somatostatina se administreaza intravenos initial in bolus 250 μg, apoi ca infuzie continua 250 μg/h timp de 2-4 zile; octreotidul se administreaza in infuzie intravenoasa continua 25-50 μg/h pe aceeasi durata);
- in cazul etiologiei cirotice a HTPo (postsinusoidale), se adauga ca masuri terapeutice
specifice:
evacuarea unei ascite voluminoase (cu reducere a presiunii intraabdominale si scadere a presiunii portale)
corectarea tulburarilor de coagulare (prelungirea timpului de protrombina cu mai mult de 3 secunde necesita administrare de plasma proaspata congelata ce contine factori ai coagularii)
evacuarea sangelui stagnant din tubul digestiv pentru evitarea accentuarii intoxicatiei amoniacale (aspiratie gastrica, clisme),
antibioticoprofilaxie pentru flora digestiva in contextul diminuarii rolului protector he-
patic;
b) tamponament cu sonda cu balonas: realizeaza compresiunea locala a varicelor esofagiene sau gastrice efractionate si sangerande, cele mai folosite fiind sonda Sengstaken-Blakemore (are dublu balonas, gastric si esofagian, cu umflare separata pana la atingerea presiunilor corespunzatoare) si sonda Linton-Nachlas (are doar balonas gastric, necesitand si aplicarea unei tractiuni in scop hemostatic); desi eficacitatea tamponadei cu balonas in oprirea sangerarii acute este mai mare de 85%, exista si dezavantaje reprezentate de disconfortul bonavului, posibila incidenta a complicatiilor serioase in cazul folosirii de catre un personal fara experienta, ca si posibila recurenta hemoragica aparuta la dezumflarea balonasului (aspect ce impune expectativa armata in vederea interventiei endoscopice, chirurgicale sau de efectuare a TIPS);
c) tratament interventionist non-chirurgical:
- tratament angiografic: cateterizare transcutaneohepatica si embolizare a arterei si venei
gastrice stangi cu diverse substante biologic active (coagulante, extract de hipofiza pos
terioara-ADH, somatostatina) sau cu spirale metalice special concepute (Gianturco)
- tratament endoscopic: reprezinta solutia terapeutica cea mai utilizata atat pentru con-
trolul episoadelor hemoragice acute cat si pentru prevenirea hemoragiilor recurente;
consta in scleroterapie variceala (prin injectare peri- si/sau intravariceala de alcool ab-
solut 98,5% sau polidocanol 1-2%) sau ligatura endoscopica a varicelor esofagiene
(numita si bandare variceala prin preluarea termenului anglosaxon "banding")
- shunt-ul transjuguloportal intrahepatic (TIPS), metoda ce apartine modalitatilor de ra-
diologie interventionala, are ca indicatii majore realizarea hemostazei la bolnavi la intentioneaza si pregatirea in vederea unui viitor transplant hepatic (ceea ce presupu-
ne conservarea integritatii anatomice a sistemelor venoase portal si cav), sau descarca-
rea sistemului port la bolnavii ce nu pot suporta fara riscuri un shunt chirurgical; sunt raportate rate de succes de 90%, insa experienta este inca destul de limitata.
2. Tratament chirurgical: cele mai obisnuite situatii care necesita interventie chirurgicala de urgenta sunt reprezentate de:
- esecul tratamentului endoscopic in urgenta
- esecul tratamentului endoscopic pe termen lung
hemoragia din varicele gastrice sau gastropatia portal-hipertensiva
hemostaza poate fi realizata prin abord direct (ligatura transgastrica sau toracica a varicelor - operatia Boerema) sau indirect (includ transsectiuni si devascularizari esogastrice, cu deconexiune venoasa consecutiva portosistemica sau, in cazuri extreme, rezectie esogastrica polara superioara ce asigura exereza principalei zone purtatoare de varice portale).
Clasic se considera ca derivatiile portocave sunt contraindicate in plin episod acut hemoragic, datorita mortalitatii perioperatorii crescute in conditiile unei functionalitati hepatice adesea alterate; modern, insa, literatura anglosaxona recomanda chiar si "in acut" solutia chirurgicala derivativa, cu preferare a shunt-ului non-selectiv portocav in caz de sangerare activa (realizeaza decompresia rapida si eficienta a circulatiei portale), respectiv a shunt-ului selectiv spleno-renal distal in caz de sangerare inactiva.
B. TRATAMENT ELECTIV (DEFINITIV, IN AFARA HDS):
Optiunile terapeutice in tratamentul pe termen lung al HTPo sunt reprezentate de farmacoterapie, tratament endoscopic cronic, TIPS, operatii de shunt (non-selectiv, selectiv sau partial), procedee chirurgicale nonderivative sau transplant hepatic.
Exista deci urmatoarele tipuri de interventii chirurgicale (cu valoare atat curativa cat si profilactica):
1. Interventii derivative, reprezentate de shunt-uri portosistemice, singurele ce au intentie patogenica (reducere stabila si de durata a presiunii crescute din arborele portal); derivarea sangelui portal (care contine hormoni hepatotrofi, nutrienti si toxine cerebrale) este responsabila insa de efectele adverse ale operatiilor de shunt
encefalopatia portosistemica
accelerarea insuficientei hepatice
in functie de maniera de realizare si capacitatea de prevenire a encefalopatiei, tipurile posibile de shunt-uri portosistemice sunt reprezentate de:
shunt-uri non-selective, reprezentate de
shunt-ul portocav (termino-lateral sau latero lateral)
shunt-ul cu interpozitie de proteza sintetica sau vena autologa cu diametru mare (shunt portocav, mezentericocav, mezorenal)
shunt-ul splenorenal conventional (proximal, central, Linton-Clatworthy);
au dezavantajul realizarii unei derivari complete a fluxului portal, fiind complicate frecvent de accelerarea insuficientei hepatice si aparitia encefalopatiei; singurul avantaj este reprezentat de faptul ca realizeaza o diminuare eficienta a ascitei, fiind folosite actual numai in conditii de urgenta la pacienti cu hemoragie variceala si ascita intratabila medical
- shunt-uri selective, repezentate de
shunt-ul splenorenal distal (realizat de Warren; are pretentia de a realiza decompresia varicelor esogastrice in contextul mentinerii unei presiuni inalte in sistemul venos mezenteric superior ce continua sa alimenteze ficatul la valori presionale acceptabile, insa s-a dovedit ca este echivalent unui shunt portocav latero-lateral; este contraindicat in cazul pacientilor cu ascita intratabila medical, deoarece o agraveaza, ca si in caz de splenectomie anterioara sau diametru al venei lienale < 7 mm)
shunt-ul coronaro-cav (realizat intre VCI si vena gastrica stanga, este considerat shunt-ul ideal deoarece dreneaza compartimentul venos cu risc imediat in circulatia sistemica, fara a devia fluxul portal hepatic; din pacate este rareori fezabil la caucazieni, spre deosebire de japonezi, probabil datorita anatomiei particulare a pacientului si/sau indemanarii chirurgului);
- shunt-uri partiale, reprezentate de shunt-ul portocav cu interpozitie de proteza poli- tetrafluoroetilenica cu diametru mic ( < 10 mm); acestea realizeaza decompresia eficienta a varicelor cu prezervarea perfuziei hepatice portale in contextul mentinerii unui grad de hipertensiune portala.
2. Interventii de devascularizare esogastrica (cu/fara splenectomie), care au ca scop
intreruperea vaselor colaterale ce conecteaza sistemul venos portal hipertensiv si varicele esogastrice (se insotesc insa de rate de resangerare de 35-55%, similare celor ce insotesc scleroterapia endoscopica), fiind reprezentate de:
a) transsectia si reanastomozarea esofagului distal, realizata cu ajutorul unui dispozitiv mecanic de sutura ("stapler") prin abord abdominal;
b) alte interventii de deconexiune azygoportala:
- operatia Hassab (prin laparotomie posibil combinata cu frenotomie): realizeaza devas-
cularizarea jumatatii superioare a stomacului si a ultimilor 8-10 cm ai esofagului distal,
prin sectionare a venei coronare (vena gastrica stanga), scheletizare gastrica pe mica si
marea curbura deasupra unghiului gastric, splenectomie; asociaza o esogastrotomie an-
terioara incalecata pe cardie (3 cm esofagieni, 5 cm gastrici) cu ligatura a varicelor, iar
uneori si piloroplastie;
- operatia Sugiura-Futagawa: clasic este realizata in doi timpi (timpul toracic, practicat
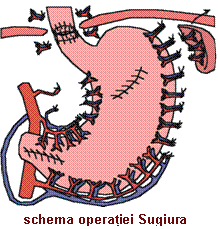 prin toracotomie stanga, realizeaza devasculari-
prin toracotomie stanga, realizeaza devasculari-
zarea esofagiana distala si transsectia esofagiana
prin esofagotomie anterioara, fiind urmat dupa
6 saptamani de timpul abdominal ce realizeaza
devascularizarea esofagului intraabdominal si a
stomacului proximal asociata cu splenectomie,
vagotomie si piloroplastie); modern se practica
interventia intr-un timp prin abord abdominal
facilitat de folosirea retractoarelor costale si
sternale, timpul abdominal mai sus descris fiind
completat de realizarea devascularizarii esofagie-
ne (abord esofagian prin sectionarea pilierilor
diafragmatici) si a transsectiei esofagiene (mult
usurata de folosirea dispozitivelor de sutura mecanica, este practicata printr-o gastroto-
mie anterioara).
3. Rezectie esogastrica polara superioara: reprezinta o alternativa care nu se prea mai foloseste; este asociata de regula cu splenectomia.
4. Splenectomie: este indicata izolat doar in caz de hipertensiune portala segmentara (consecutiva unei tromboze izolate, sigur confirmate, a v.lienale) si in caz de asociere a splenomegaliei portale cu un sindrom de hipersplenism.
5. Transplant hepatic: reprezinta singurul tratament etiopatogenic
V. TUMORI ALE SPLINEI
Tumorile splinei includ urmatoarele categorii:
- tumori chistice neparazitare sau parazitare;
- tumori solide benigne;
- tumori solide maligne primitive (altele decat neoplaziile sistemice ale tesutului limfoid
si ale sistemului reticuloendotelial) si secundare (metastaze splenice);
- pseudotumori inflamatorii.
A. CHISTURI SPLENICE
Cele mai folosite clasificari sunt cele propuse de Altmeier (veche) si Fowler (recenta):
|
CLASIFICAREA ALTEMEIER |
|||
|
CHISTURI ADEVARATE |
PSEUDOCHISTURI (CHISTURI FALSE) |
||
|
CHISTURI PARAZITARE |
CHISTURI NON-PARAZITARE |
CHISTURI POSTTRAUMATICE CHISTURI DEGENERATIVE CHISTURI INFLAMATORII |
|
|
- chisturi splenice solitare - chisturi splenohepatice (multi exclud chisturile pa- razitare din acesta clasifi- care) |
- epiteliale: epidermoide dermoide - endoteliale: limfangiom hemangiom mezoteliom boala polichistica |
||
|
CLASIFICAREA FOWLER |
|||
|
CHISTURI PRIMARE (cu capitonaj epitelial endochistic) |
CHISTURI SECUNDARE (fara capitonaj epitelial, cel putin initial) |
||
|
Chisturi seroase congenitale. Chisturi traumatice (prin infoliatie). Chisturi inflamatorii: - prin infoliatie; - prin dilatatie (limfangiectazii, boala polichistica). Chisturi neoplazice benigne: dermoide, epidermoide, limfangioame, hemangioame (cavernoase, capilare). |
CHISTURI TRAUMATICE: hematice seroase. CHISTURI DEGENERATIVE (lichefierea unor infarcte vechi). CHISTURI INFLAMATORII. |
||
Clinic exista trei posibilitati de manifestare:
- latenta pina in momentul descoperirii incidentale cu ocazia unui examen imagistic
efectuat pentru o alta afectiune;
- descoperire clinica a unei splenomegalii singulare cu/fara alte simptome (durere sau
greutate in hipocondrul stang, simptome respiratorii, digestive sau urinare de vecina-
tate);
- producerea unei complicatii care devine inaugurala din punct de vedere simptomatic
(ruptura spontana, hemoragie intrachistica, suprainfectare cu abcedare, mai rar malig-
nizare).
Diagnosticul se pune pe seama explorarilor imagistice
Solutia terapeutica optima in caz de simptomatologie prezenta sau complicatii evolutive este reprezentata de splenectomie (rezolvare radicala a afectiunii, evitare a complica-tiilor, precizare a diagnosticului histopatologic de certitudine); in cazul descoperirii in-tamplatoare se opteaza intre supraveghere cu interventie doar in caz de suspectare a unei complicatii, splenectomie de principiu, sau interventii chirurgicale conservatoare (punc-tii evacuatoare, chistectomii, splenectomii partiale: au dezavantajul ca nu opresc evolu-tia bolii si pot genera complicatii).
B. TUMORI BENIGNE SPLENICE
1. Fibromul splenic: consistenta ferma, dimensiuni variabile (2-4 cm), culoare alb-cenusie pe sectiune, cu posibile calcificari; rar manifest clinic (dureri, splenomegalie moderata); posibila complicare (necroza, suprainfectare, calcificare completa, generare de HTPo intrasplenica); rezolvare terapeutica prin splenectomie.
2. Hamartomul splenic (numit de Rokitansky "splenom"): malformatie pseudotumo-rala foarte rara, unica sau multipla, nodulara, relativ bine delimitata, cu consistenta ferma, culoare rosie-cenusie si dimensiuni variabile (uneori voluminoasa); posibila aso-ciere in cadrul unei hamartomatoze difuze cu localizari multiple (colon, duoden, intestin subtire), care in cazul aglomerarii familiale se numeste hamartomatoza Peutz-Jeghers; poate fi asimptomatic (descoperit imagistic) sau simptomatic (splenomegalie, hipersple-nism, HTPo segmentara); rezolvare terapeutica prin splenectomie (in cazurile simptomatice).
C. TUMORI MALIGNE SPLENICE
Tumori maligne primitive:
Clasificare
- tumori epiteliale (origine in posibile incluzii ectodermice): rare;
- tumori conjunctive (sarcoame cu trei posibile origini: celulele endoteliale ale sinusuri-
lor splenice, celulele pluripotente primitive mezenchimale, sau malignizarea unor he-
mangioame voluminoase preexistente): fibrosarcoame (fibrosarcom propriu-zis, reticu-
losarcom), angiosarcoame (hemangioendoteliosarcom, limfosarcom), sarcom Kaposi
(sarcom hemoragic idiopatic multiplu).
Caracteristici morfopatologice
- fibrosarcomul: este voluminos, neregulat, alb-cenusiu, cu zone de necroza hemoragica,
determinand splenomegalie, ingrosarea capsulei si aderente la organele vecine;
- angiosarcomul: este tumora unica, policiclica (structura multinodulara);
- sarcomul Kaposi: poate fi izolat sau asociat in cadrul unei afectari cu localizari visce-
rale si somatice (la nivelul extremitatilor) multiple; posibila asociere cu SIDA
Clinic → triada caracteristica:
- splenomegalie importanta, neregulata, ferma, dureroasa;
- sindrom casectizant (pierdere ponderala, ascita, revarsat pleural, etc.);
- sindrom febril (prin necroze intratumorale).
Diagnosticul este sugerat de explorarile imagistice (echografie, CT-scan, angiografie selectiva, eventual cu punctie ghidata si examen citologic si/sau histopatologic consecu-tiv); nu se asociaza modificari hematologice periferice sau central-medulare.
Stadii evolutive: I (sarcom localizat), II (leucosarcomatoza cu reactie leucemica) si III (sarcomatoza generalizata, depasita chirurgical). Complicatii posibile: necroza tumorala (cu/fara suprainfectare), ruptura tumorala (cu hemoperitoneu si posibila insamantare secundara intraperitoneala).
Tratament: splenectomie (in stadiile I-II) completata cu chimioradioterapie.
Metastaze splenice: sunt mult mai frecvente decat tumorile primitive, fiind produse pe cale hematogena sau prin invazie directa de vecinatate; diagnosticul si tratamentul lor se raporteaza la cel al tumorilor primitive de origine.
D. PSEUDOTUMORI INFLAMATORII ALE SPLINEI
Pot fi confundate cu stadii avansate evolutive ale chisturilor splenice, reprezentand consecinta unor necroze locale cu origine multipla (tromboze vasculare intrasplenice, vascularite, hematoame posttraumatice, infectii localizate intrasplenice cu evolutie tre-
nanta) ce sufera organizare inflamator-scleroasa cu fibrozare locala. Sunt formatiuni solide, dure, bine delimitate, cu leziuni inflamatorii de insotire; posibila necrozare hemoragic centrala sau abcedare. Diagnostic de certitudine stabilit histopatologic. Rezolvare terapeutica prin splenectomie: precizeaza diagnosticul si evita instalarea posibilelor complicatii (hemoragii intrasplenice, suprainfectari, rupturi splenice).
Trebuie mentionat ca splina mai poate fi afectata malign in cadrul neoplaziilor sistemice ale sistemului limfoid si ale sistemului reticulo-histiocitar (limfoame hodgkiniene sau non-hodgkiniene, sindroame mieloproliferative, histiocitoza, mielom multiplu, mastocitoza sistemica, etc.).
Se vorbeste de splenectomie in cazul ablatiei (exerezei) complete a splinei, respectiv de splenectomie segmentara (partiala) in caz de extirpare limitata a unuia sau mai multor segmente splenice.
A. INDICATIILE SPLENECTOMIEI
1. Anomalii ale splinei:
![]() Anomalii de pozitie (spline "dislocate",
care au alt situs decat loja splenica):
Anomalii de pozitie (spline "dislocate",
care au alt situs decat loja splenica):
- anomalii congenitale ("spline ectopice", aparute prin defect de organogeneza);
- anomalii dobandite (deplasari ale unei spline normal localizate la nastere): se insotesc
adesea de mobilitate anormala splenica (ce poate determina complicatii reprezentate de
torsiuni sau volvulari splenice in jurul pediculului splenic alungit sau scurtat secundar,
cu infarctizare splenica variabila) sau compresiuni pe viscerele vecine.
![]() Anomalii de numar: prezenta splinelor
supranumerare poate necesita splenectomie cu ablatia intregului tesut
splenic din organism in contextul aparitiei hipersplenismului
Anomalii de numar: prezenta splinelor
supranumerare poate necesita splenectomie cu ablatia intregului tesut
splenic din organism in contextul aparitiei hipersplenismului
![]() Anomalii de forma (splina
dubla, tripla, polilobata sau polisplenie): splenectomie
indicata in caz de aparitie a complicatiilor (infarctizari,
rupturi spontane sau traumatice, compresiuni de vecinatate).
Anomalii de forma (splina
dubla, tripla, polilobata sau polisplenie): splenectomie
indicata in caz de aparitie a complicatiilor (infarctizari,
rupturi spontane sau traumatice, compresiuni de vecinatate).
2. Splenopatii vasculare:
Infarctul splenic (unic sau multiplu): este leziune secundara unor afectiuni emboligene cardio-vasculare, hematologice, inflamatorii, septice, sau unor vasculopatii; manifest sau mut clinic in momentul constituirii, poate deveni sediul si cauza unor complicatii (splenomegalie insotita de fenomene patologice, ruptura splenica cu/fara hemoragie intraperitoneala, infectare cu abcedarea zonelor splenice devitalizate) care indica splenectomia.
Anevrismul arterei splenice (a doua localizare a bolii anevrismale dupa cea aortica), cu sediu troncular, radicular (distal) sau mixt: poate fi asimptomatic, manifest clinic prin simptomatologie nespecifica sau prin simptome date de complicatiile sale reprezentate de ruptura (cu evolutie in doi timpi: prefisurar si de ruptura constituita) sau tromboza; tinand cont de riscul vital foarte mare al rupturii anevrismale, tratamentul chirurgical trebuie instituit imediat dupa descoperirea incidentala a anevrismului si consta in splenectomie (in cazul localizarii distale) sau exereza anevrismului cu refacerea a. lienale si conservarea splinei (incercata in cazul localizarii tronculare).
Fistula arteriovenoasa splenica (comunicare patologica intre artera si vena splenica la nivel troncular sau radicular): determina instalarea unui sindrom de HTPo cu consecinte negative retrograde si anterograde (chiar si la nivel hepatic); in cazul shunt-ului arterio-venos intrasplenic cu debit mare (cu consecinte echivalente unui shunt troncular) se indica splenectomia cu extirpare in bloc a ambelor trunchiuri vasculare si eventual cu pancreatectomie caudala tactica (solutiile chirurgicale care iau in calcul prezervarea splinei se insotesc de recidiva).
Ruptura spontana a vaselor splenice (afectiune rara cu debut clinic brutal sub forma abdomenului acut hemoragic si peritonitic): splenectomie cu ligatura vasculara proximal de locul efractiei.
Volvulusul splinei in jurul pediculului vascular largit congenital sau dobandit: impune laparotomia de urgenta cu splenectomie (sectiunea pediculului aferent trebuie realizata cat mai aproape de originea, respectiv confluenta, sa).
Hipertensiunea portala indica splenectomia in urmatoarele conditiuni:
- ca gest singular: in caz de HTPo segmentara prin tromboza unica a v.lienale, in caz de
HTPo insotita de splenomegalie si hipersplenism (in absenta varicelor esofagiene, a
HDS si a ascitei), in caz de HTPo prin fistula arteriovenoasa intrasplenica, ca si la
copiii cu HTPo ce duce la nanism splenic;
- ca gest asociat sau complementar altei interventii chirurgicale (derivatie splenoportala
distala, deconexiune azygoportala Hassab sau Sugiura-Futagawa);
- ca interventie de completare a unei interventii anterioare (in cazul unui shunt portocav non-selectiv care nu extirpa splina, lasand in urma posibilitatea dezvoltarii ulterioare a unei splenopatii reziduale insotite de consecintele mecanice ale splenomegaliei si de hipersplenism).
3. Splenopatii parazitare:
Echiconococoza splenica
Paludismul (malaria): tratamentul este complex, fiind medical (schizontocide si sporontocide) si chirurgical (splenectomie);
indicatiile splenectomiei sunt absolute (combatere si profilaxie a complicatiilor mecanice, vasculare, infectioase si hematologice) sau relative (asociere a perisplenitei intense cu risc mare hemoragic, asociere cu tare organice cardiace, hepatice, renale, sau casexie paludica).
Leishmanioza viscerala (determinata de Leishmania Donovani sau Leishmania Chagasi, foarte rara in Romania): prezentare cu febra, anemie si splenomegalie; tratament medicamentos si eventual chirurgical (splenectomie indicata in cazul riscului reprezentat de complicatii, ca si pentru eliminarea unui rezervor important de paraziti).
Schistosomiaza (bilharzioza, splenomegalia egipteana): prezentare cu HTPo si splenomegalie cu hipersplenism; beneficiaza de splenectomie in cadrul interventiilor de devascularizare esogastrica (a stat la originea imaginarii operatiei Hassab).
4. Splenopatii septice si virale:
Abcesul splenic (unic sau multiplu): etiologie microbiana (germeni digestivi) sau pa-razitara (Entamoeba histolitica, Plasmodium), cu infectare (infestare) pe cale hematoge-na, prin difuziune de vecinatate sau prin inoculare directa; diagnostic clinic (manifestari generale si locale) si imagistic; splenectomia reprezinta metoda terapeutica optima.
Alte splenopatii infectioase ce pot beneficia de splenectomie (in cadrul unui tratament complex): cele din febra tifoida, endocardita infectioasa, TBC, mononucleoza infectioasa.
5. Tumori splenice
6. Splenopatii hematologice:
Boli hematologice benigne care in conditii bine precizate beneficiaza de splenectomie:
Talasemii
Drepanocitoza
anemii hemolitice autoimune
sferocitoza ereditara
anemii aplastice
purpura trombotica trombocitopenica (PTT, boala Moschcowitz)
purpura trombocitopenica idiopatica (PTI, boala Werlhof)
tezaurismoze (boala Gaucher, boala Niemann-Pick, etc.).
Boli hematologice maligne in care splenectomia poate fi asociata in cadrul unui trata-ment complex: leucemie limfatica cronica (LLC), leucemie cu celule paroase, limfoame maligne (hodgkiniene sau non-hodgkiniene), sindroame mieloproliferative (leucemie granulocitara cronica [LGC], mielofibroza cu metaplazie mieloida, etc.).
7. Traumatisme splenice:
traumatisme inchise sau deschise ce au ca rezultat producerea de contuzii, plagi sau rupturi splenice ce se insotesc de hemoragie interna intraperitoneala cu evolutie intr-un timp sau in doi timpi
(exista si ruptura splenica "spontana", aparuta in absenta unui traumatism aparent in caz de splina cu structura patologica: splina paludica, splina de staza, etc.)
explorarile imagistice (in principal tomodensitometria) joaca rolul principal in stabilirea diagnosticului ce este sugerat de instabilitatea hemodinamica si eventualul abdomen hemoperitonitic
conduita terapeutica este variata: simpla expectativa sub protectia unui tratament conservator (in tipurile I-II, cu spitalizare in cazul copiilor), splenectomie (in tipurile III-V, ca si in toate cazurile cu ruptura survenita pe fondul unei spline patologice; in cazul unui bolnav nesocat se poate recurge la efectuarea unei grefari intraperitoneale de mici fragmente din splina extirpata pentru a evita efectele neplacute ale aspleniei); splenectomia segmentara (propusa de unii autori in tipul II traumatic) prezinta riscul sangerarii postoperatorii sau al constituirii de hematoame perisplenice.

B. CONTRAINDICATIILE SPLENECTOMIEI
Sunt reprezentate de situatiile in care splenectomia poate duce la efecte negative in absenta oricarui rezultat terapeutic benefic pentru bolnav:
Infarcte splenice limitate, asimptomatice si necomplicate, descoperite intamplator prin explorari imagistice sau peroperatorii.
Sindroame de HTPo cu hemoragii digestive si v. splenica libera: se contraindica splenectomia singulara (splina serveste ca un dispozitiv tampon de relativa descarcare a sistemului portal).
Splina hipertrofiata din starile septice sistemice.
Splenomegalia palustra congestiva (reversibila sub tratament medicamentos).
Anemia ereditara hemolitica de grad mic sau mediu.
Leucemii acute (splenomagalia apare in stadiul de generalizare al afectiunii maligne).
Splenomegalia din limfoamele non-Hodgkiniene sistemice (stadiu evolutiv avansat).
Splenomegalia din policitemia vera.
Trombocitemia esentiala hemoragica.
Sarcoame splenice in stadiul de sarcomatoza generalizata (stadiul III).
Tumori splenice metastatice (in cazurile cu tumora primitiva inextirpabila sau pre-
zenta de numeroase metastaze cu alte localizari, cum se intampla in cancerul ovarian sau digestiv).
C. COMPLICATIILE SPLENECTOMIEI
Modificari ale compozitiei sangelui:
- prezenta in circulatie de eritrocite cu defecte intracelulare: corpi Howell-Jolly (resturi
nucleare), corpi Heinz (hemoglobina denaturata), corpi Pappenheimer (granule de
fier); posibila prezenta de eritrocite in tinta, etc.;
- granulocitoza, limfocitoza si monocitoza pasagere (cresc din prima zi si pot persista
cateva luni);
- trombocitoza: 75% din pacientii splenectomizati prezinta trombocitoza > 400.000/mm3 (sunt insa posibile si cresteri > 1.000.000/mm3), care justifica posibila aparitie a tromboflebitelor (indeosebi la pacientii cu dezordini mieloproliferative) sau chiar a trombozei de vena porta sau VCI (indeosebi la pacientii cu anemie hemolitica ereditara), situatii care justifica administrarea terapiei antiplachetare
Cresterea riscului infectios.
|
Politica de confidentialitate | Termeni si conditii de utilizare |

Vizualizari: 10137
Importanta: ![]()
Termeni si conditii de utilizare | Contact
© SCRIGROUP 2026 . All rights reserved