| CATEGORII DOCUMENTE |
| Astronomie | Biofizica | Biologie | Botanica | Carti | Chimie | Copii |
| Educatie civica | Fabule ghicitori | Fizica | Gramatica | Joc | Literatura romana | Logica |
| Matematica | Poezii | Psihologie psihiatrie | Sociologie |
Perceptia sociala a profesiunii de medic: punctul de vedere al sociologului
Activitatea medicala de ingrijire si recuperare a sanatatii este printre cele mai vechi si importante activitati umane, originea ei pierzandu-se in negura mitologica a istoriei umanitatii. Importanta acesteia a determinat, pe plan social, specializarea in interiorul comunitatii a unui grup social distinct, insarcinat cu organizarea evaluarii, mentinerii si recuperarii starii de sanatate a indivizilor, ca o conditie primordiala a existentei lor, atat pe plan biologic cat si pe plan psihosocial
La inceputurile sale activitatea medicala era legata de magie si religie. Este ilustrativ, din acest punct de vedere, faptul ca Asklepios, primul medic al antichitatii, era considerat ca fiind inzestrat cu puteri supranaturale, acordand ajutor chiar si personajelor divine. Era considerat fie zeul medicinei, fiu al lui Apollo, fie semizeu, iar Hygea (Sanatatea) era chiar fiica sa.
incepand cu antichitatea greaca, medicina intra intr-o noua faza de dezvoltare, caracterizata prin desprinderea de magie si religie si prin specializarea profesionala a vindecatorilor, constituiti intr-un corp social aparte, cu traditii transmise din generatie in generatie. Codul lui Hipocrate, 'parintele medicinei', fixeaza cerintele etice fundamentale ale profesiei medicale in sensul asigurarii unui control cat mai riguros asupra modului de exercitare a actului medical, de transmitere a cunostintelor medicale si de stabilire a relatiilor cu pacientii.
Abordarea empirica, rationala si experimentala a bolilor s-a afirmat tot mai viguros in cursul secolelor, conducand la constituirea medicinei ca o ramura stiintifica specializata, corpul medical dobandindu-si, ia randul lui, un statut distinct in randul categoriilor profesionale. Cu toate variatiile de la o epoca la alta, prestigiul profesiei medicale, si implicit a statutului de medic, se situeaza pe primele locuri in ierarhia profesiunilor. Ilustrativ pentru pretuirea acordata acestei profesii, inca din vechime, sunt afirmatiile lui Homer (sec.VIII i.Ch.), din Iliada: 'Face cat oameni mai multi un om care vindeca oameni; taie din rani sageti si cu leacuri alina durerea'.
Peste veacuri, celebrul medic si filosof iranian Avicena (Ibn-Sma, 980-1037) in 'Poemul medicinei' va face elogiul acestei profesii spunand: 'Poetii sunt printi ai cuvantului, medicii domnesc asupra trupului; elocventa primilor desfata sufletul, devotamentul celorlalti tamaduieste pe cei bolnavi'.
in zilele noastre medicul apartine unui grup profesional precis conturat din punct de vedere social. Comportamentul sau e definit prin norme particulare, educatia sa ii confera o anumita imagine asupra bolii si asupra societatii. El are, altfel spus, un anumit statut si, in directa dependenta de el, un anume rol in societate.
Statut si rol social Rolurile sociale in relatia terapeutica
Statutul reprezinta pozitia ocupata de o persoana, sau un grup de persoane, in societate.
Max Weber a dat termenului de statut intelesul de prestigiu social (Wirtschaft und Gesellschaft, 1921). Ralph Linton, din perspectiva antropologiei culturale, a utilizat termenul de statut cu intelesul de colectie de drepturi si de datorii generate de locul ocupat de individ in societate (The Study of Man, 1936). Talcott Parsons face distinctie intre statuturi atribuite (legate de anumite calitati ale individului; varsta, sex, rasa, etc.) si statuturi achizitionate, pentru care individul opteaza, face anumite eforturi (profesie, pozitie economica, stare civila, etc - The Social System, 1951). Statutul de varsta, cel mai activ ca dezvoltare, cel profesional si cel cultural evolueaza impreuna in copilarie, prin scoala, pentru ca ulterior sa se distanteze si sa se dezvolte distinct. Toate statuturile asociate unei persoane formeaza setul de statuturi propriu acesteia. Statutul cultural, profesional si cel economic au rol hotarator in configurarea statutului social al unei persoane.
in societatile moderne statutul profesional apare ca un factor central in constelatia de statuturi partiale, care compun setul de statuturi ale persoanei. Statuturile profesionale se divid in statuturi formale (oficiale, distribuite conform organigramei) si statuturi informale (dobandite pe baza caracteristicilor specifice persoanei). Statutul formal se refera la diferentierea gradelor de autoritate conferite angajatilor de catre organizatie. El se exteriorizeaza prin folosirea simbolurilor statutului, adica prin obiecte sau insemne ce reflecta pozitia unei persoane in cadrul ierarhiei institutionale, ca de exemplu: titluri profesionale (director, sef de serviciu, sef de sectie, etc), avantaje suplimentare (spatiu de parcare, apartament de serviciu, etc), conditii de lucru luxoase (un birou generos decorat, calculator, fax, etc)
Statutul informai se refera la prestigiul acordat indivizilor pe baza unor trasaturi necerute expres de organizatie. De exemplu: angajatii mai in varsta si cu experienta mai mare sunt perceputi ca avand un statut mai inalt decat ceilalti colegi, cei care au capacitati speciale (sunt priceputi in informatica, cunosc limbi straine, au abilitati deosebite de comunicare) sunt considerati ca posedand un statut mai ridicat decat ceilalti.
Schimbarea statutului profesional atrage dupa sine schimbarea statutului economic, respectiv a veniturilor si prestigiului social.
Statuturile partiale ale unei persoane pot fi congruente sau incongruente, generand in acest caz conflicte interstatut (de exemplu, conflicte intre statutul familial si profesional).
Unele statuturi sunt generatoare de conflicte prin insasi natura lor. in sociologia organizationala s-a relevat ca pozitiile ierarhice intermediare determina conflicte interstatut. Cercetarile sociologice concrete au aratat ca modul in care persoana isi percepe propriul statut intervine decisiv in depasirea conflictelor inter- si intrastatut. De asemenea, s-au gasit corelatii semnificative intre cristalizarea statuturilor si atitudinile politice, intre statuturi si anumite boli psihice, intre statutul profesional formal si satisfactia muncii.
Conceptul de rol social
Rolul social reprezinta un model de comportare asociat unui statut, punerea in act a drepturilor si datoriilor prevazute de statuturile indivizilor si grupurilor intr-un sistem social (CZamfir, L.Vlasceanu, 1993). Primul care a utilizat termenul de rol in acceptiunea sociologica moderna este Ralph Linton, Sociologul american George Herbert Mead, accentuand importanta indeplinirii rolurilor sociale, considera ca invatarea lor duce la formarea personalitatii si asigura functionarea colectivitatilor umane (Mind, Seif and Society, 1934).
Ca aspect dinamic al statutului, rolul social exprima atat un comportament efectiv, cat si o prescriptie normativa. Din acest punct de vedere, rolul social reprezinta ansamblul de comportamente pe care in mod legitim il asteapta ceilalti de la individul care ocupa o pozitie sociala determinata, un statut social, in raport cu statutul, rolul social este mai flexibil. Statutul poate ramane neschimbat, pe cand rolul social se schimba pe masura schimbarii cerintelor sociale. Statutul de femeie, de exemplu, s-a pastrat, dar rolul social al femeii s-a modificat radical in prezent fata de trecut, atat sub aspect profesional, cat si politic, cultural, familial, etc. Daca in epoca victoriana a cocheta cu barbatii din anturajul imediat era considerat o abatere de la rolul femeii, azi acest lucru e acceptat ca ceva firesc, ca facand parte din rol.
Rolurile sociale (rolul de tata, de medic, de student, etc) nu se realizeaza oricum; ele se 'joaca' in functie de regulile si asteptarile colectivitatilor si grupurilor umane. Acestea formeaza 'asteptarile rolului' (role expectation), respectiv prescriptiile normative ce definesc modul in care trebuie jucat un rol. Comportarea reala in rol reprezinta 'realizarea rolului' (role performance), realizare determinata de mai multi factori: cerintele de rol, perceperea acestora de catre individ, trasaturile de personalitate, gradul de identificare a individului cu grupul de apartenenta, etc.
Relatia dintre prescriptiile de rol (stereotipul social) si realizarea rolului, relatie mediata de trasaturile de personalitate, a fost redata de G.W.Allport conform figurii l.
Fiecare individ isi asuma rolul sau rolurile cu o fidelitate mai mare sau mai mica in raport cu modelele existente in societatea globala sau in grupurile de apartenenta. El poate inova in raport cu modelele de asteptare, in functie de aptitudinile, perceperea si selectia modelelor , de aici rezultand diferenta dintre 'intrarea in rol' si 'stereotipul social'.
Corelativ statuturilor sociale, fiecarei persone ii sunt proprii, la un moment dat, mai multe roluri sociale care pot fi si ele congruente sau incongruente. Ele alcatuiesc setul de roluri specific unei persoane. Un anumit rol din set este de obicei proeminent, persoana investind in realizarea lui resursele sale cele mai importante.
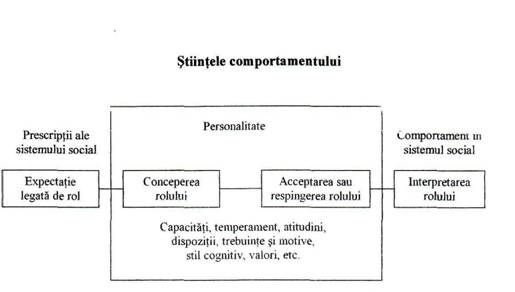
Figura 1 Relatia dintre prescriptiile de rol si comportamentul de rol. Sursa: W.Allport Gordon. Structura si dezvoltarea personalitatii. Ed.Didactica si Pedagogica, Bucuresti,
Incongruenta rolurilor poate genera conflicte si tensiuni interroluri. Cand, din anumite motive, persoana nu poate raspunde asteptarilor rolului vorbim de 'tensiunea roluluP. Ea poate fi produsa in mai multe situatii:
cand exista o discrepanta intre trasaturile de personalitate si prescriptiile rolului
social (un individ nehotarat ce trebuie sa indeplineasca rolul unui om ce ia decizii indraznete);
cand are loc o schimbare rapida a rolului de la un tip de activitate la altul;
cand exista o suprasolicitare sau o subsolicitare a persoanei in roluri.
Cand un individ joaca doua sau mai multe roluri ale caror cerinte sunt in conflict sau sunt greu de conciliat, spunem ca se afla intr-o situatie de 'conflict de rol' (de exemplu, un medic aflat in situatia de a efectua o operatie chirurgicala mutilanta asupra unui membru al propriei familii sau cazul politistului pus in situatia de a-si aresta propriul fiu).
in aceste cazuri individul trebuie sa efectueze o ierarhizare care implica ignorarea unor prescriptii de rol pana la un prag critic, pe seama altora, considerate ca prioritare. Acest lucru antreneaza distorsiuni in viata psihica a individului, 'comportare dubla in rol' cu consecinte grave, mergand pana la disolutia caracterului.
Examinand formele conflictelor de roluri si sursele lor, J.Maisonneuve precizeaza printre sursele de conflict care tin de conditiile socio-culturale, urmatoarele:
Proliferarea rolurilor in societatea contemporana;
Inconsistenta sau echivocul
pozitiilor si al modelelor de roluri corelative:
toate pozitiile de intersectie sunt
astfel, fie ca apar:
intre doua culturi asa cum este cazul 'marginalului', un individ transplantat ca
adult intr-o cultura foarte diferita de a sa, in care nu reuseste sa se adapteze decat in mod partial si superficial;
intre doua clase de varsta asa cum se intampla in cazul adolescentului in
societatile dezvoltate; sfasiat intre modelele de conduita infantila si cele ale adultilor, el este adesea subiectul unor asteptari contradictorii, din lipsa de 'rituri de trecere';
intre doua grupe profesionale; este, de exemplu, cazul maistrului situat intre
muncitor si cadre, intre baza si autoritate, prins adesea intr-un joc dublu al solidaritatilor';
Evolutia
rolurilor o devanseaza pe cea a statuturilor si modelelor comune
(de exemplu, evolutia rolului femeii contemporane);
Articularea
deficienta a functiilor: de exemplu, interferenta posturilor
intr-
o organizatie profesionala aflata in
transformare (ce creeaza posibilitatea
competitiei pentru asumarea simultana a
aceluiasi rol).
La nivel individual acest conflict de rol este simtit in mod acut in trei situatii:
atunci cand subiectul este plasat intr-o pozitie de intersectie (cazul 2);
-atunci cand individul nu adera afectiv sau ideologic la rolul sau (cazul functiei
impuse);
-atunci cand este contrariat de exigentele incompatibile ale unui rol mixt.
intre rolul social si personalitate exista o stransa interdependenta: nu numai rolul social influenteaza personalitatea, dar si aceasta, prin interpretarea rolului social, contribuie la modificarea prescriptiilor de rol. Exista totodata o marja de libertate in interpretarea rolurilor, in structurile organizationale birocratice, individul este supus unor presiuni sociale care il obliga sa-si dezvolte anumite trasaturi de personalitate, precum: prudenta, spiritul de disciplina, supunerea neconditionata fata de reguli. Odata cu evolutia societatii a sporit complexitatea setului de roluri proprii fiecarei persoane si s~a marit ponderea rolurilor sociale universaliste, neutre afectiv, dobandite.
Statutul social al medicului
Fiind elementul cheie in cadrul sistemului sanitar, medicul are un statut deosebit si in cultura extra-medicala. Statutul lui in societatea contemporana este printre cele mai inalte, medicul fiind considerat azi, prototipul profesionistului prin excelenta.
Ca profesionist, medicul se distinge, dupa opinia lui E.Freidson (1970), prin inaltul nivel de formatie abstracta si specializata, prin 'orientarea spre profesie', careia ii corespunde ideea de 'vocatie', prin recunoasterea deplinei sale autoritati asupra bolii si prin monopolul obtinut in tratamentul ei. Medicii se diferentiaza de alti (lucratori) profesionisti prin faptul ca lor le este recunoscut monopolul propriei lor activitati, precum si o autonomie exceptionala in exercitiul si in controlul ei.
Astfel, medicii sunt cei care determina continutul studiilor medicale, ei formuleaza regulile codului deontologic al profesiunii medicale (recunoscut de stat) si tot ei sunt cei care depind de propriile lor organizatii (Ordinul Medicilor). Controlul care se exercita asupra lor este deci, in rnod esential, un autocontrol. (P.Adam, C.Herzlich, 1994).
Statutul medicului este asociat cu valori ca: putere, cunoastere, devotament, eroism, putere de sacrificiu. Este elocventa din acest punct de vedere o ancheta nationala desfasurata in SUA, care situeaza profesia de medic pe primul loc in ierarhia profesiilor (WJ.Vander Zanden, 1988). Ierarhia primelor zece profesii, dupa punctajul obtinut, este relevata in tabelul l.
Tabel l Ierarhia primelor zece profesii dupa punctajul obtinut.
|
Primele 10 profesii |
Puncte |
Ultimele 10 profesii |
Puncte |
|
Medic |
Fermier | ||
|
Profesor universitar |
Sef de restaurant | ||
|
Jurist |
Mecanic auto | ||
|
Stomatolog |
Brutar | ||
|
Functionar de banca |
Vanzator in magazin | ||
|
Pilot de avion |
Pompist la benzinarie | ||
|
Functionar |
Receptioner la hotel | ||
|
Sociolog |
Lucrator la salubritate | ||
|
Profesor de liceu |
Portar | ||
|
Farmacist diplomat |
Lustragiu |
Sursa: WJ.Vander Zanden. The Social Experience. An Introduction to Sociology, New York, Random House, 1988, p.232.
intr-o ancheta realizata in tara noastra, in 1993, pe un esantion de 1645 de elevi din clasa a XII-a , profesia de medic se situeaza pe locul trei ca prestigiu in ierarhia ocupatiilor, dupa aceea de profesor universitar si de judecator (vezi T.Rotariu, P.Ilut, Sociologie, Cluj Napoca, Ed. Mesagerul, 1996, p. 175).
Datorita diferentierii si multiplicarii specialitatilor medicale, astazi medicina curativa s-a impartit in doua tabere: aceea a omnipracticienilor (medicii generalisti) si aceea a specialistilor. Citand sondajele efectuate de J.Stoetzel in Franta, I.B.Iamandescu (1997) afirma ca celor doua tipuri de medici le corespunde, in opinia marelui public, doua imagini: imaginea medicului care ingrijeste (medicul de familie, medicul generalist) si imaginea medicului care vindeca, ce poate face chiar minuni, adica medicul specialist.
Locul important pe care-i detine medicul in societate decurge din valoarea atasata sanatatii, vietii si mortii. El nu se datoreaza castigului, ci in primul rand, puterii pe care o detine. Medicul intervine in situatiile de criza, se apeleaza la el pentru ca are puterea de a vindeca. El apare intr-o tripla ipostaza; de om care: alina suferinta;
vindeca boala;
saiveaza (uneori) viata bolnavului.
Folclorul medical arata ca medicul detine, ca si samanul, o putere magica. El este un personaj puternic, cu puteri si drepturi ce nu sunt accesibile muritorilor de rand. Cum spunea Michael Laudon (1992), medicii 'au putere sociala, culturala, charismatica si esculapiana' asupra pacientilor. Este puterea cunoasterii izvorata din educatia si profesionalismului specialistului, in opinia lui G.Saxon, statutul prestigios al medicului in societate e legat de duritatea si frustrarea inregistrate in perioada indelungata a pregatirii profesionale, din responsabilitatea sa crescuta (el e raspunzator de viata si moartea pacientilor), responsabilitate ce implica tensiuni morale extreme; din orele suplimentare petrecute in exercitarea profesiunii, din stapanirea de sine pe care si-o dobandeste pe parcursul studiilor (trebuind sa-si sublimeze aversiunea provocata de aspectele maladive ce izvorasc din starile patologice ale corpului uman) (G.Saxon, 1986). Medicii se recruteaza, de obicei, din randul claselor superioare; putini provin din randul claselor de jos, intrucat pregatirea profesionala este costisitoare, taxele scolare sunt mai mari ca la alte facultati.
Programa studiilor medicale este dintre cele mai incarcate, studentii fiind solicitati la limita maxima a capacitatii lor. Studentii in medicina sunt oameni cu calitati deosebite. Desi cursurile sunt foarte incarcate, numarul celor ramasi repetenti este extrem de redus, comparativ cu alte facultati.
Rolul social al medicului
Acestui statut al medicului i se asociaza un rol social pe care T.Parsons il defineste prin cinci elemente: competenta tehnica, universalism, specificitate functionala, neutralitate afectiva si orientare spre colectivitate.
Competenta tehnica. 'Ca rol profesional, medicina a institutionalizat un continut tehnic care se impune de departe asupra tuturor elementelor care determina statutul de medic. E de la sine inteles ca acest rol trebuie executat si criteriile prin care decidem daca este corect executat, privesc inainte de toate competenta medicului' (Parsons, 1956). Competenta tehnica se delimiteaza ca fiind prioritara din punct de vedere a eficientei actului medical. Dobandirea ei se face prin asimilarea si consolidarea cunostintelor din timpul facultatii si dupa terminarea ei. Ea este probata prin examene si concursuri (unele foarte ritualizate) in urma carora se dobandeste 'titlul', care-1 deosebeste pe medic de alte categorii de 'vindecatori' si reprezinta o garantie pentru bolnavi in privinta acordarii asistentei medicale.
Un atribut esential al competentei profesionale a oricarui medic, dar in special al medicului generalist, 1-ar constitui acela de 'a fi minim competent in maxim de domenii' (I.B.Iamandescu, 1997), respectiv a detine un minimum de cunostinte in cat mai multe domenii ale medicinei. Acest lucru permite, spre exemplu, acordarea de cate orice medic a ajutorului de urgenta, in cazuri exceptionale. Iar in cazul generalistului, ii permite o triere judicioasa a cazurilor ce se pot pastra pentru sine spre rezolvare terapeutica si a celor ce reclama competenta specialistilor, trimitandu-le la alte nivele ale asistentei medicale.
Tot de competenta tehnica a medicului ar tine si o serie de notiuni non-medicale, dar cu implicatii socio-administrative sau profesionale pentru pacient (drepturi materiale, pensionari, protectie fata de noxe, etc.).
Universalism. Raportul cu pacientul este reglementat de reguli (abstracte) formale, fondate pe o competenta tehnica si nu pe legaturi personale. Medicul nu poate refuza bolnavii dupa criterii arbitrare, el este medic pentru toata lumea, indiferent de pozitia sociala, sexul, rasa, religia sau etnia bolnavului. Legat de universalism ca trasatura de rol, I.B.Iamandescu (1997), mentioneaza trei situatii ce se pot constitui ca exceptii de la aceasta regula (abat medicul de la obligatia considerarii bolnavului numai in functie de natura si gravitatea bolii):
medicina 'de campanie'(de front) in cadrul careia asistenta medicala se acorda
cu prioritate gradelor superioare;
existenta presiunilor sociale privind ingrijirea preferentiala a unor bolnavi cu
pozitii socio-profesionale sau politice inalte;
existenta cabinetelor si clinicilor particulare.
Specificitate functionala. Medicul este specialist intr-un domeniu bine precizat, limitat la sanatate si boala, in virtutea acestui specific 'tehnic' al rolului sau, medicul actioneaza asupra corpului si sufletului bolnavului, cu mijloace specifice: tehnice, psihologice, psihiatrice, etc. Puterea sa asupra bolnavului trebuie sa se exercite doar cu referire la boala, nu la alte probleme ale vietii pacientului. Dreptul medicului asupra unei persoane nu trebuie sa depaseasca limitele domeniului medical. Acest lucru il fereste de riscul angrenarii in capcana unor relatii personale neprincipiale, de pericolul unor suspiciuni, asigurandu-i libertatea necesara in exercitarea rolului si a autoritatii profesionale.
Neutralitate afectiva. Raportul cu bolnavul trebuie sa fie obiectiv si non-emotional. Medicul are acces la intimitatea corporala si psihica a pacientului, care este vulnerabil datorita starii sale de boala si tulburarii produsa de ea. in cursul relatiei cu medicul, pacientul se 'confeseaza'; dezvaluindu-si temerile, durerea, frica, nelinistea produsa de boala. Aceasta relatie poate implica un grad ridicat de confesiune, dar ea difera de relatiile intime pentru ca nu este reciproca. Medicul nu trebuie sa se confeseze, nu trebuie sa se apropie atat de mult de pacient incat sa devina intimi. Acest lucru ar afecta exercitiul corect al profesiei, fapt demonstrat si de practica, frecventa intre medici, de a-si incredinta rudele foarte apropiate (parinti, copii) celorlalti confrati pentru tratament, consultare sau interventii chirurgicale.
Desi medicul este asemuit frecvent cu un frate, prieten, sau chiar parinte, el nu se confunda cu acestia, in raport cu acesta din urma, medicul nu judeca si nu condamna pacientul pentru actele sale (daca nu au legatura cu tratamentul prescris), nu-si pedepseste bolnavul, indiferent despre ce culpa e vorba, si nu admite sa devina intim cu acesta. Neutralitatea medicului ii asigura obiectivitatea in raport cu pacientul El nu are voie sa fie partinitor fata de bolnavul pe care il ingrijeste, intrucat acesta fie ca il iubeste sau nu, asteapta de la medic sa fie vindecat de boala sa (I.B.Iamandescu, 1997). 'Ansamblul de semnificatii pe care noi il atribuim combinatiei universalism-specificitate functionala si neutralitate afectiva, permit medicului sa patrunda suficient in treburile private sau in reteaua de relatii a pacientilor sai, ca sa se achite de sarcina sa' (Parsons, 1956).
Orientarea spre colectivitate. Medicul este preocupat de bunastarea pacientului inainte de orice. Spre deosebire de alte profesiuni la care mobilul profitului este recunoscut, ideologia profesiunii medicale pune accent pe devotamentul fata de colectivitate, considerand ca in medicina profitul este cel mai putin cautat. Facand o paralela intre lumea afacerilor si 'profesiunile liberale' (intre care si medicina), Parsons arata ca ambele au ca scop final reusita, dar orientarea valorilor se face diferit: spre sine in afaceri, spre altii in profesia medicala.
La aceste trasaturi, D.Field aminteste dimensiunea morala a rolului de medic, dimensiune manifestata in chiar legitimarea validitatii starii de bolnav a persoanei respective, 'Medicul indeplineste si un rol moral crucial, fara pecetea sa, Iara certificatul medical care atesta ca persoana respectiva este realmente bolnava, persoana respectiva ar putea fi considerata suspecta din punct de vedere moral, ca ipohondra, sau bolnav inchipuit' (David Field, 1976). Medicul este, din acest punct de vedere, un promotor al moralitatii.
Corelativ rolului de medic, in literatura de specialitate au fost conturate si trasaturile rolului social de bolnav.
Rolul social al bolnavului
Spre deosebire de medic, aflat in general in situatia unui om sanatos, bolnavul este confruntat cu o noua situatie existentiala determinata de afectarea capacitatilor sale fizice, psihice si sociale. Aceasta situatie noua, de bolnav, s-ar caracteriza prin cinci trasaturi principale (I.B.Iamandescu, 1997):
Situatia marginala a bolnavului (intre lumea
sanatatii si cea a bolii, negand
cand una, cand alta) care-1 face instabil, dominat de stari conflictuale;
Starea de primejdie
care planeaza asupra bolnavului si care il determina sa
apeleze la tehnici protectoare spre a face fata
pericolului situatiei, fapt ce
se traduce uneori prin euforie si, mai des, prin
sugestibilitate crescuta;
Restrangerea orizontului (de preocupari, de ambianta);
Egocentrism;
Perspectiva
temporala indelungata a bolii duce la sporirea anxietatii
si
potenteaza actiunea factorilor 3 si
4.
in aceasta situatie bolnavul apeleaza la institutia medicala in virtutea unui rol social dobandit, rolul de bolnav (cu caracter temporar sau permanent), rol definit de Parsons prin patru trasaturi:
Degrevarea de sarcini si responsabilitati normale, in
functie de natura si
gravitatea bolii. Cand este bolnav individul nu poate
nici munci, nici nu se
poate ocupa de familia sa. Daca nu se vindeca,
aceasta scutire de sarcini si
responsabilitati devine o acceptare
definitiva, un drept.
Bolnavul nu se poate
insanatosi singur, printr-un act de decizie propriu, de
aceea el nu este facut responsabil de incapacitatea
sa. Ca atare el va primi
sprijin din partea acelor membrii ai societatii
care institutionalizeaza
ajutorul acordat bolnavilor. Realizarea rolului poate
oscila, in acest sens,
intre tendinta de a exagera utilizarea acestui
ajutor si tendinta de a-i refuza
din diverse motive: exces de zel profesional, altruism familial, teama,
etc.
Cele doua trasaturi constituie privilegii pentru bolnavi, insa ele sunt conditionate de respectarea unor obligatii precizate de celelalte doua trasaturi.
Boala trebuie
considerata ca indezirabila si bolnavul trebuie sa doreasca
'sa se faca bine'. Aceasta este o
legitimare conditionala a rolului de
bolnav.
Obligatia bolnavului de a cauta
ajutor competent si de a coopera cu cei
care raspund de ingrijirile de
sanatate. Numai prin respectarea acestor
obligatii, considera
Parsons, caracterul de devianta a bolii este anulat, iar
starea bolnavului este una
legitima.
Se poate adauga ca degrevarea de obligatii nu este generalizata. Legitimarea conditionala nu se aplica decat pentru bolile grave si nu se aplica pentru anumite malformatii congenitale de exemplu, sau pentru anumite boli cronice. Obligatia de a cauta un ajutor competent nu este aplicabila bolilor usoare.
Parsons afirma ca tipul de rol al bolnavului depinde de mai multi factori:
felul bolii (somatici, psihici);
gravitatea bolii;
cronicizarea bolii;
genul de tratament: ambulator, stationar, spitalicesc.
in aceeasi idee, Beckmann (1979) distinge, la un pol, pacienti care adopta rolul de 'bolnavi timizf bolnavi ce se considera lipsiti de ajutor, doresc intens contactul cu medicul si asteapta de la el ocrotire si intelegere pentru orice problema personala sau socio-emotionala. La celalalt pol se afla pacientii ce adopta rolul de 'supmsanatos? bolnavi reali (cu tulburari grave psihice sau cu boli de tip neoplazic) care stiu acest lucru dar refuza sa creada si consulta rar medicul, stiind ca nu se pot insanatosi. (Apud I.Rascanu, 1997).
Exista, evident, pacienti care nu se incadreaza intr-un 'tip ideaf al rolului de bolnav, persoane care din punct de vedere comportamental si atitudinal nu se inscriu in media de conduita a populatiei si care creeaza dificultati in relatia medic-pacient.
Cele doua roluri sociale, rolul medicului si rolul bolnavului, pot fi redate conform tabelului 2.
Rolul social al bolnavului legitimeaza, deci, starea sa vulnerabila si incapacitatea sa, obligandu-1 in acelasi timp sa caute vindecarea. Se poate intampla ca pacientul sa incerce sa traga foloase de pe urma starii sale si sa considere boala ca pe un mijloc de a scapa de responsabilitati pe care nu poate sau nu vrea sa si le asume. Medicul trebuie sa pastreze in acest sens un echilibru intre a ajuta bolnavul si a-1 refuza. A-l ajuta in relatia terapeutica pentru a-si depasi starea de dependenta cauzata de boala si a-i refuza tentativa de 'manipulare prin recompense' vizand cereri ce nu decurg din starea de boala.
Relatia medic-pacient ca relatie de roluri
Relatia dintre medic si pacient poate fi interpretata (si a fost definita ca atare de Parsons) ca o relatie intre roluri. Este o relatie asimetrica si consensuala, in acelasi timp. Este o relatie asimetrica intrucat medicul are o pozitie de superioritate: el poate gasi solutia la problemele bolnavului. El este elementul activ, bolnavul este elementul pasiv. Este o relatie consensuala intrucat bolnavul recunoaste puterea medicului si pentru ca relatia terapeutica se bazeaza pe reciprocitate. Relatia medic-pacient poate fi vazuta ca un cuplu de roluri complementare. Obligatiile (asteptarile) ce caracterizeaza rolul de medic, garanteaza bolnavului ca starea sa nu va fi exploatata. Profesia medicala a elaborat ea insasi un cod deontologic si exercita un control sever asupra celor care pot devia de la normele stabilite. Desi, 'cateva reguli profesionale (secret profesional, libera alegere, libertatea prescriptiei, plata directa a actelor) nu garanteaza intotdeauna apararea bolnavului si par a fi, cateodata, justificarea ideologica a unor situatii de influenta sau de privilegii economice' (F.Steudler, 1972). Aceasta insa, reflecta mai mult situatia politica, economica si sociala a medicinei, decat obiectivitatea terapeutica.
in aceasta relatie de roluri, medicul poate adopta fata de bolnav mai multe atitudini:
Tutore autoritar: nu
da nici o explicatie, asteptand de la bolnav o ascultare
fidela;
Mentor: isi
ofera cunostintele de expert, gata sa-1 invete pe
pacient sa se
adapteze la conditiile modificate ale starii
sale de sanatate;
Savant detasat:
descrie obiectiv avantajele si inconvenientele diferitelor
posibilitati terapeutice, lasand pacientului
libertatea de alegere, dar si
impunandu-i responsabilitatea acestei alegeri;
Parinte bun
si protector: cauta sa fereasca copilul sau
(pacientul) de orice
noutate dureroasa, sau orice responsabilitate
chinuitoare;
Avocat al
'adevarului inainte de toate': care gandeste ca nimic
nu este mai
rau decat indoiala si care poate spune chiar
si ceea ce nu este necesar
bolnavului (A. Athanasiu, 1983).
Tabel 2. Rolul medicului si al pacientului dupa T.Parsons.
|
PACIENT: ROLUL BOLNAVULUI |
DOCTOR: ROL PROFESIONAL |
|
Obligatii si privilegii |
Se asteapta de la el |
|
Trebuie sa vrea sa se faca bine cat mai repede posibil |
Sa aplice la un inalt nivel profesional indemanarea si cunostintele sale pentru solutionarea bolii |
|
Are obligatia sa solicite consilierea medicala si trebuie sa coopereze cu medicul |
Sa actioneze pentru bunastarea pacientului si a comunitatii mai mult decat pentru propriul sau interes |
|
ii este permis (si se chiar asteapta de la el) sa nu indeplineasca anumite activitati si responsabilitati ( sa mearga la serviciu sau sa indeplineasca unele activitati casnice) |
Sa fie obiectiv si detasat emotional (sa nu judece comportamentul pacientilor prin sistemul propriu de valori sau sa se implice emotional) |
|
Considerat ca avand nevoie de ingrijire si nefiind in stare se faca bine exclusiv prin decizii si vointa proprii |
Sa se orienteze dupa regulile (normele) practicii medicale profesionale |
|
Drepturi (statut) |
|
|
Dreptul garantat de a examina pacientii fizic si sa patrunda in zonele interioare ale vietii intime si personale a pacientului. |
|
|
I se garanteaza o considerabila autonomie in practica profesionala. |
|
|
Are dreptul sa ocupe o pozitie de autoritate in relatia cu pacientul. |
|
Sursa: D.Patrick, G.Scambler. Sociology as Applied to Medicine. Bailliere Tindall, London, 1986,p.57.
Natura relatiei dintre medic si pacient are o influenta deosebita atat in actul terapeutic cat si in stabilirea diagnosticului. Studiile facute in legatura cu efectul placebo estimeaza ca mai bine de o treime din succesul (eficacitatea) unui medicament sau proceduri se datoreaza acestui efect. Daca aceasta eficacitate este atribuita abilitatii medicului de a inspira incredere sau de a risipi angoasele, atunci ea se datoreaza in primul rand relatiei sociale dintre medic si pacient. Aceeasi importanta are aceasta relatie in diagnosticarea bolii. Deseori pacientii nu reusesc sa-si descrie simptomele, sa-si invinga teama sau jena si sa-si dezvaluie anxietatile, in buna parte datorita unei atitudini abrupte sau lipsei de receptivitate a medicului la semnalele pacientului. Alteori pacientii pot simula o suferinta mai mare decat o au in realitate, fie pentru a atrage mai mult atentia medicului asupra lor, fie pentru a obtine un beneficiu (concediu medical, motivare pentru absente scolare, etc.). in alte cazuri pacientul ascunde suferinta, pentru a determina, spre exemplu, o externare mai grabnica.
Si medicul poate simula, afisand o mina vesela si increzatoare, pentru a insufla curaj bolnavului sau pentru a-si ascunde propria emotie inaintea unei interventii dificile si riscante. Literatura psihodinamica subliniaza ca pentru medic e important sa descopere, dincolo de ceea ce spun pacientii, ceea ce, intr-adevar, ei ar vrea sa spuna. Stabilirea unei relatii adecvate, poate ajuta atat pacientului sa abordeze si sa descrie propria sa stare, cat si medicului in a stabili diagnosticul si tratamentul.
Tipuri de relatii medic-pacient
Doua puncte de vedere s-au impus cu pregnanta in analiza relatiei medic-pacient, ca relatie sociala. Unul, dezvoltat de T.Parsons, care defineste aceasta relatie ca pe una de intelegere reciproca intre cei doi actori sociali, celalalt, dezvoltat de E.Freidson (1970), care defineste aceasta relatie ca fiind potential conflictuala, insistand asupra mijloacelor folosite de medic si pacient pentru a-si atinge scopul. Cele doua abordari accentueaza diferite aspecte ale relatiei medic-pacient, contribuind la intelegerea naturii sociale a intalnirii dintre cele doua roluri.
Relatia medic-pacient ca relatie de complementaritate
Potrivit parerii lui Parsons, atat medicul cat si pacientul isi joaca propriul rol social, reprezentand fiecare modele, 'tipuri ideale' de comportament social. Cele doua roluri sunt complementare: pacientul trebuie sa caute ingrijire si sa coopereze cu medicul, iar medicul trebuie sa-si aplice cunostintele in beneficiul pacientului. Drepturile si obligatiile sociale prescrise au menirea de a reduce conflictul potential din cadrul acestei relatii, desi nu-1 poate elimina in totalitate. Cercetarile ulterioare din domeniul sociologiei medicale au criticat limitele modelului elaborat de Parsons, model cu caracter normativ, bazat pe reciprocitatea asteptarilor de rol si a normelor proprii celor doua roluri sociale (vezi P.Adam si C.Herzlich, 1994).
Una din limitele subliniate de critica se refera la caracterul monolitic al modelului: el nu defineste decat un singur tip de relatie medic-pacient, anume cea caracteristica bolilor acute. Ori, in societatea contemporana, aceste boli cedeaza locul bolilor cronice, al caror studiu demonstreaza ca numerosi bolnavi isi mentin insertia in colectivitate si isi pastreaza responsabilitatile lor sociale. Ei nu raspund asadar 'asteptarilor de rol' definite de Parsons.
Pe de alta parte, bolnavii cronici nu pot, actualmente, spera la vindecare. Din acest punct de vedere insasi obiectul relatiei medic-pacient a suferit modificari, in plus, si medicii si pacientii, pot incerca o anumita nesiguranta, incertitudine in exercitarea rolurilor. Pacientii, in privinta deciziei de a consulta sau nu un medic, de a-si da seama de gravitatea imbolnavirii, daca medicul ii va intelege, daca li se va spune adevarul cu privire la boala, iar medicii, in ceea ce priveste stabilirea diagnosticului si deciziile privind tratamentul.
Esenta dialogului consta in inlaturarea incertitudinii pacientului si medicului cu privire la natura bolii. Incertitudinile sunt de doua tipuri (D.Field, 1976): clinice , cand exista incertitudine clara privind diagnosticul si prognoza sa si functionale, cand medicul stie care este diagnosticul si prognosticul, dar mentine familia si pacientul in stare de incertitudine pentru a nu fi obligat sa dezvaluie lucruri neplacute bolnavului.
in privinta diagnosticului regula generala este ca 'daca ai dubii, prezuma existenta bolii' (D.Field, 1976), pornindu-se de la ideea ca e mai bine sa cauti sa descoperi o boala decat sa risti a o trece cu vederea. Aceasta regula poate avea, insa, consecinte neplacute asupra pacientilor (investigatii dureroase, tratamente nefolositoare pe de-o parte, pe de alta, pot crea 'prea multe si inutile roluri de bolnavi' (D.Field, 1976).
Doi autori americani, psihiatrii T.Szasz si M.H.Hollender (1956), vor reevalua cateva aspecte ale modelului lui Parsons, in principal ideea reciprocitatii relatiei, considerand ca nu exista un singur model de relatii terapeutice. Ei au identificat trei tipuri de relatii medic-pacient, legate direct de simptomele organice aie pacientului, pe care le-au catalogat astfel:
Activitate-pasivitate: medicul este activ, bolnavul este obiect pasiv. Este
cazul ranilor grave, coma, anestezie, etc.
Conducere-cooperare: circumstantele
sunt mai putin grave (boli acute,
infectii). Bolnavul este capabil
sa urmeze un sfat si sa-si exercite propria
judecata (se regaseste
intr-un fel, in aceasta relatie, relatia parinte-copil).
Participare reciproca, (cooperare
mutuala): este vorba mai cu seama de
boli cronice, bolnavul nu-1 intalneste
decat ocazional pe medic (diabet,
psoriazis). Medicul ajuta bolnavul sa se ajute pe sine. Cele
trei modele
sunt redate de tabelul 3.
Tabelul 3. Tipuri de relatii medic-pacient, dupa Szasz si Hollender.
|
Model |
Rol medic |
Rol pacient |
Aplicatie clinica |
Prototip | |
|
Activitate-pasivitate |
Face ceva pacientului |
Receptor pasiv (nu este in stare sa raspunda) |
Anestezie, coma, rani grave |
Parinte-copil mic |
|
Coordonare-cooperare |
li spune pacientului ce sa faca |
Cooperant (se supune) |
Boli acute, infectii, etc. |
Parinte-adolescent |
|
Participare reciproca (cooperare mutuala) |
Ajuta pacientul sa se ajute el insusi |
Participant (in relatie de parteneriat) |
Boli cronice, psihanaliza |
Adult-adult |
Sursa: D.Patrick, G.Scambler. Sociology as Applied to Medicine. Bailliere-Tindall, London, 1986, p.59.
Cele trei tipuri de relatii sunt inspirate din tipologia liderului facuta de Kurt Lewin: autoritar, democrat si 'laissez-fake' (permisiv). Cea mai comuna este, probabil, relatia de conducere-cooperare, mai ales in practica generala a consultatiilor. Dar in prezent, relatia de co-participare devine preponderenta, intrucat aceasta este privita ca esentiala in asistenta bolilor cronice si ponderea acestora creste. La aceste boli tratamentul este dus la capat de pacient, cu o instruire doar ocazionala din partea medicului. De exemplu, in diabetul zaharat, pacientul se bazeaza doar episodic pe experienta medicului, insa trebuie sa-si faca propriul tratament privitor la alimentatie, controlul glicemiei si, in functie de acestea, sa-si schimbe doza de insulina. Cei doi autori cred ca in practica tipul de relatie depinde atat de conditia pacientului, cat si de terapia pe care medicul o considera propice. Ea poate sa se schimbe in functie de stadiile diferite ale tratamentului. Natura relatiei este deseori subiect de 'negociere' intre medic si pacient. Cooperarea nu este legata in mod necesar de gravitatea unei boli. Atitudinea 'autoritara' depinde si ea de mai multi factori: cadrul institutional, tipul de specialitate al medicului, barierele sociale dintre medic si pacient, etc. De exemplu, in spital bolnavul este mai mult un obiect decat un participant. Freidson (1970) arata ca in pediatrie si chirurgie se recurge la relatii de tip activitate-pasivitate, medicina interna si medicina generala foloseste modelul coordonare-cooperare, iar in psihoterapie, in tratamentul bolilor cronice si in cel de readaptare functionala se practica modelul de co-participare. Schema lui Szasz si Hollender omite un al patrulea tip de relatii posibile, in care pacientul conduce si medicul coopereaza. Acest tip poate interveni atunci cand medicul raspunde pozitiv cererilor pacientului, de exemplu, cand ii scrie o reteta sau o trimitere, etc.
Alt tip de critica se refera la postulatul asimetrici de roluri din cadrul relatiei medic-pacient. Aceasta, desi se pastreaza, trebuie nuantata sub mai multe aspecte.
Este vorba, in primul rand, de nerespectarea de catre un mare numar de bolnavi a indicatiilor si prescriptiilor date de medicii lor. Studii empirice desfasurate in Anglia in anii '70, demonstreaza ca procentajul pacientilor ce nu respecta prescriptiile medicului variaza, de la caz la caz, intre 35% si 57%.
Atitudinea critica si necooperanta fata de medic a crescut simtitor in ultimele decenii, paralel cu cresterea cunostintelor si competentei pacientilor in probleme de sanatate si boala. Acestea repun in discutie rolul 'pasiv' al pacientului in raport cu medicul.
Cercetari efectuate in S.U.A. in anii '50 si '60 privind influenta clasei sociale asupra adoptarii 'rolului de bolnav', scot in evidenta aspecte noi ale celor doua roluri. Ele au demonstrat ca, pentru aceasta perioada, membrii claselor inferioare, in special muncitorii manuali, manifesta cea mai puternica rezistenta in acceptarea rolului de bolnav. Din contra, acceptarea si conformarea la noul rol, reprezinta un comportament tipic al membrilor clasei mijlocii si superioare. Daniel Rosenblatt si Eduard Suchman (1970) pun aceasta repulsie a muncitorilor manuali fata de adoptarea rolului de bolnav pe seama 'marii lor distante' fata de valorile stiintifice ale medicinei moderne.
In aceeasi idee, August Hollingshead si Frederick Redlich, un sociolog si un psihiatru, intr-un studiu din 1958 privind stratificarea sociala si boala mintala, aratau ca pacientii din clasele superioare consulta frecvent un psihiatru din proprie initiativa sau trimisi de cei apropiati lor. Cei din clasele inferioare sunt de regula trimisi la psihiatru de un alt medic, de un lucrator social sau de politie.
De asemenea, in functie de originea sociala sau etnica, pacientii primeau un tratament diferentiat: cei din clasele superioare erau trimisi, de regula, la psihoterapie, pe cand cei din clasele inferioare primeau un tratament organic, (care consta la acea data in administrarea de socuri electrice sau in declansarea comei insulinice). Si efectele erau diferentiate: starea primilor se ameliora mai mult si mai rapid fata de starea celor din a doua categorie. Originea sociala si contextul cultural joaca, asadar, un rol foarte important in desfasurarea acestei relatii: rezultatul va fi cu atat mai bun cu cat medicul si bolnavul vor fi mai apropiati din acest punct de vedere.
Pornind de la un studiu din 1986 al sociologului american Terry Mizrahi (Getting rid of patients: contradictions in the Socialisation of Psysicians, NJ.Brunswick, Rutgers University Press), P.Adam si C.Herlizch (1994) subliniaza si caracterul problematic ai 'universalismului medical' asa cum a fost definit el de Parsons.
Studiul, avand ca obiect formarea profesionala a tinerilor medici, arata ca orientarea spre valorile universale, ca de exemplu 'binele pacientului', nu este singura care le ghideaza conduita. Confruntati cu situatii dificile datorate lipsei de paturi sau de personal din spitalele in care lucreaza, ei dobandesc o 'socializare anticipativa a unei reiatii negative medic-pacient'. Coplesiti de munca vor clasifica bolnavii in doua categorii: bolnavi ideali, care sunt cultivati, decenti, cooperativi si, cel mai des, proveniti din randul clasei mijlocii si superioare, si bolnavi dispretuiti, care se prezinta invers decat precedentii si apartin cel mai adesea claselor inferioare sau grupurilor etnice minoritare din SUA. Medicii ii suspecteaza frecvent, pe acestia din urma, ca vor sa abuzeze de ingrijiri medicale si manifesta fata de ei un ansamblu de atitudini vizand 'debarasarea de bolnavi'.
Relatia dintre medic-pacient ca relatie potential conflictuala
Fata de tipul de relatii analizate mai sus, bazate pe intelegere si pe asteptari reciproce, unii cercetatori au atras atentia asupra conflictului potential existent in relatia medic-pacient. Acest conflict isi are sursa in interesele si perspectivele diferite pe care le au pacientul si medicul (E.Freidson, 1970). Pentru Freidson, medicina nu se defineste prin universalismul sau si grija sa unica pentru 'binele bolnavului'. Ea reprezinta, ca profesie, una din numeroasele grupe de interes existente in societate. Interesul personal al medicului se poate opune altruismului vehiculat prin retorica sa profesionala. Mai mult, codurile etice si legile care reglementeaza exercitiul medical, departe de a fi doar institutii pentru protejarea bolnavilor, sunt in egala masura mecanisme care protejeaza pe medici de ingerinta publicului si de concurenta altor profesionisti. Freidson afirma ca legaturile sociale si experienta diferita a medicului si pacientului se afla mereu in conflict una cu cealalta. El crede ca relatia medic-pacient poate fi vazuta in termenii unei 'ciocniri de perspective'. Medicul percepe bolnavul si nevoile sale conform categoriilor cunoasterii sale specializate. Fidel autonomiei sale profesionale, medicul intelege sa defineasca el insusi continutul si formele serviciului pe care il acorda bolnavului.
Bolnavul percepe boala sa in functie de exigentele vietii sale cotidiene si in acord cu contextul sau cultural. Exista o diferenta intre perspectiva 'culturii profesionale' a medicului si cea oferita de 'cultura profana' a pacientului. Nu exista, a priori, acord intre cei doi si chiar daca in fata medicului, bolnavul are putine sanse in a face sa prevaleze punctul sau de vedere, el nu este, in cele mai multe cazuri, un element docil.
'Ciocnirea perspectivelor' e conditionata si de alti factori: tipul de activitate medicala (chirurgie, pediatrie, neurologie, etc), tipul de pacient, felul maladiei, etc. Dupa Freidson (1970), tipul de relatie 'activitate-pasivitate', de exemplu, are mai multe sanse sa se impuna daca statutul social al bolnavului este mai jos si daca boala de care sufera face parte din categoria bolilor 'stigmatizante', ca alcoolismul sau bolile mintale.
Exista situatii conjuncturale in care medicul trebuie sa stabileasca reiatii cu pacientii care nu solicita din proprie initiativa consult medical. Solicitarea este facuta de persoane din anturaj care pot fi agresate de catre unul din bolnavii apartinand celor patru categorii enumerate de Baron si colab. (1991):
alcoolicul violent in stare de intoxicatie acuta;
psihoticul, capabil de acte suicidare sau de acte agresive fata de cei din jur;
toxicomanul in lipsa de drog, solicitand violent doza;
pacientii antrenati intr-un conflict violent, (de exemplu, conjugal) ajunsi intr-o
stare de violenta extrema.
in opinia autorilor, medicul are de rezolvat trei tipuri de probleme in astfel de situatii:
tulburarile de comportament ale pacientului (vizand scaderea agresivitatii si
stoparea actelor violente);
suferinta pacientului (sursa agitatiei sale);
perturbarea ordinii publice si/sau familiale.
De regula, medicul solicitat intr-o astfel de situatie colaboreaza cu anturajul sau cu politia sau chiar cu pompierii, in unele tari, (apud. I.B.Iamandescu, 1997).
O sursa importanta de conflict sta in interesele si prioritatile diferite ale medicului si pacientului. Pacientul este preocupat doar de afectiunea lui si de tratamentul propriu. Medicul trebuie sa 'balanseze' cunoasterea sa asupra unui numar mare de pacienti. El trebuie sa decida, de exemplu, intre solicitarea individuala a unui pacient de a avea o consultatie mai lunga, pentru a discuta problemele sale mai profund, si cerintele solicitarilor pacientilor din sala de asteptare, fiecare cu propriile lor dorinte. Va trebui sa decida, in alte situatii, intre prelungirea spitalizarii cu cateva zile a unui pacient si cererea de spitalizare a celor inscrisi pe lista de asteptare, in acelasi fel, medicul ar putea dori sa efectueze un numar suplimentar de teste si investigatii pentru a urmari efectul terapeutic, fapt ce ar putea cauza pacientului disconfort si nemultumire. Medicii ar putea inregistra conflicte si intre dorinta lor de a ajuta pacientii ca indivizi si obligatiile lor ca salariati ai statului sau ca cetateni (a elibera un certificat care l~ar indreptati pe pacient la un beneficiu financiar sau de alta factura). O alta sursa de conflict in relatia medic-pacient, rezida in diferentele dintre ei cu privire la evaluarea gravitatii bolii. Aceste diferente rezulta atat din inegalitatea lor privind cunostintele medicale cat si din experienta personala diferita a bolii. M.Morgan citeaza in acest sens rezultatele unui studiu in care medicii generalisti si pacientii lor au fost rugati sa evalueze gravitatea starilor de boala constatate in consultatie, atat in sens medical cat si social (M.Morgan, 1986). Judecand dupa evaluarea medicilor, unii pacienti au subestimat gravitatea medicala a bolii, iar altii au supraestimat-o. Pe de alta parte, medicii, in multe cazuri, nu au apreciat efectul starii de boala asupra vietii de zi cu zi a pacientilor. Astfel, 67% din starile de boala au fost evaluate de pacienti ca grave din punct de vedere al vietii lor sociale, in comparatie cu doar 53%, care au fost evaluate de medici ca grave.
O alta sursa de conflict se naste din asteptarile contradictorii ale medicilor cu privire la comportamentul bolnavilor. Medicii se plang de obicei de pacientii pe care-i consulta, calificandu-i 'nestiutori' si caracterizeaza pacientul ideal ca fiind unul capabil sa-si evalueze starea de sanatate cu suficient discernamant pentru a putea sti ce probleme trebuie supuse atentiei medicului, intr-adevar, o mare parte din educatia medicala este indreptata in directia imbogatirii cunostintelor populatiei cu privire la starea de sanatate, pentru a permite persoanei sa poata aprecia relativ corect starea sa. Dar aceasta 'reteta' a pacientului ideal contrasteaza cu dorinta ca pacientul sa accepte fara echivoc diagnosticul medicului si tratamentul prescris de el. Pacientul vazut in aceasta dubla ipostaza este o persoana potential conflictuala in relatia medic-pacient.
Conflictele din cadrul relatiei medic-pacient sunt 'potentiale' si rareori imbraca o forma deschisa. Dar, atat medicii cat si pacientii, pot folosi strategii de influentare a evolutiei acestei relatii, in sensul atingerii scopului propus de fiecare din ei.
Strategii de control in relatia medic-pacient
Aceste strategii, dupa opinia lui M.Morgan (1986), pot fi grupate in patru categorii: persuasiunea;
negocierea;
incertitudinea functionala;
comportamentul non-verbal.
Persuasiunea
Pacientii incearca sa convinga medicul ca un anumit tip de tratament este mai potrivit, prezentand informatia despre el intr-o forma care, cred ei, il poate determina pe medic sa accepte solutia propusa de ei. De exemplu, un studiu asupra parintilor si a specialistilor ORL arata ca parintii mentioneaza diagnosticul si parerea medicului generalist conform caruia ar fi necesara tonsilectomia, in loc sa spuna ca, dupa parerea lor, amigdalele copilului ar trebui scoase. Ideea de la care se pornea era ca specialistul va fi mai impresionat de parerea generalistului decat de priceperea pacientului.
Medicul, la randul sau, 'decat sa accepte o procedura ceruta sau sugerata de catre pacient, mai bine incearca sa convinga pacientul ca procedeul sau este cel mai bun, prin coplesirea lui cu dovezi sub forma de analize de laborator sau cu exemple din activitatea lui anterioara in tratarea unor pacienti cu boli similare, pentru a-si sustine decizia adoptata de el. Aceasta poate fi insotita de un avertisment in legatura cu ceea ce s-ar putea intampla daca neglijeaza sfatul lui' (Morgan M., 1986).
Negocierea ca strategie de control
Negocierea se refera la procesul prin care medicii si pacientii ajung la un compromis. M.Morgan citeaza un studiu al lui I.Roth in care acesta descrie compromisul dintre pacientii cu tuberculoza si medicii lor in privinta duratei programului de tratament. El atribuia succesul pacientilor, in ceea ce priveste scurtarea 'orarului' medical, in special nesigurantei medicilor in ceea ce priveste evolutia bolii.
Incertitudinea functionala
Aceasta strategie intervine atunci cand medicul, fiind sigur de evolutia unei boli sau de rezultatul unei terapii, poate prelungi in mod deliberat incertitudinea pacientului, aceasta servindu-i, intre altele, unor scopuri manageriale. Prin aceasta el poate economisi timp, poate evita scenele emotionale dintre pacienti si familiile lor si isi poate mentine autoritatea asupra pacientului, intrucat, pacientul nesigur, lasa mai usor decizia pe seama medicului decat cel sigur de starea sa.
Comportamentul non- verbal
Acesta poate fi un instrument foarte eficient si util in influentarea partenerului. Putem, printr-o inclinare a capului sa exprimam aprobarea, putem exprima un refuz politicos prin clatinarea capului, un zambet sau un semn incurajator poate indica continuarea discutiei sau a relatiei respective. S-a calculat ca in actul comunicarii interumane, doar 8% din importanta unui mesaj este vehiculata prin cuvinte,12% prin felul in care sunt pronuntate acestea, iar prin gesturi se transmite 80% din informatia totala a unei comunicari (A.Chelcea, S.Chelcea, 1978).
Reactiile non-verbale in relatia medic-pacient, joaca un rol important in influentarea calitatii informatiei comunicate. De exemplu, rasfoirea continua a notitelor, rasucirea pixului, incercarea de a nu privi in ochii pacientului, pot fi interpretate ca un semn de dezinteres si poate avea drept consecinta insuficienta dezvaluire a problemelor de catre pacient. Pozitia fizica a medicului fata de pacient in cabinetul de consultatie poate influenta natura relatiei medicale. Acest fapt a fost exemplificat printr-un experiment condus de un cardiolog experiment, in care el a scos, alternativ, biroul din cabinetul sau de consultatie. S-a constatat ca atunci cand biroul era scos, 50% din pacienti stateau in scaun intr-o pozitie relaxata, in timp ce, atunci cand medicul statea in spatele biroului, doar 10% aveau o pozitie relaxata (M.Morgan, 1986).
Tehnicile non-verbale pot fi folosite nu numai pentru a controla consultatia ci si pentru a indica sfarsitul consultatiei (de exemplu, cand medicul se ridica in picioare, sau cand scrie o reteta, sau cand ne conduce la usa). Medicii ocupa pozitia dominanta in cadrul acestei relatii, datorita statutului lor profesional, cunostintelor de specialitate si marii lor experiente in conducerea intalnirilor medicale. Medicul este cel care, in general, controleaza dialogul si creeaza indicatiile iesirii si intrarii pacientului. Posibilitatea pacientului de a influenta conversatia depinde de nivelul cunostintelor medicale pe care ie poseda, de gradul de disconfort cauzat de boala si capacitatea lor de a-si exprima trairile. Un alt factor este bunavointa medicului in a lasa pacientului controlul, recunoscandu-i un anumit rol in procesul medical.
Byrne si Long (1976) au identificat pe baza analizei a circa 2500 de consultatii inregistrate, doua tipuri de consultatii model, care se deosebesc prin oportunitatea acordata participarii pacientilor, (vezi M.Morgan, 1986). Un tip, 'centrat pe medic', a fost evidentiat in trei patrimi din consultatii. El se caracterizeaza printr-o abordare directa, utilizarea unui interviu strans controlat care tintea ia stabilirea diagnosticului intr-un timp cat mai scurt. Pacientului i se refuza posibilitatea discutarii simptomelor, problemelor si angoaselor lui. Alt tip, 'centrat pe pacient', in care medicul acorda mai mult timp pacientului, ascultandu-i problemele, clarificand si interpretand simptomele si afirmatiile lui. Desi medicii tind sa dezvolte un asemenea tip de consultatie, modelul 'centrat pe medic', se impune sub presiunea timpului.
Relatia dintre medic si pacient este influentata si de natura sistemului medical, respectiv de contextul organizational in care se desfasoara interactiunea dintre cei doi. intr-un sistem cu plata, medicii ar putea sa acorde mai mult timp pacientilor decat atunci cand sunt salariati ai statului, in acest sens EFreidson (1970), arata diferentele ce exista intre situatia medicului generalist din oras, care depinde direct de o clientela locala care poate sa i se adreseze lui sau nu, si medicul de spital care primeste bolnavi trimisi de alti medici, in primul caz, medicul e 'dependent de clienti' si va fi mai sensibil ia exigentele lor si mai putin indepartat de 'cultura profana' a acestora. Medicul de spital e, din contra, 'dependent de colegi' si de controlul acestora. Medicii de spital ca si medicii cadre universitare pot rezista intr-o mai mare masura pretentiilor decat medicii generalisti, a caror venituri depind de atragerea si loialitatea pacientilor.
Schimbari in relatia medic-pacient
Schimbarile inregistrate in contemporaneitate pe plan social, indica o sporire a participarii pacientului la actul medical. Una din aceste schimbari se refera la faptul ca pacientii devin mai cunoscatori in probleme de sanatate. Acest lucru reflecta, pe de o parte, importanta mai mare acordata de mass-media bolii si sanatatii. A sporit numarul emisiunilor de televiziune pe probleme de sanatate, planning familial, avorturi, epidemia SIDA, etc. Aceste probleme cunosc o tratare mai ampla si in marile cotidiane la care colaboreaza specialisti in probleme de sanatate. Pe de alta parte, reflecta o responsabilitate crescuta a indivizilor in legatura cu propria lor sanatate. Aceasta crestere a cunoasterii este asociata cu tendinta pacientilor de a solicita explicatii medicului in privinta tratamentului si cu insistenta lor asupra momentului de 'negociere' cu medicul lor. Un studiu efectuat in 1981, a aratat ca pacientii acorda o mai mare importanta discutiei si tot mai des isi exprima dorinta de a capata sfaturi si asigurari, in comparatie cu un studiu similar facut in 1944, (vezi M.Morgan., 1986).
Ilustrativa este, in acest sens, si ancheta efectuata in Franta in randul medicilor pensionari referitoare la impresiile lor cu privire la atitudinile si conduita pacientilor pe care i-au avut, la inceputul carierei si respectiv la sfarsitul carierei lor (C.Herzlich, M.Bungerner, G.Paicheler si colab., Cinquante ans d'exercice de la medecine en France. Carrieres et pratiques des medecins fransais. 1930-1980. INSERM/Doin, 1993).
Doar 2% dintre cei chestionati au considerat ca, la inceputul carierei lor, pacientii erau bine informati, in vreme ce 93% dintre ei considerau ca la sfarsitul carierei lor pacientii erau bine informati in probleme de sanatate.
Paralel cu ameliorarea competentei pacientilor, medici mai noteaza o crestere a exigentei lor care trece de la 8%, la inceputul carierei, la 80,3% la sfarsitul ei, si o diminuare a 'docilitatii', care scade de la 59% la 10%. Ponderea medicilor care apreciaza drept cooperativ comportamentul pacientilor scade si ea de la 39,9%, la inceputul carierei, la 23,7% la sfarsitul ei.
O alta sursa a schimbarii este furnizata de perceptia medicilor asupra rolului lor si relatiei lor cu pacientii. Aceasta poate fi vazuta in promptitudinea medicilor de a descoperi o boala terminala si tendinta pacientilor, mai ales in SUA, de a fi implicati in decizii privitoare la tratament, in deosebi in situatiile in care rezultatul este nesigur si costurile tratamentului sunt ridicate. Timpul necesar si promptitudinea medicului de a fi receptiv la parerile pacientului pot creste odata cu dezvoltarea medicinei private.
O alta schimbare specifica, cu implicatii in activitatea medicilor de medicina generala este acceptarea ideii, de catre toti medicii, ca ei trebuie sa se comporte ca educatori in probleme de sanatate, furnizand cunostinte asupra comportamentului alimentar, asupra alcoolului, fumatului, asupra comportamentelor cu risc pentru sanatate. Medicul generalist este privit ca un focar de educatie sanitara, intrucat trei sferturi din populatie isi viziteaza medicul, cel putin odata pe an si aproape toti, odata la cel putin cinci ani (M.Morgan, 1986). Pacientii, la randul lor, privesc spre medici ca spre cea mai autorizata sursa de educatie sanitara. Sfaturile lor au cel mai mare impact in raport cu alte surse de informatie. Mai mult, in timpul unei consultatii, ei se dovedesc mult mai receptivi la astfel de informatii medicale. Eficacitatea medicului, insa, in acest rol depinde de abilitatea lui de a comunica cu pacientii. Forma relatiei medic-pacient, care conduce cel mai usor spre acest rol este de tipul participare reciproca analizata de Szasz si Hollender. Aceasta si pentru ca, in final, pacientul este cel responsabil de organizarea propriei sale vieti intr-o maniera sanatoasa, relatia medic-pacient fiind caracterizata tot mai mult ca o relatie de participare reciproca, servind atat incurajarii comunicarii si promovarii educatiei sanitare, cat si intaririi sperantelor si asteptarilor pacientilor.
in sensul optimizarii acestei relatii, I.Saas (1995) a elaborat un cod de conduita pentru pacienti si pentru medici, alcatuit din cate opt reguli pentru fiecare, dupa cum urmeaza:
Opt reguli pentru toti cetatenii privind ingrijirile medicale 1Consultati un expert medical experimentat si demn de incredere.
Dezvoltati-va
simtul responsabilitatii si competenta pentru a
inlatura
riscurile medicale.
Utilizati din plin medicina preventiva si predictiva.
Profitati de
ingrijirile medicale de varf, dar fiti atenti la limitele si
riscurile
oricarei interventii medicale.
Cereti informatii si sfaturi expertilor medicali si le fiti un partener loial.
Definiti-va
sensul calitatii vietii, valabil din copilarie pana la
batranete,
pentru perioadele de boala si de
sanatate si bucurati-va de ea.
Pregatiti un testament biologic
si desemnati pe cineva pentru a lua decizii
daca veti deveni dependent.
Folositi in mod responsabil resursele medicale comune.
Opt reguli pentru personalul medical
Tratati pe fiecare dintre pacientii vostri ca pe o persoana, nu ca pe un caz.
Ajutati-va
pacientii sa-si dezvolte competenta lor medicala
pentru a
elimina riscurile medicale.
Integrati
'statutul de valori' al pacientului vostru in 'statutul sau
clinic'
din diagnosticul vostru diferential si pentru a
stabili prognosticul vostru.
Trebuie sa
aveti cunostinta de avantajele, limitele si riscurile
medicinei de
varf si sa le discutati cu pacientii
vostri.
Fiti
un partener competent in relatiile cu pacientul si respectati-i
punctele
de vedere si valorile sale.
Preocupati-va
permanent de perfectionarea pregatirii voastre profesionale
si oferiti cele mai bune servicii
clinice si personale pacientilor vostri.
Ajutati-va pacientul sa-si pregateasca un
testament biologic si colaborati
cu cei apropiati lui, in interesul sau.
Folositi in mod responsabil resursele medicale comune.
|
Politica de confidentialitate | Termeni si conditii de utilizare |

Vizualizari: 1747
Importanta: ![]()
Termeni si conditii de utilizare | Contact
© SCRIGROUP 2024 . All rights reserved