| CATEGORII DOCUMENTE |
| Alimentatie nutritie | Asistenta sociala | Cosmetica frumusete | Logopedie | Retete culinare | Sport |
ULCERUL GASTRODUODENAL (UGD)
Definitie
UGD este o ulceratie a mucoasei care cuprinde in profunzime si musculara mucoasei, ajungand pana in submucoasa. Spre deosebire de ulcer eroziunea este o pierdere de substanta superficiala, de regula mica, interesand mucoasa fara sa depaseasca niciodata "muscularis mucosae". Ulcerul gastric (UD) si ulcerul duodenal (UD) sunt boli cronice recidivante, ce evolueaza prin episoade acute.
Incidenta
UGD este o boala relativ frecventa, cu o incidenta de 5-12% in populatie. UD este mai frecvent ca UG, raportul este de 3/1 sau chiar 4-6/1 in zonele intens industrializate. UD apare in special la adultul tanar, cu incidenta maxima in jurul varstei de 40 ani, varsta dupa care incidenta scade si se egalizeaza cu cea a UG, care prezinta cea mai mare incidenta dupa varsta de 50 de ani. UG este mai frecvent la femei si inregistreaza o usoara crestere in ultimii ani, in timp ce UD este mai frecvent la barbati, inregistrand un oarecare regres.
Incidenta relativ mare a bolii, recidiva frecventa a puseelor, afectarea populatiei adulte active ridica mari probleme socio-profesionale si economice desi boala in sine nu este grava decat prin complicatiile ei.
Integritatea mucoasei gastroduodenale se mentine datorita unui echilibru dintre factorii agresivi si factorii protectori ai mucoasei. Ulcerul poate sa apara ori de cate ori se creeaza un dezechilibru intre agresiune si protectie: fie agresiunea clorhidropeptica creste foarte mult (UD), fie rezistenta mucoasei scade mult (UG) desi secretia clorhidropeptica poate fi normala sau chiar scazuta sau daca cele madoua mecanisme se combina prin cresterea agresiunii si scaderea concomitenta a rezistentei.
Mecanismul ulcerogenezei a fost privit initial prin prisma dezehilibrului dintre cele doua mecanisme: fie cresterea factorilor de agresiune, fie scaderea capacitatii fiziologice de aparare, sau concomitenta lor. In realitate in patogenia UGD intervin mai multi factori :
- factorii de agresiune:
Secretia clohidropeptica sau aciditatea gastrica este dependenta de masa celulelor parietale
Infectia Hp (asociata de regula cu UD)
Consumul de AINS
Refluxul alcalin duodeno-gastric - favorizeaza leziuni antrale cu retrodifuziunea ionilor de H+ T UG la valori normale sau scazute ale secretiei gastrice (pseudo normale).
- alterarea mecanismelor de aparare:
Modificari cantitative si calitative ale mucusului gastric
Integritatea epiteliului gastric care nu permite retrodifuziunea ionilor de H-
Jonctiunle stranse intercelulare
Tulburari de irigatie a peretelui gastric
Secretia de bicarbnat
Secretia de prostaglandne
factorii ereditari: grupul sangvin, tipul secretor, masa celulelor parietale sa.
Factorii de agresiune
Pentru a-si exercita functiile fiziologice de digestie gastrica ph-ul intra gastric treuie sa fie acid (1,5-2). Secretia acida este realizata de celulele parietale care au trei receptori principali care stimuleaza secretia acida: acetilcolinici, histaminici si gastrinici. Pentru receptorii acetilcolinici (care sunt efectorii raspunsului vagal) mesagerul secundar este calciul si calmodulinele, pentru cei histaminici sistemul adenilatciclaza-AMP ciclic, dar pentru cei gastrinici nu este bine cunoscut. Mecanismul reglarii acide are in final pompa de protoni, care este alimentata de ATP-aza K+-H+ dependenta.
Mecanismele fiziologice de aparare impiedica autoagrestia clorhidro-peptica a mucoasei gastrice :
- Secretia de mucus este relizata de celulele epiteliale, formeaza un film glicoproteic de 0,5-0,6mm care acopera epiteliul gastric si vine in contact direct cu mediul puternic acid. Fata interna a stratului de mucus are un pH neutru.
- Secretia de bicarbonat este realizata tot de celulele epiteliale si are rolul de a tampona secretia acida si in special de neutralizare a ionilor de hidrogen H- retrodifuzati interstitial si in celule.
- Stratul celulelor epiteliale prin conexiunile intercelulare stanse impiedica retrodifuziunea ionilor de H-.
-Capacitatea mare de regenerare a celulelo epiteliale gastrice, dependenta de fluxul vascular local, un factor important in mecanimele de aparare. Un aflux de sange normal asigura reepitelizarea fiziologica normala si spalarea mediului interstitial de ionii de hidrogen netamponati, care au scapat de bariera celorlalte mecanisme de aparare.
- Toate sunt dependente de secretia de prodstaglandine locale. Secretia de prostaglandine (PGE1, PGI2) stimuleaza producerea de mucus, de bicarbonat, inhiba secretia acida si creste fluxul sanguin in peretele gastric.
In prezent factorii patogenici sigur implicati in ucerogeneza sunt :
Factorii considerati majori prin incidenta si importanta in ulcerogeneza:
- infectia cu Helicobacter pylori (HP)
- AINS
Factorii considerati minori:
fumatul (cotat pe locul trei ca pondere in ulcerogeneza)
sindromul Zollinger-Ellison,
infectiile virale (de ex. herpes simplex, citomegalovirus),
consumul de cocaina,
stressul,
staza venoasa din hipertensiunea portala,
refluxul duodeno-gastric,
ischemia,
diminuarea secretiei de prostaglandine.
Factori care tin de mediu - urbanizarea
Factori care tin de organismul gazda : factorii familiali - incidenta UGD este de 2-3 ori mai mare la rudele de gradul I, masa celulelor parietale pare sa aiba un caracter transmis genetic, grupa sanguina)
Factorii alimentar : dieta fara fibre vegetale, alimente rafinate, deficientele dietetice in acizi polinesaturati) sa.
4. Boli frevent asociate cu boala ulceroasa : BPOC, deficitul de alfa 1 antitripsina, insuficienta renala cronica sa.
Infectia cu Helicobacter pylori (Hp) (vezi si pag ...)
In prezernt s-a dovedit ca marea majoritate a tulburarilor identificate in UGD sunt produse de infectia cu Hp, exceptand cresterea masei celulelor parietale in UG, respectiv a numarului de celule parietale care pare a fi conditionata genetic. Hp este implicat in patogeneza ulcerului duodenal (UD) in peste 95% din cazuri, a ulcerului gastric (UG) in peste 74% din cazuri.
Hp colonizeaza stomacul dar apare si in mucoasa gastrica ectopica (inclusiv in insulele de mucosa gastrica din esofag, rect, duoden). Nu colonizeaza mucoasa duodenala decat in zonele de mataplazie gastrica. Modul in care Hp produce UG dar mai ales UD este inca nesigur. Se pare ca implica atat alterarea mecanismelor de aparare cat si exacerbarea agresiunii acide.
Antiinflamatoarele nesteroidiene (AINS)
Riscul de aparitie a suferintelor digestive dupa administrarea AINS nu este cunoscut exact. Toate studiile au dovedit rolul major al AINS in ulcerogeneza si inducerea hemoragiilor (gastrite si duodenite erozive si eroziv hemoragice, UD si mai rar UG). Aspirina este factorul cel mai implicat in perforatia ulceroasa si hemoragia digestiva.
Mecanismele implicate in ulcerogeneza indusa de AINS sunt:
- blocarea ciclooxigenazei, o enzima care regleaza sinteza de prostaglandine din acidul arahidonic, un acid gras nesaturat de origine alimentara.
- agresiune directa asupra membranei celulare cu balonizare si necroza celulara. Efectul local al AINS este anulat anulat prin prepararea sub forma enterosolubila (cu o pelicula lipidica) care face ca medicamentul sa nu se dizolve intra gastric.
- efect antiagregant prin care cresc riscul sangerarilor.
Sindroamele dispeptice (durerea epigastrica, greata, varsaturile) apar la peste 25% din utilizatorii de AINS dar sub 50% dintre acestia au modificari la exemnul endoscopic. Datorita efectelor analgetice ale AINS, majorittaea dintre ulcere secundare nu sunt insotite de durere.
Utilizarea cronica de aspirina creste riscurile ulcerogene si mai ales riscul hemoragic peste nivelul standard. Utilizarea concomitenta a AINS din clase diferite creste riscul de aparitie a patologiei digestive.
Factori care tin de mediu sau factorii individuali
Dieta bogata in fructe si legume proaspete reduce semnificativ prevalenta ulcerului si a cancerului gastric.
Factorii individuali posibil implicati in patogeneza bolii ulceroase includ masa de celule parietale probabil determinata genetic, polimorfismul genic al citokinelor implicate in raspunsul inflamator local si susceptibilitatea individuala la infectia Hp.
Tabloul clinic al UGD
Simptomul considerat in trecut clasic pentru boala ulceroasa era durerea. In prezent durerea apare doar in 30-40% dintre cazurile diagnosticate cu UG si in 50-60% din cazurile de UD.
Ulcerul duodenal (UD)
Atunci cand apare durerea este intensa, situata in epigastru sau in hipocondrul drept. Clasic este descrisa ca senzatie de gol epigastric, apare postprandial tardiv si nocturn. Are caracter de foame dureroasa, care se calmeaza la ingestia alimente sau alcaline sau de varsatura. Uneori pacientii isi provoaca varsatura care calmeaza temporar simptomele. Exista o ritmicitate a siimptomatologie durerpase din UD descrisa clasic :
- mica periodicitate ritmata de ingestia de alimente: durere - ingestie de alimente - calmare a durerii - reaparitia durerii postprandial la 2-3 ore. Pacientii sunt bine nutriti deoarece ingestia de alimente le calmeaza durerea.
- marea periodicitate: ritmicitate sezoniera de primavara si toamna (se gaseste din ce in ce mai rar in patologia actuala).
Durerea epigastrica poate iradia spre dreapta, spre stanga sau in spate; iradierea transfixianta posterioara poate fi semn de penetratie ulceroasa posterioara (in pancreas).
Alte simptome asociate durerii pot fi pirozis-ul, regurgitatia acida si varsaturile acide.
Modalitati atipice dar frecvente de manifestare clinica a UD:
- simptomele dispeptice - la ora actuala semiologia de tip dispeptic este cotata ca "simptom cardinal" in ulcer
- complicatii ca prim simptom:
perforatia,
hemoragia.
Ulcerul gastric (UG)
Simptomul considerat cardinal al bolii ulceroase, durerea, apare doar la 15-30% dintre UG. Sediul durerii este dependent de localizarea ulcerului:
UG inalte (subcardiale) au simptomatologie marcata de un sindrom "pseudoesofagian" cu dureri retoxifoidiene si regurgitatii precoce si disfagie intermitenta pentru solide.
UG prepilorice - durerea este mai tardiva, mai intensa si respecta ritmicitatea clasica, varsatura apare mai frecvent, este tardiva (noaptea sau a doua zi dimineata) cu denutritia consecutiva durerilor si varsaturilor.
Durerea poate iradia in tot abdomenul, in etajul superioar sau in spate.
Ritmicitatea alimentara a durerii este mult mai putin evidenta. In mod obisnuit durerea este usoarp sau absenta in timpul mesei dar apare la scurt timp dupa masa, la 15-30 min - postprandial precoce - si se remite doar dupa evacuarea stomacului. In consecinta bolnavul evita mancarea si in consecinti in UG apare scaderea ponderala si pacientul este emaciat. Prezenta unei dureri care isi scimba caracterul sau devine permanenta (ca si in cazul UD), poate semnifica o complicatie sau penetratia.
Diagnosticul pozitiv al UGD
Examenul radiologic
Nisa este semnul direct de ulcer. In UG este localizata "in afara conturului gastric" ceea ce o diferenteaza de nisa maligna, (incastrata, dispusa in conturul gastric).
Rata de eroare a exporarii Rx in diagnosticul ulcerului este de 20-30%. In plus nu da detalii histologice, nu apreciaza potentialul de sangerare si nu evalueaza gastrita. Ex. radiologic este util pentru tulburarile de motilitate eso-gastro-duodeanle, patologia stomacului operat si pentru detalii anatomice si functionale (reflux).
Fig.3 Nisa tipica Haudek Fig.4. Nisa giganta Fig. 1 Nisa triunghiulara sub
forma de spicul Fig. 2 Nisa pediculata (pseudodiverticulara) Fig 1 Fig.2 Fig.3 Fig.4
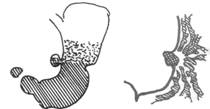

Nisa poate sa
apara Rx sub mai multe forme (fig 1, 2, 3, 4).
Nisa mica triunghiulara sub forma unui spicul (fig.1)
Nisa de talie medie cu sau fara halou clar in jur (edem periulceros);
Nisa pediculata, care apare ca un diverticul la nivelul mici curburi, legat de stomac printr-un pedicul subtire -are intotdeauna semnificatia unui ulcer penetrant (fig.2)
Nisa Hudek tipica cu cele 3 nivele (bariu, lichid si aer, propriu numai UG); (fig.3)
![]() Nisa giganta este de obicei expresia unei penetratii
vechi cu distructia peretelui gastric ; fundul ulcerului este
constituit din parenchimul organului penetrat (ficat, pancreas, sa). T diagnostic diferential cu neoplasmul nisa
incastrata cu rigiditate parietala si anarhia pliurilor mucoasei din vecinatate (fig. 4)
Nisa giganta este de obicei expresia unei penetratii
vechi cu distructia peretelui gastric ; fundul ulcerului este
constituit din parenchimul organului penetrat (ficat, pancreas, sa). T diagnostic diferential cu neoplasmul nisa
incastrata cu rigiditate parietala si anarhia pliurilor mucoasei din vecinatate (fig. 4)
Semne Rx indirecte de UG
Incizura spastica a marii curburi in dreptul leziunii expresie a spasmului persistent al fibrelor circulare ale musculaturii.
Convergenta pliurilor mucoasei gastrice catre ulcer este considerat semn rx de benignitate (necesita eveluare endoscopica obligatorie).
In cazul diagnosticului radiologic de UG, chiar daca aspectul pledeaza pentru caracterul benig, este obligatorie efectuarea unei endoscopii. Aproximativ 2-6% din UG zise "benigne" sunt de fapt maligne.
Endoscopia
Aspectul endoscopic macroscopic al UGD este de pierdere de substanta de forma ovalara sau rotunda cu marginile nete, bine delimitate si fundul leziunii curat, uneori hemoragic, alteori acoperit de o falsa membrana albicios-galbuie. Dimensiunea ulcerului este de la cativa milimetri la 3-5cm, obisnuit este de 0,5-1,5cm. Axul ulcerului este orientat in directia axului organului. Marginea dinspre cardie a UG este verticala, cea contralaterala 'urca in trepte'.
In ulcerul recent marginile sunt suple, in cel cronic marginile si fundul ulcerului devin dure prin fibrozare si cicatrizare, luand aspectul de ulcer calos. In cazul evolutiei penetrante, ulcerul strabate stratul muscular si cel seros patrunzand prin erodarea reactiei locale peritoneale intr-un organ vecin:pancreas, ficat, colon.
UD este intotdeauna benign. Se localizeaza pe fetele bulbului, mai rar pe curburi si foarte rar (5%) postbulbar pe D2 in regiunea ampulara.
UG este de obicei unic, dar poate fi dublu, asociat cu UD sau multiplu (sindromul Zollinger-Ellison). Localizarea UG, in ordinea frecventei este pe marea curbura, pe mica curbura si in special in zona angulara, pe fata posterioara, pe fata anterioara (5%), fata posterioara (1%), regiunea pilorica, pe marea curbura, foarte rar.
Endoscopia este obligatorie in UG pentru excluderea cancerului gastric exulcerat si se face obligatoriu la inceputul tratamentului antiulceros. Se iau minimum 6 biopsii din ulcer si pliurile periulceroase si in plus biopsii antrale si corporeale pentru Hp.
Clasificarea endoscopica Johnson a UG in functie de localizare si nivel secretor:
- tip I: mica curbura si zona fundica (+ ulcerul subcardial), aciditate scazuta, asociaza gastrita si refluxul dudeno-gastric; cel mai fecvent, apare la pacienti cu grup sanguin AII;
- tip II:mica curba si corp gastruic, aciditate normala sau crescuta, asociaza tulburari de tip dismotilitate datorita tulburarilor evacuatorii transpilorice sau UD activ; la grup sangvin 0I;
- tip III: UG antrale prepilorice cu hipersecretie acida al caror comportament simptomatic si secretor este similar cu UD, apare la grup sanguin 0I.
Adaugata de Kauffman si Conter:
- tip IV: inalt, localizat pe mica curbura, langa jonctiunea gastroesofagiana;
- tip V: oriunde pe mucoasa gastrica; este rezultatul ingestiei cronice de Aspirina sau AINS.
Teste pentru depistarea infectiei Hp (vezi pag...)
Examenul secretiei gastrice este indicat in sindromul Zollinger Elison (vezi forme particulare de ulcer). In majoritatea UG secretia acida este scazuta. Hipoanaciditatea histamino-rezistenta apare in ulcerul gastric malign.
Evolutia si complicatiile ulcerului
UGD este o boala cronica recurenta, evoluand in episoade de 2-4 saptamani de activitate dupa care urmeaza perioade de acalmie de luni de zile. Anual pot aparea 1-3 episoade acute. Evolutia bolii este benigna si vindecarea puseului acut poate surveni spontan sau dupa tratament medical. Alteori evolutia poate deveni dramatica prin aparitia unor complicatii care totdeauna sunt grave. Complicatiile UGD sunt: hemoragia, penetratia, perforatia si stenoza.
Hemoragia digestiva superioara (HDS) din UGD
HDS superioara apare la 10-25% din UGD si este frecvent precipitata de consumul de AINS. HDS este definita de pierderea de sange din leziuni localizate intre esofagul superior si ligamentul lui Treitz. Doar 30-40% din pacienti au antecedente ulceroase. Intre agentii favorizanti ai HDS sunt de mentionat infectia cu Hp si consumul de medicamente : AINS/ aspirina (cel mai frecvent), bifosfonatii, doxiciclina, clorura de potasiu, fier tb sa prin efectul mecanic direct al medicamentului asupra mucoasei. Anticoagulantele determina sangerare in special pe leziuni preexistente nesangerande.
Hematemeza este eliminarea prin varsatura de sange rosu (proaspat) sau digerat cu aspect de "zat de cafea" (digestia gastrica a hemoglobinei din sangele care a stagnat cateva ore in stomac). Hematemeza apare numai in sangerarile suprajejunale. De regula apare la pierderi de peste 1000ml, si este urmata de emisia de scaune melenice.
Melena este HDS exteriorizata prin emisia de scaune negre moi, lucioase ca pacura, fetide. Apare in pierderi acute a cel putin 60-80 ml de sange din tractul digestiv superior cu un tranzit intestinal de minim 8 ore, si inca 3-4 zile dupa incetarea hemoragiei, asa zisa "melena reziduala". Astfel, prezenta melenei nu inseamna neaparat sangerare activa, dar arata cert existenta unei sangerari recente.
Rectoragia este eliminarea de sange proaspat din portiunea terminala. recto-sigmoidiana.
Hematochezia este eliminarea de sange proaspat prin scaun din hemoragii digestive superioare masive insoite de un tranzit intestinal accelerat (sub 8 ore).
Etiopatogenie
Cauze de HDS
Leziuni ulceroase, erozive si inflamatorii (peste dintre HDS):
ulcerul esofagian, gastric, duodenal
sindromul Zollinger -Ellison.
ulcerul de stress
esofagitele si hernia hiatala
gastroduodenitele acute eroziv-hemoragice
leziuni corozive
Leziuni traumatice produse de corpi straini
Leziuni vasculare :
varice esofagiene
sindromul Mallory Weiss
gastropatia portal-gongestiva
Tumori
- benigne (adenoame, polipi)
-maligne
HDS se pot manifesta prin pierderi:
- cronice si intermitente, mici, de regula cu expresie oculta dar cu modificarea in timp a hemogramei cu anemie cronica hipocroma, feripriva;
- macroscopice, exteriorizate prin melena si/sau hematemeza (in functie de cantitatea de sange pierduta): variceale (vezi ciroza hepatica) sau nonvariceale.
Stabilirea
diagnosticului de HDS este usor daca pacientul declara o
hematemeza sau daca remarca prezenta
Gravitatea HDS se apreciaza clinic si prin analize de laborator. La examenul fizic ne intereseaza starea de constienta, frecventa respiratiilor, paloarea, frecventa pulsului, valorile TA. Pacientii cu HDS semnificativa sunt anxiosi, cu senzatie de slabiciune, vertije in special in ortostatism, cu HDS manifesta sau fara exteriorizarea sangerarii digestive daca este supraacuta.
La examenul fizic sunt palizi, transpirati, tahicardici, cu TA scazuta sau colaps circulator. Daca pierderea de sange este moderata sau nivelul initial al hemoglbinei a fost normal poate fi bine tolerata. In principiu pierderea a:
400-500 ml de sange este asimptomatica ;
1500 ml poate produce soc hipovolemic ;
peste 2000 ml pot determina chiar decesul.
Stabilizarea hemodinamica a apcientilor cu HDS severa se face in sectii de terapie intensiva.
Se recolteaza de urgenta:
hemograma completa cu trombocite; Hb si Ht nu sunt fidele intr-o hemoragie acuta deoarece echilibrarea volemica intre lichidul intra- si extravascular se produce dupa 48-72 de ore. In general daca nivelul hemoglobinei scade brusc, suntem obligati sa ne gandim si la HDS.
Determinare de grup sanguin (in vederea transfuziilor) anainte de introducerea solutiilor macromoleculare (dextran)
Teste de coagulare (deficit de sinteza hepatica a factorilor de coagulare, supradozaj anticoagulant)
Uzuale: glicemie, uree, creatinina, ionograma si EKG
Criterii de gravitate in HDS
- pierderea a peste 1 litru de sange/ 24 ore
- TA sistolica sub 100 mmHg
- alura ventriculara peste 110/ minut
hematocrit sub 30%
Hb sub 8%
ureea peste 60 mmHg
- pierederea a peste 25-30% din volumulm sangvin sau necesitatea de a se transfuza peste 1,5 litri sange/ 24 ore
Aprecierea sediului sangerarii
Endoscopia pune cu certitudine diagnosticul de HDS, apreciaza sediul, oprirea sau persistenta, si da indicatii prognostice asupra riscului de resangerare.
Clasificarea endoscopica Forrest Riscul de resangerare
a HDS in UGD:
1A) - Hemoragie activa intensa 90-100%
1B) - Hemoragie activa de mica intensitate 10-25%
2A) -Vas vizibil nesangerand 50%
2B) -Cheag aderent - Sub 10%
2C) - Crater ulceros cu spoturi hemoragice 2-3%
3) - Ulcer cu crater curat (cel mai frecvent)
Endoscopia deceleaza sediul sangerarii in 90-95% dintre cazuri si ofera posibilitatea unei terapii eficiente atit in HDS variceale cat si nonvariceale. Ttrebuie efectuata precoce, in primele 24 de ore de la internare, in principul pacientilor stabilizati hemodinamic. Contraindicatiile endocopiei de urgenta sunt starea de soc, infarctul acut de miocard, aritmiile ventriculare, abdomenul acut.
In cazul sangerarii masive este indicata arteriografia de urgenta. Este necesara o sangerare de cel putin 0,5 ml/min pentru ca leziunea sa fie localizata angiografic. Explorarea localizeaza sangerarea dar nu da detalii in ceea ce priveste substratul lezional.
Penetratia
Penetratia ulceroasa este data de progresiunea craterului ulcetos prin progresiunea fenomenului necrotico-inflamator care depaseste peretele digestiv spre organele vecine: pancreas, cai biliare, vezica biliara, ficat, colon.
Durerea devine relativ continua, severa, ce inlocuieste durerea colicativa din ulcerul necomplicat pierzandu-si ritmicitatea. In functie de organul in care se produce penetratia pot sa apara simptome particulare: reactie pancreatica sau de icter, cu contractura antalgica, febra si alterarea starii generale.
Perforatia
Perforatia ulceroasa este o complicatie mai rara dar severa si apare daca evolutia ulcerului este rapida si mijloacele de aparare locala sunt depasite. Perforatia poate sa apara in marea cavitate peritoneala sau intr-o punga peritoneala (perforatia inchisa).
UD perforeaza mai frecvent anterior (90%). De regula diagnosticul de ulcer perforat este dificil, mai ales in fazele tardive de peritonita depasita. Peritonita acuta prin perforatia UGD este o urgenta chirurgicala majora chirurgicala si survine in 3-5% din ulcere.
Simptomatologia este dominata de durere care este intensa, imobilizeaza bolnavul, este exacerbata de respiratie si de tuse. Initial este localizata in epigastru si iradiaza spre flancuri, mai ales in dreapta, datorita iritatiei peritoneale indusa de revarsatul acid. Se generalizeaza rapid (cateva ore) in tot abdomenul si poate iradia spre omoplat sau umar (iritatie frenica). Varsaturile sau HDS pot acompania (inconstant) perforatia. La examenul fizic abdomenul este contractat, prin contractura antalgica involuntara a muschilor abdominali: 'abdomenul de lemn', cu disparitia matitatii hepatice data de pneumoperitoneu, cu diminuarea sau abolirea peristalticii intestinale la auscultatie, sensibilitatea Douglasului la tuseul rectal. Biologic avem hiperleucocitoza.
La examenul Rx. abdominal pe gol se deceleaza pneumoperitoneul (lama de aer subdiafragmatic data de perforatie unui organ cavitar) prezernt in doar de 60-70% din perforatii si pareza anselor intestinale (ileus dinamic). Pentru a creste sensibilitatea investigatiei este bine, in masura posibilului, ca pacientii sa stea cel putin 10-15 minute cu trunchiul ridicat pentru a permite acumularea aerului sub cupola diafragmatica. Rx. baritat standard si endoscopia sunt contraindicate in perforatia d eorgan si/sau in abdomenul auit.
Daca tabloul clinic nu este clar examenul Rx. cu gastrografin, substanta iodata neiritanta pentru peritoneu, poate transa diagnosticul.
Tomografia computerizata (TC) abdominala este examenul cel mai sensibil in decelarea aerului liber intraabdominal, dar este rareori necesara. Tratmentul este de regula chirurgical.
Stenoza ulceroasa
Dupa introducerea anti H2 prevalenta stenozei ulceroase a scazut (pilorica - cea mai frecventa, bulbara, postbulbara, mediogastrica, sau cardiala). In prezent cele mai frecvente sunt stenozele maligne.
Exista o faza functionala, reversibila, data de inflamatia si edemul periulceros cu alterarea reversibila a evacuarii gastrice: apare in ulcerele antropilorice si poate ceda spontan sau dupa terapie.
In ulcerele cronice cicatriciale, in special in cele duodenale, poate sa apara stenoza organica sau definitiva, prin constituirea unei fibroze retractile cicatriciale. Atat stenoza functionala cat si cea organica evolueaza la fel o lunga perioada de timp. Initial in faza compensata a stenozei tabloul clinic este dominat de durerea sub forma de crampe determinata de o peristatica gastrica mai vie care incearca sa depaseasca obstacolul. Ulterior, daca stenoza persista, tonusul musculr cedeaza si stomacul devine inert, dilatat, aton: faza decompensata a stenozei. In stadiul decompensat simptomul cardinal este varsatura alimentara, repetitiva, aparuta tardiv postprandial, cu alimente ingerate cu peste 24 ore inainte, cu miros fetid. Aparitia varsaturilor la subiectii vechi ulcerosi poate sugera diagnosticul. Daca fenomenele persista apar tulburari de nutritie secundare pacientii sunt emaciati, deshidrtati, cu hipotensiune arteriala sau stare de soc.
Examenul Rx. baritat apreciaza exact volumul gastric si tulburarile de motilitate: marirea volumului gastric cu deformare in chiuveta a stomacului in cazul stenozei pilorice decompensate, hipersecretie gastrica cu stratificarea continutului, uneori cu resturi alimentare. Examenul Rx dupa 24 de ore arata staza bariului in stomac secundar tulburarilor de tranzit piloric. Examenul endoscopic si histopatologic exclude leziunile maligne. Posibilitatea de depasire a zonei stenotice nu infirma diagnosticul de stenoza pilorica. Tratametul in faza decompensata sau organica este chirurgical. Se mai poate incerca si terapie endoscopica cu dilatarea zonei de stenoza.
Tratamentul UGD
Tratamentul igienico-dietetic
Desi inainte dieta era intotdeauna punctul de plecare al terapiei ulcerului in ultimele decade nici un autor nu a incriminat rolul factorilor dietetici in ulcerogeneza. Dupa cresterea eficientei terapiei antiulceroase prin intoducerea mediactiei antisecretorii nu se mai consemneaza prescriptii dietetice stricte.
Tratamentul medicamentos
Antiacidele sunt baze slabe care in combinatie cu acidul gastric dau saruri: bicarbonatul de sodiu, carbonatul de calciu, hidroxidul de aluminiu si de magneziu. Dintre preparetele mai cunoscute sunt Maalox, Gelusil care contin hidroxid de aluminiu si magneziu si Epicogelul care contine dimeticon (prokinetic). Se administreaza la 1-3 ore dupa mese si la culcare.
Medicatia antisecretorie
Inhibitorii H2 au o sructura imidazolica si actioneaza pe receptorii histaminergici H2. Blocheaza secretia acida stimulata de histamina, gastrina, acetilcolina si prin mecanism vagal. Volumul secretiei gastrice si concentratia de pepsina sunt reduse.
Pentru tratamentul ulcerului dozele uzuale sunt:
Cimetidina 800 mg/zi
Ranitidina 300mg/zi,
Famotidina 40mg/zi
Nizatidina 300mg/zi.
Dozele se reduc in caz de insuficienta renala. Durata tratamentului cu aceste doze este de 8 saptamani, apoi dozele se injumatatesc petru tratamentul de intretinere.
Famotidina si Nizatidina sunt folosite si in boala de reflux gastro-esofagian, hernia hiatala sa. Sunt foarte bine tolerate iar efectele adverse nu apar decat la 1-2%. Cele mai frecvente efecte adverse sunt diareea, somnolenta, cefalee, rash sa. Cimetidina produce cele mai multe reactii adverse si in plus tulburari sexuale. Nu s-a dovedit nici un efect nefavorabil in timpul sarcinii. Trebuie retinut ca aceste droguri trec prin placenta si sunt secretate si in lapte.
Inhibitorii pompei de protoni: omeprazolul, lansoprazolul si pantoprazolul.
Omeprazolul este un inhibitor specific si ireversibil al pompei de protoni (al ATP-azei H+/ K+ dependente situata la nivelul celulei parietale). Ca urmare a mecanismului de actiune in faza finala a secretiei gastrice diminua secretia de acid oricare ar fi natura stimulului care o genereaza. Absorbtia concomitenta de alimente nu influenteaza biodisponibilitatea. Fixarea pe proteinele plasmatice este de aproximativ 95%.
Posologia in ulcerul necomplicat este Omeprazol 20 mg/zi, Lansoprazol 30mg/zi si Pantoprazol 40mg/zi. In cazul ulcerelor complicate, dozele sunt mai mari. Desi inceputul inhibitiei secretiei este rapid, efectul maxim apare dupa 4 zile de la inceputul tratamentului. Reactiile adverse sunt rare (cefalee, greata, varsaturi, diaree/ constipatie, foarte rar reactii alergice cutanate de tip rash).
Este recomandabil ca atunci cand se asociaza cu alcaline (hidroxid de magneziu, de aluminiu sau alte gastroprotectoare) dozele sa fie administrate la distanta datorita posibilei interferente in procesul de absorbtie. Este de evitat utilizarea omeprazolului in primul trimestru de sarcina.
Agentii antimuscarinici au reprezentant unic Pirenzepina. Se administreaza numai ca adjuvant in cazurile refractare la tratamentul anti H2.
Medicatia citoptrotectoare
Sucralfatul este un derivat de aluminiu siliconat care se solubilizeaza in mediul acid gastric si se polimerizeaza formand o substanta vascoasa foarte adeziva. Fiind electronegativ are un tropism deosebit fata de moleculele proteice pozitive aflate la nivelul craterului ulceros, de care se leaga electromagnetic, protejand craterul de actiunea clohidropeptica. Impiedica retrodifuziunea ionilor de hidrogen si cheleaza sarurile biliare care reflueaza din duoden. Nu se asociaza cu antisecretorii deoarece neutralizarea mediului gastric ii impiedici activarea.
Compusii de bismut coloidal au tropism pentru craterul ulceros pe care il acopera. Inhiba productia de pepsina, stimuleaza productia de mucus si de prostaglandine. Produce scaun negru.
Analogii de prostagladine misoprostolul (Cytotec) este analog de prostaglandina E1. Are efecte citoprotectoare prin cresterea productiei de mucus, bicarbonat cu vasodilatatie la nivelul peretelui gastric, cu efecte antisecretorii moderate. Indicatii specifice: preventiv la folosirea AINS. Contraindicatia majora este sarcina, deoarece provoaca declansarea travaliului, bolile cardiovasculare: este un vasodilalator potent
Tratamentul infectiei Hp
Se face cu Omeprazol (40mg/zi) sau Lansoprazol (30mgx2/zi) sau Pantoprazol (40mgx2/zi) timp de 7-10zile, la care se adauga oricare doua antibiotice: Metronidazol (500mgx2/zi), Tinidazol (500 mgx2/zi) sau Clatritromicina (Klacid) (500mgx2/zi) sau Amoxicilina (1000mgx2/zi).
Peste 75% din sangerarile ulceroase se opresc spontan.
Tratamentul endoscopic se aplica numai in cazul pacientilor cu sangerare recenta : ulcerul cu hemoragie activa daca vasul este vizibil si nesangerand si/sau ulcer cu cheag aderent. Tratamentele endoscopice cuprind terapia injectabila cu adrenalina 1/10000, alcool absolut, electrocoagulare, termoterapie sa
Se face cu antisecretirii antiH2 ( famotidina, nizatidina) administrate i.v la 4-6 ore cate o fiola, sau in perfuzie continua, efectul este rapid. Omeprazolul actioneaza eficient dupa 24 de ore. Injectarea de 40 mg la 6 ore are o eficacitate care pare sa fie superioara celorlalte medicamente. Tratamentul antibiotic este indicat in HDS din UGD Hp (+) in tripla asociere.
Forme particulare de ulcere
Sindromul Zollinger-Ellison sau ulcerul endocrin asocioaza:
- tumori cu celule secretante de gastrina (gasrinoame) localizate majuritatea pancreatic (in 70-80%) sau stomac, duoden, splina, ganglioni peripancreatici, intestin subtire, sa. Gastrinoamele maligne cresc lent, insa uneori pot avea o evolutie rapida cu metastazare semnificativa.
ulcere multiple, de regula si gastrice si doudenale, recidivante, cu complicatii fercventete (perforatii, hemoragii) cu hipersecretie gastrica prin mecanism gastrinic ;
diaree cu steatoree (50%) si sindrom de malabsorbtie.
Diagnosticul paraclinic
gastrina serica peste 100 pg/ ml a jeune ;
secretia acida bazala peste 30 mEq/h sau peste 5 mEq/h dupa gastrectomie, sau peste 10 mEq/h dupa vagotomie ;
test de stimulare cu Calciu, secretina;
ECO abdominal pentru depistarea si localizatea tumorii;
ECO endoscopia ;
TC ;
Scintigrafia cu ocreotide.
In cazurile in care nu se poate localiza tumora se foloseste angiografia, ultrasonografie intraoperatorie.
Tratamentul este chirurgical su gastrectomia totala pentru inlaturarea receptorilor pentru gastrina. Doar 15-25% dintre tumori sunt rezecabile. Gastrinoamele nerezectabile se trateaza hormonal si chimioterapic sau prin embolizare : 5-Flouxiuridina, doxorubicina streptozocin).
Tratamnetul mediacmentos urmareste scaderea debitului acid bazal sub 10 mEq/h . Se folosesc doze mai mari de inhibitori de pompa de protoni (Omeprazol : 20-160mg/z ; Lansoprazol 30-160 mg/zi).
Ulcerele de stres sunt leziuni acute crare apar pe o mucoasa anterior sanatoasa in contextul unor agresiuni grave insotite de stare de soc. Patogeneza este neclara dar par a fi implicate hipersecretia acida, ischemia mucoasa si diminuarea calitatii mucusului gastric. Se pare ca lipsa alimentatiei enterale la pacienti tarati este un factor important; un mecanism posibil ar fi perfuzia splanhnica inadevata care determina o scadere a epitelizarii mucoasei digestive si a secretiei de mucus. Modalitatea cea mai eficienta de a ameliora circulatia tubului digestiv este alimentatia enterala. Terapia medicala consta in administrarea: anti H2 + sucralfat + omeprazol curativ si/sau profilactic (soc septic, soc de alte etiologii, interventii chirurgicale laboruioase sa). Prognosticul ulcerului de stres este grav.
Tratamentul chirurgical al UGD
Tehnicile chirurgicale urmaresc rezolvarea complicatiei si reducerea secretiei acido-peptice prin interceptarea fazei gastrice (respectiv secretia de gastrina). Interventiile chirurgicale pentru UGD sunt: vagotomia tronculara cu piloroplastie, vagotomia supraselectiva (proximala gastrica), vagotomie si antrectomie Billroth I, vagotomie si antrectomie Billroth II. Are din ce in ce mai putine indicatii in tratamentul UGD din momentul introdecerii antisecretoarelor moderne si a tratamentului endoscopic in HDS. Tratamentul chirurgical in UGD este indicat doar in cazul aparitiei complicatiilor UGD: ulcerele caloase, mari, care nu se vindeca sub tratament conservator, ulcerele penetrante, sindromul Zollinger-Ellison si neoplasmele gastrice exulcerate.
Terapia chirurgicala are indicatie de urgenta in ulcerele perforate sau in cele hemoragice care nu pot fi rezolvate endoscopic.
Desi tratamentul chirurgical este urmat in marea majoritate a cazurilor de succese cu disparitia simptomelor si prevenirea recurentelor, apar inca unele complicatii nedorite, datorate in mare parte interventiei (vezi complicatiile stomaculi operat).
|
Politica de confidentialitate | Termeni si conditii de utilizare |

Vizualizari: 2538
Importanta: ![]()
Termeni si conditii de utilizare | Contact
© SCRIGROUP 2024 . All rights reserved