| CATEGORII DOCUMENTE |
| Alimentatie nutritie | Asistenta sociala | Cosmetica frumusete | Logopedie | Retete culinare | Sport |
Boala cronica de rinichi
Definitie
Boala cronica de rinichi (BCR) este un sindrom fiziopatologic complex, de etiologie multipla, caracterizat prin incapacitatea rinichilor de a-si indeplini functiile fiziologice, datorita distrugerii progresive si ireversibile a nefronilor, cu evolutie progresiva catre stadiul terminal ce impune initierea uneia dintre metodele de substitutie a functiilor renale (hemodializa, dializa peritoneala, transplantul renal).
BCR este mai degraba un concept epidemiologic decat unul clinic. Termenul de boala cronica de rinichi (BCR) a fost introdus in anul 2002 de catre grupul de lucru 'The Kidney Disease Outcome Quality Initiative (K/DOQI)' ca fiind [1]:
scaderea ratei filtrarii glomerulare (RFG) sub 60 ml/min/1.73m2 suprafata corporala, persistenta (mai mult de 3 luni), cu / fara leziune renala
sau
prezenta unei afectari renale mai mult de 3 luni, demonstrata prin modificari morfopatologice sau prezenta markerilor de leziune (albuminurie/proteinurie, sediment urinar patologic sau modificari renale decelabile imagistic)[1].
In ultimii ani termenul consacrat de insuficienta renala cronica (diminuarea progresiva a RFG sub 60 ml/min/1,73 m2 suprafata corporala) a fost inlocuit cu cel de boala cronica de rinichi, mai adecvat pentru a caracteriza disfunctia renala cronica, deoarece [2]:
evidentiaza existenta afectarii renale cronice la pacientii cu RFG normala (stadiul 1 al BCR) sau usor redusa, intre 60 si 90 ml/min/1,73 m2 suprafata corporala (stadiul 2 al BCR);
include pacientii cu transplant renal, care necesita o monitorizare clinica nefrologica.
BCR se clasifica in 5 stadii pe baza estimarii RFG [1]. Clasificarea K/DOQI a BCR (Tabelul 10.1) este simpla, permite tratamentul precoce a BCR (preventia primara), indrumarea pacientului catre nefrolog (din stadiul 3) si ofera medicilor implicati in managementul pacientilor cu BCR (nefrologi, diabetologi, cardiologi, urologi, medici de familie) de pretutindeni un limbaj medical comun, usor de inteles si aplicabil in practica clinica si in cercetarea stiintifica. Boala cronica de rinichi reuneste pacientii cu diferite nefropatii, avand sau nu insuficienta renala.
Tabelul 10.1: Clasificarea stadiala a BCR (conform ghidului K/DOQI)
|
Stadiul |
Descriere |
RFG (ml/min/1,73m2 suprafata corporala) |
|
Afectare renala cu RFG normala sau |
> |
|
|
Afectare renala cu ¯ usoara a RFG | ||
|
¯ moderata a RFG | ||
|
¯ severa a RFG | ||
|
stadiul terminal |
<15 sau dializa |
Se poate decela scaderea usoara a RFG (RFG 60 - 89 ml/min/l.73 m2 fara leziune renala. Aceasta conditie se poate intalni la copii, batrani (valori considerate normale varstei datorita reducerii RFG prin apoptoza nefronilor), la persoane cu dieta vegetariana, nefrectomie unilaterala, depletie de volum lichidian extracelular, boala sistemica asociata cu reducerea fluxului sanguin renal (insuficienta cardiaca, ciroza hepatica)[1].
Epidemiologia BCR
BCR este o problema majora de sanatate publica pe plan mondial, datorita prevalentei crescute, relevata de studii epidemiologice: de 18,3% in Australia (AUSDIAB)[3], respectiv 11% (19,5 milioane de pacienti) in SUA (NHANES III)[4, 5]. In Europa Occidentala prevalenta BCR in stadiile 3-5 este de aproximativ 10% din populatia adulta [2].
In anul 2004 in lume existau 1.783.000 pacienti inclusi in terapii de substitutie a functiilor renale (TSFR), din care 1.371.000 pacienti (77%) dializati (HD/PD) si 412.000 pacienti (23%) transplantati renal.
In RomaNefropatii interstitiale acute se constata o crestere exploziva a numarului de pacienti dializati (5447 in 2003) si aproximativ dublu in 2009, ○ crestere a varstei de initiere a TSFR, dar procentul de pacienti > 65 ani la includere este inferior celui european (EURO-DOPPS 47%).
Majoritatea pacientilor cu BCR se incadreaza in stadiile 1 si 2, cu scaderea progresiva pe masura ce boala evolueaza spre stadiul 5, deoarece numarul pacientilor care decedeaza (de cauza cardiovasculara, de regula) este superior celui care ajung in stadiul final al bolii cronice de rinichi. In SUA studiul NHANES III (2003) a relevat urmatoarea prevalenta a BCR: 11,2 milioane in stadiile 1-2 si 8,3 milioane in stadiile 3-5, din care in stadiul 5 sunt 300000 de pacientii dializati sau transplantati renal (Figura 10.1) [4, 5].
RFG (ml/min/1,73m2) >90 < 15 sau dializa
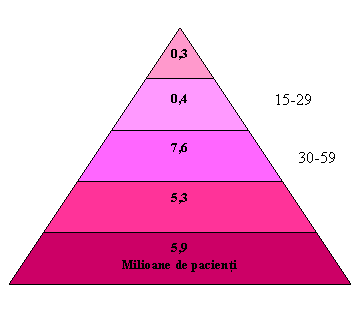

Figura 10.1: Prevalenta BCR in SUA (11% din populatia SUA) conform studiului NHANES III
Incidenta anuala a BCR in toate stadiile evolutive este necunoscuta. BCR in stadiul 5 are o incidenta raportata la 1 milion de locuitori / an de: 338 pacienti in SUA [6], 150 in JapoNefropatii interstitiale acute si 80 in Europa.
BCR este subdiagnosticata si pacientii sunt indrumati tardiv la nefrolog, in stadii avansate ale BCR (stadiul 4 sau 5), cand terapia se limiteaza la initierea hemodializei sau a dializei peritoneale, in majoritatea cazurilor de urgenta.
BCR are o evolutie progresiva de la stadiile initiale spre stadiul 5, terminal (BCRT), dar riscul de a deceda prin evenimente majore cardiovasculare (infarct miocardic, accident vascular cerebral) este semnificativ mai mare decat sansa de a ajunge in stadiul 5 pentru a beneficia de terapia de substitutie a functiilor renale [1, 7].
Etiologia BCR
Toate
tipurile de nefropatii pot conduce
Cauzele BCR difera in functie de regiunea geografica (tabelul 10.2 si 10.3), datorita multitudinii si diversitatii factorilor de risc pentru BCR, in special a nivelului socio-economic si a prevalentei diferite a diabetului zaharat (boala cu evolutie pandemica).
In SUA conform USRDS (United States Renal Data System) cele mai frecvente cauze ale BCR in stadiul 5 in anul 1998 sunt diabetul zaharat si HTA, care reprezinta circa 60% din totalitatea cauzelor BCR [8, 9].
In RomaNefropatii interstitiale acute cauza principala a BCR este reprezentata de nefropatiile glomerulare, insa intre 1996 2004 se constata o dublare a numarului de bolnavi cu diabet zaharat (complicat cu boala renala diabetica) si nefroangioscleroza.
Glomerulonefritele reprezinta cauza principala a BCR in stadiul 5 in Europa (inclusiv in RomaNefropatii interstitiale acute) si in zona Australia / Noua Zeelanda 10.
Tabelul 10.2. Cauzele BCR in stadiul 5 tratata prin hemodializa in Europa si RomaNefropatii interstitiale acute [10]
|
Cauza BCR |
Europa (%) |
RomaNefropatii interstitiale acute (%) |
|
Nefropatii glomerulare | ||
|
Nefropatii interstitiale | ||
|
Nefropatia diabetica | ||
|
Boli renale chistice | ||
|
Boli sistemice | ||
|
Nefropatii vasculare | ||
|
Alte nefropatii | ||
|
Cauze necunoscute |
Tabelul 10.3. Etiologia BCR in diverse regiuni ale Asiei [10]
|
Cauza BCR |
China (%) |
India (%) |
Sydney (%) |
|
Nefropatii glomerulare | |||
|
Nefropatii interstitiale | |||
|
Nefropatia diabetica | |||
|
Nefroangioscleroza | |||
|
Polichistoza renala | |||
|
Alte nefropatii |
In functie de varsta, 50% dintre copii si 15 % din adultii cu BCRT inclusi in program de substitutie a functiilor renale (hemodializa/dializa peritoneala sau transplant renal) au ca boala renala de baza o nefropatie ereditara [10].
BCR se produce prin leziuni progresive si ireversibile ale nefronilor, variabile ca severitate si ritm de progresie a declinului RFG de la un individ la altul si in functie de nefropatia de baza [11].
Evolutia naturala a nefropatiei ischemice implica probabil cea mai rapida rata de progresie a BCR spre stadiul 5 (scadere cu 12/ml/min/an a RFG), in ordine descrescatoare a declinului RFG fiind urmata de nefropatia diabetica (10-12/ml/min/an), nefropatii glomerulare, nefropatii tubulo-interstitiale cornice, nefroangioscleroza, boala polichistica renala [2].
Afectarea glomerulara
creste presiunea intraglomerulara cu cresterea wall-stresssului si leziuni endoteliale;
creste permeabilitatea peretelui capilar glomerular si aparitia treptata a leziunilor de fibroza (scleroza) glomerulara;
● pe masura ce unii nefronii sunt lezati, cei restanti se hipertrofiaza compensator, cu cresterea fluxului sanguin per nefron care incerca sa mentina RFG in limite normale (ipoteza lui Brenner);
Afectarea tubulo-interstitiala
● la acelasi grad de severitate prognosticul pe termen lung al nefropatiei tubulo- interstitiale este mai bun decat cel al nefropatiei glomerulare;
● apare ca leziune initiala in nefropatii interstitiale si poate fi consecinta leziunilor glomerulare (prin ischemie si proteinurie) in nefropatiile glomerulare.
Leziunile vasculare determina ischemie cronica care are consecinte asupra capilarelor glomerulare (glomeruloscleroza), cu alterarea perfuziei peritubulare (fibroza peritubulara), cu activarea sistemului renina angiotensina aldosteron si aparitia vasoconstrictiei renale consecutive, care accelereaza proceselul de fibroza.
Screeningul pentru depistarea BCR
Depistarea BCR in stadii initiale permite elaborarea ulterioara a unui plan terapeutic eficient (schimbarea stilului de viata, terapie medicamentoasa) care sa permita controlul factorilor de risc pentru BCR avand ca obiectiv incetinirea progresiei BCR spre stadiul 5.
Screeningul pentru BCR se aplica in primul rand grupurilor de populatie cu risc crescut de aparitie a BCR: diabet zaharat, hipertensiune arteriala, infectii ale tractului urinar, litiaza reno-urinara si obstructii ale tractului urinar, unele boli sistemice (lupus eritematos sistemic etc), pacientilor cu istoric familial de boala renala 11si presupune:
- masurarea tensiunii arteriale;
inaltime, greutate, indicele masei corporale (IMC);
examenul sumar de urina evidentiaza protenuria, hematuria, cilindruria, leucocituria etc;
ureea si creatinina serica si estimarea RFG prin formula MDRD
glicemia;
ultrasonografia este accesibila si foarte utila pentru: determinarea dimensiunii rinichilor, ecodensitatii acestora, decelarea prezentei unor chiste, a unor formatiuni tumorale, a hidronefrozei etc.
Rata filtrarii glomerulare (RFG)
1. Determinarea directa a RFG pe baza valorii creatininei serice (clearance-ul la creatinina endogena) nu reflecta fidel functia renala, in unele situatii [12]:
● hipertrofie compensatorie a nefronilor in unele nefropatii glomerulare cu hiperfiltrare (RFG crescuta);
● variatii ale productiei de creatinina legate de:
dieta - creatinina serica variaza in cursul zilei (de la 0,5 la 1 mg% dupa o masa bogata in carne prajita, apoi scade lent)
masa musculara,
medicamente;
comorbiditati.
Factori care cresc nivelul creatininemiei (subestimeaza RFG)[12]
volumul masei musculare mare (halterofili etc);
dieta bogata in carne sau suplimente cu creatina;
substante cromogene non-creatininice (acetoacetat), substante neidentificate din hiperglicemii severe; medicamente (cefalosporine, spironolactona); acid uric, acid ascorbic, fructoza;
medicamente care interfera cu secretia tubulara a creatininei (acid acetilsalicilic, cotrimoxazol);
diabetul zaharat;
edeme;
insuficienta cardiaca.
Factori care scad nivelul creatininemiei (RFG eronat mai mare)[12]
reducerea masei musculare (tineri, varstnici, neoplazii);
BCR in stadii avansate prin reducerea volumului masei musculare, cresterea secretiei tubulare cu 20 - 40%, cresterea distrugerii intestinale a creatininei - 2/3 din creatinina produsa);
hiperbilirubinemie;
perioada premenstruala la femei.
Determinarea RFG prin masurarea directa a clearance- ului la creatinina endogena se poate face prin dozarea creatininei serice si a creatininei urinare recoltate la anumite intervale de timp de la ingestia unei cantitati fixe de lichid, dificil de efectuat (erori de recoltare a urinii pentru dozarea creatininei urinare) si de aplicat in practica clinica.
Pentru a se inlatura erorile legate de determinarea directa a clearance-ului la creatinina s-a cautat o formula de estimare a RFG, usor de aplicat in practica clinica.
Se utilizeaza doua formule de estimare a RFG: MDRD 4 si Cockroft Gault:
estimarea ratei filtrarii glomerulare dupa formula MDRD 4. (Modification of Diet in Renal Disease). Se calculeaza RFG utilizand 4 variabile: creatinina serica, varsta (in ani), sexul si rasa (alba/afro-americani).
Formula MDRD 4 este urmatoarea:
RFG (in ml/min/1,73m2) = 186 x (creatinina serica in mmol/l /88.4) -1,154) x varsta (ani) 0,203) x 0,742 pentru sexul feminin x 1,21 pentru afro-americani.
Estimarea RFG prin formula
MDRD 4 se poate realiza si prin introducerea datelor in calculatoare on-line.
Formula MDRD
Formula MDRD 4 are dezavantajul ca subestimeaza RFG. In practica clinica aceasta subestimare (RFG mai redusa decat in realitate) conduce la investigatii suplimentare si trimiterea la nefrolog, monitorizare, tratament si costuri excesive.
estimarea RFG dupa formula Cockroft-Gault utilizeaza ca parametrii creatinina serica, varsta si greutatea corporala. Ecuatia Cockroft- Gault este urmatoarea:
RFG (ml/min/1,73m2) =140-varsta (ani) x greutatea (kg)/72 x creatinina serica (mg/dl).
Valoarea se multiplica cu 0,85 daca pacientul este de sex feminin.
Aceasta formula se utilizeaza mai putin in practica, deoarece acuratetea sa este redusa la pacientii obezi, cei peste 70 ani, cei cu RFG normala si la pacientii cu transplant renal. In general formula Cockroft-Gault supraestimeaza RFG.
2. Evaluarea RFG folosind Cystatin C
Cystatin C este o proteina cu greutate moleculara mica, produsa de toate
celulele nucleate, cu o rata de productie
Cystatin C reprezinta un marker valoros in evaluarea functiei renale
deoarece nivelele plasmatice cresc mai devreme comparativ cu creatinina
(cystatina C serica creste
Estimarea RFG cu ajutorul Cystatin C nu a intrat in practica nefrologica curenta, fiind folosita doar in scop de cercetare.
Detectarea proteinuriei
Este deosebit de importanta, aceasta fiind un marker important si fidel al leziunii renale utilizat in practica clinica. Determinarea cantitativa a proteinuriei si albuminuriei se poate face din urina /24 ore sau dintr-o proba spontana de urina. In aceasta proba raportul nu se face cu durata recoltarii probei, ci cu creatinina urinara, respectiv raportul proteine / creatinina sau albumina / creatinina.
Se poate folosi testul bandeletelor reactive tip dipstick. Constatarea unui test pozitiv 1+ sau mai mult intr-o proba din urina matinala impune determinarea raportului proteine/ creatinina urinara, fara insa a fi necesara determinarea proteinuriei intr-un esantion din urina colectata pe 24 ore.
Raportul proteine/creatinina ≥45 mg/mmol indica o proteinurie patologica.
Se recomanda a se efectua o urocultura pentru evidentierea unei eventuale infectii a tractului urinar care ar putea fi insotita de proteinurie. De asemenea, trebuie exclusa o proteinurie ortostatica.
Pacientii cu doua sau mai multe teste pozitive pentru proteinurie, spatiate la una sau doua saptamani, pot fi diagnosticati ca avand proteinurie persistenta.
Proteinuria cu valori mari (uneori de tip nefrotic) necesita dozarea proteinuriei/24 ore. Testul bandeletei reactive dip-stick nu asigura o determinare precisa in acest sens.
Determinarea microalbuminuriei
Albumina urinara se determina cu ajutorul bandeletelor din prima urina de dimineata si se exprima sub forma unui raport, albumina/creatinina urinara.
Microalbuminuria se considera a fi un raport albumina/creatinina urinara de [11]:
≥ 25 mg/mmol la barbat;
≥ 35 mg/mmol la femeie;
- se repeta la 1- 3 luni.
Determinarea cantitativa a albuminuriei se poate face si prin metode biochimice radioizotopice. In prezent este utilizat Hemocult Urine Albumin System care permite identificarea facila a albuminuriei in practica clinica. Dozarea microalbuminuriei nu se utilizeaza la bolnavii cu diabet zaharat dezechilibrat metabolic sau in cursul bolilor intercurente.
Factori de risc pentru progresia BCR
BCR odata instalata are tendinta de a progresa, chiar si in lipsa factorilor care au generat leziunea renala [2]. Adesea factorul generator al leziunii renale persista (diabetul zaharat, HTA etc) si actioneaza ca factor de progresie a BCR.
Rata de declin a RFG (de progresie a BCR) variaza in functie de nefropatia de baza si de numarul si severitatea factorilor de risc a BCR (Tabelul 10.4
Factorii de initiere ai BCR sunt factorii care genereaza boala si actioneaza la un subiect cu susceptibilitate crescuta pentru boala renala.
Tabelul 10.4: Factori de risc pentru BCR
|
Factorii de susceptibilitate |
cresc riscul de aparitie a leziunii renale |
|
varsta > 65 ani, - istoric familial pozitiv (rude de gradul I) de nefropatii, insuficienta renala, dializa sau transplant renal - reducerea masei renale (nefrectomie, rinichi unic ) antecedente personale de injurie renala acuta, nivel socio- economic precar (saracie) expunere la solventi organici, benzina si derivati, siliciu, plumb |
|
|
Factorii de initiere |
factori care genereaza direct leziunea renala |
|
Afectiuni: diabet zaharat hipertensiunea arteriala sindrom metabolic boala aterosclerotica (coronariana, cerebrala sau periferica) boli sistemice care pot afecta rinichiul (LES, vasculite, poliartrita reumatoida, spondilita ankilopoetica, mielom multiplu) infectii sistemice (virus hepatitic B, C, HIV) infectii urinare complicate litiaza reno-urinara obstructia tractului urinar (obstructia colului vezical, hipertrofia benigna/maligna a prostatei, vezica neurologica, derivatii ale tractului urinar) Medicamente potential nefrotoxice administrate o perioada indelungata de timp: inhibitori ai enzimei de conversie a angiotensinei (IECA) blocanti ai receptorilor angiotensinei (sartani) carbonat de litiu mesalazina si alti derivati 5-aminosalicilici inhibitori de calcineurina (ciclosporina, tacrolimus) antineoplazice (cisplatin, metotrexat) |
|
|
Factori de progresie |
pot accelera declinul RFG: |
|
proteinurie > 1000 mg/g creatinina urinara hipertensiunea arteriala control inadecvat al glicemiei (la pacientii cu diabet zaharat), Hb A1c > 7% fumat obezitate dislipidemie sexul masculin 2 anumite genotipuri 2 - inflamatia - anemia 2 |
Acesti factori prezenti la bolnavii cu BCR trebuie cunoscuti, pentru initierea unor masuri de preventie prin care se evita sau se intarzie instalarea BCR.
Diabetul zaharat, ca factor de risc major pentru BCR poate fi influentat prin tratament corect pentru a mentine echilibrul metabolic (HbA1C <7%) care previne aparitia complicatiilor macrovasculare (boala cardiaca ischemica, arteriopatia periferica, boala cerebrovasculara) si microvasculare (nefropatie, retinopatie diabetica). Unii factori de risc pentru BCR care genereaza nefropatia actioneaza in timp ca factori de progresie a BCR.
Dintre acesti factori de risc si de progresie a BCR unii pot fi evitati (sistarea fumatului, evitarea utilizarii de medicamente cu potential nefrotoxic, combaterea obezitatii), iar altii pot fi influentati terapeutic prin medicatie hipotensoare, antiproteinurica hipolipemianta, antiaritmica, corectia anemiei etc. Aceste masuri de corectie a factorilor de risc sunt masuri de protectie adresate rinichiului (nefroprotectie), cordului (cardioprotectie) si creierului (neuroprotectie).
Factorii de risc pentru BCR (de initiere si de progresie a BCR) pot fi clasificati in factori modificabili respectiv nemodificabili (Tabelul 10.5).
Tabelul 10.5: Factori de risc si de progresie pentru BCR (modificat dupa Covic)
|
Factori modificabili |
Factori nemodificabili |
|
Diabetul zaharat |
Genetici |
|
HTA |
Sexul |
|
Obezitatea |
Varsta |
|
Anemia |
Etnicitatea |
|
Inflamatia | |
|
Proteinuria | |
|
Dislipidemia | |
|
Nivelul socio-economic redus | |
|
Hiperhomocisteinemia | |
|
Hiperuricemia | |
|
Tulburarile metabolismului fosfo-calcic | |
|
Consumul cronic de AINS | |
|
Fumatul |
Factori nemodificabili
Factori genetici determina susceptibilitatea genetica pentru BCR. Nefropatia diabetica, dar si alte nefropatii pot avea agregare familiala, membrii familiei prezentand in general un declin similar al RFG. Au fost incriminate polimorfisme genetice, cel mai studiat fiind al genei enzimei de conversie a angiotensinei.
Ereditatea. Exista nefropatii ereditare cum sunt boala polichistica renala, boala Alport, boala Fabri etc.
Sexul masculin se asociaza mai frecvent cu BCR, dar si cu o rata de progresie a BCR mai rapida.
Varsta inaintata. Majoritatea pacientilor cu BCR in stadiul 5 sunt varstnici. In mod fiziologic dupa varsta de 40 de ani se produce un declin fiziologic al RFG cu aproximativ 1ml/an.
Factori modificabili
HTA reprezinta atat o cauza a BCR, cat si un factor major de progresie, scaderea RFG fiind cu atat mai mare cu cat HTA este mai severa.
Proteinuria este un factor independent de progresie (major) a BCR, potential influentabil prin medicatie antiproteinurica. Cu cat proteinuria este mai mare si persista in evolutie, cu atat declinul RFG este mai mare.
Controlul glicemic inadecvat (HbA1C >7%) conduce la progresia mai rapida a nefropatiei diabetice atat la pacientii cu diabet zaharat de tip 1, cat si la cei cu diabet zaharat de tip 2.
Dislipidemia intervine in patogeNefropatii interstitiale acute glomerulosclerozei si a fibrozei tubulo-interstitiale, progresia BCR fiind mai rapida la pacientii cu nivele crescute ale colesterolului total, LDL-colesterolului si apo B-lipoproteinei.
Obezitatea. Exista o relatie direct proportionala intre IMC si declinul RFG (cu cat IMC este mai mare cu atat declinul RFG este mai accentuat).
Fumatul este un factor de risc traditional pentru unele boli cardiovasculare (boala cardiaca ischemica, HTA), pentru neoplasmul bronho-pulmonar, dar si un factor important de progresie a BCR.
Statusul social si economic precar (saracia) favorizeaza aparitia si progresia BCR prin adresabilitate redusa la medic, non-complianta la terapie, etilism etc.
Anemia este un factor major de risc pentru BCR dar si pentru bolile cardiovasculare, care creste riscul de deces prin evenimente cardiovasculare majore (infarct miocardic, AVC etc).
Injuria renala acuta (hipovolemie, nefrotoxicitate etc) determina acutizarea BCR si contribuie la progresia BCR.
Diagnosticul BCR
Circumstantele depistarii BCR :
anomalii ale examenului de urina: proteinurie, hematurie, leucociturie;
anomalii ale analizelor din sange: retentie azotata, diselectrolitemie, acidoza metabolica etc;
anomalii ale investigatiilor imagistice renale;
leziuni morfopatologice ale rinichilor la biopsia renala.
Diagnosticul BCR implica doua etape [8]:
diagnosticul pozitiv al BCR - clinic, bioumoral, imagistic si stadializarea BCR;
identificarea nefropatiei de baza.
Diagnosticul de BCR se formuleaza daca un pacient prezinta pe o perioada mai mare de 3 luni o RFG estimata sub 60ml/min/1,73m2 suparafata corporala sau/si daca exista markeri de leziune renala (albuminurie/proteinurie, hematurie, anomalii imagistice renale) persistente mai mult de 3 luni [1].
A) Diagnosticul BCR in stadiile 1 4
Stadiul 1 presupune valori normale ale eRFG (≥90ml/min/1,73m2), tabloul clinic este dominat de simptomele si semnele clinice ale nefropatiei cronice (glomerulara/ interstitiala/vasculara/ ereditara etc) sau ale bolii sistemice complicate cu afectare renala cronica (diabet zaharat, LES, neoplazie etc)[2]. Din anamneza se pot culege informatii sugestive pentru nefropatia de baza [9]:
nefropatie cu Ig A - episoade repetate de hematurie macroscopica precedate de infectii acute de cai respiratorii superioare;
glomerulonefrita cronica poststreptococica - episode repetate de edeme palpebrale, HTA la copil sau adolescent, precedate de infectii in sfera ORL;
nefropatie de reflux tanar cu infectii urinare recidivante;
uropatie obstructiva (ex. hipertrofia benigna/maligna a prostatei, stricturi uretrale) barbat varstnic cu tulburari mictionale, retentie cronica incompleta de urina, infectii urinare recidivante;
sindrom Goodpasture - episoade de hemoptizii asociate cu hematurie;
afectiune sistemica cu complicatie renala cunoscuta (LES, vasculite, diabet zaharat);
nefropatii ereditare (polichistoza renala, sindromul Alport etc) istoric nefrologic pozitiv de boala renala.
In primul rand trebuie identificati bolnavii aflati in acest stadiu, prin determinarea eRFG si a examenului de urina, la persoanele cu factori de risc pentru BCR prezentati in Tabelul 10.4.
Monitorizarea nefrologica este cel putin anuala, investigatiile minime fiind eRFG si examenul de urina. Rolul principal in depistarea factorilor de risc, monitorizarea si combaterea lor il au medicii de familie, care integreaza informatiile venite de la medicii cu alte specializari implicati in ingrijirea bolnavului. In functie de contextul clinic si de boala renala primara, interventia specialistului nefrolog, poate fi sau nu necesara.
Stadiul 2 este diagnosticat atunci cand markerilor de afectare renala li se asociaza reducerea usoara a eRFG (60-89ml/min/1,73m2 suprafata corporala). Monitorizarea nefrologica este anuala; include cel putin eRFG si examenul de urina si este condusa, de regula, de catre medicii de famiIie. Interventia se adreseaza in principal incetinirii progresiei BCR si reducerii riscului cardio-vascular.
Stadiul 3 este caracterizat de reducerea moderata a RFG (eRFG 30-59ml/min/1,73m2). Din punct de vedere clinic, incep sa apara manifestari ale deficitului functiilor renale si devine necesara cresterea frecventei (la 3-6 luni) si extinderea investigatiilor de monitorizare si a interventiei terapeutice (anemie, dezechilibru fosfo-calcic). Responsabilitatea monitorizarii si interventiei o au medicul de famiIie si specialistul nefrolog. Pacientul trebuie indrumat la medicul specialist nefrolog.
In stadiul 4, functia renala este sever alterata (eRFG 15-29 ml/min/1,73m2), iar manifestarile clinice determinate de aceasta sunt mai pronuntate. Frecventa monitorizarii de catre medicul nefrolog creste (la 2 luni), include suplimentar investigarea echilibrului electrolitic si a echilibrului acido-bazic. Interventiile terapeutice se adreseaza corectarii acestor tulburari, dar obiectivul principal este pregatirea si educatia pacientului pentru terapia de substitutie a functiilor renale.
Stadinl 5 corespunde decompensarii renale (eRFG < 15ml/min/1,73m2). In acest stadiu se initiaza terapia de substitutie a functiilor renale: hemodializa sau dializa peritoneala.
Ulterior la pacientii aflati in TFSR monitorizarea este lunara parametrii urmariti fiind diferiti in functie de metoda de TFSR utilizata (hemodializa sau dializa peritoneala).
Tabelul 10.6. Manifestarile clinice ale BCR in functie de stadiu [13]
|
Stadiul BCR |
eRFG (ml/min/1,73m2) |
Manifestari ale BCR |
|
- manifestari specifice bolii renale primare -HTA mai frecventa comparativ cu pacientii fara BCR |
||
|
- manifestari specifice bolii renale primare - HTA frecventa |
||
|
- HTA (de regula, 50-60%) - scaderea absorbtiei calciului - reducerea excretiei fosfatului - cresterea PTH - reducerea nivelului 25(OH)D si/sau 1,25(OH) 2D - alterarea metabolismului lipoproteinelor - reducerea spontana a aportului proteic - anemie renala - hipertrofie ventriculara stanga |
||
|
Manifestari din stadiul precedent, dar mai pronuntate, plus: - acidoza metabolica - hiperkaliemie - malnutritie - scaderea libidoului |
||
|
<15 |
Manifestari din stadiul precedent, dar cu severitate sporita, plus: - retentie hidro-salina determinand aparenta insuficienta cardiaca - anorexie - varsaturi - prurit |
La examenul clinic pledeaza pentru BCR scaderea progresiva a diurezei pana la aparitia oliguriei, reducerea greutatii corporale, istoric indelungat de HTA cu afectarea organelor tinta (cord - HVS; retina - retinopatie hipertensiva), paloarea teroasa (semnifica anemie renala)[8, 9].
B) Diagnosticul BCR in stadiul 5 (uremic, terminal)
Tabloul clinic este dominat de simptome si semne care se datoreaza decompensarii renale (eRFG < 15ml/min/1,73m2), disfunctiei unor organe si sisteme, in contextul sindromului uremic manifest, sever.
Starea generala este profund alterata, iar sindromul clinic uremic este manifest :
incapacitate de concentrare, iritabilitate, somnolenta, coma
astenie fizica, anorexie,
greata, varsaturi,
prurit tegumentar,
dispnee acidotica (K ssmaul)
la examenul clinic se observa paloarea teroasa, hiperhidratare (HTA severa volum dependenta, edeme periferice, edem pulmonar acut), malnutritie, oligurie/anurie, cu sindrom hemoragipar sever (epistaxis, echimoze, purpura, hemoragie digestiva superioara sau inferioara).
Tabloul clinic al sindromului uremic sistematizat pe aparate si sisteme.
Manifestari respiratorii [14, 15]
dispnee acidotica Ksmaul / respiratie Cheyne-Stokes
- pneumonita uremica este forma severa a edemului pulmonar acut uremic;
- pleurezie (pleurita) uremica;
- plamanul uremic este un sindrom polimorf, caracterizat radiologic prin opacitate in fluture de intensitate subcostala, difuza, cu baza in hil si infrahilar, iar clinic prin dispnee severa discordanta fata de saracia semnelor clinice decelate la percutie si auscultatie; histologic apar exudate fibrinoide septale sau intraalveolare cu reactie histio-monocitara caracteristica. Este greu de diferentiat de plamanul de soc (cu care se asociaza uneori).
Afectarea cardiovasculara
Reprezinta cea mai frecventa cauza de deces (40-50%), fiind prezenta la majoritatea pacientilor cu BCR inca inaintea instalarii sindromului uremic [2].
Se manifesta prin:
HVS (clinic, electrocardiografic, ecografic) prezenta inca din stadiul 3 al BCR la 60-80% dintre pacienti [9];
HTA severa; este in 80% din cazuri HTA volum dependenta - prin hiperhidratare si la 20% dintre pacienti HTA hiperreninemica [2, 9];
Boala coronariana ischemica (angina pectorala stabila/instabila, infarct miocardic acut, insuficienta cardiaca, moarte subita) este frecventa la uremici, datorita aterosclerozei accelerate prin cumulul de factori de risc cardiovasculari traditionali, dar si a unora specifici uremiei (disfunctie endoteliala severa, status inflamator cronic, toxemie uremica etc)[2]. Infarctul miocardic acut ocupa locul doi intre cauzele cardiovasculare de deces in BCR stadiul 5 dupa moartea subita[9];
Pericardita uremica, frecvent cu lichid in cantitate mare, constituie indicatie de initiere de urgenta a dializei [9];
Cardiomiopatia uremica are etiologie multifactoriala si conduce frecvent la instalarea insuficientei cardiace [
Insuficienta cardiaca prezenta la initierea dializei se asociaza cu o supravietuire mai redusa a pacientului dializat;
Tulburarile de ritm si de conducere se datoreaza cardiomiopatiei uremice si anomaliilor electrolitice, cu risc crescut de moarte subita.
Peste jumatate dintre pacientii dializati decedeaza anual de cauza cardiovasculara.
Manifestari gastro-intestinale
Pot domina tabloul clinic si duc la erori de diagnostic la unii pacienti. Sunt afectate diferite segmente ale tubului digestiv [14]:
stomatita uremica se manifesta prin senzatie de gura uscata, tulburari de masticatie si deglutitie;
glosita- limba prajita de papagal (limba uremica), gust metalic;
halena (foetor) uremica (amoNefropatii interstitiale acutecala) caracteristica;
hipertrofia glandelor parotide (parotidita uremica)
gastrita uremica cu anorexie, dureri epigastrice, varsaturi cu miros amoNefropatii interstitiale acutecal;
ulcer peptic datorita cresterii gastrinemiei;
la unii bolnavi uremici poate aparea hemoragii digestive superioare exterioriorizate prin hematemeza si melena;
ileus paralitic cu dureri abdominale, absenta tranzitului pentru materii fecale si gaze si nivele hidroaerice la radiografia abdominala simpla;
enterocolita uremica se manifesta prin dureri colicative abdominale, meteorism si scaune diareice abundente cu mucus si chiar striuri sangvinolente.
Afectarea hepato-pancreatica
La pacientii cu BCR in stadiile 4 sau 5, durerile epigastrice cu iradiere in bara pot evoca o pancreatita cronica uremica.
Infectia cu virusurile hepatitice B sau C poate determina glomerulonefrita secundara sau leziuni vasculitice (crioglobulinemia mixta asociata infectiei cu virusul hepatitic C).
Manifestari neurologice
encefalopatie uremica: iritabilitate, cefalee, oboseala, insomnii/somnolenta, dizartrie, asterixis, mioclonii, obnubilare, ulterior coma uremica;
polineuropatie uremica: afectare simetrica, distala, mixta (senzitiva si motorie) mai frecventa la membrele inferioare, care se manifesta prin: parestezii, prurit, dureri accentuate noaptea si in repaus (sindromul gambelor nelinistite), hiperreflectivitate, contracturi musculare, sughit, paralizie;
mononevrita (nerv median): sindrom de tunel carpian
miopatie periferica.
Tulburari psihice:
stare de euforie nemotivata dupa initierea dializei
depresie, anxietate, agresivitate, dementa, psihoza.
Manifestari hematologice
- anemie normocroma, normocitara prin deficit de sinteza a eritropoetinei; apare din stadiul 3 al BCR si se accentueaza progresiv cu reducerea RFG; nu se amelioreaza dupa initierea hemodializei; este mai putin severa la pacientii tratati prin dializa peritoneala. Consecintele anemiei la pacientii cu BCR:
reducerea transportului de oxigen la tesuturi,
scaderea hemoglobinei este compensata prin cresterea debitului cardiac, cu afectare cardiaca progresiva si cresterea riscului cardiovascular;
reducerea calitatii vietii prin asteNefropatii interstitiale acute fizica, scaderea capacitatii de efort fizic, reducerea functiilor cognitive;
risc crescut de deces.
leucocitoza moderata;
sindrom hemoragipar prin defecte calitative ale trombocitelor cauzate de toxinele uremice; se manifesta prin hemoragii cutanate (purpura, echimoze) sau/si mucoase (epistaxis, hemoragie digestiva superioara), mai rar pericardita hemoragica sau hemoragii intracerebrale.
Modificarile metabolismului mineral (fosfo-calcic) [8, 9]
Termenul de osteodistrofie renala (osteita fibroasa, osteomalacia si boala osoasa adinamica) se foloseste pentru definirea patologiei osoase din BCR.
Simptomatologia este dominata de dureri osoase difuze continue, la care se asociaza slabiciune musculara proximala (dificultate la urcarea treptelor sau la ridicarea din pozitie sezanda), deformari osoase, fracturi pe os patologic, intarziere in crestere, daca BCR se instaleaza din copilarie (nanism renal).
Consecintele metabolice ale uremiei [8, 9]
metabolismul glucidic:
insulinemie bazala crescuta cu tendinta la hipoglicemie;
scaderea tolerantei la glucoza si hiperglicemii spontane prin rezistenta crescuta a tesuturilor la actiunea insulinei;
metabolismul lipidic - hiperlipoproteinemie (apolipoproteina apo-B cu continut crescut de trigliceride); dislipidemia constituie un factor de progresie a BCR, lipidele in exces accentuand leziunile glomerulare si tubulare;
metabolism protidic: malnutritia
protein-calorica la pacientii uremici se datoreaza starii de catabolism
cronic (sinteza proteica hepatica redusa si catabolizare crescuta a proteinelor
musculare) si restrictiei proteice din predializa (dieta hipoproteica 0,6-
dureri osoase, guta, codrocalcinoza, osteodistrofie, osteomalacie (carentiala, aluminica), amiloidoza beta 2-microglobulinica;
hipotermie.
Afectare oculara [8]
Hiperparatiroidismul secundar poate determina:
sindrom de ochi rosii: congestie conjunctivala, scaderea secretiei lacrimale;
calcificari pericorneene;
tumori maronii ale orbitei (extrem de rare).
HTA determina modificari ale polului posterior al globului ocular, evidentiate la examenul de fund de ochi (angioscleroza retiNefropatii interstitiale acutena sau retinopatie hipertensiva).
Modificari in sfera ORL
hipoosmie (dispare la 3 luni de la initierea dializei);
hipoacuzie neurosenzoriala.
Modificari endocrinologice
hiperparatiroidism secundar;
tulburari gonadice:
amenoree, infertilitate
disfunctie sexuala, impotenta
pierderea libidoului, aspermie
hiperinsulinism, glucagon crescut
disfunctii tiroidiene.
Modificari dermatologice [8]
xerozis (uscaciunea tegumentelor);
paloare tegumentara cu tenta murdara (pseudoadisoNefropatii interstitiale acutena), care semnifica anemie renala;
hiperpigmentare bruna (creste hormonul melanotrop);
prurit cu leziuni de grataj (hiperparatiroidism secundar);
chiciura uremica;
eruptii diverse
semnul Terry (coloratie maronie a extremitatii distale a unghiei).
Afectarea sistemului imunitar in uremie [8, 9]
- deficit imunitar (celular si umoral)
- risc crescut de infectii bacteriene, virale.
Explorarea paraclinica in BCR
Explorarea biochimica
Examenele din sange releva:
- uree, creatinina si acid uric crescute,
- anemie normocroma, normocitara constant
- numar de trombocite normal sau usor scazut, dar cu alterarea functiilor trombocitare (capacitate redusa de agregare plachetara si de aderare a plachetelor la peretele vascular);
- timp de sangerare prelungit
- factorii de coagulare si de fibrinoliza au valori normale
- antitrombina III creste
- leucocitoza moderata
- VSH si proteina C reactiva crescute (reflecta statusul inflamator cronic)
- fibrinogen crescut
- hiperglicemie / hipoglicemie (la pacientii cu diabet zaharat dezechilibrat metabolic)
- eventual dislipidemie (hipercolesterolemie si/sau hipertrigliceridemie)
- tulburari electrolitice:
- hipo/hipernatremie
- hiperpotasemie
- hipocalcemie
- hiperfosfatemie,
- cresterea iPTH -ului
- hipoalbuminemie (reflecta malnutritia protein-calorica)
- rezerva alcalina scazuta (acidoza metabolica).
La pacientii cu BCR stadiul 5 este obligatorie (daca nu s-a efectuat anterior) determinarea prezentei in sange a virusurilor hepatitice B (antigen Hb S si anticorpi anti VHB), C (anticorpi anti VHC) si a virusului imunodeficientei umane (anticorpi anti HIV)[13].
Examenul sumar de urina este sarac si necaracteristic pentru nefropatia de baza care a generat BCR in stadiul 5:
- izostenurie/subizostenurie
- proteinurie non-nefrotica (proteinuria nefrotica la pacientul cu BCRT poate fi cauzata de: diabetul zaharat, amiloidoza renala, glomerulonefrita mezangiocapilara sau glomeruloscleroza segmentara si focala)
- sediment urinar leucociturie,cilindrurie;
- calculi.
Explorarea imagistica in BCR
Ecografia renala este explorarea imagistica neinvaziva, accesibila, repetabila si fara riscuri pentru pacient. Ecografia evidentiaza de obicei rinichi subdimensionati, cu indice parenchimatos redus si stergerea diferentierii intre corticala si medulara.
Explorarile imagistice cu substanta de contrast (tomografie computerizata, urografie) sunt contraindicate datorita nefrotoxicitatii si accentuarii declinului RFG.
Exista si nefropatii care ajung in stadiul 5 de BCR, iar dimensiunile rinichilor sunt normale sau chiar crescute: nefropatia diabetica, amiloidoza, nefropatia lupica, mielomul multiplu, polichistoza renala [8].
Tratamentul BCR
Obiective
incetinirea ratei de progresie a BCR;
profilaxia / terapia complicatiilor;
educatia si pregatirea pacientului pentru terapia de substitutie a functiilor renale (hemodializa, dializa peritoneala sau transplant renal).
Mijloace terapeutice
● conservatoare:
masuri igieno-dietetice specifice: dieta adecvata stadiului BCR;
tratamentul diverselor complicatii ale BCR:
corectarea anemiei,
controlul valorilor TA,
tratamentul tulburarilor metabolismului mineral (fosfo-calcic).
● terapia de substitutie temporara a functiilor renale:
- hemodializa temporara - BCR stadiul 4 in situatia unei acutizari de cauza extrarenala sau renala (interventii chirurgicale, insuficienta cardiaca refractara, hiperpotasemie severa etc) care nu raspunde la mijloace terapeutice conservatoare;
● terapia de substitutie permanenta a functiilor renale (hemodializa/dializa peritoneala / transplant renal).
Tratamentul conservator al BCR in stadiile 3 4 (predializa)
Conduita terapeutica in BCR in predializa cuprinde:
1) Masuri igieno-dietetice specifice
2) Controlul TA
3) Corectia anemiei
4) Corectia tulburarilor metabolismului fosfocalcic
5) Tratamentul dislipidemiei
6) Corectia factorilor agravanti ai BCR
7) Corectia acidozei
metabolice (
8) Tratament antiviral (in cazul asocierii infectiei cu virus hepatitic B sau C)
9) Educatia si pregatirea pacientului pentru dializa.
1) Dieta
aport caloric ≈ 35cal/Kg corp/zi, mai redus la obezi si la varstnici (aproximativ 32 cal/kgcorp/zi);
- aport hidric: diureza + 500 ml/zi
hipoproteica (0,6-0,8 g/kgcorp/zi) (in stadiile 3-4 de BCR)
hiposodata (2-3 g/zi) la pacientii hipertensivi sau cu insuficienta cardiaca
- aport de K normal la o diureza > 1000ml si eRFG > 10mlmin,
saraca in fosfati anorganici
hipolipidica
2) Controlul TA
HTA poate fi cauza sau complicatia BCR. Controlul inadecvat al TA determina un declin mai rapid al RFG si un risc crescut de evenimente cardiovasculare [14]. Obiectivul terapiei antihipertensive este obtinerea unor valori tinta ale tensiunii arteriale (TA tinta) conform JNC 7 [7]:
HTA cu proteinurie <1g/zi are TA tinta sub 130/85 mmHg;
HTA cu proteinurie >1g/zi are TA tinta sub 120/75 mmHg;
HTA la pacientul cu diabet zaharat are TA tinta sub 120/75 mmHg.
Obtinerea valorilor TA tinta este de multe ori greu de realizat la pacientul cu BCR, chiar cu asocieri terapeutice din peste 3 clase de medicamente antihipertensive in doze mari [2].
Dintre clasele de medicamente antihipertensive de prima intentie sunt un inhibitor de enzima de conversie a angiotensinei (IECA) sau un blocant de receptor de angiotensina (ARB) in special la pacientii cu proteinurie [16].
IECA si ARB asigura nefroprotectie prin:
reducerea TA sistemice si a hipertensiunii intraglomerulare;
♦ reducerea microalbuminuriei /proteinuriei;
♦ incetinirea ratei de progresie a BCR ( de scadere a RFG).
Blocantele sistemului renina angiotensina aldosteron (SRA) sunt eficiente in special in nefropatiile proteinurice (proteinuria reziduala - factor de risc independent pentru progresia BCR). Blocada duala a SRA (IECA + ARB) este utila la pacientul cu nefropatie diabetica sau nefropatie non-diabetica cu HTA necontrolata.
Limitele utilizarii IECA si ARB:
- agravarea disfunctiei renale in caz de hipovolemie, stenoza bilaterala de artera renala, boala polichistica renala, AINS, sepsis. Daca la initierea tratamentului cu IECA sau ARB, creatinina serica este sub 3 mg%, iar dupa 2 luni de tratament cu IECA / ARB creatinina serica creste cu mai mult de 30% se stopeaza administrarea de IECA/ARB.
- hiperpotasemie (cu risc de aritmii ventriculare)
- tuse rebela (IECA).
Diureticele potenteaza efectul IECA/ARB si scad riscul de hiperpotasemie al acestora. De obicei se folosesc diuretice de ansa furosemid / torasemid la o creatinina serica peste 2 mg%.
Blocante de calciu non dihidropiridinice (verapamil /diltiazem) scad TA si asigura nefroprotectie prin efectul antiproteinuric (sunt indicate in special la pacientii cu diabet zaharat).
Beta-blocante sunt indicate la o frecventa cardiaca > 84b/min si TA necontrolata cu IECA + diuretic + blocant de calciu. Se folosesc doze mici de metoprolol.
Terapia cu un alfa-beta blocant (carvedilol) scade proteinuria, nu modifica profilul lipidic si nu influenteaza toleranta la glucoza.
3) Corectarea anemiei
Indicatii de terapie: pacientii cu eRFG <60ml/min/1,73m2 si Hb sub 11g/dl
Obiective:- Hb tinta intre 11 si 12g/dl
- feritina serica intre 200 si 500 ng/ml
- indicele de saturare a transferinei (SAT) intre 20 si 50%
Strategia tratamentului anemiei in predializa
initierea terapiei la pacientii cu:
Hb <11 g/dl sau
feritina serica <200 ng/ml si indice de saturatie a transferinei sub 20%
preparate de fier - 200 mg fier elemental/zi la adult, administrat oral (3 prize sau o singura priza nocturna, pe stomacul gol) daca:
feritina serica < 100 ng/ml (deficit absolut de fier)
sau feritina serica >100 ng/ml si SAT < 20% (deficit functional de fier)
- dupa initierea terapiei cu fier se monitorizeaza Hb lunar si feritina serica la 3 luni
- doza de fier elemental se ajusteaza in functie de feritina serica dupa cum urmeaza:
Feritina serica > 500 ng/ml (supraincarcare cu fier) se stopeaza terapia martiala
Feritina serica 400- 500 ng/ml se reduce doza la jumatate
Feritina serica 200- 400 ng/ml se mentine neschimbata doza
Feritina serica sub 200 ng/ml se trece la administrare de preparate de fier-sucroza intravenos (Venofer) 100 mg /2 saptamani, timp de 10 saptamani (1000 mg).
Daca se obtin valori intre limite normale ale parametrilor metabolismului fierului (feritina serica intre 200 si 500 ng/ml si SAT 20 -50%), dar cu Hb sub 11 g/dl se initieza terapia cu agenti stimulatori ai eritropoiezei (ASE).
agenti stimulatori ai eritropoiezei (eritropoietina umana recombinata)
Epoetinum beta subcutanat x 3/sapt cu doza initiala de:
100UI/Kgcorp/saptamana daca Hb > 7 g/dl
150UI/Kgcorp/saptamana daca Hb < 7 g/dl
pana cand Hb ajunge la 11 12g/dl, apoi
doze mai reduse, de intretinere (50-75 UI/kgcorp subcutanat x1/saptamana) cu monitorizarea Hb lunar.
- acid folic 10mg/zi
- vitamina B12 100 g/saptamana..
4) Corectarea tulburarilor metabolismului fosfocalcic (mineral)
Obiective:
Fosfatemie: 2,7-4,6 mg/dl (RFG > 15 ml/min)
3,5-5,5 mg/dl (RFG < 15 ml/min)
Calcemie: 9,2-9,6 mg/dl
Calciu ionizat: 4,6-5,4 mg/dl
Produs Ca x P < 55 mg2/dl2
iPTH : 40-110 pg/ml (RFG = 15-60 ml/min)
150-300 pg/ml (RFG < 15 ml/min)
Mijloace terapeutice
reducerea fosfatemiei:
- restrictia dietetica de fosfati
- chelatori intestinali de fosfati
- dializa adecvata (in stadiul 5 al BCR)
cresterea calcemiei si supresia sintezei si secretiei de PTH:
- saruri de calciu (ex. CaCO3); actioneaza si ca si chelatori de fosfati
- analogi de vitamina D (ex. calcitriol, alfacalcidol)
supresia directa a sintezei si secretiei de PTH:
- calcimimetice
Restrictia dietetica de fosfati (800 -1000 mg/zi) se aplica cand RFG scade sub 30-40 ml/min, iar valorile fosfatemiei si /sau iPTH sunt crescute peste valorile tinta corespunzatoare stadiului BCR. Alimentele cu continut crescut de fosfati sunt: carnea (mai ales de vitel, vanat, viscere, pate), peste (hering, sardina, macrou, scrumbie, scoici, creveti, pasta de peste), produse lactate (lapte praf, lapte condensat, branza cedar, iaurt, inghetata), cereale (musli), paine integrala, tarate, produse de soia, nuci, alune, seminte, ciocolata, bauturi racoritoare acidulate de tip Coca Cola, Pepsi Cola, bere.
Sunt de preferat alimentele cu un raport intre continutul in fosfor (mg)/continut in proteine (g) sub 12, sunt acceptabile cele cu raport fosfor/proteine 13-17 si trebuie evitate alimentele cu acest raport peste 17. Cateva exemple de alimente cu raport fosfor/proteine sub 17 sunt: piept de pui, curcan, ton, sunca, oua, cremvursti, branza de vaci, orez, fulgi de porumb, citrice, afine, capsuni, pepene verde.
Chelatorii intestinali de fosfati se folosesc pentru tratamentul de lunga durata al hiperfosfatemiei necontrolate prin dieta.
Sarurile de calciu sunt chelatorii de fosfati de electie, iar doza totala de calciu elemental nu trebuie sa depaseasca 1,5 g/zi. Se utilizeaza: carbonat de calciu (Dicarbocalm) 3-6 g/zi sau acetat de calciu 3-6 g/zi. Depasirea dozei de 6 g/zi este grevata de riscul de episoade de hipercalcemie si aparitia de calcificari vasculare, in special la pacientii care urmeaza simultan tratament cu derivati de vitamina D..
Sarurile de aluminiu desi au eficacitate ridicata, datorita riscului de intoxicatie cu aluminiu se administreaza doar in cura scurta (4 saptamani) in doza de 2-3 g/zi, in caz de hiperfosfatemie >7 mg/dl, necontrolabila prin alte metode.
Chelatori de fosfati fara calciu sau aluminiu au fost introdusi in terapie pentru a evita riscurile intoxicatiei cu aluminiu si calcificarilor vasculare si tisulare.
Sevelamer hidroclorid (poli-alilamin-hidroclorid) este o rasina (polimer cationic) non-absorbabila cu greutate moleculara mare, care are capacitate de legare a fosforului intestinal aproximativ echivalenta cu cea a carbonatului de calciu, insa incidenta hipercalcemiei si a calcificarilor vasculare semnificativ mai mica. Are avantajul suplimentar de a reduce colesterolul si LDL colesterolul plasmatic.
Sevelamer (preparatul Renagel cp de 400 mg si 800 mg) se recomanda selectiv pacientilor cu calcificari metastatice sau cu episoade frecvente de hipercalcemie. Doza uzuala este de 800 -1600 mg x 3 /zi, administrat imediat inaintea meselor, fara a depasi 8000 mg/zi.
Suplimente de calciu sunt indicate daca exista hipocalcemie (nivelul corectat al Ca seric< 8,4 mg/dl) si apar simptome, iar iPTH este crescut peste valorile tinta recomandate pentru stadiul BCR. Se pot folosi sarurile de calciu prezentate mai sus (carbonatul de calciu sau acetatul de calciu), dar trebuie administrate intre mese.
Analogii de vitamina D
Administrarea vitaminei D active (calcitriol) sau a analogilor sai este o metoda esentiala pentru corectarea hipocalcemiei si reducerea nivelului plasmatic al PTH. Sunt indicatii pentru:
substitutia deficitului de vitamina D (profilaxia hiperparatiroidismului secundar), cand iPTH creste peste valorile tinta recomandate pentru stadiul BCR si exista concentratii scazute de vitamina D3;
supresia farmacologica a hiperfunctiei glandelor paratiroide (terapia hiperparatiroidismului secundar).
Preparate:
- calcitriol doza de initiere:
- BCR stadii 3-5 (predializa) 0,125-0,25 g/zi
- la pacientii hemodializati 1-3 g la sedinta de hemodializa
- alfacalcidolum (Alfa D3 ) cp de 0,25 g si 0,5 g
Doza de initiere:
- BCR stadiile 3-5 (predializa) 0,25-0,5 g/zi seara
- BCR stadiu 5 (dializa) 0,25 g/zi de 3 ori /saptamana la sedinta de hemodializa.
Se ajusteaza ulterior doza in functie de iPTH. Efecte secundare: hiperfosfatemie si hipercalcemie.
-Paricalcitol. Este un analog non-hipercalcemic al vitaminei D, cu efect mai redus asupra absorbtiei intestinale a calciului comparativ cu calcitriolul si risc mai scazut de hipercalcemie. Preparatul Zemplar (cp de 1 g, 2 g, 4 g si solutie injectabila de 5 g/ml) se administreaza in cazuri selectionate de hiperparatiroidism sever (iPTH crescut peste limita corespunzatoare stadiului BCR), daca administrarea de calcitriol sau alfacalcidol a produs hipercalcemie (>10,2 mg/dl) si/sau hiperfosfatemie (>5,5 mg/dl).
Calcimimetice
Cinacalcet (preparatul Mimpara) inhiba sinteza si secretia PTH si poate preveni dezvoltarea hiperplaziei glandei paratiroide. Prezinta risc de hipocalcemie.
5) Statinele contribuie la nefroprotectie prin efectul hipolipemiant si efectele pleiotrope (antiproliferative, antifibrotice, antiinflamatorii, imunomodulatorii) fiind indicate la pacientii cu BCR stadiu 1 - 4 si LDL colesterol peste 100mg/dl
6) Corectia factorilor agravanti ai BCR :
- reechilibrare hidroelectrolitica in starile de deshidratare (varsaturi, diaree, febra etc);
- eradicarea infectiei tractului urinar cu antibiotice conform antibiogramei;
- inlaturarea obstructiei de tract urinar (litiaza reno-urinara obstructiva, hipertrofia prostatei etc);
- compensarea cordului la pacientii in insuficienta cardiaca;
-evitarea administrarii de medicamente nefrotoxice (aminoglicozide, antiinflamatorii nesteroidiene sau steroidiene etc);
Corectia acidozei metabolice
Este indicata daca RA<20mEq/l
Preparate:
- carbonat de calciu 6 12g/zi
- bicarbonat de sodiu 10 15g/zi - per os
- bicarbonat de sodiu 14 iv dupa formula:
bicarbonat necesar (mmol) = (Gx60%)x(16mmol/l conc. HCO3 actuala)
unde 100ml solutie 14 = 16,8mmol bicarbonat
8) Tratament antiviral
Este indicat daca se asociaza hepatita virala.
In hepatita cronica cu virus B se administreaza:
- lamivudina (zeffix) 100mg/zi
- interferon
In hepatita cronica cu virus C
- interferon.
9) Pregatirea pacientului pentru dializa:
- consiliere psihologica;
- educatia pacientului cu BCR;
- evitarea punctionarii venelor membrelor superioare la pacientii la care avem in vedere efectuarea fistulei arteriovenoase pentru initierea hemodializei;
- efectuarea fistulei arteriovenoase la eRFG intre 20 si 25 ml/min/1,73 m2.
Bibliografie
National Kidney Foundation K/DOQI Clinical practice guidelines for chronic kidney disease: evaluation, classification and stratification. Am J Kidney Dis. 2002; 39(2)(suppl 1):S1-S266.
Covic A. Covic M, Gusbeth -Tatomir P, Segall L. Boala cronica de rinichi in Manual de nefrologie. Editura Polirom Iasi 2007; 279-331.
Schiller A, Constantinescu O, Mihaiescu A, Olariu N. Boala cronica de rinichi si inhibitorii de HMG CoA reductaza (statinele). Nefrologia 2008, vol 12, nr. 32; 111-116.
Coresh J, Astor BC, Greene T, et all. Prevalence of chronic kidney disease and decreased kidney function in the adult US population: Third National Health and Nutritional Examination Survey. Am J Kidney Dis.2003;41:1-12.
Coresh J, Byrd Holt D, Astor BC, et all Chronic kidney disease awareness, prevalence, and trends among US adults, 1999 to 2000. J Am Soc Nephrol. 2005; 16(1): 180-8.
Gilbertson DT, Liu J, Xue JL, et all. Projecting the number of patients with end stage renal disease in the United States to the year 2015. J Am Soc Nephrol. 2005; 16(12):3736-41.
ChobaNefropatii interstitiale acuten AV, Bakris GL, Black HR, et all Seventh report of the Joint National Committee on Prevention, Detection, Evaluation and Treatment of High Blood Presure. Hypertension 2003;42(6):1206-52.
Ciocalteu A, Radulescu D, David C si colab Insuficienta renala cronica in Tratat de Nefrologie (sub redactia Ciocalteu Alexandru). Editura National 2006; 593-642.
Gherasim L, Ciocalteu A, Radulescu Daniela. Insuficienta renala cronica in Medicina interna volumul IV. Bolile aparatului renal (sub redactia Gherasim L). Editura Medicala Bucuresti 2003; 491-632.
Ursea N. Insuficienta renala cronica in Tratat de Nefrologie, vol. I. Editura Fundatia Romana a Rinichiului. 2006; 1057-1418.
Gluhovschi Gh Boala cronica de rinichi in Actualitati in Nefrologie. Editura Mirton Timisoara 2009; 211-236.
Mota E. Explorarea nefro-urinara in Semiologie nefrologica. Editura Medicala Universitara Craiova 2005; 33-133.
Covic A, Mircescu M, Gluhovschi Gh si colab. Ghiduri de practica medicala: Boala cronica de rinichi. Bucuresti 2007.
Ursea N. Insuficienta renala cronica in Esentialul in Nefrologie Editura Fundatia Romana a Rinichiului. 2000; 197-226.
Brenner B, Stivelman JC, Fishbane S, Nissenson A. Erythropoietin Therapy in Renal Disease and Renal Failure in Brenner and Rectors The kidney vol 2. Editura Saunders 2008: 1884-1903.
Steddon S, Ashman N, Chesser A, Cunningham J. Chronic kidney disease in Oxford Handbook of Nephrology and Hypertension. Oxford University Press 2006; 141-198.
Mircescu M, Gherman Caprioara Mirela, Covic A si colab. Ghiduri de practica medicala: Anemia secundara bolii cronice de rinichi. Editura INFOMedica Bucuresti 2005; 1-26.
Mircescu M, Gherman Caprioara Mirela, Covic A si colab. Ghiduri de practica medicala: Hiperparatiroidismul secundar bolii cronice de rinichi. Editura INFOMedica Bucuresti 2005; 1-83.
|
Politica de confidentialitate | Termeni si conditii de utilizare |

Vizualizari: 6133
Importanta: ![]()
Termeni si conditii de utilizare | Contact
© SCRIGROUP 2025 . All rights reserved