| CATEGORII DOCUMENTE |
| Alimentatie nutritie | Asistenta sociala | Cosmetica frumusete | Logopedie | Retete culinare | Sport |
MINISTERUL EDUCATIEI SI CERCETARII
"Scoala Postliceala Sanitara Fundeni"
Ingrijirea bolnavului cu tuberculoza
pulmonara
Motto:"Sa avem seninatatea de a accepta ceea ce nu poate fi schimbat, curajul de a schimba ceea ce trebuie schimbat si intelepciunea de a alege intre aceste posibilitati"
( Reiner)
Introducere
Denumita boala secolului al-XIX-lea, secolul romantic, tuberculoza, se spune ca provoaca stari euforice si are puteri afrodisiace. Nu putini scriitori sunt aceia care au murit din cauza ei: Novalis, Shelley, Keats, Edgar Allan Poe, Franz Kafka, Nicolae Balcescu, Alecu Russo, Iulia Hasdeu. Moartea vine la o varsta relativ frageda, astfel rezultand si supranumele de "moartea tineretii" (de exemplu Keats moare la doar 26 de ani, Carlova la 22 de ani, Kafka la 40 de ani) , George Toparceanu afirmand: "are de mult pentru poeti/ un fel de slabiciune..s-ar zice ca anume/ ii place sa distruga ce-i mai de pret pe lume"
Considerand menirea poeziei aceea de a vorbi despre om, George Toparceanu, in poezia numita "Bacilul lui Koch" din colectia "Balade triste si vesele" , reuseste sa creioneze un portret original, interesant si nu in ultimul rand real al acestei boli. Descris drept "cel mai mare dusman al speciei umane" , "acest vrajmas de moarte al genului uman/ ataca si distruge in fiecare an/ nu zece, nu o suta..ci mii si mii de vieti, / ci zeci de mii si sute de mii de tinereti/ ca judecandu-l dupa ispravile lui crunte/ si dupa lacomie, apare cat un munte!" , e "mititel..dar rau!" si "unde-i multa lume acolo e si el" , "de orice abuz profita" - "regia de tutunuri ii face mult rabat; / la bauturi spirtoase e cointeresat/ la panda invizibil/ in lupta mare-a vietii e mic, dar e teribil" , asa ca "orice om cuminte sa cugete mai des/ ca n-are nici o graba si nici un interes/ sa moara de ftizie" .
Daca aruncam o privire in editia din luna noiembrie a anului 1880 a ziarului Spitalul , dam de urmatoarea enumerare a bolilor aducatoare de moarte: paludism 4, febra tifoida 10, variola 1, difterie 2, epilepsie 1, hemoragie cerebrala 4, tuberculoza 27, pneumonie 5, emfisem pulmonar 1 . Lipsa de echilibru si preponderenta tuberculozei sunt evidente.
|
Nu doar la sat lucrurile stau asa, cat si in Bucuresti, unde chiar si dupa introducerea apei curente si a canalizarii, din lipsa educarii, oamenii "varsa toate murdariile in Dambovita, din care beau apa locuitorii din partea de jos, [.] asa ca se pot propaga boli contagioase si intretine epidemii" . |
|
|
|
Nascut la 11 decembrie 1843, in Saxonia Inferioara, Robert Koch a demonstrat inca din copilarie atractie pentru biologie, devenind astfel un cunoscut bacteriolog, lasand umanitatii descoperirea bacilului ce-i poarta numele. In anul 1862 merge la Universitatea din G ttingen pentru a studia medicina. Aici il are drept profesor pe Jacob Henle care in anul 1840 afirma ca ranile sunt infectate de niste organisme parazite. In anul 1866 merge la Berlin pentru aprofundarea cunostintelor in domeniul chimiei, iar aici pe o perioada de 6 luni cat dureaza studiul va veni in contact cu ideile lui Rudolf Virchow. In 1867 se stabileste la Rackwitz (provincia Posen), unde trece examenul de Ofiter Medical Districtual. In 1870 se inroleaza voluntar in razboiul franco-prusac. |
In perioada 1872-1880 este ofiter al Districtului medical Wollstein, facand primii pasi in dezvoltarea cercetarii stiintifice a organismelor care cauzeaza infectii. Antraxul la vremea respectiva era foarte raspandit in districtul Wollstein, iar Koch fara nici un ajutor banesc sau stiintific isi propune sa descopere cat mai multe despre acest flagel. Laboratorul a fost casa sa, iar ca aparatura a avut un microscop daruit de sotia sa, iar instrumentarul era procurat de el insusi. Bacilul antraxului era descoperit de Pollender, Rayer si Davaine, insa Koch isi propune sa demonstreze faptul ca acest bacil este de fapt agentul care produce boala. In acest scop el inoculeaza la soareci extracte din splina animalelor bolnave, si constata ca acestia mor, in timp ce la lotul injectat cu extracte de la animale sanatoase soarecii traiesc. Experimentul confirma un fapt ce se banuia si anume ca sangele animalelor infectate este capabil sa transfere boala la animalele sanatoase. Koch nu este multumit cu acest rezultat, el vrea sa urmareasca daca bacilii care nu vin in contact cu nici un tip de animal pot provoca boala. El cultiva acesti bacili pe un mediu obtinut din umoarea apoasa a ochiului de bou. Prin studierea, cercetarea si fotografierea acestui experiment, Koch inregistreaza multiplicarea bacililor si observa care medii sunt prielnice dezvoltarii si care nu, de asemenea observa producerea de spori care in anumite conditii nefavorabile cum ar fi lipsa de oxigen rezista, iar atunci cand conditiile externe devin favorabile se retransforma in bacili care pot reinfecta organismele sanatoase. Koch cultiva bacilii timp de cateva generatii si observa ca acesti bacili isi pastreaza virulenta chiar si in lipsa oricarui organism animal. Rezultatul acestei munci titanice Koch il prezinta in fata lui Ferdinand Cohn profesor de botanica la Universitatea din Breslau si a colegului acestuia profesorul Cohnheim, din cadrul disciplinei Anatomie Patologica la aceeasi universitate. Amindoi profesorii sunt impresionati de munca si de rezultatele lui Koch. In 1876, Cohn publica un articol, in jurnalul la care era editor, despre munca lui Koch, articol prin care acesta din urma cunoaste faima si recunoasterea muncii sale. Insa aceasta faima il motiveaza si mai mult , el continua sa lucreze la Wollstein timp de 4 ani, timp in care descopera si imbunatateste metodele de fixare , colorare si fotografiere a bacteriilor, munca obositoare care are ca rezultat publicarea in 1878 a unui studiu asupra bolilor cauzate de infectiile bacteriene ale ranilor. Prin acest studiu el pune bazele stiintifice ale controlului acestor infectii.
In 1880 este numit membru al Biroului Imperial al Sanatatii (germana Reichs-Gesundheitsamt) in Berlin, fapt care ii inlesneste accesul si lucrul intr-un laborator modern, avind colegi de lucru pe Loeffler, Gaffky si altii. Aici continua sa dezvolte lucrarile icepute legate de bacterii, inventeaza noi metode de cultivare asa numitele- Reinkulturen- , medii de cultura a bacteriilor pe substrat solid (amidon de cartof si agar), medii insamintate in cutii Petri (inventate de colegul sau Petri), care se folosesc si in zilele noastre.
In 1882 publica un studiu despre bacilul tuberculozei, precum si metode de cultura si de identificare a acestuia. In 1991 este numit profesor Onorific al Facultatii de Medicina din Berlin si director al Institului de Boli Infectioase, unde are norocul sa lucreze alaturi de alte personalitati: Ehrlich, von Behring si Kitasato, ei insisi mari descoperitori.
Se reintoarce la bacilul tuberculozei si reuseste sa creeze o forma inactivata a bacilului pe care o denumeste tuberculina. Pune bazele obtinerii tuberculinei prin 2 cai diferite, fiecare tuberculina primind numele de "cea veche" si "cea noua". Insa comunicarea pe care o sustine asupra obtinerii tuberculinei, naste vii comentarii si controverse, care culmineaza atunci cand tuberculina nu se ridica la inaltimea asteptarilor opiniei publice in combaterea flagelului tuberculozei.
In cursul cercetarilor sale bacteriologice pentru guvernul german si pentru cel englez, a calatorit in Africa de Sud, India, Egipt si in alte tari. Cu aceasta ocazie, el a facut studii valoroase cu privire la boala somnului, malarie, ciuma bubonica, lepra si alte boli. Pentru descoperirea tuberculinei, vaccinul folosit in descoperirea infectiei tuberculoase, Koch a primit in anul 1905 Premiul Nobel pentru Fiziologie/Medicina.
Pe 27 mai 1910 se stinge din viata la Baden-Baden.
Am ales sa expun in aceasta lucrare subiectul in cauza, avand ca suport motivele:
primul motiv consta in implinirea dorintei de informare personala corecta, bazandu-se si pe sintagma: "un om informat este un om prevenit ! " . De aceea doresc sa stiu exact simptomele, modurile de tratament si profilaxia bolii;
Definire
|
|
Tuberculoza este o boala infectio-contagioasa specifica, produsa de bacterii de genul Mycobacterium (agentul principal fiind: Mycrobacterium tuberculosis) . Datorita particularitatilor sale epidemiologice si clinice, tuberculoza constituie un capitol amplu si, intr-o anumita masura, autonom al patologiei infectioase. Particularitatile amintite pot fi astfel sintetizate: |
* tuberculoza a fost si este inca o boala larg raspandita pe intreaga suprafata a globului. Studiile arheologice si marturiile istorice sugereaza ca, itinial sporadic, apoi epidemic si in final endemic, tuberculoza afecteaza specia umana de cel putin 6000 ani. In trecut datorita extensiei sale in masa populatiei si caracterului sau practic incurabil, tuberculoza a fost considerata secole de-a randul drept un redutabil pericol social pentru care nu existau remedii eficiente.
In ultimii 50 de ani, desi au devenit disponibile mijloace si strategii eficace de combatere a
bolii, tuberculoza continua sa reprezinte, la scara mondiala, o problema grava de sanatate comunitara.
Date recente ale "Organizatiei Mondiale ale Sanatatii" (OMS) arata ca in prezent aproximativ o treime din populatia lumii este afectata cu Mycobacterium tuberculosis si ca anual se inregistreaza circa doua milioane de cazuri noi de imbolnavire.
O trasatura caracteristica a distributiei geografice a tuberculozei este neuniformitatea. Exista o discrepanta flagranta intre situatia epidemiologica a bolii din multe din tarile avansate ale emisferei nordice (in special din Europa si America de Nord) si cea din tarile din curs de dezvoltare (din Africa, Asia sau Oceania) . In primele, tuberculoza a inregistrat dupa cel de-al doilea razboi mondial un declin evident, considerat de multi drept un preambul al "eradicarii" ei, in timp ce in ultimele boala nu a incetat sa reprezinte un adevarat flagel social. In plus, in ultimii 10-15 ani s-a inregistrat in intreaga lume o tendinta la recrudescenta a tuberculozei, care afecteaza grav tarile sarace, dar se resimte si in multe din tarile mai favorizate sub aspect economic. Este motivul pentru care "Organizatia Mondiala a Sanatatii" a declarat in 1993 tuberculoza drept o "urgenta globala" pe plan mondial.
* caracterul endemic al tuberculozei are ca substrat capacitatea de autoperpetuare a infectiei si bolii. La specia umana bolnava contagiosii difuzeaza larg infectia in jurul lor, dar aceasta ramane de regula latenta, neafectand cu nimic starea de sanatate a celor infectati. Dintre cei infectati o proportie redusa (in jur de 10%) fac imbolnaviri patente devenind la randul lor surse de contaminare. Se creeaza astfel cercul vicios infectie-imbolnavire-noi infectatii, care poate intretine endemia virtual indefinit.
Tuberculoza-boala ce afecteaza toate grupele de varsta, dar prioritar pe cele socio-profesional active (15-50 ani) , si, in conditiile unei epidemii neinfluentate de masuri profilactice si curative eficiente, devine o boala cronica, grevata de o letalitate ridicata (pe glob circa trei milioane de decese anual) si generatoare de pierderi economice raspunzatoare.
* sub aspect diagnostic descoperirea in timp util a cazurilor de tuberculoza intampina in practica diificultati notabile explicate prin polimorfismul derutant al manifestarilor bolii. Desi localizarea ei preponderenta este cea pulmonara (peste 75% din cazuri) numeroase alte organe si tesuturi pot atinse (pleura, ganglioni limfatici periferici, oase si articulatii, tractus urogenital s.a. ) . Dar, indiferent de localizare, tuberculoza imbraca o gama larga de forme clinice, unele tipice dar numeroase, altele atipice, atat prin tabloul initial, cat si prin tendinta evolutiva (de la forme asimptotice sau torpide, pana la forme acute sau supraacute) . In plus, factorul varsta imprima tabloul clinic al bolii diferente esentiale (ex.: tuberculoza copilului de varsta mica fata de ftizia adultului) .
Nu intamplator tuberculoza nu lipseste din capitolul diagnosticului diferential al marii majoritati a bolilor respiratorii si al unei bune parti din cele extrarespiratorii. Iar faptul ca manifestarile clinice initiale ale bolii sunt de regula nespecifice, constituie un redutabil handicap in corecta lor evaluare de catre nespecialisti si in primul rand de catre medicii din reteaua aistentei primare, care recepteaza bolnavii de tuberculoza cu simptome.
* sub aspect terapeutic, tuberculoza a fost si inca este o boala greu curabila. Exigentele chimioterapiei antituberculoase moderne, al carei potential curativ se aproprie de 100%, nu pot fi decat cu mari eforturi realizate in practica. Faptul ca tratamentul eficient are o durata cu mult mai mare decat a celui aplicat in infectiile comune (luni, fata de zile) constituie un prim impediment, iar necesitatea imperioasa de a-l prelungi mult dupa disparitia oricarei manifestari clinice, un al-doilea, si probabil cel mai important.
Trasaturile particulare mai sus mentionate au determinat la inceputul secolului trecut, cand prevalenta tuberculozei se afla in Europa si in intreaga lume la un novel foarte inalt, desprinderea din trunchiul medicinii interne a unei noi specialitati. Ftiziologia, al carei obiect era studiul tuberculozei, nu numai ca entitate cilinica, dar si ca entitate epidemiologica, reclamand masuri sistematice de prevenire si combatere la scara comunitara. Dupa al doilea razboi mondial, prin extensie la intreaga patologie respiratorie, ftiziologia a devenit Pneumoftiziologie, sau in multe tari, Pneumologie. Tuberculoza nu a incetat insa sa reprezinte o preocupare de prim plan a specialitatii, vizand in mod special tarile in curs de dezvoltare.
La scara internationala coordonarea luptei antituberculoase pe planul difuzarii cercetarii stiintifice si aplicatiile practice ale acesteia au foat asumate inca din primele decenii ale secolului XX de Uniunea Internationala contra tuberculozei (UICTMR=Union Internationale contre la Tuberculose et les Maladies Respiratoires sau IUATL=International Union against Tuberculosis and Lung Diseases) . Dupa al-doilea razboi mondial si-a inceput activitatea, in cadrul ONU, "Organizatia Mondiala a Sanatatii" (OMS=Organisation Mondiale de la Sante, sau WHO=Work Health Organization) care, prin sectorul sau de tuberculoza si in stransa colaborare cu UICMR, constituie la ora actuala autoritatea de referinta privind evaluarea si promovarea luptei antituberculoase pe intregul glob.
Istoric
Spre deosebire de alte boli infectioase a caror contagiozitate a fost din toate vremurile unanim recunoscuta, ideile despre contagiozitatea tuberculozei au fost contradictorii, in functie de epoci si tari. Din cartile sanscrite reiese faptul ca indienii vechi cunosteau contagiozitatea ftiziei, interzicand astfel brahmanilor sa se casatoreasca cu femei in familia carora existau suferinzi de aceasta boala. Faptul ar putea fi interpretat si in sensul conceptiei "ereditare" a bolii, dar in "Vede" (anii 1500-1000 i.e.n.) , se fac aluzii si la anumiti "germeni care raspandesc boala" si care ar trebui indepartati din organism. Herodot povesteste ca in Persia, ftizicii erau izolati (deci considerati contagiosi) interzicandu-li-se a intra in cetate si a trai in colectivitate.
Din epoca lui Hipocrat se pastreaza relatari nemedicale din care rezulta ca tuberculoza era considerata boala contagioasa; intr-un discurs frecvent citat al retorului Isocrate (436-338 i.e.n., sec. IV i.e.n.) cu ocazia unui proces de mostenire, se aminteste de exemplu ca mostenirtorul ar fi invocat in sprijinul cauzei sale, adica al pretentiilor asupra mostenirii, riscul pe care si l-a asumat ingrijind in timpul vietii pe decedat, pe nume Trasylochus, "stiut fiind ca cei mai multi care au ingrijit aceasta boala au devenit victimele ei" .
Hipocrat insusi (460-370 i.e.n.) nu vorbeste nicaieri despre contagiozitatea tuberculozei, pe care scoala sa o considera ca boala ereditara ("orice ftizic naste dintr-un ftizic" ) , descriind totusi, in insula Thasos, o "epidemie" de tuberculoza, pe care o pune in legatura cu diversele "stari meteorologice" care s-au succedat in insula respectiva.
Aristotel (334-322 i.e.n.) in "Prelegomenele" sale explica transmiterea ftiziei, cu rara intuitie, prin "aerul morbifer" pe care il exhala bolnavii in jurul lor.
Galenus atragea atentia si el ca este "periculos sa locuiesti cu cei ce sufera de tabes" (numele latinesc al ftiziei) , si explica raspandirea tuberculozei in Roma din acea vreme prin contagiozitatea cunostuta a bolii.
Codexurile germane medicale (Codexul din Leipzig, sec. XIII) enumera tuberculoza intre alte boli contagioase cu mare raspandire. In Codexul 317, publicat de Sudhoff, tuberculoza este mentionata ca prima boala de care trebuie sa te feresti si care se ia prin "trecerea aerului impur" de la un om la altul.
In "Regimen Sanitatis Sulernitatum" , "Biblia" in versuri a scolii medicale de la Salermo din secolul XVI, in care se subliniaza contagiozitatea bolii (pusa in rand cu scabia si pediculoza) ; "febris acuta, ftisis, scabies, pedicon, sacer ignis, anthrax, lippa lepra, -nobis contagia praestant" .
Cel dintai care afirma clar, desi fara o dovada stiintifica, natura infecto-contagioasa a tuberculozei este Fracastorius din Verona, precursor inspirat al epidemiologiei moderne, care in cartea sa "De contagione et contagiosis Morbis" din 1546, intr-un capitol special "despre ftizia contagioasa" arata ca boala se transmite prin mici corpusculi invizibili ( "seminaria contagionis" ) pe care ii elimina bolnavii si care au "o afinitate electiva pentru substanta pulmonara" ; ca sanatosii se pot imbolnavi de la acestia si ca hainele, lenjeria de pat si alte obiecte ale bolnavilor pastreaza "principiul infectant" si "pot sa transmita boala timp de doi ani" . Lucrul cel mai important in atacarea acestei boli, subliniaza el, este sa "combati germenii si sa te opui contagiunii" .
Montanus (1488-1550) profesor la Pavia si contemporan al lui Fracastorius, semnaleaza ca ftizia se ia si prin piele "calcand cu picioarele goale pe sputa unui ftizic" , si recomanda evitarea acestui pericol.
Sunt cunoscute insa si o serie de prescriptii si masuri "profilactice" rudimentare. Astfel, pentru hindusi, tuberculosii erau considerati a fi "impuri" . In secolul al-XVIII-lea si chiar la inceputul celui de al-XIX-lea, in Spania si Italia existau masuri foarte aspre impotriva contagiunii tuberculozei (arderea efectelor care au apartinut bolnavului) . In aceeasi epoca, in Franta majoritatea medicilor erau anticontagiosi.
Transmisibilitatea tuberculozei la animale a fost demonstrata de Villemin in anul 1865, iar agentul patogen a fost descoperit de Robert Koch in anul 1882, gratie perfectionarii tehnicilor aduse tehnicii bacteriologice de scoala lui Pasteur.
Robert Koch preconizeaza primul plan de profilaxie rationala a tuberculozei, prin suprimarea si sterilizarea expectoratiei bolnavului de tuberculoza.
In anul 1888, are loc la Paris, primul congres international de tuberculoza si cu aceasta ocazie se decreteaza caracterul contagios al acestei boli, recomandandu-se masuri de profilaxie individuala si colectiva.
Un an mai tarziu, in anul 1889, intr-un raport intocmit de Grancher, sunt formulate principalele masuri profilactice care, treptat, incep sa si fie publicate: izolarea, sterilizarea sputei, consumul laptelui fiert etc.
Dupa primul razboi mondial, masurile de profilaxie se intensifica si se extind aproape in toate tarile.
In anul 1921, in momentul implinirii a 39 de ani de la desoperirea bacilului tuberculozei, doi cercetatori francezi pe nume Albert Calmette si Camille GuJrin, ofera lumii prima arma antituberculoasa: vaccinarea antituberculoasa-vaccinarea BCG.
Paralel cu vaccinarea BCG se amelioreaza metodele de dispensarizare, iar in 1936 Manuel de Arbeu initiaza metoda depistarii precoce a tuberculozei pulmonare prin radio-fotografie.
In ultimele decenii, profilaxia tuberculozei inregistreaza progrese considerabile prin aplicarea chimioterepiei si chimioprofilaxiei antituberculoase.
Scurt istoric in Romania
In Romania, primele masuri organizate de profilaxie antituberculoasa, au fost luate la inceputul secolului trecut, mai exact in anul 1901, cand se infiinteaza "Societatea pentru profilaxia tuberculozei" ( avandu-l drept presedinte pe domnul Petrini, in Galati) si isi incepe activitatea primul dispensar antituberculos la spitalul Coltea, in anii urmatori deschizandu-se primele sanatorii de cura si izolare la: Filaret, Bisericani, Barnova, iar in Ardeal, Sanatoriul Geoagiu isi incepe efectiv activitatea in anul 1908.
In anul 1934 se infiinteaza "Liga Nationala contra tuberculozei" care functioneaza pana in anul 1948, cand conducerea luptei antituberculoase este preluata de stat, respectiv de Ministerul Sanatatii.
Tuberculoza in tara noastra dateaza de mai multe secole. Daca admitem ca Ovidiu s-ar fi imbolnavit de ftizie pe meleagurile noastre, inceputurile bolii pot fi gasite inca din antichitate (Irimescu, 1931) .
Denumirea de oftica sau hectica se gaseste prima data in scrierile lui Dimitrie Cantemir (1643-1723) , care si-a pierdut si una dintre fiice de aceasta boala. Ulterior se intalnesc si alte aluzii la prezenta tuberculozei in familii boieresti, un "indicator epidemiometric" sui generis care permite sa se deduca o raspandire apreciabila a bolii in populatia mai putin avuta si taraneasca.
Primele informatii statistice apar in arhivele din anii 1866-1870, relatate in rapoartele asupra igienei publice si serviciului sanitar din Romania de Felix Obrejia s.a. . Ele indica cu aproximatie, pana in 1900, in Bucuresti, si in celelalte orase ale tarii, o mortalitate tuberculoasa osciland intre 500 si 400 la 100 000 de locuitori. Dupa 1900 pana in 1930, mortalitatea TBC a oscilat intre 320 si 200 la 100 000 de locuitori cu un croset net in cursul primului razboi mondial, cand s-a atins in Bucuresti cifra de 672 la 100 000 de locuitori (in 1918) , iar in celelalte orase 419 la 100 000 de locuitori (in 1919) . Ulterior, intre 1930 si 1946, curba a continuat sa scada lent, ajungand, dupa al-doilea razboi mondial, in 1947, la 194.6 la 100 000 de locuitori.
Dupa 1948 incepe etapa contemporana a evolutiei tuberculozei, coincizand si cu reorganizarea retelei si a luptei antituberculoase in regimul democrat popular si apoi socialist. In aceasta etapa scaderea endemiei tuberculoase ia un ritm mai accelerat. Ea poate fi urmarita atat prin indicele de mortalitate cat si prin (din 1950) cel de morbiditate si de prevalenta a bolnavilor inregistrati in fisierele dispensarelot TBC. La aceasta se adauga si sondajele privind incidenta si prevalenta infectiei.
Din 1964 se realizeaza in cadrul sectorului de epidemiologie si statistica din Institutul de Ftiziologie o supraveghere epidemiologica sistematica anuala si longitudinala a endemiei tuberculoase bazata pe prelucrarea, la inceput mecanica, in prezent electronica, a tuturor datelor din tara.
In prezent, tuberculoza ramane la noi mai frecvent intalnita decat in alte tari europene: anual apar 130 de cazuri la 100 000 de locuitori, adica aproximativ 30 000 de bolnavi in toata tara, in timp ce media europeana indica 30 de bolnavi la 100 000 de locuitori. Tinerii barbati sunt cel mai frecvent afectati.
Mortalitatea prin tuberculoza
Curba mortalitatii TBC, singura care poate fi practic urmarita din secolul trecut, inregistreaza, dupa 1949, mai exact 1952-1953, o scadere brusca, datorata introducerii pe scara larga a izoniazidei, care a dus la o crestere neta a proportiei de vindecari si supravietuiri.
Din 1949, mortalitatea TBC a scazut continuu la 124.5l in 1952, apoi la 44.9 in 1955, la 35.1 in 1960, la 24 in 1965, iar in 1970 a scazut pentru prima data la 18.5, deci sub 20 la 100 000 de locuitori, tara noastra trecand cu aceasta din categoria tarilor cu mortalitate TBC ridicata intre tarile cu mortalitate TBC mijlocie. In 1971-1972 curba a continuat sa scada intr-un ritm mai rapid datorat de aceasta data de introducerea tratamentelor cu RMP si ETB in cazurile cronice, ajungandu-se in anul 1975 la 6.7 la 100 000 de locuitori, cifra de 20 de ori mai scazuta decat cea de dupa al doilea razboi mondial, la limita inferioara a mortalitatii TBC medii din Europa (in anul 1976 de 5.6 0/0000) .
In raport cu mortalitatea generala, mortalitatea TBC care ocupa in trecut in tara noastra locul 3 intre cauzele de deces (11.8% in anul 1948) a ajuns in 1975 pe locul 8, reprezentand un indice de letalitate (sau indice extensiv al mortalitatii TBC) de numai 0.7%.
Mortalitatea prin tuberculoza respiratorie pentru anul 1975 este incomparabil mai ridicata (6.10/0000) , decat cea prin tuberculoza extrarespiratorie (0.610/0000) , raportul intre ele fiind de 10 :1.
Dintre tuberculozele extrarespiratorii da o mortalitate mai ridicata meningita TBC, a carei curba a scazut insa de la 3.20/0000 in 1975. Mortalitatea prin localizari intestinale si peritoneale (0.020/0000) , osteo-articulare (0.040/0000) , genito-urinare (0.160/0000) s.a. este mai limitata.
Mortalitatea TBC pe sexe prezinta pentru anul 1975 un nivel net (de 3 ori) mai scazut la femei (3.40/0000) decat la barbati (10.10/0000) .Aceasta discrepanta a continuat sa se accentueze si in urmatorii 5 ani.
Pe grupe de varsta dupa un varf inca jenant intre 0-4 ani, curba mortalitatii marcheaza o scadere neta intre 5-14 ani, o crestere lenta pana la 20 ani, apoi o crestere progresiva la celelalte varste pana la un maximum la varsta de 65-69 ani, notandu-se apoi din nou o scadere. Fata de profilul curbelor din trecut se constata o stergere totala a varfului de mortalitate din varsta tanara, 20-25 ani, cu deplasarea ponderii principale a deceselor spre varste mai avansate (dupa 50 ani) ; varsta medie a decedatilor a crescut de la 31 ani, in 1948, la 55 ani in 1978, aspect caracteristic pentru faza de declin a endemiei.
Mortalitatea la copii (0-14 ani) a scazut simtitor de la 480/0000 in 1954 la 0.8 in 1975 si 0.4 in 1985-cifra totusi relativ ridicata in raport cu cea din alte tari. Distributia geografica arata inainte de 1951 o mortalitate TBC globala mai mare in urban decat in rural. In anul 1951 cele doua curbe s-au incrucisat si in prezent cifrele sunt mai ridicate in mediul rural decat in mediul urban.
Morbiditatea tuberculoasa
Incidenta anuala a cazurilor noi de tuberculoza a scazut, ca si in alte tari, in ritm mai lent decat mortalitatea: de la 492 la 100 000 de locuitori din anul 1950, la 333.4 in 1960 la 99.0 in 1975 la 41 in 1990.
Incidenta separata a tuberculozei respiratorii este si ea in scadere: de la 137.9 la 100 000 in 1965, la 115.9 in 1970 si la 86.0 in 1975.
Incidenta tuberculozei extrarespiratorii reprezinta in anul 1970, 15.8% din incidenta globala, iar in 1975, 12.8.
Scaderea mai rapida a tuberculozelor extrarespiratorii se explica prin faptul ca ele deriva in majoritatea cazurilor din primoinfectiile relativ recente din copilarie, care au scazut ori s-au deplasat spre varstele mai mari. In schimb, in tuberculoza respiratorie ponderea principala o are ftizia adultului, care se produce mai ales pe seama unor primoinfectii mai vechi.
Pe sexe, cu exceptia unor localizari extrarespiratorii, exista o incidenta relativ mai scazuta la femei (68.70/0000) decat la barbati (129.60/0000) pentru anul 1975.
Pe grupe de varsta, curba prezinta un varf evident la varsta tanara, intre 20 si 24 de ani, cu valori in platou pentru varstele ulterioare. "Varful juvenil" apare si mai net daca avem in vedere numai tuberculoza aparatului respirator-157.0 la 100 000 de locuitori.
Desi morbiditatea TBC la copii (0-14 ani) a scazut mai rapid la alte grupe de varsta (avand si o tendinta de crestere in anii urmatori mai accelerata) , ea se mentine inca in relativa intarziere-29.30/0000 .
Etiologie
Agent patogen
Agentii patogeni ai tuberculozei umane sunt bacterii de genul Mycrobacterium, gen unic al familiei Mycrobacteriaceae, din ordinul Actionomycetales.
Genul cuprinde peste 70 de specii care au in comun:
- forma baciliara
- imobilitatea
- acidoalcoolorezistenta
- multiplicarea lenta
- aerobioza obligatorie
Dupa 1950, puternic impulsionata de aparitia chimioterapiei specifice, microbacteriologia a facut progrese rapide, care au permis o mai completa carecterizare a genului (biochimica, imunologica si genetica) si au marit considerabil numarul speciilor cunoscute. Daca in primele decenii ale secolului nu fusesera identificate decat cateva specii (M. tuberculosis, M. bovis, M. avium si M. leprae) , toate patogene pentru om, cercetarile din perioada postbelica au demonstrat ca genul Mycrobacterium este larg reprezentat in natura prin numeroase alte specii, distincte de bacilii tuberculozei umane (microbacterii "atipice" sau "netuberculoase" ) parte saprofite, parte potential patogene pentru om.
Clasificarea microbacteriilor
Agentii tuberculozei umane sunt grupati in complexul M. tuberculosis, format din speciile M. tuberculosis, M. bovis si M. africanum. Toate aceste specii sunt strict patogene, germenii nemultiplicandu-se decat in tesuturile organismului parazit (parazitism obligatoriu) .
Schemele taxonomice folosite in prezent in microbiologia clinica impart cele circa 30 de specii microbacteriene care pot fi izolate la om dupa urmatoarele ctiterii majore:
- patogenitatea la om (stricta, potentiala sau nula) ;
viteza cresterii pe medii artificiale (lenta sau rapida) , si
- pigmentatia coloniilor (necromogene si cromogene) .
* Dupa criteriul patogenitatii, o prima distinctie trebuie facuta intre microbacteriile tuberculoase si cele netuberculoase:
Complexul M. tuberculosis (strict patogen) : M. tuberculosis (necromogen) , M. bovis (necromogen) , M. africanum (necromogen) .
Microbacterii netuberculoase potential-patogene:
a) cu crestere lenta:
- complexul M. avium (necromogen) : M. kansasii (fotocromogen), M. scrofulaceum (scotocromogen), M. ulcerans (necromogen), M. marinum (fotocromogen) , M. xenopi (scotocromogen) , M. szulgai (scotocromogen) , M. simiae (fotocromogen/ necromogen) , M. haemophilum (necromogen) .
b) cu crestere rapida: M. fortuitum (necromogen) , M. chelonei (necromogen) .
c) M.leprae.
Microbacterii netuberculoase nepatogene:
a) cu crestere lenta: M. gordonae (scotocromogen) , M. gastri (necromogen) , complexul M. terrae, M. flavescens (scotocromogen) .
b) cu crestere rapida: M. smegmatis (necromogen) , M. vaccae (necromogen) si complexul M. parafortuitum (necromogen) .
* Viteza cresterii in culturi (lenta sau rapida) . Majoritatea speciilor microbacteriene se multiplica lent, cu un timp de replicare ("timp de generatie" ) de 15-20 de ore, astfel incat pe mediile de cultura cu ou (Loewenstein-Jensen, Tebeglut e.t.c.) primele colonii mature apar dupa circa 3 saptamani. Prin contrast, microbacteriile cu crestere rapida dau nastere la colonii vizibile dupa 5-7 zile.
* Pigmentatia coloniillor (necromogene si cromogene) . Speciile complexului M. tuberculosis sunt necromogene (colonii alb-galbui) .
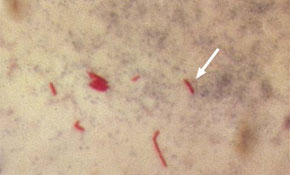
Identificarea M. tuberculosis are drept criterii de baza:
- morfologia macroscopica a coloniilor si aspectul microscopic al frotiurilor preparate din colonii;
- testul niacinei pozitiv. 98% din tulpinile de M. tuberculosis produc niacina (acid nicotinic) care, excretata in mediul de cultura, poate fi extrasa si evidentiata biochimic. Prin contrast M. bovis si majoritatea microbacteriilor netuberculoase sunt niacin-negative;
- alte teste biochimice (testul catalazei, testul nitrat-reductazei, testul chimiosensibilitatii la PAS s.a.) care permit in unele cazuri-problema diferentierea M. tuberculosis de M. bovis si de micobacteriile atipice.
Identificarea exacta a speciilor sau grupurilor de specii ("complexe" ) de micobacterii netuberculoase este o operatie laborioasa, de competenta laboratoarelor de referinta.
Testarea chimiosensibilitatii micobacteriilor consta in compararea
cresterii germenilor pe medii-martor (fara medicamente) si pe medii-test (cu
medicamente incorporate) dupa insamantarea unui esantion reprezentativ din
populatia bacteriana testate (inoculul) . Pe mediul-martor cresterea
este
Strucura biochimica
Bacilii tuberculosi contin 80-85% apa si 15-20% rezid uscat format din saruri minerale si substante organice (lipide, glucide si protide) . Caracteristic este continutul ridicat de substante lipidice al corpilor bacilari (30-40% din rezidul uscat) , substante cu rol important in diferentierea epitelioida si giganto-celulara a celulelor mezenchimale (tuberculofosfatide si acizi grasi) , in acidoalcoolorezistenta (acidul nicolic) , in virulenta micobacteriana (cord-factorul) , in efectele toxice ale infectiei (fractiunea ceroasa) s.a. .
Fractiunea protidica a bacililor tuberculosi are drept principal reprezentant tuberculina, preparata de Koch prin concentrarea filtratelor de culturi bacilare omorate prin caldura si utilizata in prezent sub forma purificata sub denumirea de P.P.D ( "purified protein derivative" ) in diagnosticul infectiei tuberculoase. Tuberculina este netoxica pentru organismul animal neinfectat dar produce, chiar in doze minimale, reactii de hipersensibilitate intarziata la organismele alergizate specific prin infectia bacilara.
Glucidele bacilare sunt in cea mai mare parte legate de protide, lipide si acizi nucleici. Singurul polizaharid liber identificat a fost glicogenul.
Echipamentul enzimatic este format din amidaze, transamidaze, ureaze, fosfataze, lipaze si catalaze s.a. . Constelatia enzimatica este alaturi de morfologia coloniilor, rezistenta la tuberculostatice, patogenitatea la animalele de laborator s.a. , un caracter important de diferentiere al diferitelor specii si variante micobacteriene (de ex. : bacilii INH rezistenti sunt frecvent lipsiti de catalaza) .
Bacilii tuberculosi nu secreta exotoxine, dar dezintegrarea lor pune in libertate fractiuni protidice si lipidice cu actiune toxica primara, iar sensibilitatea specifica confera antigenilor bacilari si in special tuberculo-proteinei efecte toxice de tip particular.
Rezistenta fata de agenti fizici si chimici
Bacilii tuberculosi sunt mai rezistenti decat alte bacterii fata de actiunea agentilor fizici si chimici datorita hidrofobiei peretelui bacilar, foarte bogat in lipide, precum si gruparii obisnuite a germenilor in gramezi. Aceasta rezistenta creste considerabil atunci cand bacilii sunt inglobati intr-un invelis organic protector asa cum este, de exemplu, cazul sputei. Bacilii tuberculosi sunt practic insensibili la frig (pana la -1800C) si foarte rezistenti la uscaciune. In schimb pot fi omorati prin expuneri de durata variabila (15 min-24 ore) , in functie de materialul contaminant si agentul sterilizant, la lumina, caldura si substante antiseptice.
Agentii curenti folositi pentru sterilizarea obiectelor contaminate si a excretelor bacilifere sunt:
- lumina solara si razele ultraviolete;
- caldura umeda (fierbere, autoclavare) ;
- substante antiseptice (vapori de formol la 500C, cloramina 5-10%, clorura de var 20%, hipoclorit de sodiu 0.5%, fenol 0.5%, crezol 10%, lizol 1-5% s.a.) .
Transmiterea infectiei tuberculoase
Surse de infectie
Principalele surse de infectie tuberculoasa sunt reprezentate de:
* bolnavii de tuberculoza pulmonara baciliferi in special purtatori de leziuni cavitare, in perioada care precede depistarea si aplicarea chimioterapiei specifice. Majoritatea acestor bolnavi elimina zilnic prin sputa pana la 109 bacili cu chimiosensibilitate si virulenta intacte. Frotiul direct din sputa este, la acesti bolnavi, cvasiconstant pozitiv. Chimioterapia eficienta anihileaza foarte rapid contagiozitatea bolnavilor tratati, reducand la proportii minime riscul imbolnavirilor in focar. Pericolul de contaminare este mai mic, nu insa neglijabil, pentru contactii bolnavilor cronici eliminatori de germeni chimiorezistenti, ai bolnavilor refractari la tratament ca si ai bolnavilor paucibacilari. Unii bolnavi bacifilieri prezinta un pericol crescut de raspandire a infectiei datorita specificului profesiunii lor (cadre didactice, salariati din sectorul alimentar s.a. ) . In general bolnavul bacifilier cunoscut supus masurilor de profilaxie este mai putin contaminat pentru ambianta decat bolnavul necunoscut.
* bolnavii de tuberculoze extrapulmonare active, deschise sau fistulizate (urogenitale, osteo-articulare, ganglionare etc. ) , constituie o sursa de o importanta secundara atat datorita scaderii prevalentei tuberculozelor extrarespiratorii cat si paucibacilaritatii obisnuite a acestei categorii de leziuni.
* animale bolnave de tuberculoza in special bovideele infectate cu micobacterii de tip bovin, care raspandesc infectia prin produsele lor naturale si patologice (lapte, urina, fecale) . Ocazional se pot produce contaminari si de la unele animale domestice (caini, pisici) , bolnave de tuberculoza sau de la animale de laborator.
Cai de patrundere ale infectiei in organism si mecanismul contaminarii
De la sursa de contaminare, bacilii sunt imprastiati in mediul ambiant prin sputa, urina, fecale, puroi, lapte etc. , prin inhalarea particulelor bacilifere cu diametru mic (sub 5 m) capabile sa formeze dispersii mai stabile in atmosfera si sa patrunda in caile aeriene periferice.
Tusea, stranutul si toate actele fiziologice care pot produce expiratii fortate (strigat, ras, cantat sau chiar vorbirea) fragmenteaza sputa in picaturi bacilifere (picaturile Flugge) cu diametru mare (10-500 m) care sunt proiectate in jurul bolnavului pe o raza care poate atinge 0.8-1.5 m. Aceste picaturi nu pot ajunge in caile respiratorii expuse, ci sunt blocate de filtrul nazal sau eliminate din bronhiile mari prin miscarea mucociliara. Ele devin insa intens contaminate dupa ce se transforma prin evaporarea rapida a apei pe care o contin in "nucleosoli" , nuclei deshidratati ai picaturilor bacilifere continand fiecare 1-2 bacili. Nucleosolii formeaza dispersii mai stabile in atmosfera si datorita dimensiunii lor reduse ( m) , pot patrunde pana la alveole, mai ales in urmatoarele conditii favorizante:
- densitate mare de nucleosoli in jurul marilor eliminatori de bacili;
- contact strans intre sursa si contacti;
- frecventa mare a tusei si stranutului la cei expusi (cresterea vitezei aerului inspirat) ;
- aparare bronhopulmonara deficitara la cei expusi (epurare mucociliara ineficienta a nucleosolilor) .
Aceste conditii sunt cumulate la copiii contacti din focarele de tuberculoza mai ales atunci cand fac bronsite repetate sau boli infecto-contagioase ca gripa, rujeola sau tusea convulsiva. Personalul de ingrijire al vitelor bolnave se poate contamina pe cale inhalatorie cu bacili de tip bovin continuti in lapte si dejectii.
Picaturile bacilifere de sputa si alte produse infectate se depun pe sol, podea, haine sau diferite obiecte transformandu-se prin uscare in praf bacilifer cu insusiri contaminante. Mobilizat de curenti de aer praful bacilifer, in care bacilii isi conserva virulenta timp de cateva saptamani, poate contamina chiar si la distante mai mari.
Mai putin frecventa este calea de injectie digestiva prin consumarea de alimente infectate (lapte sau produse lactate nesterilizate) sau prin contactul bucal cu mainile sau cu obiectele infectate (copii mici) . Aceasta cale este relativ rara datorita faptului ca pentru a se realiza infectia digestiva este nevoie de un numar de 3 000 de ori mai mare de germeni decat in infectia aeriana, precum si datorita diminuarii surselor de infectie prin masuti veterinare si sterilizarea laptelui.
Cu totul exceptionale sunt infectiile pe cale cutanata sau mucoasa (piele, faringe, amigdale, nas, conjunctive) care se produc de regula la nivelul unor solutii de continuitate ale epiteliilor cutaneo-mucoase sau pe cale intrauterina (contaminarea transplacentara a fatului de catre mama tuberculoasa) .
Indiferent de mecanismul contaminarii, sansele de infectie sunt cu atat mai mari cu cat sursa de bacili este mai intens bacilifera, contactul intre contaminant si contaminat este mai apropiat si mai prelungir, iar patrunderea germenilor in organism se repeta de mai multe ori (copii cu contact bacilar intrafamiliar, focare necunoscute de tuberculoza in scoli, internate sau cazarmi, personal de ingrijire a bolnavilor de tuberculoza s.a. ) .
Raspunsul la tuberculina
Tuberculina a fost preparata de R. Koch (1890) prin concentrarea unui filtrat de cultura de bacili tuberculosi omorati prin caldura (A.T.=Altuberkulin sau O.T.=Oldtuberculin) . Ulterior tuberculina bruta a fost purificata ajungandu-se la derivate proteinice purificate (PPD= protein purified derivative) din care unele loturi, conservate la Institutul de seruri din Copenhaga, au fost declarate produse standard internationale.
Principiul activ al tuberculinei este reprezentat de tuberculoproteine, continand cel putin sapte antigeni specifici identificati imunoelectroforetic.
Tuberculina determina la organismele sensibilizate:
- manifestari locale (edem, infiltratie celulara, flictene, eventual necroza) ;
- manifestari generale (febra, hipotensiune, colaps vascular) ;
- manifestari focale (edem, congestie, hemoragii la nivelul leziunilor tuberculoase, indiferent de localizarea acestora) .
Spre deosebire de alte tipuri de reactie, azi practic abandonate (cutireactia si reactiile precutana, subcutana, conjunctivala s.a. ) , intradermoreactia (IDR) prezinta avantajul de a permite dozarea exacta a cantitatii de antigen injectat si, mai ales, de a evita reactiile generale si focale. Pentru aceste motive ea a devenit modalitatea curenta de practicare a reactiei la tuberculina.
Testul tuberculinic negativ indica anergia pielii la tuberculoproteine, anergie intalnita la persoanele inca neinfectate cu bacili tuberculosi, nici pe cale naturala si nici artificiala (vaccinat) . In mod exceptional, cauza anergiei poate fi sterilizarea infectiei (reversiunea alergiei) .
In urmatoarele situatii, relativ rar intalnite, o IDR negativa nu exclude prezenta infectiei:
- primoinfectie foarte recenta (in faza antialgerica) ;
- sarcoidoza, limfogranulomatoza maligna, neoplazii avansate (boli asociate cu o depresiune a reactiilor de hipersensibilitate intarziata) ;
- in tuberculozele foarte grave; miliare, meningite, ftizii terminale si in unele tuberculoze comune "areactive" .
Eclipse temporare ale reactiei de tuberculina pot fi determinate de unele boli infectioase acute (rujeola si mai rar gripa, tuse convulsiva, scarlatina s.a. ) , casexia, socul traumatic sau chirurgical, menstructia si graviditatea, rezele X sau ultraviolete, corticoterapia s.a. .
Testul tuberculinic pozitiv indica prezenta infectiei, dar nu poate diferentia alergicul sanatos de alergicul purtator de leziuni active (bolnav) ori cicatricele (vindecat) .
Infectiile intense (forte) indica un "risc crescut" (statistic) de boala activa, dar ca semn izolat nu prezinta semnificatie diagnostica.
La om, hipersensibilitatea la antigenele bacilare persista timp indelungat dupa vindecarea clinica a infectiei primare ca urmare a supravietuirii unui numar redus de germeni in leziunile reziduale (stimul antigenic endogen) , a suprainfectiilor ocazional repetate (stimul antigenic exogen) si a pastrarii informatiei antigenice in limfocitele sensibilizate (memorie imunologica) .
Morfopatologia tuberculozei
Tabloul morfologic al tuberculozei umane se caracterizeaza prin bimorfism lezional, reactia inflamatorie specifica avand fie o dominanta productiva, fie una exsudativa.
Cele doua tipuri lezionale apar frecvent intricate in proportii variate. In evolutia bolii se poate observa trecerea de la un tip lezional la altul in ambele sensuri.
Leziunile exsudative se constituie in secventa clasica hiperemie-plasmexodie-diapedeza si au expresia cea mai tipica in plamani si seroase, care prin structura lor anatomica favorizeaza acumularea exsudatelor (alveolite, pleurezii, pericardite etc. ) . Spre deosebire de leziunile productive, cele exsudative pot fi lipsite de orice specificitate histopatologica, exceptand prezenta bacililor tuberculosi. In plamani diseminarile hematogene dau nastere la microfocare multiple ( "granulatii tuberculoase" sau "tuberculi miliari" ) , in timp ce focarele bronhogene pot fi de tip acinar sau acinonodular (cu diametrul de 1-1.5 cm si aspect de rozeta) , iar in cazul embolizarii unor bronhii mai mari sau al confluarii mai multor focare de mici dimensiuni, de tip lobular, segmentar sau lobar realizand plaje lezionale difuze cu caracter infiltrativ-pneumonic.
Leziunile exsudative apar atunci cand germenii prolifereaza in numar mare, crescand prin produsele lor de dezintegrare incarcatura antigenica locala si/sau cand hipersensibilitatea fata de antigeni este inalta.
In general leziunile exsudative au o pronuntata tendinta la cazeificare si lichefiere, iar prin eliminarea bronsica a cazeumului la excavare cu formarea cavernelor tuberculoase.
Leziunile productive (proliferative) . Leziunea elementara de tip productiv este granulomul tuberculos. Granulomul este un grup circumscris si compact de celule inflamatorii, in majoritate fagocite mononucleare de tip epitelioid, forme diferentiate ale macrofagelor de origine locala sau recrutate din sange ca monocite circulante. Granuloamele se constiuie prin aflux de macrofage atunci cand in tesuturi patrund particule care fagocitate sunt greu degradabile prin digestie intracelulara (praf, microorganisme, detritusuri tisulare s.a. ) . Fagocitatea unor particule imunogene-ca micobacteriile-duce la aparitia granuloamelor imune, formate din macrofage in curs de replicare activa si alte celule recrutate din sange (monocite, limfocite, granulocite polinucleare) .
In tuberculoza raspunsul imun confera granulomului epitelioid forma tipica de folicul tuberculos (Koester) cu centru cazeos la marginea caruia se observa un numar de celule gigante multinucleate (Langhans) si inoconjurat de o coroana de limfocite, macrofage, fibroblasti si rare granulocite. Foliculul poate fi lipsit de necroza centrala avand aspect de nodul sau simpla aglomerare de celule epitelioide.
Extinderea locala a leziunii se realizeaza prin contopirea periferiei granuloamelor si confluenta maselor cazeoase, ajungandu-se treptat la leziuni perceptibile macroscopic sub forma de "tuberculi" de dimensiuni variate.
Un al doilea aspect caracteristic al leziunii proliferative tuberculoase este reprezentat de tesutul de granulatie tuberculos, tesut reactional activ format prin proliferarea difuza a celulelor mezenchimale din jurul ariilor necrotice sau sever modificate: structura sa este de tesut conjunctivo-vascular format dintr-o masa de macrofage, in majoritate diferentiate epitelioid, asociate cu altele (limfocite, plasmocite, granulocite) si traversate de o retea neoformata de capilare sangvine si limfatice. Procesul granulativ este indus de produsii antigenici pe care germenii ii difuzeaza spre periferia lezionala unde masa macrofagelor activate edifica elementele tesutului reactiv. In functie de rezistenta imunitara a gazdei tesutul de granulatie poate opri, prin incapsulare sau prin penetratie urmate de transformare fibroasa, progresia leziunilor sau dimpotriva favoriza extensia acestora prin necroza stratului intern granulativ si inlocuirea lui proliferativa la periferie.
Necroza cazeoasa, fenomen cvasipatognomonic in contextul leziunilor tuberculoase, realizeaza arii semi-solide, omogene, albe-galbui, evocand macroscopic aspectul branzei (in lat. cazeum) .Cazeumul nu contine tesut conjunctiv si nici vase sangvine sau limfatice. Vestigii de fibre elastice si reticulinice pot fi evidentiate ultramicroscopic.
Lichefierea cazeumului afecteaza cu mare frecventa leziunile tuberculoase, fie imediat dupa necroza, fie la distante de luni, ani sau decenii. Ca si in cazul necrozei, hipersensibilitatea intarziata este o conditie indinspensabila a fenomenului lichefierii. Desi factorii declansanti sunt inca necunoscuti, se atribuie echipamentului enzimatic al macrofagelor activate, vii sau moarte, rolul principal in mecanismul lichefierii, al carui moment initial este eliberarea de factori osmotic-activi urmata de absorbtia de apa din tesutul inconjurator.
Lichefierea elibereaza bacilii din blocajul realizat de cazeificarea uscata. In cazeumul lichefiat bacilii, in majoritate extracelulari, prolifereaza exponential atingand o densitate enorma (10 7-109 in cavernele tuberculoase) si ajungand, prin efractie, in alte teritorii anatomice pot extinde si agrava lezuinile.
Procese reparatorii. Tesutul de granulatie tuberculos are o intensa activitate fibrilogenetica al carui termen final este fibroza colagena retractila. Aceasta poate realiza fie incapsularea focarelor, fie organizarea lor prin penetratie nesistematizata. Fibroza se insoteste de pierderea prograsiva a stigmatelor histologice specifice (foliculi tuberculosi, arii de necroza, aglomerari de celule epitelioide) . Cazeumul solid se poate transforma in timp in mici focare calcifiate sau chiar ostificate.
Resorbtia focarelor lezionale nu este in general posibila decat in absenta fenomenelor necrotic-distructive.
Procese extensive. Focarele tuberculoase pot invada ariile tisulare contigue marindu-se in "pata de ulei" , pot genera prin propagare canaliculara (bronsica, urinara s.a. ) , focare noi in acelasi organ (tractus) , sau pot da nastere la metastaze la distanta pe cale hematogena si/sau limfatica.
Imunomorfogeneza. Reactia histopatologica a organismului animal inainte de aparitia raspunsului imun specific pare a fi constituirea unui modul epitelioid, rezultat prin acumularea locala de macrofage si diferentierea lor epitelioida sub influenta produselor de dezintegrare ale bacililor fagocitati. In acest stadiu fenomenele exsudative sunt de regula minore, exceptand unele situatii speciale (rezistenta nativa deficitara si tesuturi, ca plamanii sau seroasele, favorizand exsudatia) .
Dupa edificarea raspunsului imun leziunile dobandesc urmatoarele trasaturi noi avand ca principal substrat hipersensibilitatea intarziata:
- intensificarea reactiilor exsudative, in special in plamani si seroase;
- necroza de cazeificare (nodulii epitelioizi se transforma in foliculi tuberculosi) ;
- tendinta la lichefiere a leziunilor cazeoase;
- reactia granulativ-fibroasa a tesutului perilezional.
Anatomie
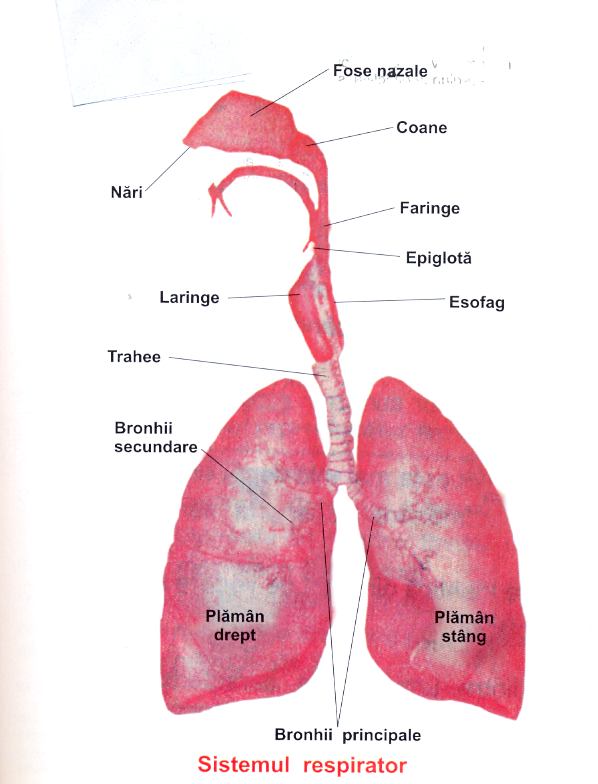
Aparatul respirator este alcatuit din cei doi plamani si caile respiratorii care sunt reprezentate de un ansamblu de conducte (prin care aerul patrunde in plamani) . Topografic caile respiratorii sunt impartite in:
- caile respiratorii superioare- cavitatile nazale, faringe, laringe si trahee;
- caile respiratorii inferioare- ramificatiile bronsice.
Cavitatile nazale, numite si fose nazale, sunt protejate de nas, comunicand cu exteriorul prin narine si cu faringele prin orificii numite coane. Cavitatile nazale sunt despartite de un perete median dispus antero-posterior numit sept nazal constituit anatomic dintr-o parte anterioara, cartolaginoasa, o parte posterioara, osoasa si o membrana fibroasa situata intre cele doua narine. Fiecare cavitate nazala este formata din doua parti: una anterioara numita vestibulul nazal si alta posterioara care reprezinta de fapt cavitatile nazale propriu-zise.
Laringele este segmentul cavitar cu schelet cartilaginos care are doua functii: conduce aerul catre plamani si constituie principalul organ al fonatiei. Este situat in regiunea anterioara a gatului sub osul hioid si inaintea faringelui avand forma unei piramide triunghiulare. Cavitatea laringiana este captusita de mucoasa, iar pe peretii laterali corzile vocale ridica perechile de plici vocale:
- doua plici superioare, plici ventriculare sau coarde false, si
- doua plici inferioare sau coarde vocale adevarate.
Traheea este un organ tubular, fibrocartilaginos care incepe la nivelul vertebrei C6 (continua laringele) si se termina in mediastin la nivelul vertebrei T4, unde se bifurca in cele doua bronhii principale sau pulmonare. Este un organ elastic cu lungime de aproximativ 10-12 cm si diametrul de 1.5 cm care topografic este impartita in portiunea cervicala (loja viscerala a gatului) si portiunea toracala (situata in mediastin) .
Bronhiile principale (dreapta si stanga) rezulta din bifurcarea traheii si reprezinta ultimele conponente ale cailor respiratorii extrapulmonare. Bronhiile principale intra in plaman prin hilul pulmonar si se ramifica apoi in bronhii lobare si segmentare ceea ce reprezinta arborele bronsic. Configuratia externa si constitutia anatomica a bronhiilor principala este aceeasi ca si a traheii.
Plamanii sunt organele principale ale organului respirator, la nivelul lor avand loc schimburile de gaze dintre organism si mediul ambiant. Ei sunt situati in cavitatea toracica de o parte si de alta a mediastinului, plamanul drept fiind format din trei lobi (superior, mijlociu si inferior) , iar cel stang din doi lobi (superior si inferior) care sunt impartiti pe criterii vasculare si de ramificatie bronsica in segmente pulmonare.
Ambii plamani sunt alcatuiti din 10 segmente pulmonare fiecare constituind o zona limitata cu autonomie morfofunctionala si care poseda bronhie, artera si vena proprie.
In segmente pulmonare, bronhiile pulmonare se ramifica de 10-15 ori, ultima ramificatie numindu-se bronhiola, ea asigurand ventilatia unui teritoriu numit lobul pulmonar.
In lobul, bronhiolele se mai ramifica pana la canalele alveolare in care se deschid sacii alveolari. Pe fetele mediastinale ale ambilor plamani, central, se afla o depresiune, hilul pulmonar reprezentand locul pe unde intra si ies din plaman componentele pediculului pulmonar- nervi, vase limfatice, artera pulmonara, vene pulmonare, o bronhie principala.
Structura membranoasa care face legatura dintre plamani si peretele toracic este pleura- dublu seroasa: pleura viscerala care acopera plamanii, si pleura parietala care asigura contactul intim cu cutia toracica, mediastinul si diafragma.
Intre cele doua foite se afla cavitatea pleurala care contine o cantitate minima de lichid; in cavitatea pelurala presiunea este usor negativa fata de presiunea atmosferica.
Anatomie patologica
Confruntarea onto- si filogenetica cu nenumarate agresiuni din mediul extern determina o specializare crescuta a organismului si in recunoasterea non self-ului. Mecanismele imune se specializeaza si determina raspunsuri stereotipizate adecvate, limitate ca numar, dar cu inalta specificitate.
O alterare a functiei de recunoastere a non-self-ului, din motive pe care uneori le cunoastem, dar de cele mai multe ori le banuim, echivaleaza cu declansarea in organism a proceselor patologice.
In contextul de recunoastere a non-self-ului in tuberculoza intra: reactiile cu raspuns primar, secundar si instalarea fenomenului de hipersensibilitate.
Raspunsul primar
Primul contact cu M. tuberculosis determina o reactie primara a mezenchimului pulmonar, care consta in modificari: proliferative (multiplicari si diferentieri celulare) , citochimice (cresterea proteinelor citoplasmatice, a lipidelor si a lipoproteinelor) si enzimatice (activitate intensa a diaforezelor si a citocromoxidazei) , alaturi de fenomene de sensibilizare a sistemului celular imunocompetent.
Raspunsul secundar
Plamanul sensibilizat are o capacitate de a raspunde specific la un nou contact cu antigenul. Reactia se manifesta prin cresterea permeabilitatii capilare, prin exudare, epitelioidoza, cu necroza cazeoasa ulterioara. Reactia dominanta este cea proliferativa a celulelor mezenchimale, expresie a unei stari de hipersensibilitate, care se explica prin proliferarea si mobilizarea celulelor adventitiale si parietoalveolare, care se acumuleaza perivascular, parietoalveolar si intraalveolar.
Reactia de hipersensibilitate celular intarziata
Se refera la proliferarea celulelor mezenchimale sensibilizate si diferentierea lor, participarea monocitelor sanguine, distructia elementelor celulare si necelulare si aparitia cazeumului. Tesutul pulmonar sensibilizat prezinta si o intensificare a activitatii enzimatice (dehidrogenazele si enzimele lizozomale) .
Rezistenta, instalata consecutiv sensibilizarii, este atestata de fenomenele de citoliza imunologica cu sau fara ulcerare, eliminarea sau resorbtia maselor necrotice, fibroza consecutiva si absenta diseminarilor.
In ansamblu, procesul tuberculos pulmonar se manifesta prin doua tipuri de leziuni: nodular-proliferative si exudative, cu prezenta obligatorie a celulelor epiteloide si a cazeificarii. Performanta uneia din aceste leziuni in focarul tuberculos este conditionata de multipli factori, dintre care pot fi citati:
- caracterul primar sau secundar al reactiei
- cantitatea bacililor injectati
- starea de rezistenta a organismului
- gradul de hipersensibilitate
- constitutia anatomica a organului.
Primul contact al organismului cu BK, numarul mic de agenti patogeni, rezistenta crescuta a organismului uman declanseaza procese predominant proliferative.
Contagiunea masiva, pe un fond imunitar de hipersensibilitate si cu rezistenta scazuta a organismului, in organe bogat vascularizate cu structura microcavitara (plaman) , determina procese exudative intense, cu hiperemie, exudare, cu aflux crescut de elemente cululare morbide, uneori cu necroza si cazeificare.
Aspectul bilezional intalnit aproape constant cu posibilitatea de trecere in cursul evolutiei, de la o forma lezionala dominanta la alta, alaturi de polimorfismul celular si citoliza imunologica a procesului tuberculos.
Polimorfismul celular
Polimorfismul celular al leziunilor tuberculoase pulmonare este dominat in primul rand de microfagele alveolare, de limfocite si apoi de epitelioide si de celule gigant multinucleate.
Mobilizarea si multiplicarea macrofagelor alveolare apare ca un proces propriu structurii si reactivitatii pulmonare. Unele dintre ele reprezinta elemente locale, adica celulele mezenchimale parieto-alveolare, iar altele monocite sanguine sensibilizate.
Aglomerarea in spatiul alveolar a macrofagelor realizeaza "alveolita catarala sau macrofagica" , cu prezenta de M. tuberculosis intra- si extracelular.
Aportul monocitelor se dezvolta in concordanta cu sensibilizarea de catre agentul patogen. Asa se explica si aportul crescut de limfocite mobilizate la locul impactului dintre BK si organism, ca urmare a informarii si alarmarii intregului sistem imunocompetent.
Fenomenele imunologice determinate de M. tuberculosis determina ingrosari ale peretilor alveolari prin proliferarea celulelor mezenchimale locale si acumularea monocitelor. Se produc proliferari adventitiale ale venulelor, arteriolelor si capilarelor.
Epiteliodoza este un proces constant in tuberculoza, dezvoltat pe seama macrofagelor.
Dupa Cabanne (1953) , factorul inductor al epitelioidozei este fosfatidilicolina, forma cea mai simpla a fosfatidului.
Celulele gigante sunt celule mari cu mai multi nuclei, dispusi in inel la periferie. In interiorul lor se pot evidentia bacili Koch intacti sau pe cale de dezintegrare. Ele provin fie din celulele epitelioide, prin diviziunea nucleilor, fie prin contopirea mai multor celule epitelioide. Un rol in diferentierea acestor celule il au acizii grasi, microbieni, cu catena lunga.
Procesul tuberculos cu manifestari la nivelul plamanului
Tipurile principale de leziuni sunt: proliferative, exudative, cazeoase, fibroase si secundare.
1) Leziunea proliferativa este caracterizata prin constituirea unui nodul inflamator, tubercul sau nodul epitelioid, format pe seama celulelor mezenchimale locale si a monocitelor de origine sanguina. In structura acestui nodul se gasesc constant celule epitelioide si limfocite, dispuse periferic, uneori sunt prezente si celule gigante Langhans.
Acest nodul, dupa A. Eskensasy, este o expresie imunomorfologica a reactiei proliferative primare, iar, histologic, trebuie corelat cu elementele mezenchimale vasculare. Citodiferentierea epitelioida cu morfologia caracteristica se realizeaza sub influenta fosfatidelor. Similar este explicata si formarea celulelor gigante care apar in nodulul epitelioid. Unele epiteliode isi formeaza un aparat secretor poliribozomal si ergastoplasmatic relevat prin reactia lor pironinofila. La periferia nodulului se gasesc celule limfoide pironinofile, sensibilizate la tuberculoproteina.
Tuberculii sau nodulii limfoizi se pot dezvolta in septurile alveolare, in tesutul conjuctiv peribronsic si perivascular, interlobular si subpleural. Desi se pot observa si in alveole, au intotdeauna originea in septul interalveolar. Se prezinta cu formatiuni izolate, cu tendinta la confluare.
In jurul focarelor de cazeificare se organizeaza un tesut de granulatie difuz, cu vase de neoformatie si elemente celulare de natura mezenchimala. Produsele de liza micobacteriana absorbita pe cale sanguina determina, pe de o parte, procese de diferentiere ale celulelor mezenchimale catre epitelioide si gigante, iar, pe de alta parte, produce sensibilizarea acestor elemente care apar pironinofile si devin o componenta specifica a procesului tuberculos.
Nodulii epitelioizi si tesutul de granulatie tuberculos au frecvent o evolutie spre fibroza, prin maturare si transformare progresiva in tesut conjunctiv. Celulele epitelioide se alungesc si iau forma fibroblastilor, aranjandu-se in fascicule. Dupa evolutia spre cazeificare, fibroza poate delimita uneori masele cazeoase, iar, alteori, o poate penetra inlocuind-o prin tesut fibros, cu retractie consecutiva.
2) Leziunea exudativa este intr-o oarecare masura proprie plamanului, datorita structurii microcavitare (suprafata de 200 m2) , cu pereti extrem de fini (0.15-0.5 microni) , strabatuti de o vasta retea de capilare (suprafata de 24 m2) . In parenchimul pulmonar, aceasta leziune se manifesta prin: modificarii inflamatorii de tip exudativ (vasodilatatie si hipermeabilizare capilara, ca o consecinta a factorilor histaminici- plasmexodiei si diapedezei elementelor figurate ale sangelui) , urmate apoi de reactii proliferative, care intereseaza macrofagele, cu citodiferentierea lor epitelioida si gigantocelulara.
Dupa caracterul exudatului se disting:
- alveolite seroase sau catarale, cu exudat albuminos, cu celule din epiteliul alveolar, leucocite si limfocite, si infiltratie histiocitara a tesutului interstitial;
alveolite descuamative, caracterizate prin prezenta unui numar mare de celule descuamate din epiteliul alveolar;
- alveolita sero-fibroasa, cu exudat bogat in fibrina difuza sub forma de retea;
- alveolita gelatinoasa, prezinta un exudat sero-fibrinos, suprafata plamanului fiind neteda, lucioasa sau semitransparenta, amintind gelatina, iar septurile prezinta o inhibitie seroasa.
Leziunile exudative sunt in genere prototipul reactiilor secundare, dar, uneori, pot fi prezente si in reactiile primare cu infectii microbacteriene masive, cand procesul este dominat de leziunea exudativa. Leziunea exidativa poate evolua spre: resorbtie, citoliza imunologica (cazeificare si aparitie de caverne tuberculoase) si fibroza, care poate imbraca caractere descriptive.
3) Leziunea cazeoasa este consecinta unui fenomen de citoliza imunologica al carui mecanism este incomplet elucidat. Se declanseaza in cadrul proceselor de hipersensibilitate de tip celular intarziat, interesand, in primul rand, elementele sensibilizate. Intensitatea si intinderea ei depinde de gradul sensibilizarii si de numarul celulelor sensibilizate. Efectul citolizei imunologice este cazeificarea, necroza de coagulare, care se intalneste in ambele forme de leziuni tuberculoase: proliferative si exudative celulare. In evolutie, necroza de cazeificare se poate deshidrata (elimina corpii grasi) , se impregneaza cu calcar si, uneori, se osifica. Alteori, prin hidratare, se lichefiaza si cazeumul poate fi eliminat. Evacuarea in exterior a cazeumului duce la aparitia cavernei tuberculoase.
Dupa momentul aparitiei si a stadiului leziunilor preexistente ale proceselor tuberculoase cavernele pot fi:
- elastice, fara delimitare precisa de parenchinul pulmonar, fara perete propriu;
- rigide, cu un perete format din trei straturi: intern cu mase cazeoase, cu numerosi bacili, mediu, cu tesut de granulatie specific, sarac in vase, externm format din tesut conjunctiv fibros bogat in vase de neoformatie;
- fibroase, cu straturi care nu mai au o delimitare precisa, datorita invadarii dominante a tesutului fibros.
Pe suprafata interna a cavernelor se pot gasi cordoane fibroase care, uneori, pot face punti si care reprezinta ramuri ale arterei pulmonare, obliterate partial dau total printr-un proces de endarterita sau panarterita obliteranta. Venele pot fi varicoase sinuoase si de regula obliterate.
Cavernele imbraca caractere deosebite dupa momentul lor de aparitie.Tinand cont de ciclul lui Ranke, cavernele din tuberculozele primare apar ca niste claritati, inconjurate de un inel opac intr-un parenchin sanatos, pot fi inconjurate de o zona de congestie perifocala sau pot fi mascate de diseminari bronhogene masive, acompaniate de mase ganglionare mai mult sau mai putin importante.
Cavernele, care urmeaza diseminarilor, se constata mai adesea la varfuri, sunt mici si neregulate, cele secundare bronhopneumoniilor, apar cu aspect de caverne multiple, in focarele pulmonare. In pneumoniile cazeoase sunt anfractuoase, neregulate, de dimensiuni mari. Cavernele tertiare urmeaza infiltratelor precoce si sunt, la randul lor, de aspect rotund sau oval. Cand urmeaza infiltratului nebulos, se formeaza acolo unde a inceput infiltratul.
Cavernele tardive, intr-un plaman remaniat, prezinta aspecte greu de schematizat.
In functie de localizarea lor in diverse zone pulmonare si de dimensiuni, aceste caverne au fost clasificate in: mici, mijlocii, mari si gigante.
Nici descrierile histologice nu sunt satisfacatoare intrucat aspectele, descrise de Tripier, cu cele trei straturi, prezinta frecvente abateri de la "normal" . Exista leziuni cavitare cu un perete masiv cazeos, intrerupt pe alocuri si inlocuit de tesut de granulatie. Unele au un fond antracozic si sunt mai mult sau mai putin deterjate. Alte caverne sunt tapisate in totalitate cu tesut de granulatie, cu mici zone cazeoase la nivelul bronhiei de drenaj. Bernou a descris caverne vechi cu perete subtire, gri, cu mici placarde cazeoase. Altele sunt de aspect bulos, cu perete subtire, suplu, intr-un parechim antracozic, care pot persista ani de zile. Spre deosebire de acestea exista caverne rapid evolutive, datorita unor procese de cazeificare progresive, pericavitare, prin aparitia si adaugirea de noi focare cazeoase care furnizeaza cu peretele cavitar. Cavernele progresive pot ajunge la adevarate evidari lobare sau pulmonare.
Alaturi de cavernele net evolutive sunt altele care persista indefinit: cu aspect inactive, avand un strat fibroid intern, tapisat cu un epiteliu bronhic (Letulle) , care amintesc de cavernele transformate in chistele lui Laennec. Knut (1942) a descris caverne tuberculoase vindecate si persistente: mici cavitati situate intr-un parenchin cicatriceal.
La acestea se adauga tablourile anatomice ale cavernelor influentate de leziuni bronhice (edem, infiltratie, vegetatii, cicatrici strenozate sau nu) si care se pot traduce prin caverne suflate (acordeon sau balonizate) si caverne pline.
Sindroamele cavitare determinate de stenozele bronhice se pot clasa in trei tipuri:
* Stenoza incompleta (Check-Valve) , cu trecere inegala de aer in cei doi timpi respiratori, cand aerul patrunde usor in interiorul cavernei si intampina greutate in expir. Imaginea cavitara este balonizata, cu un volum aparent mai mare decat cel real. Schimbarile cantitative ale stenozei incomplete determina si jocul de volum al cavernei.
* Stenoza incompleta a bronhiei, cu trecerea aerului deopotriva diminuat in inspir si expir (By-pass-Valve) , determina atelectazii pericavitare.
* Stenoza totala a bronhiei (Stop-Valve) determina retentia produsului cavitar si, in consecinta, caverna plina, considerata de unii ca o modalitate de vindecare inca de mult timp (O. Koch, 1938 ; Berlinger, 1941) . Azi se considera ca stenoza, prin endobronsita cazeoasa, poate fi temporara sau definitiva. Rezulta ca numai unele din cazurile de caverna plina pot fi vindecate definitiv. Acest fapt este conditionat de natura histologica a stenozei bronhice care poate fi prin edem, prin congestie si infiltratie, tesut de granulatie, diafragm fibros sau cordon fibros pe tot traiectul bronhiei.
4) Leziunile secundare se refera la cele invecinate procesului tuberculos si cuprind: atelectazia, emfizemul si congestiile perifocale.
Atelectazia reprezinta o consecinta a stenozelor bronhice complete, care se pot realiza prin: invadarea cazeumului din ganglioni in bronhii, endebronsita cazeoasa, edem al peretelui, vegetatii tuberculoase, din jurul unei fistule, cicatrici fibroase, compresiuni ganglionare, leziuni de peribronsita stenozanta. Atelectazia reprezinta o stare pulmonara comparabila cu a plamanului foetal care n-a respirat. Plamanul nu contine aer, dar circulatia, pe o perioada de timp, este prezenta (Joerg, 1982) .
Peretele interalveolar este ingrosat prin multiplicarea celulelor septale, iar vasele sunt congestionate.
In scurt timp se produce un exudat intraalveolar, denumit "drowned lung" . Daca stenoza dispare si plamanul n-a fost infectat, atelectazia este temporara si plamanul ajunge la restitutie ad integrum. In caz contrar se ajunge in stadiul de "atelectazie pneumonica" (Fleischner) , care poate trece in stadiul cronic de scleroza ireversibila.
Emfizemul obstructiv se realizeaza in cadrul bronhostenozelor expiratorii incomplete, asociat sau nu cu atelectazia. A fost semnalat de Iglaner, in 1912. Este dominat de imposibilitatea de a expira aerul-intr-o anumita zona pulmonara-dupa inspir. Poate fi sub forma de emfizen segmentar, lobar sau pe un intreg plaman. Procesul se traduce printr-o dilatare alveolara cu alterarea fibrelor elastice si rupturi septale.
Congestia perifocala insoteste aproape toate leziunile tuberculoase. Se traduce printr-o alveolita seroasa, catarala sau serofibrinoasa, care nu ajunge la cazeificare. Este conditionata de starea de hipersensibilitate locala.
5) Leziunea fibroasa reprezinta un proces terminal al procesului tuberculos. In unele situatii participarea fibroasa este deosebit de importanta si imprima un caracter propriu leziunii.
Se descriu urmatoarele forme de tuberculoza fibroasa: apicala, discreta, densa, fibrotoracele si scleroza difuza cu emfizem.
Tuberculoza fibroasa apicala discreta se caracterizeaza prin emfizem sclero-atrofic, cu zone de antracoza, cu noduli duri de marimi variabile (focarele lui Simion sau de "reinfectie" ) . Pleura apicala prezinta aderente importante.
Studiile histologice, efectuate de Simon, Puhl, Aschoff, Loescke, Pusyk, Strukow, Ameuille si Canetti, au aratat existenta leziunilor de "reinfectie" , cu un invelis hialin si antracoza. Centrul este necrotic, incarcat cu calciu si, spre peroferie, cu travee fibroase, care iradiaza de la capsula.
In unele situatii, granulatiile sunt de varsta diferite: unele fibroase, altele calcificate. Canetti vorbeste de un mister "de la pneumonie ardoisee" , si admite posibilitatea ca aceste granulatii sa tuberculizeze cobaiul in proportie de 1 la 6.
Cand cicatricile sunt constituite de campuri fibroase, unele mutilante, prezinta foliculi, celule gingante, tuberculi fibrosi sau fibrocazeosi. Se pot intovarasi de bule de emfizem scleroatrofic.
Tuberculoza fibroasa densa poate fi zonala, labara sau pe intreg plamanul. Plamanul interesat este atrofiat, ca un bloc dur. Histologic, se pot gasi formatii specifice: tuberculi cazeosi, fibrosi sau calcificati. Ganglionii hilari au un volum mic, cu mici tuberculi fibrocazeosi sau calcificati.
Pleura este ingrosata, coafeaza varful si poate cobori pana la baze.
Unele fibroze se intovarasesc de bronsiectazii, mai mult sau mai putin importante. Vasele prezinta leziuni de endovascularita.
Fibrotoraxul adevarat este constituit dintr-o scleroza pulmonara sau pleuro-pulmonara.
Scleroza este densa, predominanta la un lob sau in tot plamanul. Leziunile sunt cele descrise la fibroza densa.
Alaturi de aceste forme, exclusiv fibroase, sunt altele cu leziuni mixte fibrocazeoase, veritabile imagini cavitare, cu un aspect evolutiv lent, torpid.
Scleroza difuza cu emfizem se caracterizeaza prin leziuni de scleroza in care emfizemul ocupa un loc predominant. Scleroza nu imbraca caracterul mutilant, ci tipul difuz, sistematizat, urmand traveele conjunctivo-vasculare si interlobulare. Scleroza nu perzinta caractere de specificitate, arhitectonica plamanului nu este deteriorata. Scleroza poate fi activa si evolutiva, cu numeroase celule si capilare neformate. Emfizemul imbraca un caracter hipertrofic (Tripier) : alveole dilatate cu pereti ingrosati si circulatia capilara crescuta. Cu timpul emfizemul se transforma in atrofic, cu pereti subtiri, saraci in fibre elastice si in capilare.
Simptome
|
|
Daca in organism este prezenta forma latenta a tuberculozei, nu exista simptome si aceasta nu poate fi raspandita altor persoane. Daca exista forma activa a tuberculozei, exista simptome si infectia poate fi raspandita. Tipul simptomelor sunt in concordanta cu tipul de tuberculoza fie pulmonara (cel mai comun), fie in alta parte a corpului (tuberculoza extrapulmonara). De asemenea pot exista alte afectiuni cu simptome asemanatoare cu cele ale tuberculozei cum ar fi pneumonia si cancerul pulmonar. |
Tuberculoza primara apare, frecvent, fara simptome-asimptomatica, si eventual, se manifesta ca si o stare gripala. In cazuri cu evolutie grava se manifesta astfel:
- febra si frisoane
- transpiratii nocturne
- tuse insotita de mucus graos si expectoratie
- batai rapide ale inimii (tahicardie)
- scaderi ale amplitudinii respiratiei, dureri in piept
- oboseala si slabirea fortei fizice
- gat marit ca volum (afectarea ganglionilor limfatici din aceasta regiune)
- apa la plamani (revarsat pleural)
- o eruptie pe piele (eritem nodos)
Dupa vindecare si, eventual, reinfectie, tuberculoza pulmonara postprimara se manifesta prin:
- tuse cronica
- transpiratii nocturne
- lipsa poftei de mancare (anorexie) cu scaderea greutatii fara motive explicabile
-diminuarea capacitatii de munca
- tuse cu expectoratie sanguinolenta (cu sange, cu urme de sange)
-dureri toracice
Tuberculoza pulmonara activa este contagioasa. TBC se raspandeste cand o persoana care prezinta boala expira bacteria si o alta persoana o inhaleaza din aer. Bacteria tuberculozei poate ramane in aer pentru mai multe ore. Tusea, stranutul, rasul si cantatul elibereaza mai mule bacterii decat respiratul in sine. TBC este mult mai probabil de a se raspandi in urmatoarele conditii:
- in
cazul oamenilor care traiesc in medii aglomerate. TBC se poate raspandi cu
usurinta in azile, spitale, adaposturile pentru oamenii strazii, scoli,
cazarme, si penintenciare;
- in cazul celor care traiesc intr-o casa unde deja exista un bolnav de
TBC. Acesta este
un factor care creste posibilitatea de a contacta boala. TBC nu se raspandeste
prin manipularea obiectelor atinse de o persoana infectata.
In general, dupa doua saptamani de tratament cu antibiotice nu este posibila
transmiterea infectiei catre alte persoane. Oprirea tratamentului medicamentos,
poate cauza intarzierea vindecarii si de asemenea reaparitia. In aceste cazuri
este necesara reinceperea tratamentului. Reaparitiile pot surveni la 6 - 12
luni de la intreruperea tratamentului. De asemenea, neadministrarea
tratamentului pana la capat (oprirea lui intr-un anumit punct), poate duce la
dezvoltarea capacitatii bacteriei de a dezvolta rezistenta, facand tratamentul
mai dificil.
Fara tratament, forma activa a tuberculozei poate produce complicatii serioase,
cum ar fi:
- cavitati sau buzunare in parenchimul pulmonar. Aceste zone bolnave ale
plamanului, pot cauza sangerari si pot cauza suprainfectii cu alte tipuri de
bacterii si formarea de abcese (cavitati pline cu puroi) ;
- un orificiu care se formeaza intre caile aeriene apropiate (fistula bronho-pleurala)
- dificultati in respiratie din cauza cailor aeriene blocate.
Diagnostic
Diagnosticul bacteriologic al tuberculozei pulmonare
La pacientii care expectoreaza spontan, se recolteaza in recipiente sterile esantionul de sputa eliminat dimineata, la desteptarea din somn. In ambulatorii se poate recolta esantionul emis extemporaneu de bolnav sau sputa eliminata in 12-24 de ore (sputa eliminata la domiciliu in vas steril) . La bolnavii care nu expectoreaza spontan sau expectoreaza dificil si rar (femei, copii, bolnavi in curs de tratament s.a. ) este indicat sa se recurga la metode de provocare a tusei si expectoratiei (aerosoli cu NaCl 10%, spalatura bronsica cu 5-10 mL ser fiziologic, iritatia faringelui si orificiului glotic cu un tampon steril, efort fizic asociat cu eforturi voluntare de tuse s.a. ) sau la o recoltare dirijata pe cale bronhoscopica sau prin tubaj gastric matinal.
Examinarea unui singur esantion de sputa nu este in regula suficienta pentru identificarea bacililor tuberculosi in sputele paucibacilare sau intermitent pozitive. Pentru acest motiv in practica ftiziologica a devenit uzuala recoltarea repetata a sputei in 3 zile consecutive. Pentru imaginile radiologice aparent inactive sau de activitate dubioasa (leziuni nodulare, leziuni minime, leziuni sechelare) este indicata examinarea unui numar mai mare de esantioane de sputa (6-10) prin cultura.
Prelucrarea de laborator a sputei recoltate dupa indicatiile de mai sus trebuie efectuata cat mai rapid. Daca sputa trebuie transportata la un laborator aflat la distanta de locul recoltarii, recipientele vor fi puse in cutii special construite pentru transportul produselor patologice contaminante. Este necesar ca prelucrarea produsului sa se faca la cel mult 3-5 zile de la recoltare pentru a evita contaminarea cu germeni banali sau ciuperci, precum si scaderea viabilitatii bacililor. La pacientii in curs de chimioterapie specifica se va intrerupe tratamentul cel putin 48 de ore inainte de recoltare atunci cand sputa nu poate fi prelucrata imediat, pentru a evita actiunea prelungita a urmelor de medicamente din saliva si sputa asupra bacililor.
La laborator sputa este determinata microscopic si prin culturi.
Microscopia directa este o metosa simpla, rapida, ieftina si usor repetabila. Are in schimb o sensibilitate relativ redusa, nepermitand identificarea agentului patogen decat in sputa intens bacilifera (peste 5 000-10 000 germeni/mL produs) si in acelasi timp, neoferind aici o informatie asupra viabilitatii germenilor (bacilii vii sau morti? ) si nici asupra identitatii lor (bacili tuberculosi? saprofiti? atipici? ) . Importanta ei epidemiologica rezida in posibilitatea pe care o ofera de a se descoperi rapid marii eliminatori de bacili, de a-i izola si supune tratamentului specific reducand astfel pericolul de infectie si imbolnavire la contacti.
Alaturi de metoda clasica a examinarii in microscopia optica a frotiurilor colorate cu coloratia Ziehl-Nielsen s-a extins tot mai mult microscopia cu fluorescenta (examen in raze ultraviolete a frotiurilor colorate cu fluorocromi) . Aceasta metoda permite folosirea de obiective slab maritoare (20 sau 40) . Bacilii fluorescenti pe fond intunecat fiind mia usor vizibili, se exploreaza astfel un camp microscopic mult mai intens. Ea are un randament mai mare si, in conditiile de folosire in serie, este mai economica decat microscopia optica.
Sensibilitatea microscopiei poate fi crescuta de 2-4 ori sau mai mult pirn concentrarea bacililor din sputa (prin centrifugare) , operatie care necesita o prealabila omogenizare (fluidificare) a sputei.
Examenul prin culturi pe mediul Loewenstein-Jensen sau Tebeglut are o sensibilitatea net superioara microscopiei, dand o proportie ridicata de rezultate pozitive chiar prin sputele paucibacilare (10-100 germeni inoculati) . Pentru acest motiv cultura reprezinta procedeul electiv de confirmare a diagnosticului de tuberculoza. Examenul prin cultura mai prezinta avantajul de a demonstra viabilitatea germenilor izolati, de a permite (alaturi de alte metode) stabilirea identitatii microbacteriilor (bacili umani, bovini sau atipici) si de a testa sensibilitatea bacililor la tuberculostatice (antibiograma) .
Inocularea la animal (cobai sau iepure) , desi extrem de sensibila, este laborioasa si foarte costisitoare. In plus, ea este nesigura la bolnavii tratati cu tuberculostatice (alterare a virulentei si patogenitatii) . De aceea ea este in prezent rezervata unor situatii de exceptie (unele tuberculoze extraplmonare) .
Examenul bacteriologic al sputei prin microscopie si cultura trebuie sa fie efectuat in mod obligatoriu ori de cate ori tabloul clinico-radiologic justifica suspiciunea de tuberculoza. Este o eroare, deseori comisa in practica, inceperea unui tratament specific fara examen bacteriologic prealabil. Omiterea confirmarii bacteriologice priveaza diagnosticul de caracterul de certitudine (numeroase erori sunt posibile) si terapia de principalul ei criteriu de eficienta (negativarea sputei) . In plus, inceperea tratamentului specific fara o justificare obiectiva poate avea consecinte nedorite pentru bolnav (chimioterapie deseori inutila, prelungita mai multe luni, risc de efecte toxice, intreruperea vietii profesionale s.a. ) .
Metode moderne de diagnostic microbacteriologic
Unele metode moderne de cultura si identificare ale microbacteriilor, metode care in ultima vreme castiga tot mai mult teren, prezinta fata de metodele clasice avantajul unui diagnostic mai rapid si in acelasi timp mai sensibil si mai specific.
Astfel metoda Bactec s introdus in anii 80 inovatia monitorizarii semiautomate a cresterii germenilor in mediile lichide prin dozarea radiometrica a CO2 produs de metabolismul bacterian. Mediul lichid folosit contine hidrati de carbon marcati cu 14C care prin metabolizare dau nastere la 14CO2 . Desi rezultatul pozitiv al culturii se obtine cu cel putin o saptamana mai rapid decat in cazul culturii pe mediile solide uzuale, metoda prezinta ca dezavantaj major rigorile manipularii substantelor radioactive. Aceasta metoda a fost folosita cu success si pentru testarea chimiosensibilitatii micobacteriene.
Metoda MB/BacT, recent aparuta si difuzata comercial, elimina inconvenientele radiometriei, monitorizand calorimetric cresterea microbacteriilor. Tuburile cu mediul lichid Middlebrock 7H9, livrate de producator, au fixate pe fundul lor un detector calorimetric a carui culoare vireaza de la verde inchis la galben, pe masura acumularii de CO2 produs prin cresterea microbacteriilor. Un dispozitiv reflectometric inregistreaza la fiecare 10 minute lumina reflectata la nivelul detectorului care creste odata cu virajul acestuia. Cand cresterea bacteriana atinge o densitate de 106-107 germeni/mL aparatul semnaleaza optic si sonor pozitivitatea culturii.
Mediului de cultura i se adauga in prealabil o solutie cu factori care stimuleaza cresterea germenilor ( "solutie de reconstituire" ) , iar in cazul produselor patologice contamintate cu flora microbiana autohtona (ex. : sputa) , si o mixtura de chimioautobiotice destinata sa previna suprainfectarea culturilor.
Sputa se omogenizeaza de preferinta prin metoda cu N-acetil-cisteina/NaOH. Dupa inoculare urmeaza incubarea (in aparat la 350 C pentru M. tuberculosis) , care se prelungeste pana la 42 zile sau mai mult, daca pana atunci semnalul pozitivitatii culturii nu a aparut.
In tuberculoza pulmonara rezultatul pozitiv al culturii se obtine in medie cu 10-15 zile mai devreme decat in cazul folosirii mediilor solide clasice. La 20-25% din cazuri semnalul pozitivitatii poate aparea in 5-7 zile. Sputele bacilifere microscopic pozitive dau rezultatul pozitiv al culturii cu cel putin o saptamana mai devreme decat cele microscopic negative.
Mediul lichid folosit are o sensibilitate superioara fata de mediile solide clasice in izolarea microbacteriilor tuberculoase, dar mai ales a celor netuberculoase (un plus de rezultate positive dau cel putin 30%) . Identificarea microbacteriilor izolate se poate face fie prin metode clasice, fie prin metode noi.
Identificarea rapida a speciilor microbacteriene izolate prin metodele semiautomate mai sus amintite tinde sa devina la ora actuala de resortul tehnicilor biologiei moleculare, tehnici mult mai rapide decat cele clasice si dintre care unele au devenit deja accesibile laboratoarelor specializate din marile centre urbane sau regionale.
Astfel, tehnica "sondelor AND" (DNA probe test) , hibridizeaza monocatenele de AND bacterian alipindu-I secvente complementare artificial elaborate, specifice unei anumite specii microbacteriene (ca M. tuberculosis sau M. avium) ; detectand prin chelmoluminiscienta fixarea acestora pe lantul native de AND. Rezultatul se obtine in cateva ore (cel mult in 1-2 zile) .
Sensibilitatea si specificitatea metodei sunt foarte apropiate de 100%.
Metoda MB/BacT este in curs de adaptare ca test al chimiosensibilitatii microbacteriilor, rezultatul putand fi obtinut cu cel putin o saptamana mai devreme decat in cazul metodelor de uz curent.
Diagnosticul tuberculozei primare
Criterii de diagnostic pozitiv in tuberculoza primara
La copii principalele criterii de diagnostic sunt:
* existenta unei surse de infectie, mai ales in conditii de expunere prelungita sau repetata si de contact apropiat intre sursa si copil (ex. tipic: mama tuberculoasa-copil mic) ;
* IDR la tuberculina pozitiva la un copil nevaccinat cu BCG sau identificarea unui viraj tuberculinic recent. La copilul vaccinat cu BCG si purtator al unei cicatrici vaccinale mai mare de 3 mm, riscul infectiei naturale adaugate celei vaccinale este de semnalat "saltul tuberculinic" sau de o reactie mai intensa decat cea obisnuit produsa de vaccinare. Un test tuberculinic negativ nu infirma tuberculoza primara la varsta foarte mica, la supraponderali, la formele de tuberculoza foarte severe, in cursul perioadei antealergice sau in conditii de supresie imunitara;
* contextul clinic sugestiv este reprezentat in primul rand de manifestari nespecifice, prelungite in timp, care nu isi gasesc explicatia in infectiile banale ale varstei copilariei (subfebrilitate, inapetenta, deficit ponderal, tuse, dispnee, declin al starii generale s.a. ) . Alte manifestari clinice cu eritemul nodos sau kerato-conjunctivita flictenulara au, in contextul clinico-epidemiologic al tuberculozei, valoare puternic evocatoare, nu insa diagnostica. La sugar semne ca dispneea cu tiraj si/sau cornaj, hepatosplenomegalia sau convulsiile tonico-clonice reprezinta elementele importante de suspiciune pentru complexul primar tuberculos malign;
* aspectul radiologic caracteristic reprezentat de imaginile de complex primar sau adenopatie traheibronsica, cu sau fara complicatii;
* aspecte bronhoscopice particulare ca: prezenta de fistule gangliobronsice, stenoze bronsice prin compresie ganglionara, obstructie bronsica prin tesut de granulatie perifistular s.a. ;
* examenul histopatologic al tesutului prelevat prin biopsii endobronsice sau prin punctia ganglionilor periferici poate pune in evidenta modificari structurale de tip tuberculos;
* examenul bacteriologic confirma diagnosticul intr-un numar redus de cazuri (prin aspirat gastric matinal sau aspirat bronsic) . In tuberculoza copilului aportul diagnostic al bacteriologiei este minor, in timp ce in tuberculoza comuna a adultului (ftizia) acest aport este esential.
In premoinfectia adultului identificarea sursei de contaminare este mult mai rara decat cea a copilului, iar testul tuberculinic mai putin concludent. Frecventa ridicata a evolutiei ftiziogene sporeste insa considerabil valoarea diagnostica a examenului bacteriologic al sputei, care confirma frecvent diagnosticul de prezumtie, sugerat de contextul radio-clinic. Pleurezia serofibrinoasa a adultului tanar este de regula un semnal al primoinfectiei tardive.
Diagnostic diferential
Polimorfismul radioclinic al primoinfectiei tuberculoase poate crea probleme de diagnostic diferential cu o multitudine de afectiuni de cauza netuberculoasa.
Astfel:
* Adenopatiile traheobronsice tuberculoase, insotite sau nu de anomalii radiologice ale parenchimului pulmonar, pot fi confundate la copil cu cele intelnite in unele infectii respiratorii netuberculoase (tuse convulsiva, pneumonii micoplasmatice, ruberola, varicela s.a. ) , in limfoamele maligne sau in leucemii, iar la adult si in sarcoidoza sau in cancerele metastatice.
* Procesele pneumonice tuberculoase pot "mima" atat la copil cat si la adult tabloul pneumoniilor si bronhopneumoniilor netuberculoase. Formele cazeoase, cu alura clinica severa si tendinta de excavare trebuie diferentiate de procesele similare avand ca agenti etiologici S. aureus, bacteriile anaerobe sau cele aerobe Gram-negative, ca de ex. : Klebsiella ori Pseudomonas (pneumonii necrotice nespecifice) .Probleme de diagnostic cu pneumoniile nespecifice pot ridica si formele imflamator-benigne ale primoinfectiilor ( "epituberculoase" ) .
* Afectul primar cu aspect de "nodul solitar" poate da umbre radiologice foarte asemanatoare cu cele avand ca substrat chistul hidatic, unele tumori benigne, cancerul primitiv dau metastazic s.a. .
* Tuberculoza miliara trebuie diferentiata, la copil ca si la adult, de foarte numeroase afectiuni cu tablou radiologic miliaform . Dintre acestea pot fi citate; infectiile acute cu S. aureus, M. pneumoniae, Cytomegalovirus, Pneumocystis carini s.a. , ca si edemele pulmonare interstitiale (prin hipertensiune pulmonara venoasa) . Formele subacute sau cronice, mai frecvente la adult, pot avea drept cauze: sarcoidoza, fibroza pulmonara idiopatica, limfangita carcinomatoasa, silicoza, colagenozele s. a. .
Indiferent de varianta radioclinica a primoinfectiei tuberculoase, principalele repere ale diagnosticului diferential sunt:
* varsta bolnavului, care sugereaza probabilitatea mai mare sau mai mica a unui anumit tablou (ex. : incidenta ridicata a primoinfectiilor "maligne" la copilul mic fata de relativa lor raritate la adult) ;
* contextul epidemiologic, care poate orienta sau reorienta diagnosticul (ex. : notiunea unui contagiu tuberculos recent ori relatia evidenta a imbolnavirii cu o epidemie sau microepidemie locala cu agenti virali, microplasmici sau chlamidieni) ;
* IDR la tuberculina, care trebuie sistematic efectuata la copil si la adultul tanar. Virajul tuberculinic si reactiile intense sunt semne care pot contribui substantial si uneori decisiv la clarificarea diagnosticului;
* contextul radioclinic, care de la bun inceput sugereaza principalele prezumtii etiologice, are un rol esential in selectionarea investigatiilor cu aport diagnostic decisiv. Astfel, in pneumoniile necrotice evidentierea BK in sputa sau in aspiratul gastric poate transa diagnosticul, dupa cum intr-o adenopatie mediastino-hilara, hemograma, punctia nodulara osoasa si punctia-biopsie ganglionara pot confirma sau inlatura diagnosticul de malignitate hematologica. In unele situatii, pe primul plan trec exploatarile imagistice (ecografie, hemodensimetrie, rezonanta magnetica) , cuplate sau nu cu cele biopsice, investigatiile endoscopice sau unele teste bacteriologice, imunologice sau biochimice.
Indiferent de tabloul clinic, ori de cate ori tuberculoza nu poate fi exclusa din lista ipotezelor diagnosticului diferential, se impune verificarea atenta si insistenta a elementelor diagnosticului pozitiv al bolii, inclusiv tentativa evidentierii BK in lichidele organice si/sau confirmari histobacteiologice a etiologiei pe fragmente tisulare. Testul terapeutic, cu medicamente antituberculoase, test cu rezultat lent si deseori greu evaluabil, trebuie in principiu considerat drept un procedeu de ultima instanta, aplicat dupa epuizarea tuturor celorlalte mijloace diagnostice disponibile, inclusiv a testelor terapeutice cu viza nespecifica (antibiotice, citostatice, radioterapie e.t.c. ) . De la aceasta regula fac insa exceptie situatiile de urgenta, cu pericol vital evident.
Diagnosticul tuberculozei secundare (ftizia)
Diagnostic pozitiv
Descoperirea cazurilor de tuberculoza pulmonara (in engl. : case finding) presupune recunoasterea in multitudinea manifestarilor clinice si paraclinice ale bolilor respiratorii a celor care apartin in mod specific tuberculozei.
Intr-o prima etapa, clinico-radiologica, "tuberculoza care poate mima" numeroase afectiuni pulmonare nespecifice, nu poate fi decat suspectata urmand ca intr-o a doua etapa, bacteriologica, ea sa fie confirmata.
In literature francofona este larg folosit termenul depistare . Depistarea poate fi activa, cand suspectul este cautat in masa populatiei sanatoase (ex.: depistarea radiofotografica integrala) sau pasiva cand dintre bolnavii cu simptome respiratorii si/sau generale, care apeleaza la medic, sunt triati cei prezumtiv tuberculosi.
Confirmarea bacteriologica fundamenteaza un diagnostic de certitudine. Uneori insa chiar in absenta confirmarii bacteriologica, etiologia tuberculoasa poate fi sustinuta prin caracterul convergent al argumentelor radioclinice si epidemiologice. In acest caz se poate formula un diagnostic de mare probabilitate sau, uneori, chiar de cvasicertitudine.
Pentru motivele aratate contributia depistarii active (radiologice) la descoperirea cazurilor de tuberculoza este la actuala minora astfel incat depistarea paxiva ramane metoda de baza care initiaza diagnosticul tuberculozei.
Simptomele si semnele clinice care justifica suspectarea tuberculozei sunt:
* tusea de regula productiva, cu caracter persistent. Conventional s-a stabilit ca daca tusea dureaza mai mult de 3 saptamani (interval in care majoritatea bronhopneumopatiilor acute nespecifice tusigene se vindeca) sputa trebuie examinata bacteriologic (prin frotiu direct) . Cand este posibil un examen radiologic preliminar poate consolida suspiciunea clinica. La tusitorii cronici (prin tabagism, supuratii, cancer e.t.c. ) , examenul bacteriologic al sputei pentru BK trebuie sistematic efectuat atunci cand bolnavii se prezinta la medic;
* hemoptizia, in toate variantele
sale, reclama aceeasi atitudine ca in cazul simptomului tuse ;
* durerea toracica, poate fi
intalnita in pleureziile tuberculoase, pneumotoraxul spontan, pleuritele uscate
contigue cu leziunile corticale si la bolnavii cu tuse iritativa intense (suprasolicitarea
musculaturii respiratorii) ;
* dispneea, poate insoti pleureziile masive, pneumotoraxul spontanm tuberculozele miliare pulmonare sau leziunile ftizice foarte extinse;
* semnele fizice, cand sunt prezente au caracter localizat si topografie cvasiselectiva in lobii superiori ai plamanilor (focare de raluri uscate sau umede dupa tuse, submatitate precutorie, respiratie bronsica s.a.);
* semnele generale (febra sau subfebra, transpiratii, inapetenta si/sau pierdere ponderala, astenie sau adinamie e.t.c. ) sesizate sau nu de catre bolnav (anamneza le poate descoperi retrospectiv) , constituie de foarte multe ori un fond patologic pe care se grefeaza, cu valoare de semnal, semnele locale trecute in revista mai inainte;
In afara de elementele de suspiciune diagnostica mai sus amintite, anamneza descopera uneori in trecutul bolnavului fie episoade repetate de tip infectios considerate drept "raceli frecvente" care ascund de fapt puseuri evolutive tuberculoase, fie antecedente tuberculoase patente, cu localizare pulmonara sau extrapulmonara, cunoscute si semnalate de bolnav ca atare. Informatii diagnostice pretioase poate oferi, mai ales la bolnavii tineri, si contextul epidemiologic in care boala a aparut (ex. : expunerea la contagiune in mediul familial si extrafamililal! ) . In special la tineri IDR la tuberculina poate adauga informatii utile evalurii cazurilor suspecte.
Tabloul radiologic are drept principale caracteristici: topografia "inalta" a opacitatilor, aspectul lor de regula neomogen si polimorf, prezenta diseminarilor nodulare uni/sau bilaterale, la care se adauga asimetria obisnuita a leziunilor (predominant unilaterale) si uneori, componenta lor retractila (leziuni vechi reactivate) .
Etapa confirmarii suspiciunii este bacteriologica. Pozitivitatea sputei la examenul microscopic si/sau in cultura, elimina dubiile diagnostice. Daca examenul bacteriologic, corect si insistent efectuat, ramane totusi negativ, decizia diagnostica in favoarea sau in defavoarea suspiciunii de tuberculoza revine medicului specialist.
Diagnosticul diferential
Ftizia incipienta, fiind de regula paucibacilara (cu sputa microscopic negativa) , prezumtia diagnostica initiala, bazata numai pe date radioclinice, nu va putea omite si ipoteza etiologiei nespecifice a bolii, ipoteza care trebuie eliminata prin investigatii adecvate.
* formele pneumonice sau infiltro-nodulare cu evolutie clinica acuta simuleaza uneori pana la confuzie pneumopatiile acute nespecifice cu deosebirea ca acestea din urma reactioneaza prompt la un tratament antibiotic adecvat (pneumoniile bacteriene) sau regreseaza spontan, ajutate sau nu de un simplu tratament simptomatic (unele pneumonii virale sau microplasmice) ;
* infiltratul rotund tuberculos cu simptomatologie acuta sau subacuta poate fi, ocazional, confundat cu infiltratul fugace cu eozinofilie (cu eozinofilie sangvina de 10-60% si dinamica, spontan regresiva) sau, relativ rar, cu unele forme atipice ale pneumopatiilor infectioase nespecifice, cu tuberculomul sau cu neoplaziile benigne sau maligne;
* infiltratele tuberculoase cu evolutie insidoasa sau asimptomatica justifica uneori ipoteza unui cancer pulmonar, primitiv sau metastazic, a unor neoinformatii benigne (chist hidatic, tumori congenitale s.a.) a unui tuberculom s.a. .
In toate situatiile de mai sus amintite, ipoteza diagnosticului alternativ (in raport cu suspiciunea de tuberculoza) trebuie confirmata sau infirmata prin investigatii orientate de respectiva ipoteza. Gama acestor investigatii este larga mergand de la cele neagresive (hematologice, biochimice, imunologice, imagistice s.a. ) pana la toracotomia exploratorie.
Ftizia manifesta. Prezenta cvasiconstanta a BAAR in sputa restrange drastic in ftizia manifesta campul diagnosticului diferential, cu conditia ca examenul bacteriologic, aplicat sistematic bolnavilor cu tuse productiva persistenta sa devina pentru toti medicii o conduita de rutina. In aceste conditii, capitolul vast al diagnosticului diferential radiologic al cavernei tuberculoase isi pierde mult din interesul care i se acorda in trecut.
In practica probleme diagnostice apar numai cand, din diferite motive, caverna refuza sa-si declare imediat identitatea tuberculoasa pe plan bacteriologic.
In aceasta situatie vor putea fi luate in considerare:
* pneumopatiile microbiene adcedate, ca tablou clinic si de laborator continand de regula trasaturi evocatoare ale etiologiei netuberculoase (ex.: debut acut brutal, herpes labial, leucocitoza sangvina inalta, sputa ruginie sau fetida, raspuns la antibioterapia nespecifica e.t.c.) ;
* cancerul bronhopulmonar excavat, primitiv sau metastazic, la care varsta, aspectul radiologic, antecedentele, menifestarile focarului primar si evolutia orienteaza tactica diagnostica;
* bronsectazia, mai ales in forma sa chistica, la care contextual anamnestic (episoade supurative repetate) si raspunsul la chimioterapia nespecifica usureaza optiunea diagnostica;
* chistele aeriene, congenitale sau dobandite, cu sau fara continut lichidat (imagine hidroaerica) ca si chistele hidatice evacuate se inscriu de regula intr-un tablou radioclinic care face posibila evitarea erorilor diagnostice;
* alte entitati morbide ca: emfizemul bulos, distrofia pulmonara progresiva, infarctul pulmonar excavat, micozele pulmonare excavate, granulomatoza Wegener s.a. , cu tablou confundabil cu cel al tuberculozei, nu apar decat cu totul exceptional in practica de rutina.
Tratament
Chimioterapia reprezinta o metoda de baza a tratamentului tuberculozei. Aplicata corect cazurilor noi de tuberzuloza activa potentialul sau curativ este foarte apropiat de 100%. In acelsi timp ea este si cea mai importanta metoda de prevenire a raspandirii bolii deoarece realizeaza rapid si durabil negativarea bacteriologica a cazurilor contagioase si, implicit, suprimarea surselor majore de contaminare.
Marea majoritatea a metodelor de tratament folosite inainte de aparitia chimioterapiei (cura sanatoriala, colapsoterapie medicala, interventii chirurgicale) nu mai prezinta la ora actuala decat un interes istoric sau au devenit metode complementare acesteia, cu un camp de aplicatie foarte redus.
Chimioterapia tuberculozei a avut ca moment inaugural descoperirea streptomicinei (1943) si demonstrarea efectului sau terapeutic in formele grave de tuberculoza umana (1945) . Aproape concomitent (1949) un alt medicament antituberculos, acidul paraamino-salicilic (PAS) , cu actiune antibacteriana mai modesta, isi facea drum in tratamentul tuberculozei.
Un al doilea moment, care a marcat profund progresul chimioterapiei tuberculozei, a fost descoperirea activitatii antituberculoase in vitro a Isoniazidei (1952) , produs chimic sintetizat cu 40 de ani mai inainte. Isoniazida s-a impus foarte repede drept medicament major al tratamentului tuberculozei cu puternica activitate bactericida, toxicitate relativ redusa si cost minimal.
Isoniazida, streptomicina si PAS au constituit in anii chimioterapiei "clasice" medicamentele esentiale ale tratamentului initial al tuberculozei. Trebuie adaugat ca puternic stimulate de aparitia chimioterapiei specifice, cercetarile bacteriologice demonstreaza in vitro, in deplina concordanta cu observatiile clinice, faptul ca in tuberculoza monoterapia (tratamentul cu un singur medicament) comporta riscul nefast al selectionarii germenilor rezistenti si al esecului terapeutic. Drept consecinta, "regula de fier" a tratarii bolii numai cu ascociatii medicamentoase ("regimuri" sau "scheme" ) care previn chimiorezistenta dobandita s-a impus si isi pastreaza o deplina valabilitate pana in prezent.
In perioada chimioterapiei clasice, Isoniazida a constituit medicamentul major, cu rol conducator (leading drug) in oricare regim terapeutic, in timp ce streptomicina si PAS jucau rol de "parteneri" ai Isoniazidei, asociati in primul rand pentru a asigura prevenirea aparitiei chimiorezistentei. Regimurile chimioterapiei clasice, probate prin numeroase experimente clinice controlate, s-au dovedit ca avand un potential curativ foarte ridicat (85-90% negativari la culturi si 5-10% recaderi dupa incheierea tratamentului) . Acest rezultat nu putea fi insa obtinut decat printr-un tratament de foarte lunga durata (12-18 luni) , aplicat fara abateri de la disciplina terapeutica.
Regimurile mentionate care suprasolicitau cooperarea bolanvilor si prestatiile sistemului de asistenta medicala au facut ca in foarte numeroase tari rezultatele tratamentului de rutina sa ramana cu mult sub nivelul ideal stabilit de experimentele controlate. Astfel, rata vindecarilor nu a depasit in multe locuri 60-80% , cea a reimbolnavirilor a crescut in mod corespunzator, iar prevalenta cazurilor cronicizate prin chimiorezistenta dobandita s-a marit in timp la proportii alarmante. La scara epidemiologica aceasta situatie dovedea incapacitatea chimioterapiei de a determina, mai ales in tarile in curs de dezvoltare, schimbarea radicala a cursului endemiei tuberculoase. S-a ajuns astfel spre sfarsitul anilor 1960 la un adevarat impas al chimioterapiei clasice.
La inceputul anilor 1970, aparitia si generalizarea aplicarii Rifampicinei, medicament major cu efect antibecterian si insusiri farmacologice iesite din comun a marcat intrarea in perioada "chimioterapiei moderne" , deschizand prin asocierea Rifampicinei cu Isoniazida perspective noi tratamentului tuberculozei. Concomitent, reconsiderarea Pirazinamidei, devenita din medicament de rezerva medicamentul esential al tratamentului initial al tuberculozei, a deschis drumul catre edificarea chimioterapiei "de scurta durata" (6 luni) , mai eficace decat cea clasica. Numeroase experimente clinice controlate printre care rolul dominant l-au avut cele interprinse in Africa si Asia, sub egida "Consiliului britanic de cercetari medicale" (RMRC) au aratat ca regimurile de scurta durata pot vindeca practic 100% din cazurile cu germeni sensibili cu o rata de recaderi minimala (sub 5% in 2-5 ani de urmarire) .
Rezultate apropiate de cele de mai inainte au putut fi obtinute in multe tari dezvoltate cu servicii de sanatate bine organizate si resurse materiale corespunzatoare, dar si in unele tari in curs de dezvoltare asistate tehnic si financiar de organizatii de specialitate din exterior.
Din pacate, in numeroase alte tari, resursele limitate, lipsa programelor antituberculoase, neglijarea sau aplicarea lor defectuoasa, criza economica mondiala, aparitia si extensia endemiei cu HIV s.a. au facut ca tratamentul modern de scurta durata sa nu poata fi aplicat decat la scara restransa sau ca rezultatele sale sa ramana cu mult sub asteptari.
S-a ajuns astfel la o noua situatie de criza a chimioterapiei antituberculoase datorita in mod paradoxal nu absentei solutiilor, ci dificultatilor de a le realiza in conditiile operationale.
In 1993 luand act de situatia critica a tuberculozei pe plan mondial, Organizatia Mondiala a Sanatatii a lansat un semnal de alarma, declarand tuberculoza drept o urgenta globala . Nu intamplator masurile recomandate programelor nationale antituberculoase se refera cu prioritate la chimioterapia tuberculozei.
Medicamente antituberculoase
Clasificare
Medicamentele esentiale (de uz curent) in tratamentul initial al tuberculoze sunt:
- Isoniazida (H, INH)
- Rifampicina (R, RMP)
- Pirazinamida (Z, PZM)
- Etambutolul (E, EMB)
- Streptomicina (S, SM)
H si R reprezinta medicamentele majore, prezente in toate regimurile moderne de chimioterapie antituberculoasa, in timp ce Z si E, sunt medicamente de asociere (parteneri) destinate sa intensifice actiunea primelor (Z, si in mai mica masura S) sau sa previna rezistenta secundara (S si E) .
O a doua grupa de medicamente cuprinde pe cele anterior etichetate drept medicamente de rezerva sau de releu, cu utilizare restransa, indicate la cazurile cu rezistenta in vitro la medicamentele esentiale, in primul rand cele majore (H si/sau R) si/sau la cele care nu tolereaza aceste medicamente.
Aceste medicamente sunt:
- Etionamida (ETM) si derivatul sau Protionamida (PTM)
- Cicloserina (CS) si derivatul sau Terizidona (TZ)
- Kanamicina (KM)
- Capreomicina (CM)
- Viomicina (VM)
- Acidul paraamino-salicilic (PAS)
O a treia grupa este reprezentata de o serie de medicamente noi, parte derivate din cele cunoscute, dar cu insusiri ameliorate (rifamicine sau aminoglicosine) , parte produsi de sinteze cu actiune antituberculoasa recent descoperita (chinolone, clofazimina) . Din aceasta grupa fac parte :
- Derivati de Rifampicina (Rifabutin, Rifapentin)
- Fluorochinolone (Ofloxacin, Ciprofloxacin, Sparfloxacin s.a. )
- Aminoglicoside (Amikacin)
- Altele (Clofazimina) .
Activitatea antibacteriana si caracteristici farmacologice
Isoniazida (hidrazida acidului izonicotinic) este in vitro si in vivo puternic si rapid bactericida fata de germenii aflati in curs de replicare, dar mult mai putin activa asupra celor in faza stationara (dormanti) . In vitro concentratia minima inhibitorie este de 0.05-0.2 mcg/mL pe mediile solide cu ou, cu mult inferioara celor realizate in vivo la dozele terapeutice. Spectrul de activitate al H este foarte restrans (M. tuberculosis si parte din tulpinile de M. kansasii) .
Mecanismul de actiune al H nu este inca bine elucidat. S-a demonstrat insa ca medicamentul inhiba sinteza acidului micolic din peretele microbacterian, interfereaza cu sinteza AND si provoaca depletia nicotinamido-nucleotizilor din celula bacteriana. In tulpinile "salbatice" (sensibile) proportia mutantilor H rezistenti este extrem de mica (10-8 pre ciclu replicativ). Mecanismul rezistentei pare a tine de blocarea patrunderii medicamentului in celula bacteriana in corelatie cu mutaii produse in gena inh A.
Medicamentul este rapid absorbit din tractusul gastro-intestinal producand dupa 1-2 ore varfuri de concentratie sangvina de circa 5 mcg/mL la dozajul terapeutic. Nu se leaga practic de proteinele plasmatice. Difuzeaza cu usurinta in toate tesuturile si fluidele organismului, inclusiv cele patologice (exsudate ale seroaselor, inclusiv LCR, leziuni necrotic-cazeoase) . Traverseaza placenta, dar nu are efecte embriocide sau taratogene. Este excretata in lapte in concentratii aproximativ egale cu cele din sangele matern. Actioneaza atat extra- car si intracelular.
Eliminarea medicamentului (pierderea de substanta activa) se realizeaza in principal prin metabolizare hepatica astfel incat din urina se recupereaza numai 4-20% H libera. Acetil-hidrazida, produsa in ficat prin actiunea unei acetil-transferaze este cel mai important metabolit al H (25-75% din compusii eliminati) . Acetil-H este lipsita de actiune antibacilara la fel ca si ceilalti metaboliti ai H, cu exceptia hidrazonelor. Timpul de injumatatire plasmatic al H variaza intre 0.5 si 4 ore in functie de viteza acetilarii, insusire ereditara (farmacogenetica) , stabila, de tip homozigot: 0.5-1.5 ore la acetilatorii (inactivatorii) rapizi si 2-4 ore la cei lenti. Desi proportia inactivatorilor rapizi ai H variaza intre 20 si 95% (in tara noastra circa 50%) in functie de zona geogarfic-etnografica in cauza, impactul terapeutic al inactivarii este practic nesemnificativ, exceptand un risc mai mare de reactii adverse la inactivatorii lenti.
In practica H se administreaza oral (in priza unica) sau parenteral (intramuscular sau intravenos) .
Efectele adverse ale H, in special cele care impun suspendarea administrarii ei, sunt relativ rare. Aceste efecte nu au constituit si nu constituie un obstacol semnificativ in cale utilizarii sistematice a drogului.
Hepatotoxicitatea H se manifesta prin cresteri asimptomatice si spontan regresive (fara intreruperea tratamentului) ale transaminazelor serice si bilirubinei la 10-20% din bolnavi. Hepatite clinice apar rar ( ~1% ) , iar frecventa lor pare corelata cu varsta (0.3% sub 35 ani si peste 1.2% la varste mai mari) . Experimental necroza hepatica poate fi produsa prin acetil-hidrazida si metilhidrazida (metaboliti) , nu insa prin H, de unde susceptibilitatea mai mare a acetilatorilor rapizi.
Un accident toxic, neurologic, este nevrita periferica manifestata prin parestezii ale extremitatilor (mai ales inferioare) . De asemenea rara (sub 0.5%) , cauza ei este hipovitaminoza B, indusa de H mai ales la bolnavii cu malnutritie, diabet, uremie sau etilism. Acetilarea lenta este o conditie favorizanta. Se trateaza administrand zilnic 100-200 mg piridoxina (profilactic:10mg/zi ) . Supradozajul H (>25 mg/kh) determina manifestari neurologice grave: convulsii, coma.
Reactiile alergice (febra, eruptii cutanate) sunt rare (sub 0.5%) . Ocazional s-au observat: nevrita optica, tulburari psihice, anemie hemolitica, anemie aplastica, agranulocitoza, reactii lupoide, atralgii, ginecomastie.
Rifampicina, derivat semi-sintetic al Rifampicinei SV, extrasa din Streptomyces mediteranei, prezinta fata de antibioticul-mama avantajul administrarii orale. Este un antibiotic cu spectru larg, foarte activ asupra microbacteriilor si bacteriilor Gram-pozitive si mai multor specii Gram-negative. In vitro actioneaza asupra M. tuberculosis de la CMI cuprinse intre 0.005 si 0.2 mcg/mL. Cvasitotalitatea tulpinilor sensibile sunt inhibate de 0.1 mcg/mL. R are actiune bactericida extra-si intracelulara asupra germenilor in curs de replicare rapida, lenta sau intermitenta. Mecanismul sau de actiune este blocarea sintezei proteice. R formeaza un complex stabil cu subunitatea b a ARN-polimerazei dependente de AND suprimand transcriptia mesajului genetic.
Tulpinile salbatice de M. tuberculosis contin un numar extrem de mic (10-10 per ciclu replicativ) de mutanti rezistenti. Mutatia consta in substitutia unui numar redus de aminoacizi in gena rpoB care duce la schimbarea configuratiei ARN-polimerazei ADN-dependente.
R se absoarbe rapid prin tractusul gastro-intestinal realizand in sange concentratii maxime de 6-7 mcg/mL la 3-3.5 ore de administrare. T50% plasmatic este de 3-3.5 ore (se poate scurta prin inductie enzimatica dupa mai multe saptamani de tratament) . Desi 75% din tratament este legat de proteinele plasmatice, fractiunea sa libera difuzeaza bine in toate lichidele si tesuturile organismului, inclusiv CR. Traverseaza placenta si este prezenta in secretii (saliva, lapte matern e.t.c. ) . Realizeaza concentratii terapeutice in exsudatele lichidiene si in leziunile necrotic-cazeoase. Nu are actiunea embriocida sau tetratogena.
R este metabolizata enzimatic in ficat prin dezacetilare in pozitia 25 a molecului si prin hidroliza. Rezulta metabolitii desacetil-rifampicina (activ) si formil-rifampicina (inactiv) . Eliminarea biliar-fecala este masiva (60-65% din doza) mai ales sub forma de metaboliti. La 2-3 ore dupa administrare, desacetil-R reprezinta 50% din cantitatea eliminata prin bila, iar la 5-6 ore 100%. Din intestin metabolitul e partial reabsorbit (ciclu entero-hepatic) . Din urina se recupereaza 30-40% din doza (25% ca R nemodificata, iar restul ca metaboliti) . Urina se coloreaza la 3-6 ore de la administrare in rosu (caramiziu pana la brun) .
Efectele adverse majore ale R sunt rare. Unele au ca mecanism hipersensibilitatea, cu sau fara anticorpi circulanti anti-R, care apar mai ales in cursul tratamentului intermitent. Se manifesta prin dispnee astmatica eventual asociata cu hipotensiune acuta si/sau insuficienta renala acuta prin nefrita interstitiala sau necroza tubulara, aceasta fiind de o gravitate extrema, putand sa apara la reluarea tratamentului cu R dupa o intrerupere de cateva luni a tratamentului intermitent, daca la reluare administrarea este tot intermitenta. Riscul creste la doze mai mari de 900 mg.
Hepatita se observa cu o frecventa de 1-2% mai ales in tratementele care asociaza R si H. S-a sustinut ca R ar actiona indirect prin inductie enzimatica vrescand nivelul metabolitilor ai H. Hepatotoxicitatea este mai frecventa la purtatorii de hepatite B.
Mai putin grave si de regula compatibile cu continuarea tratamentului sunt :
- Icterul non-hepatic (cu teste hepatice normale) aparut dupa primele saptamani de tratament zilnic mai ales la etilici, batrani sau tarati hepatic. Este rezultatul competitiei dintre R si bilirubina la epurare biliara si dispare spontan sau dupa cateva zile de pauza terapeutica.
- Sindromul pseude-gripal (flu-like syndrom) se manifesta prin cefalee, frison si febra al 2-6 ore de la priza de tratament si apare in primele zile de tratament la formele grave de tuberculoza, mai ales in caz de tratament intermitent. Este un efect de tip Herxheimer si are ca substrat bactericidia intensa din primele zile de tratament cu eliberare masiva de antigene si/sau mediatori solubili.
- Tulburari gastro-intestinale (plenitudine gastrica, inapetenta, eventual varsaturi) mai frecvente decat in cazul H. Ocazional se pot observa eruptii cutanate, purpura trombocitopenica s.a. .
Pirazinamida (amida a acidului pirazinoic) sintetizata si aplicata terapeutic inca din anii '50, fiind considerata medicament de "rezerva" , cu activitate modesta si toxicitate hepatica mare. Medicamentul a fost reconsiderat insa dupa aparitia R cand s-a demonstrat ca prezenta sa in regimurile de scurta durata este obligatorie.
Z actioneaza in vitro aspupra M. tuberculosis exclusiv in mediu acid (CMI: ~15 mcg/mL la pH 5.0-5.5 si ~250mcg/mL la pH 7.0) mediu in care replicarea bacililor tuberculosi este foarte lenta. S-a presupus din aceasta cauza ca in vivo Z actioneaza numai intracellular in mediul acid al fagolisosomilor (pH<5.0) .
Date recente sugereaza insa ca principalul punct de atac al Z este reprezentat in leziunile tuberculoase de bacilli din straturile periferice acide ale inflamatiei cazeoase acute (extracelular) , fapt care ar explica eficacitatea maximala a Z in faza initiala a chimioterapiei de scurta durata. Actiunea Z este rapid bacteriostatica si lent bactericida.
Se sugereaza ca intracellular Z este transformata in amidazele bacilare in acid pirazonic care ar constitui forma activa medicamentului. Spectrul de activitate al Z se limiteaza la speciile complexului M. tuberculosis, cu exceptia M. bovis care este in mod obisnuit rezistent.
In tulpinile salbatice frecventa mutantilor rezistenti este ridicata (dupa unii autori pana la 10%) de unde riscul selectionarii lor rapide in conditii de monoterapie (100% dupa 6-8 saptamani) . Mecanismul ipotetic al Z rezistentei pare a fi incapacitatea celulor rezistente de a converti Z in acid pirazinoic.
Absorbtia medicamentului in tractusul gastro-intestinal este aproape completa cu varfuri de concentratie la 1-3 ore de la priza orala, atingand 33-66 mcg/mL. T50% al concentratiilor serice prezinta mari variatii interindividuale cu o medie de 6-9 ore. Medicamentul este intens metabolizat, principalul metabolit fiind acidul pirazonic (pirazin-carbonic) produs de hidroliza cu activitate antibacilara pastrata. Acidul pirazonic este ulterior hidrolizat in metabolite inactivi. Difuzeaza in concentratii active in LCR, saliva, bila e.t.c. .
Efectele adverse ale Z, desi ceva mai frecvente decat cele ale H si R sunt totusi compatibile cu administrarea sistematica a medicamentului in primele luni ale tratamentului.
Hepatotoxicitatea Z, evidenta la dozele inalte folosite in urma cu cateva decenii, este in prezent relativ rara. Hepatitele datorate medicamentului apar cu o frecventa de 1-1.5%, mai redusa decat cea atribuita R sau combinatiei HR. Adaugarea Z asociatiei HR nu pare a spori semnificativ frecventa hepatitelor medicamentoase. Eruptiile cutanate generalizate si persistente care impugn suspendarea temporara sau permanenta a medicamentului par a fi mai frecvente (3-4%) in cazul Z decat in cel al R (<0.5%) sau E (<0.2%) .
Ca efecte adverse minore, frecvente, dar solutionabile prin motivatie insistenta a bolnavilor si/sau medicatie simptomatica, trebuie mentionate:
* Congestia (roseate) tegumentara insotita de senzatia acuta de caldura si intepaturi, survenite la 2-6 ore de la priza, mai frecventa si mai intensa dupa dozele mari aplicate in terapia intermitenta (efect vasodilatator comun derivatilor acidului nicotinic) .
* Tulburari gastro-intestinale (gust neplacut in gura, greata, putand ajunge pana la varsaturi si repulsie fata de medicament) , motiv pentru care Z nu poate fi deseori suportata dincolo de primele 1-3 luni de tratament.
* Artralgii avand in parte ca substrat cresterea sub tratamentul Z a uricemiei.
Z se administreaza oral.
Etambutolul, compus de sinteza (etilendiamino-dibutanol) este activ in vitro asupra M. tuberculosis si cateva specii de microbacterii "atipice", cu concentratii minime inhibatorii de 1-2 mcg/mL. Efectul sau in vivo este predominant bacteriostatic. Mecanismul de actiune nu este complet elucidate, dar unele date experimentale arata ca medicamentul intervine in sinteza si stabilizarea ARN la nivelul functiei poliaminelor si cationilor bivalenti din celula.
In tulpinile salbatice incidenta mutantilor rezistenti la Etambutol este de 10 per ciclu reproductive. Mecanismul rezistentei nu este bine cunoscut.
Etambutolul se absoarbe din intestin, cu o biodisponibilitate de 77%. Dupa administrarea unei doze de 15-25 mg/kg realizeaza concentratii plasmatice maxime de 2-5 mcg/mL in 2-4 ore. Se leaga de proteinele plasmatice in proportie de circa de 20-30%. Timpul mediu de injumatatire plasmatica este de 3.1 ore. Este captat de tesuturi ajungand in plamani in concentratii de 5-9 ori mai mari decat in plasma. Actioneaza atat extra-cat si intracelular. In cazul folosirii caii orale este metabolizat in ficat in proportie de 20%. Aproximativ 50% din doza administrata se elimina nemodificata prin urina si 25% prin scaun.
Etambutolul este un medicament bine tolarat de majoritatea bolnavilor. Toxicitatea sa oculara (nevrite retrobulbare manifestate prin acuitate vizuala scazuta, scotoane centrale, discromatopsie si ingustarea campurilor vizuale periferice) este dependenta de doza (5% la 25 mg/kg si sub 1% la 15 mg/kg, iar in unele statistici sub 0.5%) si de regula reversibila prin intreruperea tratamentului.
Alte reactii adverse sunt rare: disconfort digestive (anorexie, greturi, varsaturi) , febra si eruptii cutanate alergice (sub 1%) , dureri articulare, leucopenie.
Se administreaza oral.
Streptomicina, aminoglicozid, produs de Streptomyces griseus. In vitro S actioneaza bacteriostatic la concentratii joase si bactericid la concentratii de 5-10 ori mai mari decat cele bacteriostatice. Concentratia minima inhibatoare in vitro este de 1-3 mcg/mL. In vivo concentratiile realizate sunt bactericide; pH-ul acid are effect inactivator (optimal 7.5-8) .
S actioneaza exclusiv extracelular (nu traverseaza membranele biologice) .
Mecanismul de actiune consta in legarea sa ireversibila de proteine-receptor din subunitatea 30 S a ribosomilor bacterieni, blocand formarea complexelor dintre ARN si aceste subunitati si, implicit, inhiband sinteza proteica.
Incidenta mutantilor S rezistenti la tulpinile salbatice este 10-8 per ciclu reproductiv. Mecanismul rezistentei pare a tine de modificarea mutationala a tintelor ribosomale, inactivarea enzimatica a medicamentului si impermeabilitatea celulei fata de acesta.
S nu se resoarbe din intestine si in consecinta trebuie administrate parenteral (intramuscular sau intravenos) . Injectata intramuscular in doza de 1 g realizeaza dupa 1-2 ore un varf de concentratie plasmatica de 10-20 mcg/mL. Se leaga de proteinele plasmatice in proportie de 48%. Timpul de injumatatire plasmatica este de 5.3 ore la adult, mai mare la sugari. Se distribuie in majoritatea lichidelor din organism, dar patrunde greu in lichidul cefalorahidian. Trece in circulatia fetala (50% din concentratia din sangele mamei) .
Se elimina in majoritate renal (75% in 24 ore) .
Efectele adverse majore ale S sunt datorate toxicitatii medicamentului pentru perechea a-VIII-a de nervi cranieni, manifestata prin tulburari vestibulare si auditive a caror frecventa devine semnificativa mai ales in administrarea zilnica prelungita peste 2 luni. Sindromul vestibular se manifesta initial prin semne de labirintita acuta (cefalee, greata, voma, ameteli, tulburari de echilibru, nistagmus) urmate dupa 1-2 saptamani de o faza labirintita cronica, cu ataxie. Tulburarile auditive sunt mai rare si se manifesta prin tinitus, perceptie redusa a frecventelor inalte si surditate partiala sau totala, uneori ireversibila.
Alte reactii neurologice ocazionale sunt paresteziile circumorale si in extremitati si tulburarile de vedere (scotoame) . S agraveaza simptomele bolnavilor cu miastenie grava.
S are un grad de nefrotoxicitate in special la persoanele varstnice.
Reactiile alergice (eruptii cutanate, febra) sunt relative frecvente (~5%) .
Etionamida (derivat al tioizonicotionamidei) si Protionamida (derivat al etionamidei) inhiba in vitro cresterea M. tuberculosis la concentratii de 0.3-3 mcg/mL pe medii lichide. Concentratiile bactericide sunt de 5-10 ori mai mari. Difuzeaza in intreg spatiul extravascular si actioneaza atat extra- cat si intravascular. Dupa o priza orala de tablete concentratia maxima este atinsa in 2 ore (3-6 la supozitoare) , nivelul ei depinzand de doza (1-3 mcg/mL pentru 0.25 g, 3-6 mcg/mL pentru 0.5 g si -8 mcg/mL pentru 1 g) . Dupa administrarea rectala concentratia serica este in medie 50% din cea obtinuta prin administrare orala. Timpul de administrare plasmatica este dupa priza oeala de 3 (1.5-5) ore.
Eliminarea ETM este dominant metabolica (prin transformare in metaboliti, in majoritatea inactivi, din urina nerecuperandu-se decat 1.25% (0.5-5%) substanta activa.
Mecanismul de actiune al ETM poate fi asemanator cu al H (inhibitia biosintezei acizilor micolici) .
Tulpinile salbatice contin o proportie ridicata de mutanti rezistenti (peste 1%) , dar mecanismul dobandirii rezistentei este de nerecunoscut.
Toleranta digestiva a medicamentului este mediocra (anorexie, gust metalic, greata, voma) fortand la 10-30% din bolnavi intreruperea tratamentului. Afecteaza toxic ficatul (cresterea enzimelor hepatice la 9% din cazuri si hepatita clinica la 1-2% din cazuri) . Uneori pot aparea: depresie psihica, convulsii, polinevrite, hipotensiune posturala, ginecomastie, eruptii cutanate alergice.
Cicloserina (CS) este un antibiotic cu spectru bacterian larg, produs de Streptomyces orchidaceus, care in vitro actioneaza bacteriostatic (CML: 10-20 mcg/mL pe mediile de ou) si bactericid la concentratii cu putin superioare celor bacteriostatice.
CS actioneaza inhiband competitiv enzimele ce catalizeaza sinteza unor componente esentiale ale peretelui bacterian (D-alanil - D-alanina) ceea ce duce la moartea si liza celului.
Rata mutatiilor generatoare de CS-rezistenta este ridicata (10-3) , iar sediul mutatiei pare a fi in genele care controleaza enzima D-alanil - D-alanilsintetaza.
Cicloserina se absoarbe repede dupa administrare orala si se distribuie larg in organism, inclusiv in mediul intracelular. Nu se leaga proteinele serice. 3-35% din doza se pierde prin metabolizare, principala cale de eliminare fiind cea renala. Dupa priza orala, se realizeaza dupa 3-4 ore varfuri de concentratie plasmatica de 4-15 mcg/mL (in functie de doza) . In cursul administrarii fractionate (4*0.25) se pot atinge niveluri plasmatice de 15-25 mcg/mL. Timpul de injumatatire este de 10 (8-12) ore.
Reactiile adverse toxice sunt de ordin neuro-psihic: cefalee, iritabilitate nervoasa, anomalii de comportament, convulsii, psihoze si agravarea tulburarilor psihice preexistente. Incidenta psihozelor este ridicata (circa 10%) motiv pentru care monitorizarea atenta a tolerantei CS e obligatorie.
Kanamicina, antibiotic aminoglicozidic, similar ca activitate antibacteriana, proprietati farmacologice, mecanism de actiune si reactii adverse Streptomicinei, este folosit ca medicament antituberculos "de linia a doua". Mai putin activa in vitro decat S, Kanamicina poate prezenta dezavantajul rezistentei incrucisate a M. tuberculosis cu S-AK-VM- si CM-rezistenta, ceea ce indica testarea de rutina a chimiorezistentei la cazurile de retratament
Capreomicina, antibiotic peptidic ciclic produs de Streptomyces capreolus are insusiri bacteriene si farmacologice care o apropie de grupul aminoglicozidelor (Streptomicina, Kanamicina, Amikacina) . Folosita pe scara relativ restransa (la noi in tara deloc) , utilitatea sa rezida in faptul ca dezvoltarea Cm-rezistentei este la microbacterii independenta (neincrucisata) fata de cea la aminoglicozide.
Viomicina, antibiotic cu structura chimica si proprietati farmacologice asemanatoare cu cele ale Capreomicinei a avut si are o arie de folosire restransa datorita activitatii antibacteriene minore si efectele adverse frecvente.
Acidul paraamino-salicilic (PAS) , medicament esential in perioada chimioterapiei clasice, dar practic eliminat prin aparitia Etambutolului, este readus in actualitate in unele tari (ex.: S.U.A. ) datorita proliferarii polichimiorezistentelor in special la bolnavii imunodeprimati. Medicamentul are ca unic avantaj capacitatea de a preveni rezistenta secundara la cele mai active, avantaj contrabalansat insa de activitatea antibacteriana minora (exclusiv bacteriostatica) si de frecventa ridicata a fenomenelor de intoleranta, in special digestiva, pe care le determina.
Tiacetazona (tiosemicarbazona) , medicament de sinteza larg folosit, ca partener al H, in tarile cu resurse limitate din Africa si Asia. Este pe cale de a fi abandonat datorita frecventei reactiilor adverse (greata, varsaturi, diaree, eruptii cutanate, eritodermie s.a. ) .Reactiile sunt foarte frecvente si intense la bolnavii cu HIN/SIDA.
Medicamente in curs de experimentare: recent introduse in chimioterapia tuberculozei, fluorochinolonele (ofloxacina, ciprofloxacina, pefloxacina, sparfloxacina si levofloxacina) sunt un grup de medicamente active in vitro si in vivo asupra unui spectru larg de bacterii Gram-pozitive si negative, micoplasme, chlamidii si M. tuberculosis. Actioneaza bacterial extra-si intracelular inhiband ADN-giraza microbacteriana. Concentratia minima inhibatorie in vitro pentru M. tuberculosis este de 0.5-1.0 mcg/mL (ciprofloxacina) , iar concentratia plasmatica maxima, atinsa dupa 1-2 ore de la administrare, se ridica la 2-3 mcg/mL. Activitatea in vivo a acestui grup de medicamente a fost de asemenea demonstrata (pe modelul tuberculozei murine) . Experienta utilizarii lor in tratamentul tuberculozei este limitata, dar cresterea freceventei cazurilor eliminatoare de germeni polirezistenti a stimulat cercetarile clinice in acest domeniu, multe din ele fiind inca nefinalizate. S-a subliniat ca intre chinolone exista rezistenta incrucisata si ca in cursul retratamentelor riscul rezistentei dobandite este relativ ridicat.
Dintre rifamicinele noi, Rifabutina, mai activa in vitro decat Rifampicina, mai bine tolerata, pare a oferi doar un avantaj marginal, limitat la cazurile cu R-sensibili (rifamicinele prezinta rezistenta incrucisata) . Rifapentina este o noua Rifampicina, cu insusiri farmacocinetice care permit administrarea sa unisaptamanala. Experimentarea clinica a medicamentului este in curs.
Clofazimina, derivat de iminofenazina, utilizat in tratamentul infectiilor cu M. leprae si M. avium este un alt medicament a carui activitate in tuberculoza umana este in curs de studiu si a carui pozitie in terapie nu este inca definita.
Amikacina, aminoglicozid cu structura similara cu a Kanamicinei si cu acelasi spectru de efecte adverse, dar cu cost mult mai ridicat, prezentand un interes limitat in clinica, rezistenta incrucisata la K si la AK a M. tuberculosis fiind constanta.
Doze, cai si ritm de administrare
Calea uzuala de administrarea este cea orala. Exceptie fac numai aminoglicozidele (S, KM, AK) si antibioticele peptidice (CM, VM) care nu pot fi administrate decat parental (im sau iv). Absorbtia digestiva a R este redusa sau intarziata, daca medicamentul este ingerat odata cu alimentele, de unde indicatia administrarii lor pe stomacul gol. H poate fi administrata si parental (im, iv sau intrarahidian) . Recent au aparut si pentru R preparate comerciale administrabile iv (substanta liofilizata + solvent) .
Referitor la ritmul administrarii, durata prelungita a efectului postantibiotic al medicamentelor antituberculoase a permis intr-o prima etapa trecerea de la clasica fractionare a dozei zilnice in mai multe prize, la administrarea lor in priza zilnica unica, iar ulterior la tratamentul intermitent bi-sau trisaptamanal.
In prezent, medicamentele antituberculoase ce alcatuiesc un regim se administreaza in priza unica, de regula matinala, pe stomacul gol (la 1.5-2 ore dupa micul dejun si minimum 1.5 ore inaintea mesei urmatoare) . Administrarea sincrona a medicamentelor este necesara pentru a favoriza efectul antibacterian maximal la nivelul leziunilor. S se injecteaza intramuscular imediar, inainte sau dupa priza orala.
Baze experimentale ale chimioterapiei
In tuberculoza, particularitatile agentului patogen si ale relatiilor gazda-parazit imprima chimioterapiei unele trasaturi care o disting de chimioterapia altor infectii. Dintre acestea pe primul plan se afla: - necesitatea asocierii sistematice a medicamentelor
- posibilitatea administrarii lor intermitente, si
- durata mare a tratamentului.
Asocierea medicamentelor
In populatiile salbatice de M. tuberculosis (niciodata expuse medicamentelor antituberculoase) celulele chimiorezistente sunt rare sau absente. Ele apar prin mutatii cromozomiale produse in cursul fiecarui ciclu reproductiv, fiind spontane(nu pot fi induse de contactul cu medicamente specifice) , generatoare de mutanti rezistenti cu o incidenta lor variind la fiecare diviziune in limite largi de la un medicament la altul: Rifampicina 10-10, Isoniazida 10-8-10-9, Streptomicina 10-8, Etambutol 10-7. Asocierea sistematica a medicamentelor in chimioterapia tuberculozei, asociere care extinde chimiosensibilitatea populatiilor bacilare tratate la cvasitotalitatea celulelor bacteriene care o alcatuiesc. Prin contrast, monoterapia aplicata leziunilor care gazduiesc populatii bacilare numeroase (ex.: caverna tuberculoasa) nu poate impiedica selectionarea nucleului de mutanti rezistenti acumulat in succesiunea replicarilor.
Rezistenta tulpinilor bacilare izolate la bolnavi este in mod obisnuit etichetata drept secundara (dobandita) daca bolnavii au mai fost tratati in trecut cu medicamente antituberculoase-fie tuberculoza activa, fie pentru infectii nespecifice (cu R, S, CPX e.t.c., medicamente cu spectru antibacterian larg) . Chimioprofilaxia cu H (sau HE) aplicandu-se numai formelor inactive de tuberculoza comporta un risc de dobandire a rezistentei practice neglijabil astfel incat bolnavii din aceasta categorie pot fi de asemenea abordati terapeutic drept cazuri noi. Rezistenta primara este definite prin prezenta rezistentei la bolnavii noi inca netratati. Astfel s-a introdus notiunea de resistenta initiala definita prin prezenta rezistentei la bolnavii noi, inainte de instituirea tratamentului. Mecanismul rezistentei primare este contaminarea (primoinfectie sau suprainfectie) de la un eliminator de bacili secundar-rezistenti. Momentul contaminarii, greu de stabilit de regula, poate fi recent (ex. : primoinfectiile ftioziogene ale adultului) dar si indepartat in timp (ex. : reactivari tardive dupa primoinfectii oculte) .
Administrarea interminenta a medicamentelor antituberculoase constituie ununicat in chimioterapia infectiilor, aceste medicamente fiind, cu foarte rare exceptii, singurele care se pot administra in prize tri- sau bihebdomadare fara pierderea eficacitatii terapeutice.
La baza tratamentului intermitent se afla "efectul post-antibiotic" (post-efect antibiotic, faza de recuperare, bacteriopauza, faza post-activa) . EPA consta in faptul ca dupa ce concentratia medicamentului in mediul de cultura (in vitro) sau in sange si leziuni (in vivo) a scazut la nivelurile subinhibitorii, germenii nu-si reiau multiplicarea decat cu o intarziere de ore (bacterii comune) sau zile (microbacterii) . Pe durata EPA sistarea replicarii germenilor reduce pana la anulare efectul repetarii prizelor de medicament, astfel incat priza urmatoare poate fi amanata pana cand acestia isi reiau cresterea redevenind astfel vulnerabili.
EPA al medicamentelor antituberculoase a format obiectul a numeroase cercetari experimentale in vitro si in vivo majoritatea publicate intre 1960 si 1980. In paralel s-au interprins o serie de experimente clinice controlate care au inclus si unele privind chimioterapia de scurta durata. Concluziile la care s-a ajuns pot fi astfel sintetizate:
* eficacitatea tratamentului intermitent este echivalenta cu cea a tramtamentului zilnic cu rezultate immediate (negativarea culturilor) si la distanta (recaderi) ;
* administrarea poate fi ab initio intermitenta sau succedand unei faze initiale de tratament zilnic;
ritmul optimal al administrarii este bisaptamanal (2/7) sau trisaptamanal (3/7) ;
dozele per priza de tratament trebuie marite in functie de intervalul de administrare adoptat ;
* tratamentul intermitent prezinta avantajul de a putea fi strict supravegheat in faza ambulatorie si de a fi mai ieftin.
In prezent chimioterapia intermitenta a tuberculozei validata de forurile internationale de profil (OMS si UICTMR) este larg aplicata in numeroase din tarile globului.
Durata tratamentului este in chimioterapia tuberculozei mult mai mare decat in cea a infectiilor bacteriene comune, fapt explicat prin:
* ritmul lent al replicarii bacililor tuberculozei. Intervalul intre diviziunile celulare se multiplica exponential (timpul de generatie) este in vitro de 15-20 ore pentru M. tuberculosis si numai 15-35 minute penttu bacteriile comune (stafilococi, pneumococi, E. coli e.t.c.) . Rezulta ca numarul celulelor care devin vulnerabile fata de actiunea medicamentelor este de cateva zeci de ori mai mare in cazul florei "nespecificate" decat in cel al bacililor tuberculosi, rezultand astfel ca eliminarea populatiei bacteriene aflate in replicare activa este mult mai active intr-o infectie "banala" (zile) decat in tuberculoza (luni) .
* existenta in leziunile tuberculoase a unei fractiuni de germeni cu replicare mult mai incetinita sau stagnanta in mare parte "protejati" de mediul lezional avascular al leziunilor cazeoase si/sau de sediul lor intracelular, a caror eliminare nu este posibila fara a se recurge la medicamente "sterilizante" si a se prelungi considerabil durata tratamentului.
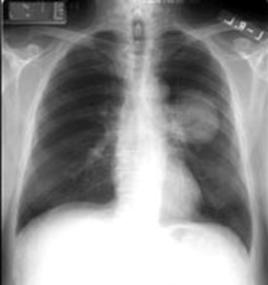
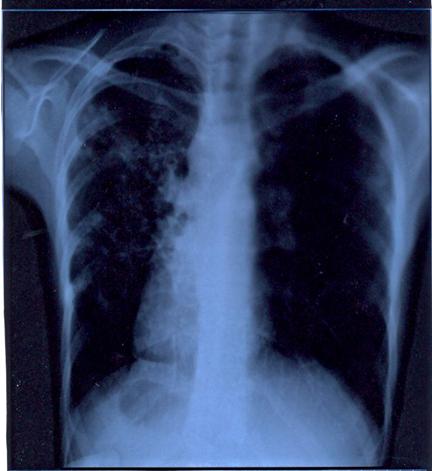
Conduita terapeutica
Medicamentele antituberculoase se asociaza in practica sub forma de regimuri astfel alcatuite incat:
* sa anuleze riscul aparitiei chimiorezistentei si esecului terapeutica consecutiv;
* sa asigure o vindecare durabila reducand recaderile la proportii neglijabile;
* sa obtina rezultatul terapeutic in cel mai scurt timp posibil.
Urmarind obiectivele mentionate majoritatea regimurilor clasice si moderne sunt bifazice cu o "faza initiala intensiva" (faza de atac) , urmata de o "faza de continuare" , care finalizeaza rezultatul terapeutic.
In faza initiala scopul major al terapiei este eliminarea masei de germeni in majoritate extracelulari (liberi) care prolifereaza rapid si continuu in leziunile necrotic-cazeoase excavate. In aceasta faza populatia bacilara este foarte numeroasa (in caverne107-109) , iar vunerabilitatea lor fata de actiunea bactericida a medicamentelor, maximala. Ambele conditii exacerbeaza, in cazul tratamentelor eronate, riscul esecului terapeutic prin chimiorezistenta. Rezulta ca in aceasta faza este obliatorie folosirea celor mai puternice bactericide (H si R la cazurile noi) , suplimentate cu inca 1-2 medicamente cu rol auxiliar de parteneri destinati sa intareasca protectia fata de chimiorezistenta si/sau sa intensifice actiunea celor majore (Z, S, E) . Incheierea fazei initiale este marcata de reducerea la proportii minimale a populatiei bacilare (negativarea culturilor) ceea ce permite trecerea la faza de continuare.
In faza de continuare paucibacilaritatea leziunilor reduce drastic riscul chimiorezistentei, dar populatia bacilara reziduala are un potential replicativ minimal sau nul. In aceste conditii folosirea asociatiilor duble este suficienta, dar prezenta medicamentelor cu efect sterilizant este de importanta capitala. Pot fi astfel citate asociatiile H+PAS si H+T in chimioterapia clasica si HR in chimioterapia moderna. Faza de continuare depaseste de regula ca durata pe cea a fazei initiale.
Notarea abreviata a regimurilor
Conventional s-a adoptat si se folosesc curent in litaratura de specialitate notarea regimurilor prin formule similare celor algebrice, formate din cifre si simboluri. Pentru fiecare faza a regimului se indica, prin abreviatiile uzuale, asociatia de medicamente precedata de o cifra reprezentand durata (luni) administrarii si succedata de simbolul regimului de administrare.
De exemplu: 2HRSZ/4RH2 indica un regim care in primele doua luni asociaza H, R, S, Z in tratament zilnic (absenta simbolului final semnifica administrarea zilnica) , iar in urmatoarele 4 luni HR in administrare intermitenta bisaptamanala.
Standardizarea regimurilor
Regimurile standardizate sunt regimuri selectionate prin experimente clinice controlate, experimente a caror metodologie confera rezultatelor un grad inalt de fiabilitate. Aceste regimuri se caracterizeaza prin:
* eficacitatea maximala pe termen scurt si lung;
codificare precisa a fazelor ca asociatii, doze, durata si ritm de administrare;
simplificare si rationalizare prin eliminarea erorilor de "supratratament" (medicamente inutile, supradozaj, durata excesiva) sau de "subtratament" (asociatii inacdevate, sudozaj s.a. ) .
Standardizarea regimurilor a creat posibilitatea cooperarii largi a nespecialistilor din reteaua de asistenta primara, a cadrelor sanitara cu pregatire medie si chiar a voluntarilor din organizatiile societatii civile la aplicarea generalizata a chimioterapiei tuberculozei, conditie necesara pentru valorificarea acesteia ca element central al programelor netionale antituberculoase.
Indicatii diferentiale
Regimurile standard indicate la cazurile de tuberculoza sunt diferite in functie de:
a) antecedentele terapeutice;
b) status-ul bacteriologic preterapeutic, si
c) gravitatea radioclinica a bolii.
Aceste indicatii au dus la sintetizari ale OMS si UICTMR in anul 1994 prin definirea urmatoarelor categorii de cazuri cu indicatii diferentiate de tratament:
I. Cazuri noi de tuberculoza pulmonara cu sputa pozitiva la frotiul direct si formele grave de boala indiferent de localizarea lor (meningite, miliare, pericardite exsudative, pleurezii masive, forme pulmonare de tuberculoza acut-extensive chiar fara confirmare bacteriologic, localizari genito-urinare, intestinale e.t.c.) .
II. Recaderi si esecuri, cu frotiu pozitiv, ale tratamentului initial. Recaderea presupune un tratament incheiat, bolnavul fiind considerat vindecat (pana la repozitivare) . Esecul este definit prin persistenta pozitivarii sputei la 5 luni sau mai mult de la inceperea primului tratament sau prin frotiuri pozitive la bolnavii care au intrerupt prematur (dupa 1-5 luni) primul tratament. In ambele situatii insuccesul terapeutic se inregistreaza inainte de indeplinirea conditiilor starii de vindecare (negativare la examene repetate) .
III.Tuberzuloze pulmonare frotiu-negative cu leziuni parenchimatoase limitate si tuberculoase extrapulmonare comune (neincluse in categoria I. ) . Tuberculozele extrapulmonare sunt fie confirmate biologic si/sau bacteriologic, fie neconfirmate dar evidente prin contextul datelor clinice si paraclinice. In ambele situatii decizia medicului de a aplica un tratament antituberculos complet constituie o componenta obligatorie a diagnosticului.
IV. Cazurile cronicizate de tuberculoza definite prin persistenta pozitivarii sputei dupa incheierea unui retratament strict supravegheat.
In practica se pot intalni relativ rar si cazuri frotiu-negative sau tuberculoze extrapulmonare (categoria III. ) reprezentand caderi, esecuri sau cronicizari. Aceste cazuri vor fi asimilate celor pozitive in stabilirea conduitei de retratament.
Se poate observa ca succesiunea cazurilor de mai sus este in acelasi timp o scara de proritati epidemiologice si clinice ale tratamentului (prioritate maximala la categoriile I. si II. , medie la III. si redusa la IV.) .
Regimuri standard recomnandate
In majoritatea tarilor s-a generalizat ca tratament intitial al tuberculozei aplicarea regimurilor de chimioterapie de scurta durata, regimuri cu potential curativ apropiat de 100% care fac posibila vindecarea majoritatii cazurilor in 6 luni (cu variatii intre 4 si 8 luni in functie de profilul lor) .
Insuccesele primului retratament (recaderi si esecuri) au drept cauza majora erorile terapeutice (tratament incorect si/sau incomplet) .
Primul retratament corect si complet aplicat ofera inca mari sanse de recuperare a bolnavului. Este motivul pentru care in asemenea cazuri se recomanda o rigoare sporita in aplicarea tratamentului si stricta lui supraveghere cel putin in primele 3 luni, dar preferabil pe toata durata lui. Avand in vedere riscul unei chimiorezistente dobandite in cursul primului tratament, o antibiograma e intotdeauna indicata. Daca ea arata pastrarea chimiosensibilitatii germenilor si daca raspunsul lor la tratament e favorabil (negativarea microscopica in primele 3 luni) , se trece la formula uzuala de continuare (3HR) . Daca insa antibiograma semnaleaza rezistenta la H sau la R, formula recomandata pentru faza de continuare este 5HRE (sau 5HRE3) .
Insuccesul primului retratament, de regula asociat cu rezistente multiple, in special la H si R ( "multirezistenta" ) reprezinta pentru foarte multi bolnavi inceputul cronicizarii. In asemenea situatii individualizarea tratamentului, cu includerea medicamentelor de rezerva nu permite recuperarea decat la cel mult jumatate din cazuri (in practica mai putin) .
Regimuri standard de scurta durata adoptate in Romania
(1997-2000)
|
Regim |
Indicatii |
|
I. 2 HRSZ/4 HR |
* bolnavii cu sputa pozitiva la frotiul direct * bolnavi cu sputa negativa la frotiul direct dar prezentand: - aspect cavitar patent pe documentele radiologice - opacitati extinse uni- sau bilaterale (tip pneumonic sau braonhopneumonic) - tablou radioclinic de tuberculoza miliara. |
|
II. 2 RHZ/2 RH |
bolnavii cu sputa negativa la frotiul direct, cu leziuni necavitare, limitate ca extindere si fara probleme de prognostic vital. |
Dozajul medicamentelor esentiale
(regim I, adulti)
|
Greutatea pre-terapeutica |
Faza initiala (2 luni, 7/7) |
Faza de continuare (4 luni, 3/7) |
|||||
|
Kg <33 33-50 >50 |
H |
R |
Z |
E sau |
S |
H |
R |
|
(100 mg) 2 cp 3 cp 3 cp |
(150 mg) 2 cp 3 cp 4 cp |
(500 mg) 2 cp 3 cp 4 cp |
(400 mg) 2 cp 2 cp 3 cp |
(1 g) 0.5 mg 0.75 g 10 g i.m. |
(100 mg) 5 cp 6 cp 7 cp |
(150 mg) 2 cp 3 cp 4 cp |
|
Dozajul medicamentelor esentiale
(regim II, adulti)
|
Greutatea pre-terapeutica |
Faza initiala (2 luni, 7/7) |
Faza de continuare (4 luni, 3/7) |
|||
|
Kg <33 33-50 >50 |
H |
R |
Z |
H |
R |
|
(100 mg) 2 cp 3 cp 3 cp |
(150 mg) 2 cp 3 cp 4 cp |
(500 mg) 2 cp 3 cp 4 cp |
(100 mg) 5 cp 6 cp 7 cp |
(150 mg) 2 cp 3 cp 4 cp |
|
Este recomandabil ca structura si durata regimurilor sa fie riguros respectate tinandu-se seama de faptul ca in domeniul chimioterapiei de scurta durata rezultatul terapeutic optimal nu poate fi obtinut daca nu sunt indeplinite cateva conditii esentiale, si anume:
* tratamentul sa insumeze 6 sau, respectiv, 4 luni de administrare efectiva si continua;
* H si R sa fie administrate pe toata durata tratamentului;
* Z sa fie prezenta in regim in primele 2-3 luni.
In practica apar insa destul de frecvent situatii care impun modificari de conduita terapeutica.
Modificari ale regimurilor standard de chimioterapie initiala
a) Modificarea structurii regimului prin eliminarea temporara sau definitiva a unor medicamente si inlocuirea lor cu altele poate fi impusa de:
* reactiile adverse;
* carentele de aprovizionare;
* chimiorezistenta primara.
Aceste modificari pot fi in parte evitate, nerenuntand decat la medicamentele care produc manifestari de intoleranta persistente si/sau severe, nu insa si la cele a caror administrare da nestere la simple stari de disconfort, corectabile prin medicatie simptomatica si/sau acceptate (suportate) de bolnavul insistent motivat. De asemenea lipsa unor medicamente poate fi prevenita prin masurile in vigoare privind planificarea, procurarea si distributia lor. Cat priveste rezistenta primara, in absenta unui sistem de control de calitate al activitatii laboratoarelor specializate, rezultatele eronate, mai ales in sens de falsa rezistenta, pot conduce la grave erori de conduita terapeutica. In plus in cazul particular al rezistentelor primare, stabilite prin antibiograme fiabile, experienta chimioterapiei de scurta durata a aratat ca modificarea structurii regimului nu este necesara decat in cazul HR-rezistentei.
Daca totusi modificarea structurii regimului nu poate fi evitata se va avea in vedere ca:
* majoritatea modificarilor impun prelungirea tratamentului dincolo de limitele chimioterapiei de scurta durata;
* inlocuirea unui medicament cu altul se va face selectiv tinand seama de identitatea celui inlocuit (major sau auxiliar) .
Rezistenta primara la HR (multirezistenta) confirmata prin retestare intr-un laborator de referinta, reclama un tratament individualizat cu medicamente din grupul celor de rezerva. O conduita similara ar trebui adoptata in cazurile rare cand ambele medicamente majore devin inutilizabile din alte cauze (efecte adverse sau aprovizionare defectuoasa) .
b) Prelungirea tratamentului, modificat sau nu ca structura a regimurilor, va trebui luat in considerare si in urmatoarele situatii frecvent generatoare de insuccese terapeutice:
* tratamentul neregulat cu intreruperi mai mari de 2-4 saptamani;
* persistenta uneia sau mai multor cavitati patente sau aparent deterjate, imaginea radiologica in luna a-V-a de tratament;
* coexistenta unor stari morbide generatoare de imunodepresie (infectie HIV, boli care reclama corticoterapie prelungita, insuficiente organice cronice s.a. ) ;
* negativare intarziata a sputei (culturi inca pozitive la 2 luni de la inceperea tratamentului) ;
* coexistenta cu diabet, silicoza, stomac rezecat, boli psihice sau alcoolism.
In asemenea situatii fixarea conduitei terapeutice revine medicului curant care facand bilantul tratamentului si cunoscand particularitatile fiecarui caz poate adopta decizia cea mai adecvata.
c) Modificarea datelor, in sensul reducerii lor (nu insa la niveluri subactive) , va trebui luata in considerare la unele cazuri inca de la inceputul tratamentului daca preexista conditii favorizante ale reactiilor adverse (varstnici sau persoane cu tare hepatice, renale, metabolice sau nervoase) ori pe parcursul tratamentului daca apar manifestari de intoleranta.
Conduita tratamentului in insuccesele primului tratament
Insuccesele intraterapeutice, insotite invariabil de chimiorezistenta secundara sunt relativ rare si in conditii operationale greu de identificat (antibiograma initiala absenta sau neconcludenta, monitorizare bavteriologica deficitara s.a. ) . Mai frecvente sunt recaderile precoce aparute la 2-18 luni, majoritatea in lunile 3-6 de la oprirea tratamentului.
Esecurile (failures) reprezinta persistenta pozitivitatii sputei (sub tratament sau sub abandonul prematur al acestuia) , iar recaderile, repozitivarile survenite dupa incheierea prin vindecare a unui tratament efectiv aplicat.
Esecurile si recaderile, dupa tratamentul initial, raman in sfera de aplicatie a regimurilor standardizate numai in masura in care nu se insotesc de chimiorezistenta secundara.
Primul retratament constituie un moment decisiv in evolutia bolnavilor de tuberculoza reprezentand de regula "ultimul tren" inainte de cronicizare si irecuperabilitate. Dat fiind ca la acesti bolnavi tratamantele esuate se soldeaza de regula cu consecinte ireversibile si ca ei apartin in majoritate categoriei "delicventilor" chimioterapiei (defaulters) , tratamentul trebuie administrat in conditii de stricta supraveghere (tratament direct observat) si monitorizat riguros pe intreaga durata a sa.
Tratamentul cazurilor cronicizate
Daca la incheierea primului retratament bolnavul este inca bacilifer, el este considerat drept caz cronic, reprezentand o "prioritate redusa" (low priotiry) a chimioterapiei (OMS, 1991) . Se sugereaza existenta a doua tipuri de cronicizari: prin chimiorezistenta (tratamente anterioare incorecte) si non-aderenta la tratament (tratamente anterioare corecte, dar repetat abandonate prematur) . Ambele grupe sunt alcatuite in majoritate de bolnavi necooperanti, la care din cauze variate aplicarea tratamentului intampina mari dificultati, uneori insurmontabile.
Daca la a doua grupa conduita terapeutica indicata este in principiu aceeasi ca si in cazul primului retratament, la prima, programul terapeutic, care include utilizarea medicamentelot de rezerva si in curs de experimentare, ridica probleme dificile de toleranta si cost. Indiferent de grupa in cauze spitalizarea prelungita si administrarea strict supravegheata a intregului tratament sunt obligatorii. Chiar in aceste conditii rezultatele terapeutice raman modeste.
Desi prin definitie, multiple si polimorfe, regimurile indicate la bolnavii cronici eliminatori de germeni chimiorezistenti trebuie alcatuite in acord cu regulile generale ale chimioterapiei tuberculozei. Sub acest aspect nu pot fi formulate decat cateva indicatii cu caracter orientativ.
* medicamentele active (esentiale si de rezerva) vor fi identificate prin antibiograme preterapeutice fiabile. In absenta antibiogramei se va recurge preferential la medicamentele inca neadministrate bolnavului.
* se vor asocia sistematic cel putin 2, preferabil 3 sau mai multe medicamente active (sau probabil active) , valorificand si eventualele sensibilitati pastrate in cele de uz curent (H, R, S, Z, E) .
* in asociatia alcatuita se va da prioritate medicamentelor cu efect bactericid intra- si extracelular (H, R, CPX, ETM, CS) asociate intre ele si cu medicamente cu rol auxiliar (KM, VM, CP, AK, E, PAS) .
* daca in regim se includ medicamente de tip aminoglicozidic/peptidic (S, KM, VM, CP, AK) se va verifica prin antibiograma daca nu exista rezistente incrucisate dobandite prin tratamente anterioare cu medicamentele din acest grup. In mod obisnuit riscul in cauza este mai mic daca medicamentele sunt administrate in ordinea: S, SP, K, VM.
* in structura regimului se va evita asocierea medicamentelor cu efecte toxice similare (ex: 2 aminoglicozide/peptide, ETM cu PAS e.t.c.) .
* in privinta ritmului administrarii medicametelor de rezerva, experienta tratamentului intermitent fiind limitata si nonconcludenta, tratamentul zilnic este de regula preferat. Exceptie fac aminoglicozidele si peptidele pentru care adminstrarea intermitenta (3/7 sau 2/7) pare a fi mai avantajoasa (afect bactericid pastrat si efecte toxice mai reduse) .
* exigentele terapeutice mai inainte enumerate si mai ales profilul bolnavilor din aceasta categorie, in majoritate noncooperanti, impun specializari prelungite si administrarea strict supravegheata a tratamentului pe toata durata lui.
Daca se reuseste controlul bacteriologic al bolii (negativarea in culturi sau cel putin microscopica) si daca particularitatile cazului o permit se va recurge fara ezitare la solutia tratamentelor active, medicale (ex. : pneumotorax terapeutic) sau chirurgicale (colapsoterapie sau exereza) , atitudine pe deplin justificata de imposibilitatea practica de a prelungi la majoritatea cazurilor chimioterapia (ca metoda autonoma) pana la vindecare (12-18 luni) . Interventiile chirurgicale vor fi facute "sub acoperire" chimioterapeutica , pre- , trans-, si postoperatorie.
Monitorizarea si evaluarea raspunsului terapeutic
Monitorizare bacteriologica
In tuberculoza pulmonara monitorizarea bacteriologica a tratamentului este esentiala, atat pentru asigurarea unei conduite terapeutice corecte la cazul individual, cat si pentru evaluarea si optimizarea programelor de chimioterapie pe plan comunitar.
In Romania s-a adoptat la aceasta categorie de cazuri algoritmul de investigatie din tabelul de mai jos. Succesiunea controaleleor prevazute reprezinta tot atatea filtre care, pe parcursul tratamentului, permit suspectarea si identificarea cazurilor de insucces terapeutic si separarea lor de cele cu raspuns favorabil. La ultimele, repetarea ulterioara a examenelor evalueaza durabilitatea negativarii sputei.
In cazul retratamentelor se aplica acelasi algoritm de investigatie bacteriologica, dar antibiograma capata un rol central in oritentarea conduitei terapeutice.
Schema investigatiei bacteriologice in tuberculoza pulmonara
|
Categorii de bolnavi |
Periodicitatea controlului |
Direct |
Culturi |
|
- suspecti (simptomatici RF) - (re) tratament (grupa IA, IB sau IC) |
control initial |
3-6 produse |
3 produse |
|
- bolnavi noi sau readmisi in grupa IA - retratament (grupa IB, IC) |
la 2.5 si 10 luni de la inceperea tratamentului precum si la sfarsitul acestuia |
2 produse |
2 produse |
|
bolnavii din grupa a-II-a |
semestrial |
2 produse |
2 produse |
Monitorizare radiologica
Monitorizarea radiologica are la cazurile confirmate bacteriologic o importanta subsidiara, cu conditia urmarii corecte a evolutiei bacteriologice. De regula, este suficienta o radiografie preterapeutica si inca una la incheierea tratamentului, prima pentru a stabili regimul de chimioterapie indicat, iar a doua pentru a evalua evolutia radiologica si a selectiona cazurilor cu indicatie de prelungire a tratamentului. Practica repetarii, uneori pana la abuz, e examenelor radiologice, considerate ca putand inlocui examenele bacteriologice, expune la grave erori terapeutice (tratamente inadecvate si inexact evaluate, cu mare risc de multiplicare a insucceselor terapeutice) .
Situatia este insa diferita la cazurile neconfirmate bacteriologic, sau histopatologic, inclusiv majoritatea tuberculozelor infantile si a tuberculozelor extrapulmonare. La aceasta categorie de bolnavi singurele criterii ale eficacitatii tratamentului sunt de regula cele indirecte (evolutia clinica si datele paraclinice nebacteriologice, specifice fiecarei localizari) . La astfel de cazuri investigatiile imagistice, printre care cele radiologice se afla pe primul plan, au deseori o importanta majora (ex. : tuberculoza pulmonara necaonfirmata bacteiologic, tuberculoza osteoarticulara, tuberculoza renala s.a.) . Indicarea aplicarii lor este de competenta specialistilor de organ.
Evaluarea rezultatului chimioterapiei
In cazurile noi si readmise in evidenta (grupa I-A dispensariala) cu tuberculoza pulmonara confirmata bacteriologic succesul terapeutic are drept principal criteriu negativarea sputei in culturi in primele 1-3 luni si pastrarea negativitatii la controalele ulterioare, in conditiile unui tratament corect si complet aplicat. In aceasta situatie bolnavul este considerat practic vindecat, dar pentru a surprinde eventualele recaderi precoce el este trecut in grupa a-II-a dispensariala, grupa "de supraveghere" si controlat bacteriologic in ritm semestr ial inca un an. In cazul in care negativarea in culturi se dovedeste durabila (culturi permanent negative) , bolnavul este scos din evidenta si este considerat vindecat. El nu va reveni in evidenta drept caz "readmis" decat in caz de recadere (recidiva) demonstrate bacteriologic (repozitivare) si/sau radiochimic (context evocator al tuberculozei reactivate) .
Insuccesul tratamentului aplicat acestor cazuri are drept criteriu persistenta pozitivarii sputei dupa luna a-V-a de la inceperea tratamentului sau repozitivarea in cursul perioadei de supraveghere (recadere precoce) . La bolnavii din aceasta categorie, in majoritate "delicventi" ai chimioterapiei (prin abandon prematur al medicatiei sau prin tratamente anarhice) , riscul cronicizarii este foarte amenintator, dar in acelasi timp sansa recuperarii prin retratament corect este insa pastrata, motiv pentru care acesti bolnavi sunt inclusi intr-o grupa dispensariala distincta (I-B) care constituie, imediat dupa cazurile noi, o prioritate in tratamentul tuberculozei.
Succesul sau insuccesul tratamentului la aceasta categorie de cazuri (primul retratament) se evalueaza dupa aceleasi criterii ca in cazul tratamentului cazurilor noi sau readmise. Bolnavii care au ratat sansa vindecarii dupa esecul therapeutic, imediat sau la distanta, al primului retratament, ramanand eliminatori de bacili tuberculosi sunt considerati drept cazuri cronicizate, in mare proportie chimiorezistente si/sau cu grave probleme de aderenta la tratament. Acesti bolnavi sunt trecuti in grupa dispensariala I-C, cu sanse reduse de recuperare (prioritate joasa in alocarea resurselor) .
Efecte adverse (monitorizare si conduita terapeutica)
Reactiile adverse se intalnesc relativ frecventin chimioterapia de scurta durata a tuberculozei, dar mare parte din ele, aparute mai ales in primele saptamani de tratament, sunt tranzitorii sau pot fi controlate prin medicatie simptomatica si instruirea bolnavului, cu sau fara intreruperi de scurta durata a administrarii. Aceste reactii minore ridica frecventa globala a reactiilor adverse la peste 25% (in unele statistici peste 50%) . Mult mai rare sunt reactiile adverse majore care constrang la eliminarea unor medicamente si la modificarea structurii regimului. Frecventa lor in medie este de cca. 5% cu variatii intre 0-8%, prezentand valori mai inalte la maturi si varstnici si la purtatorii de stari morbide asociate sau tare organice. Unele reactii majore sunt severe periclitand viata bolnavului sau putand da nastere la infirmitati ireversibile. Din acest motiv urmarirea tolerantei la tratament si adoptarea unei conduite terapeutice adecvate prezinta in acest domeniu o importanta de prim plan.
Monitorizare
Inainte de inceperea oricarui tratament sau retratament este necesar un examen clinic complet si dozarea enzimelor hepatice, bilirubinei, creatininei si/sau ureei in sange ca si efectuarea unei hemograme. La pacientii cu varsta depasind 50 ani este recomandabil sa se faca daca este posibil si un examen oftalmologic (daca se intentioneaza folosirea E) precum si o audiograma (in cazul folosirii aminoglicozidelor sau a antibioticelor peptidice) .
Examinarea initiala selectioneaza bolnavii cu contraindicatii sau cu risc crescut de reactii adverse. Monitorizarea functiei hepatice in primele luni de tratament este necesara in caz de hepatopatie preexistenta, de conditii favorizante ale hepatotoxicitatii (de ex. : alcoolismul) si la copii cu forme grave de tuberculoza (miliara sau meningeala) .
Pacientii de toate varstele trebuie instruiti pentru a putea recunoaste si semnala efectele adverse personalului medico-sanitar. Pe parcursul tratamentului bolnavii vor fi interogati cel putin lunar asupra modului cum tolereaza medicatia. Daca apar simptomele evocatoare ale toxicitatii medicamentoase vor fi prescrise examenele de laborator necesare pentru a le identifica, iar conduita terapeutica va fi corespunzator modificata.
Urmatorul tabel cuprinde reactiile adverse de interes prioritar in cadrul programului de monitorizare.
Efectele adverse principale ale medicamentelor antituberculoase
|
Medicament |
Efecte adverse |
|
H |
nevrita periferica, hepatita, hipersensibilitate |
|
R |
Reactii gastro-intestinale, hepatita, reactii imunologice, hipersensibilitate |
|
Z |
hepatita, hipersensibilitate, hiperuricemie (artralgii) |
|
S |
ototoxicitate, nefrotoxicitate |
|
E |
Reactii gastrointestinale, nevrita optica, hipersensibilitate |
|
ETM |
Reactii gastrointestinale, hepatotoxicitate |
|
CS |
Cefalee, manifestari psihonevrotice, convulsii |
|
KM CP VM AK PAS |
ototoxicitate, nefrotoxicitate reactii gastrointestinale, hipersensibilitate, hepatotoxicitate |
|
chinolone |
Reactii gastrointestinale, cefalee, insomnie, fotosensibilitate |
Conduita terapeutica
Conduita terapeutica va avea in vedere la inceperea oricarui tratament, contraindicatiile medicamentelor antituberculoase prezentate in tabelul de mai jos, iar pe parcursul tratamentului urmatoarele recomandari:
a) Intreruperea administrarii medicamentelor poate fi adeseori evitata in:
- tulburarile gastrointestinale ce apar la inceputul tratamentului si care pot dispare spontan (adaptare) sau pot fi invinse prin medicatia simptomatica si/sau acceptate de bolnavii insistent motivati;
- reactiile febrile produse uneori de R la inceputul tratamentului, la 2-6 ore de la priza, fara alte manifestari severe. Aceste reactii cedeaza de regula spontan sau sub tratament simptomatic (reactii Herxheimer) ;
- nevrita periferica, produsa de H (ocazional si de ETM, E s.a.) la diabetici, alcoolici sau malnutriti, reactie care raspunde favorabil la adminstrarea de piridoxina (vit. B6) in doza de 100-200 mg/zi (preventiv, 10 mg/zi) ;
- icterul non-hepatic rifampicinic (asimptomatic, cu teste hepatice normale, exceptand bilirubinemia) , rezultat al competitiei R-bilirubina la epurarea biliara. Dupa o intrerupere de scurta durata tratamentul poate fi reluat sub supraveghere atenta;
- cresterea transaminzelor hepatice pana la 5 fata de valorile normale, reactie frecventa dar nesemnificativa clinic, care poate apare in primele saptamani de tratament cu R si/sau H. Este o reactie de regula asimptomatica si tranzitorie;
- prurit cutanat, rar insotit de eruptie cutanata. Este o reactie benigna de hipersensibilitate alergica. Dispare de regula spontan sau la administrarea de antihistaminice. La nevoie, se poate incerca desensibilizarea specifica;
- congestie faciala fluxionara, produsa de Z, efect de vasodilatatie acuta comun derivatelor isonicotinice. Este o reactie non-alergica, tranzitorie, care nu necesita antihistaminice, ci numai motivatia bolnavului.
b) Intreruperea, temporara sau definitiva, a administrarii medicamentului este indicata in urmatoarele situatii:
- hepatita medicamentoasa, clinic si/sau biochimic manifesta produsa de medicamentele hepatotoxice (R, Z, H, ETM, PAS) . Este obligatoriu diagnosticul diferential cu hepatitele virale intercurente. Dupa vindecare, tratamentul poate fi reluat, sub supraveghere atenta si evitandu-se supradozajul;
- accidente imunologice severe ale tratamentului intermitent cu R. Suspendarea definitiva a medicamentului este obligatorie in caz de blocaj renal (anurie si uremie, cu indicatie de dializa) , sindrom dispenic (risc de complicare cu colaps vascular si/sau blocaj renal) , purpura trombocitopenica (poate aparea si in tratamentul zilinic) sau anemie hemolitica;
- sindrom pseudogripal ( "flu-like syndrom" ) , reactie la administrarea intermitenta a R. Nu necesita, de regula, decat intreruperea de scurta durata a administrarii medicamentului dupa care se incearca reluarea sa in ritm zilnic, eventual crescand doza (150, 300, 450, 600 mg) ;
- reactii alergice cu alura acuta si/sau severa care impun suspendarea tratamentului (febra, eruptie cutana de tip rujeoliform, scarlatinioform sau urticarian, asociate in formele grave cu adenopatii generalizate, hepatosplenomegalie, edem facial si bucofaringian sau sindrom Stevens-Johnson cu ulceratii ale mucoaselor) . Formele grave, foarte rare, necesita spitalizare si masuri de terapie intensiva (corticoterapie parenterala, reechilibrare hidroelectrolitica s.a. ) . In formele medii se poate recurge la desensibilizare.
Contraindicatiile medicamentelor antituberculoase
|
Medicament |
Contraindicatii |
|
H, R si Z |
hepatita in evolutie insuficienta hepatica grava |
|
R |
antecedente de reactii imunologice severe |
|
E |
nevrita optica (indiferent de etiologie) insuficienta renala |
|
S, KM, AK, CM, VM |
sarcina leziuni ale nervului auditiv miastenie grava insuficienta renala |
|
CS |
tare psihologice |
|
oricare medicament |
hipersensibilitate alergica cunoscuta |
Reluarea tratamentului dupa suspendari temporare
Suspendarea tratamentului impusa de reactiile adverse reclama intr-o prima etapa identificarea medicamentului care a produs reactia si intr-a doua reconstituirea unui regim eficace.
- identificarea medicamentului generator al reactiei poate fi realizata intrerupand tratamentul si, dupa disparitia anomaliilor clinice si de laborator, reintroducand pe rand medicamentele, cu o doza initiala mai mica, la interval de 4-6 zile, in conditii de supraveghere atenta a bolnavului.Este procedeul recomandat mai ales in cazul manifestarilor de epatotoxicitate. In cazul eruptiilor generalizate si persistente, dar care nu forteaza intreruperea tratamentului, unii autori recomanda procedeul invers, de eliminare pe rand a medicamentelor cunoscute ca producand mai frecvent asemenea manifestari (in ordinea Z, R, H, E, S) .
In reactiile de hipersensibilitate alergica (febra si eruptie cutanata) identificarea medicamentului- alergen este posibila prin testare cu dozele mai jos indicate, dupa disparitia completa a manifestarilor clinice in urma suspendarii tratamentului.
|
Medicament |
Doza-test (mg) |
|
|
ziua I |
ziua II |
|
|
H R Z E S (KM, AK, CM, VM) |
50 75 250 100 125 |
300 300 1000 500 500 |
- reconstituirea regimului se va face fie prin inlocuirea medicamentelor devenite contraindicate, fie prin altele, fie prin masuri care amelioreaza toleranta unor medicamente temporar suspendate (desensibilizare sau medicatie/ simptomatica) .
Desensibilizarea este formal contraindicata in reactiile de hipersensibilizare alergica severe ca si in reactiile imunologice grave produse de tratamentul intermitent cu R. Ori de cate ori este posibil, fara a compromite eficacitatea regimului restructurat, se va prefera desensibilizarii inlocuirea medicamentului alergen cu un altul inca neadministrat bolnavului.
Desensibilizarea se incepe administrand 1/10 din doza normala si apoi crescand zilnic doza cu aceeasi cantitate. In caz de reactie la o anumita doza se intarzie marirea ei sau se revine temporar la o doza mai mica (tatonare) . In spital intervalul dintre doze poate fi redus la 12 ore (2 doze pe zi) . In general desensibilizarea poate fi incheiata in 7-10 zile. Pe durata desensibilizarii se va administra o asociatie de cel putin doua medicamente active. Medicamentele verificate ca nonalergice la testarea preliminara vor fi imediat reintroduse in regim.
Medicatia simptomatica (antiacide, antihistaminice, antispastice, fermenti pancreatici, vitamine, cure scurte de corticoizi s.a. ) poate fi uneori suficienta pentru a elimina efectele adverse si a permite reluarea administrarii medicamentului.
Supradozajul medicamentelor
Supradozajul medicamentelor antituberculoase, prin erori terapeutice sau, mai in scop de sinucidere, poate produce manifestari grave de intoxicatie reclamand masuri terapeutice de urgenta. Printre acestea, evecuarea stomacului cat mai curand dupa ingestie este totdeauna indicate (prin provocarea vomei sau lavaj gastric) . Pentru nici unul din medicamente nu exista antidote specific.
- intoxicatia cu H se manifesta prin greturi, varsaturi, ameteli, tulburari vizuale si de vorbire survenind la 0.5-3 ore de la ingestie. In cazurile grave se poate ajunge la sepresiune respiratorie, stupoare si coma si/sau convulsii violente, refractare la tratament. Terapia intensiva adaptata manifestarilor este deseori necesara (hemodializa poate avea efect favorabil) . Se va include in tratament piridoxina in doze mari pentru prevenirea polinevritei periferice, manifestare reziduala frecventa.
R in doze foarte mari poate produce efecte depresoare asupra SNC. Tratamentul este simptomatic.
- supradozajul Z poate produce leziuni hepatice acute si hiperuricemie. Tratamentul este si in acest caz simptomatic.
- in intoxicatia cu S sau E tratamentul este simptomatic. Hemodializa poate deveni necesara.
Probleme speciale de conduita terapeutica
Sarcina si lactatie. Streptomicina este singurul medicament antituberculos a carui actiune nociva asupra foetusului a fost demonstrata. S trece in circulatia foetala si in laptele matern si daca este administrata in primele luni de sarcina poate afecta dezvoltarea urechii interne producand surditati congenitale. Fara sa existe probe concludente efecte similare sunt de asteptat si pentru orice antibiotic aminoglicozidic/peptidic (KM, AK, AM, VM) . De unde recomandarea inlocuirii sistematice, la femeia gravida, a S (sau medicamentelor similare) cu E. De subliniat este faptul ca toate celelalte medicamente esentiale (H, R, Z) nu sunt contraindicate in sarcina si lactatie ceea ce permite aplicarea regimurilor standard de scurta durata la femeile gravide si lactante, cu conditia inlocuirii S cu E.
Boli si stari morbide asociate. Unele boli si stari morbide asociate, in special cele cronice, potenteaza efectele adverse ale medicamentelor antituberculoase, impunand adaptari ale conduitei terapeutice.
Astfel:
- Etilismul poate favoriza pana la anulare aderenta bolnavului la tratament si, in acelasi timp, favoriza reactiile adverse hepato- si neurotoxice. Este indicata spitalizarea in primele luni de tratament si in continuare, tratament strict supravegheat, cu monitorizarea atenta a efectelor adverse.
- Diabetul zahatat, deja cunoscut in momentul imbolnavirii sau descoperitcu prilejul diagnosticarii tuberculozei, trebuie echilibrat prin tratament corect, cele doua boli agravandu-se reciproc. La diabetici riscul hepato- , nefro- , si oculotoxicitatii medicamentelor antituberculoase creste, in special la bolnavii varstnici, ceea ce impune un plus de atentie in monitorizerea efectelor adverse.
- Hepatopatiile cronice, in masura in care nu sunt in plina evolutie sau nu au produs insuficiente hepatice severe reprezinta contraindicatii relative ale chimioterapiei. Asociatia HRZ (sau E) desi compuse din medicamente potential hepatotoxice poate fi administrata, prin tatonare, cu doze zilnice initial mai reduse decat cele uzuale (ex. : H:3 mg/kg, R:300-450 mg, Z:20 mg/kg) cu monitorizarea riguroasa a starii clinice si a datelor de laborator (enzime hepatice, bilirubinemie) . Datele literaturii arata ca incidenta hepatitelor iatrogene este minimala pentru H (de regula sub 0.5%) si semnificativ mai mare pentru R si Z (peste 1%) . Toxicitatea R pare a se manifesta mai ales in cazul asocierii medicamentului cu H. Se poate conchide ca, in extremis, bolnavii in cauza pot fi tratati cu H asociata cu partenerii non-hepatotoxici (S si E) .
- Nefropatiile. R nu este nefrotoxica si poate fi administrata chiar in insuficientele renale cronice, inclusiv in conditii de hemo- sau peritoneodializa, evitand supradozajul. De asemenea H si Z, in dozele terapeutice uzuale sunt practic lipsite de nefrotoxicitate. In schimb S, mai ales la varstnici si la pacientii de insuficienta renala, este potential nefrotoxica, in special in tratamentul zilnic care favorizeaza acumularea medicamentului. In asemenea situatii este indicata reducerea dozei la 0.5-0.75 g sau, cand este posibil, dozarea concentratiei S serice si adaptarea dozei care asigura cel mult 4 mcg/mL ser. Doze mai reduse sunt recomandate si pentru E, medicament eliminat numai pe cale renala.
Profilaxie
Masurile de combatere a tuberculozei deriva din principiul de baza ca tuberculoza este o boala transmisibila. De aceea primul obiectiv este impiedicarea transmiterii agentului infectant si scaderea riscului de transformare a infectiei in boala.
Totodata fiind inca o boala cu raspandire in masa, masurile urmeaza a fi aplicate pe colectivitati largi. In consecinta este nevoie de cunoasterea cat mai totala a surselor de infectie, a cailor de transmitere in conditiile particulare momentului si locului si a factorilor care favorizeaza transformarea infectiei in boala.
Combaterea tuberculozei se bazeaza pe intreruperea cercului vicios prin care sursele de infectie contamineaza copiii si adolescentii care la varsta adulta, daca fac boala., devin la randul lor noi surse de contaminare. Ruperea verigilor lantului epidemiologic se poate realiza prin conjugarea de masuri care sa se adreseze atat surselor contaminatoare, cat si populatiei respective.
Actiunea de prevenire, in ordinea derularii procesului epidemic, sunt urmatoarele:
* depistarea si tratarea sistematica a tuberculozei intr-un stadiu cat mai incipient.
* izolarea focarelor si anihilarea posibilitatilor de transmiterea infectiei (fapt care se realizeaza in modul cel mai sigur prin debacilizarea leziunilor) .
* intarirea rezistentei specifice si nespecifice impotriva infectiei si a bolii a populatiei, in general.
* mai ales aplicarea de masuri de protectie tuturor categoriilor de populatie cu risc crescut de imbolnavire sau de reactivare a bolii.
Aplicarea acestor masuri nu este posibila fara o sustinuta munca de educatie sanitara si de propaganda astfel incat populatia sa fie antrenata la apararea propriei sale sanatati.
Chimioterapia standardizata
In afara de aspectul curativ, chimioterapia reprezinta si o metoda profilactica primordiala prin lichidarea surselor de infectie tuberculoasa. Tratamentul antituberculos modern presupune folosirea medicamentelor cu cea mai mare putere bactericida, asociate si administrate regulat timp de 6 luni (chimioterapie de scurta durata) . Dificultatile aplicarii eficiente la scara comunitara a chimioterapiei antituberculoase nu tin de eficacitatea intrinseca a regimurilor moderne de chimioterapie al caror potential curativ se aproprie de 100% , ci de factorii de ordin social, economic, psihologic si medical, care conditioneaza valorificarea pe plan operational a potentialului amintit. De unde impasul chimioterapiei clasice la sfarsitul anilor '60 si mai recent cel al chimioterapiei moderne spre mijlocul anilor '80. Acest ultim impas avand drept consecinta agravarea pe plan mondial a endemiei tuberculoase a determinat OMS sa declare tuberculoza drept urgenta globala si sa propuna adoptarea generala a strategiei DOTS.
Chimioterapia poate fi aplicata atat in spital cat si in ambulatoriu. Ultima varianta va fi preferata atunci cand leziunile nu sunt foarte extinse, bolnavul este paucibacilar, nu are contacti sau acestia nu sunt copii cu receptivitate maxima la infectie, atunci cand exista posibilitati de dezinfectie curenta, bolnavul este receptiv, cooperativ si cu un nivel educational corespunzator.
S-a oobservat ca, chiar daca nu sunt indeplinite toate aceste conditii, tratamentul ambulatoriu de la inceput da rezultate cel putin egale cu tratamentul intraspitalicesc, negativarea obtinandu-se rapid, in prima luna de tratament. In plus, cooperarea bolnavului este mai buna, se beneficiaza de ajutorul anturajului, interesat in vindecarea rapida a bolnavului si reluarea activitatii sale profesionale, cat si in rezolvarea contactului contagios.
Pe de alta parte vindecarea bolnavului este mai ieftina: spitalizarea costand de 10-15 ori mai mult decat tratamentul ambulatoriu.
Se intelege ca focarul trebuie supravegheat in privinta respectarii tratamentului, a intolerantelor posibile si a respectarii masurilor antiepidemice de catre medic si asistenta de ocrotire.
Este recomandabil ca tratamentul de la inceput ambulatoriu sa beneficieze insa de cateva zile de "spitalizare de zi" perioada in care sunt recoltate probele biochimice si bacteriologice si se stabileste schema terapeutica in functie de toleranta bolnavului.
Vechile prevederi cu privire la necesitatea internarii obligatorii a bolnavului pana la negativarea microscopica a sputei cel putin doua luni consecutiv sunt in prezent discutabile. De retinut insa ca "strategia DOTS" implica internarea pe pedioada tratamentului intensiv.
Evaluarea tratamentului antituberculos priveste numarul bolnavilor cuprinsi in tratament din randul celor cu indicatii terapeutice, numarul negativarilor dupa trei luni si al celor ramasi pozitivi dupa sase luni de tratament ca si cel al recidivelor. Regularitatea tratamentului se apreciaza dupa numarul prizelor eludate. Un tratament corect nu admite mai mult de cinci prize omise.
Vaccinarea BCG
Vaccinarea BCG este o metoda de profilaxie antituberculoasa care prin inocularea in organismul uman neinfectat a unei cantitati de microbacterii atenuate provoaca o infectie latenta. Aceasta infectie fara a determina leziuni necrotice, mobilizeaza sistemul imunitar celular si confera un grad de rezistenta fata de infectia naturala.
Primul vaccin a fost preparat de Calmette si Guerin din bacili bovini atenuati prin culturi succesive pe medii cu cartof glicerinat si bila timp de 13 ani. Din aceasta tulpina initiala deriva toate tulpinile existente si folosite in prezent in lume.
La noi in tara, vaccinarea BCG a fost introdusa in anul 1925 de dr. I. Cantacuzino. Vaccinul folosit in tara noastra reprezinta o suspensie de 1mg/mL BCG, pe mediu Sauton in solutie protectoare de glutamat de sodiu 1.5%. Produsul liofilizat contine in perioada de eficacitate de 6 luni un numar de 4-5 milioane germeni la 1 mg vaccin. Se preteaza la +40 si la intuneric. Masa bacilara se prezinta ca o pulbere alba.
In momentul de fata exista posibilitatea prepararii unor noi vaccinuri pe cale genetica.
Tehnica vaccinarii
Fioala cu vaccin liofilizat se dezinfecteaza si se sectioneaza avand grija a se astupa orificiul de sectiune cu foita de plastic atasata, pentru ca "suflul" din momentul deschiderii sa nu raspandeasca materialul biologic. Cu o seringa unica de folosinta de 5 mL se trec 2 mL lichid Sauton din fiola livrata odata cu vaccinul in fiola cu vaccin. Se barboteaza repetat pana se obtine o suspensie omogena incolora usor opalescenta care se foloseste in maximum o ora. Fiola contine 20 de doze vaccinale. Cu ajutorul unei seringi de unica folosinta de 1mL se aspira cateva diivziuni din suspensia BCG.
Dupa o prealabila dezinfectie a tegumentelor se injecteaza in treimea medie a bratului stang, pa fata posteroexterna, strict intradermic, folosind un ac intradermic cu bizou scurt de unica folosinta 0.1 mL vaccin (0.1 mg BCG) . Daca injectarea a fost corecta se realizeaza o papula de 5-6 mm cu aspect de coaja de portocala. Daca injectia s-a facut mai profund, papula nu se realizeaza si apare un microabces. Dupa injectare locul nu se sterge; o eventuala sangerare se tamponeaza steril.
Evolutia reactiei vaccinale
In primele ore papula dispare. Dupa 2-3 saptamani se dezvolta un nodul mic care persista timp de 2-3 luni.Uneori nodului se transforma in pustula, care se poate ulcera, dar regreseaza spontan in una-doua luni. La locul inocularii apare o crusta, iar dupa 3 luni o cicatrice violacee, apoi sidefie cu diametrul de 3-6 mm. Sub 3 mm vaccinarea se considera nereusita. Dupa 6-8 saptamani apare alergia postvaccinala si IDR la tuberculoza devine pozitiva. Instalarea alergiei depinde de calitatea vaccinului si de corectitudinea tehnicii. In general se obtin peste 90% vaccinari reusite cu tehnica descrisa daca este aplicata corect. S-a afirmat ca riscul de imbolnavire este redus de 3-4 ori la populatia vaccinata pe o perioada de 3-10 ani, opinie in prezent partial infirmata.
Complicatii
In caz de ulceratii trenante peste 2-3 luni cu posibilitatea suprainfectarii se aplica local antibiotice cu spectru larg. La persoanele deja infectate vaccinarea poate realiza dupa cateva zile un nodul care evolueaza spre ulcerare (fenomen Koch) dar care se cicatrizeaza rapid.
Adenopatia regionala constituie o complicatie, daca evolueaza spre abcedare. Nu se administreaza chimioterapie antituberculoasa ci numai tratament local-chiuretarea abcesului si aplicarea locala de Rifampicina.
Contraindicatii
Contraindicatiile
vaccinarii BCG sunt in general temporare: imaturi, distrofici, subponderali,
copii suferinzi de boli acute, boli de piele sau in convalescenta dupa boli
infecto-contagioase.
Pe plan mondial
problema vaccinarilor BCG este diferit tratata in functie de gradul de
raspandire a infectiei si de posibilitatile materiale si de cuprindere a populatiei,
pe scurt randamentul epidemiologic si economic al metodei. Nu toate
tarile vaccineaza BCG, iar categoriile eligibile sunt diferite. Vaccinarea BCG
se aplica dupa prealabila testare cu tuberculina sau chiar fara o testare,
nediscriminativ.
Valoarea metodei scade in conditiile unui risc redus de infectie in teritoriu. La o prevalenta joasa si la un risc de infectie sub 0.2-0.1% , vaccinarea BCG nu mai este indicata, beneficiul fiind mic in raport cu complicatiile si costul. Totusi OMS si UICT recomanda in continuare vaccinarea BCG la nastere.
La noi in tara planul de control al tuberculozei, cu cativa ani in urma aprobat, prevede vaccinarea nou-nascutilor la copiii de 6-10 luni. Evaluarea vaccinarilor BCG se face dupa procentul de cuprindere al eligibilor care trebuie sa fie aprobat de 100% si dupa prezenta cicatricei postvaccinale la 6-10 luni.
Chimioterapia
Chimioterapia se adreseaza unor categorii de populatie sanatoasa dar cu risc crescut de infectie si imbolnavire.
Desi era larg aplicata acum cativa ani, in prezent indicatiile chimioprofilaxiei s-au restrans, considerandu-se ca reprezinta o cheltuiala importanta, o risipa de medicamente, administrata unei populatii de oameni sanatosi, prea putin dispusi sa suporte o perioada lunga de timp un tratament dezegreabil ale carui efecte benefice nu se vad . S-a demonstrat de altfel ca, chimioprofilaxia nu influenteaza intervalul de reactivare al leziunilor ftiziogene.
Astazi, la noi in tara, chimioprofilaxia se aplica numai contactilor de varsta sub 35 de ani in focare BK pozitive si persoanelor infectate cu HIV, cu modificari pulmonare dar fara leziuni active.
Pentru chimioprofilaxie se administreaza Izoniazida intermitent de 3 ori pe saptamana, 10 mg/kg corp timp de 6 luni; la copiii mici se poate folosi doza de 5mg/kg corp 6/7.
Lupta in focar
Lupta in focar reprezinta un ansamblu de masuri antiepidemice care se iau in focarele de tuberculoza cu scopul de a lichida sau cel putin de a limita cat mai mult posibil extinderea infectiei.
Pentru cabinetul de ftiziologie, "focarul" este o notiune spatiala (casa si curtea locuintei, locul de munca e.t.c.) , dar si o notiune de colectivitate (persoanele care locuiesc cu bolnavul si persoanele de la locul de munca) . Focarul este conditionat de existenta bolnavului de tuberculoza, care constituie o sursa de contaminare pentru persoanele din anturajul sau (in locuinta sau la locul de munca) . Importanta focarului este cu atat mai mare cu cat forma de boala este mai avansata, iar bolnavul este un eliminator intens si permanent de bacili tuberculosi.
Gravitatea epidemiologica, dupa care se poate face si clasificarea focarelor, este conditionata de urmatorii factori: masivitatea eliminarii de bacili de cartre bolnavi; numarul celor expusi si gradul lor de receptivitate; intimitatea si durata contactului.
Un bolnav de tuberculoza poate elimina cantitati foarte mari de bacili (pana la 80 000 corpi baciliari intr-o ora) ceea ce constituie un real pericol pentru anturaj si in special pentru copii. Se stie ca bolnavii de tuberculoza aflati in faza "prefinala" sunt foarte contagiosi, fapt ce explica imbolnavirile care continua sa apara dupa decesul bolnavului. Riscul de imbolnavire printre contacti creste, daca in aceeasi familie exista doua surse de imbolnavire.
Se poate face o clasificare a focarelor tinand seama de: locuinta, prezenta copiilor, gradul de contagiozitate e.t.c. , astfel:
1) focarele cu cel mai inalt gard de contaminare sunt acelea unde sunt cumulate conditiile nefavorabile: bolnav eliminator permanent de bacili, cu locuinta necorespunzatoare, cu mai multi copii in familie (unii sub 5 ani) si refractar recomandarilor medicale.
2) in grupa imediat urmatoare intra focarele in care bolnavul contagios locuieste cu copii (mai mari de 5 ani) sau contacti adulti numerosi.
3) urmeaza focarele cu grad mic de contaminare (eliminatori intermitenti) care au contacti numai adulti.
4) in ultima grupa sunt inglobati bolnavii foarte putin contagiosi, cu conditii bune de locuit (camera separata) si care nu locuiesc cu mai mult de 1-2 persoane adulte.
In general insa nu se mai utilizeaza aceasta clasificare pentru diferentierea actiunilor, mai ales de cand numarul focarelor in supravegherea cabinetelor de ftiziologie a scazut simtitor.
Masurile de lupta in focar privesc :
a) lichidarea factorului de infectie: in acest scop bolnavul de tuberculoza activa confirmat este izolat si tratat cat mai precoce posibil fie in spital, fie de la inceput ambulatoriu. Izolarea bolnavului, de regula prin internarea in spital sau sanatoriu, nu este in prezent necesara decat pe termen relativ scurt. In unele cazuri izolarea nu este necesara, tratamentul putand fi aplicat de la inceput ambulator.
Internarea este indicata in toate cazurile contagioase (cu BK pozitiv pe frotiul direct) . Durata necesara a izolarii bolnavului, mai scurta decat in trecut, este in prezent de doua saptamani indiferent de rezultatul examenului bacteriologic. Diminuarea duratei izolarii se justifica prin scaderea rapida a numarului germenilor din sputa sub actiunea chimioterapiei si absenta contaminarii personalului de spital ai contactilor apropiati ai bolnavului odata institiuit un tratament eficace. Daca la doua saptamani, bolnavul inca elimina bacili, acestia si-au pierdut in majoritate viabilitatea si implicit contagiozitatea. In unele tari, de exemplu in S.U.A. , datorita epidemiei cu HIV si inmultirii transmisiei bacililor multirezistenti s-au instituit directive de izolare foarte stricte, stipuland ca izolarea pacientului contagios este necesara, pana cand trei frotiuri directe din sputa devin negative.
S-a propus de asemenea o forma intermediara care permite incetarea izolarii daca sunt indeplinite urmatoarele conditii:
a') tratament eficace, corect aplicat si bine tolerat de cel putin doua saptamani.
b') absenta tusei si expectoratiei sau absenta bacililor la examenul direct al sputei cel putin de doua ori.
c') lipsa datelor anamnestice, clinice sau epidemiologice permitand suspectarea multirezistentei bacililor.
d') contaminarea corecta asigurata, si
e') revenirea intr-un mediu fara persoane cu risc (copii, imunodeprimati) , in cazul bolnavilor cu bacili foarte numerosi preterapeutic, cu caverne si/sau persistenta microscopiei directe pozitive.
b) ancheta epidemiologica: inceputa odata cu suspectarea cazului se continua dupa izolarea bolnavului. Este delimitat arealul focarului, momentul debutului, se incearca identificarea sursei si numarului contactilor. Totodata sunt identificati si factorii de esec terapeutic posibil, conditiile de mediu, alimentatia, starea de promiscuitate eventuala precum si nivelul educational, cooperanta bolanvului, bolile asociate, ca si posibilitatile de contagiune.
c) Contactii: sunt inregistrati si controlati prin intradermoreactie la tuberculina (pana la varsta de 24 de ani) suplimentata dupa caz cu examen radiografic sau cu radio-fotografie, la persoanele adulte.
Sursele posibile sunt controlate bacteriologic si radiologic pentru stabilirea diagnosticului de activitate.
d) sunt vaccinati cu BCG contactii anergici, iar in focarele BK pozitive se aplica chimioprofilaxie cu INH 10 mg/kg corp intermitent, timp de 6 luni contactilor pana la 35 de ani.
e) se aplica dezinfectia terminala a locuintei in caz de izolare a bolnavuluiin spital si dezinfectia curenta in cazul tratamentului la domiciliu.
Sunt sterilizate toate obiectele de uz personal ale bolnavilor. Scuipaturile se fierb cu soda 2% timp de 20 de minute sau cu clorura de var 10-20%, cloramina 5% s.a. . Vesela se dezinfecteaza prin fierbere, la fel lenjeria de corp si de pat. Incaperea se dezinfecteaza cu aldehida formica 40% 24 de ore, dupa prealabila etanseizare. Hainele, cartile sau alte obiecte degradabile se expun la lumina solara sau raze ultraviolete.
Dezinfectia terminala se face prin varuire, spalarea pardoselei si a lemnariei cu soda, pulverizarea de cloramina 5%, aerisire si insolatie cateva zile.
Organizarea si controlul luptei in focar dintr-un teritoriu revin Politiei sanitare , cabinetelor de pneumoftiziologie si dispensarelor medicale de circumscriptie, sub conducerea medicului generalist.
Educatia sanitara
Educatia sanitara are un rol deosebit de important in profilaxia tuberculozei si se adreseaza atat populatiei receptive, cat si bolnavului insasi, care trebuie constientizat de importanta tuturor masurilor care se iau in legatura cu boala sa. Pot fi utilizate mijloace scrise: afise, brosuri, pliante distribuite in locuri publice sau mijloace audio-vizuale. Televiziunea, datorita enormei prize la public, poate juca un rol mai activ decat in prezent prin angajarea de discutii si interviuri cu personalitati medicale, sau alcatuirea de simple anunturi si clipuri publicitare.
Un rol deosebit in educatia antituberculoasa il are medicul pneumoftiziolog la cabinet si personalul sanitar ori de care ori in activitatea sa vine in contact bolnavul sau anturajul acestuia sau in misiuni deliberate.
Rolul asistentului medical
Rolul esential al
asistentului medical in ingrijirea pacientului cu tuberculoza pulmonara consta
in a ajuta persoana bolnava sa-si recastige sanatatea prin indeplinirea
sarcinilor si a cunostintelor necesare.
Asistentul/asistenta trebuie sa indeplineasca
aceste sarcini astfel incat pacientul sa-si recastige independenta in cel mai
scurt timp.
- este alaturi de indivizi si colectivitate in vederea promovarii unor conditii mai bune de sanatate si de viata;
- stabilirea unor relatii de incredere intre asistent, respectiv pacient si rudele sale;
- administrarea tratamentului prescris de medic in foaia de observatie a pacientului;
- prelevarea produselor fiziologice si patologice ce vor fi trimise ulterior laboratoarelor;
- masurarea, inregistrarea si interpretarea functiilor vitale (respiratie, puls, tensiune arteriala si temperatura) in foaia de observatie;
- observarea la pacient a modificarilor provocate de boala si tratamentul administrat si transmiterea lor medicului curant;
- informarea pacientului privind simptomele, evolutia, tratamentul si profilaxia bolii;
- asigurarea conditiilor de mediu ambiant favorabile vindecarii.
Prezentare
studiilor de caz
STUDIU DE CAZ NR I
DATE PERSONALE:
Pacient: B.D.D.
Nationalitate: Romana
Varsta:18 ani
SITUATIE SOCIO-FAMILIALA:
B.D.D. locuieste intr-o casa cu trei camere impreuna cu parintii. Conditiile de locuit sunt corespunzatoare normelor de igiena, avand apa curenta, gaze, energie electrica si telefon. Pacientul afirma ca nu consuma alcool, nici cafea, si nu fumeaza. Este student in Universitatea Bucuresti. Nu prezinta antecedente personale patologice. S-a prezentat anterior internarii la medicul de familie acuzand o tuse uscata, prelungita (peste 30 de zile) , si in urma consultului de specialitate si a analizelor de laborator, a rezultat diagnosticul tuberculoza pulmonara. S-a recomandat internarea.
MOTIVELE INTERNARII:
Inapetenta, subfebra, scadere ponderala, tuse cu expectoratie mucopurulenta, astenie, dispnee, insomnii, hemoptizie.
Pacientul a fost internat in data de 05.02.2005 la Sectia Pneumologie din Spitalul Sf. Stefan.
Pacientul are greutatea de 65 kg si inaltimea de 1.80 m.
Puls: 80 batai/minut.
Respiratia: 18 respiratii/minut.
Tensiunea Arteriala: 120/60 mmhg.
Temperatura: 370C.
Diagnosticul la internare: tuberculoza pulmonara.
La 24 de ore, in urma analizelor de laborator, diagnosticul este tot de tuberculoza pulmonara.
Radiografia pulmonara la internare: Opacitati nodulare izolate si confluente subclaviculare dreapta si opacitati nodulare si zona hipertransparenta subclaviculara stanga.
ANALIZE DE LABORATOR:
Hemoglobina: 13 g%.
Hematii: 40%.
Leucocite: 6000/mm3.
VSH:11 mm.
Proteinemie: 8.
Uree: 1.8 mg%.
Creatinina: 0.78mg%.
Glicemie: 96mg%.
TGO: 32 u/L.
TGP: 29 u/L.
La examenele radiologice efectuate la 7-14 zile de la internare s-a constatat o diminuare a tesutului pulmonar afectat. Pacientul a devenit negativ in urma examenului sputei dupa 14 zile.
TRATAMENT:
Izoniazida: 3 pastile/zi.
Pirazinamida: 3 pastile/zi.
Etanbutol: 3 pastile/zi.
Rifampicina: 4 capsule/zi.
Miofilin: o fiola/zi, timp de 5 zile.
Glucoza: 5% , un flacon pe zi timp de 5 zile.
Vitamina B6: o pastila/zi.
Evolutia a fost favorabila. Pacientul a fost externat dupa 22 de zile vindecat.
RECOMANDARI:
controale periodice
evitarea efortului fizic
evitarea noxelor respiratorii
tigari si alcool interzise consumului
Plan de ingrijire
|
Nevoia afectata |
Problema |
Obiective |
Interventii |
Evaluare |
|
Nevoia de a respira |
Dispnee de efort |
Abolirea dispneei |
Administrarea de bromhodilatatoare (miofilin) |
Respiratie normala fara greutate. |
|
Tusea uscata |
Eliminarea tusei |
-administrarea de antitusive -urmarirea si supraveghearea tusei -linistirea pacientului si educarea sa pentru a evita fumatul -pacinetul sa tuseasca cu batista la gura |
disparitia tusei |
|
|
Expectoratia hemoptoica |
Disparitia expectoratiei hemoptoice |
-urmarirea si supravegherea expectoratiei -educarea pacientului pentru a nu-si inghiti expectoratia, ci s-o elimine prin tuse -informarea medicului asupra cantitatii, consistentei, culorii si mirosului sputei -administrarea mediacatiei antituberculostatice |
Eliminarea expectoratiei hemoptoice |
|
|
Hemoptizia |
Abolirea hemoptiziei |
-supravegherea hemoptiziei pacientului -comunicarea medicului asupra cantitatii, consistentei, culorii hemoptiziei -administrarea mediacatiei antituberculostatice |
Disparitia hemoptiziei |
|
Nevoia de a se alimenta si hidrata |
Inapetenta |
-revenirea poftei de mancare -alimentatie si hidratare corespunzatoare nevoilor, calitativ si cantitativ |
-interzicerea fumatului si a consumului de alcool -ajutarea pacientului in satisfacerea acestei nevoi |
-revenirea apetitului -pacientul se alimenteaza si hidrateaza corespunzator nevoilor, calitativ si cantitativ |
|
Nevoia de a se odihni |
Insomnii |
-disparitia/ eliminarea insomniilor -educarea pacientului si stabilirea cu el a programului de somn/veghe -respectarea programului somn/veghe |
-supravegherea respectarii de pacient a programului zi/noapte -inlaturarea posibilelor surse de zgomot (usi, radio, TV) -asigurarea confortului ambiental -administrarea de somnifere la indicatiile medicului |
-pacientul respecta programul somn/veghe -pacientul are un somn bun si odihnitor |
|
Nevoia de a mentine temperatura corpului in limite normale |
-transpiratii nocturne -subfebra |
-disparitia transpiratiilor nocturne -inlaturarea subfebrei |
-masurarea zilnica a temperaturii pacientului -masuri de combatare a hipertermiei : tehnici de impachetare(incalzirea pacientului) -hidratarea pacientului |
-disparitia subfebrei -incetarea transpiratiilor nocturne |
|
Nevoia de a comunica |
-apatie -anxietate |
-inlaturarea apatiei -ameliorarea anxietatii |
-discutii cu pacientul pentru a-l motiva si mobiliza (incurajari) -oferirea de preocupari benefice (carti, rebus, ziare) |
-pacientul nu mai este apatic -este motivat si mobilizat in vindecarea sa -scaderea anxietatii. |
STUDIU DE CAZ NR II
DATE PERSONALE:
Pacient: C.E.
Nationalitate: Romana
Religia: Ortodoxa
Varsta: 55 ani
SITUATIE SOCIO-FAMILIALA
C.E. locuieste intr-o casa cu cinci camere impreuna cu familia alcatuita din sot si doi copii. Conditiile de locuit sunt corespunzatoare normelor de igiena, avand apa curenta, gaze, energie electrica si telefon. Pacienta afirma ca nu consuma alcool si nu fumeaza, dar bea cafea. A avut prima mentruatie la varsta de 14 ani si menopauza s-a instalat la 53 de ani, avand trei nasteri(un avort) . Ca antecedente personale patologice afirma ca in copilarie a suferit de oreon si rujeola.
MOTIVELE INTERNARII:
Tuse (peste 6 saptamani) , dispnee, scadere ponderala, inapetenta, subfebra, expectoratie mucopurulenta, insomnii si transpiratii nocturne.
Pacienta a fost internata in data de 10.05.2006 la Sectia Pneumologie din Spitalul Filaret.
Pacienta are greutatea de 60 kg si inaltimea de 1.65 m.
Puls: 80 batai/minut.
Respiratia: 20 respiratii/minut.
Tensiunea Arteriala: 120/70 mmhg.
Temperatura: 370C.
Diagnosticul la internare: tuberculoza pulmonara.
La 24 de ore, in urma analizelor de laborator, diagnosticul este tot de tuberculoza pulmonara.
ANALIZE DE LABORATOR:
Hemoglobina: 12 g%.
Hematii: 40%.
Leucocite: 6500/mm3.
VSH:11 mm.
Proteinemie: 7.
Uree: 1.5 mg%.
Creatinina: 0.7mg%.
Glicemie: 92mg%.
TGO: 30 u/L.
TGP: 28 u/L.
La examenele radiologice efectuate saptamanal de la internare s-a constatat o diminuare a tesutului pulmonar afectat. Pacienta a devenit negativ in urma examenului sputei dupa 14 zile.
TRATAMENT:
Izoniazida: 3 pastile/zi.
Pirazinamida: 3 pastile/zi.
Etanbutol: 3 pastile/zi.
Rifampicina: 4 capsule/zi.
Miofilin: o fiola/zi, timp de 5 zile.
Glucoza: 5% , un flacon pe zi timp de 5 zile.
Vitamina B6: o pastila/zi.
Evolutia a fost favorabila. Pacienta a fost externata dupa 21 de zile vindecata.
RECOMANDARI:
controale periodice
evitarea efortului fizic
evitarea noxelor respiratorii
tigari si alcool interzise consumului
Plan de ingrijire
|
Nevoia afectata |
Problema |
Obiective |
Interventii |
Evaluare |
|
Nevoia de a respira |
Dispnee |
Abolirea dispneei |
Administrarea de bromhodilatatoare (miofilin) |
Pacienta respira normal. |
|
Tusea uscata |
Eliminarea tusei |
-administrarea de antitusive -urmarirea si supraveghearea tusei -linistirea pacientei si educarea ei pentru a evita fumatul -pacineta sa tuseasca cu batista la gura |
disparitia tusei |
|
|
Expectoratia mucopurulente |
Disparitia expectoratiei mucopurulente |
-urmarirea si supravegherea expectoratiei -educarea pacientei pentru a nu-si inghiti expectoratia, ci s-o elimine prin tuse -informarea medicului asupra cantitatii, consistentei, culorii si mirosului sputei -administrarea medicatiei antituberculoase |
Eliminarea expectoratiei mucopurulente |
|
|
Nevoia de a se alimenta si hidrata |
Inapetenta |
-interzicerea fumatului si a consumului de alcool -revenirea poftei de mancare -alimentatie si hidratare corespunzatoare nevoilor, calitativ si cantitativ |
-interzicerea fumatului si a consumului de alcool -ajutarea pacientei in satisfacerea acestei nevoi -discutii cu pacienta privind explicarea importantei satisfacerei acestei nevoi |
-revenirea apetitului -pacientei se alimenteaza si hidrateaza corespunzator nevoilor, calitativ si cantitativ |
|
Nevoia de a se odihni |
Insomnii |
-disparitia/ eliminarea insomniilor -educarea pacientei si stabilirea cu el a programului de somn/veghe -respectarea programului somn/veghe -scaderea consumului de cafea |
-supravegherea respectarii de catre pacient a programului zi/noapte -inlaturarea posibilelor surse de zgomot (usi, radio, TV) -asigurarea confortului ambiental -administrarea de somnifere la indicatiile medicului |
-pacienta respecta programul somn/veghe -pacienta are un somn bun si odihnitor -pacienta a scazut consmului de cafea |
|
Nevoia de a mentine temperatura corpului in limite normale |
-transpiratii nocturne -subfebra |
-disparitia transpiratiilor nocturne -inlaturarea subfebrei |
-masurarea zilnica a temperaturii pacientei -masuri de combatare a hipertermiei : tehnici de impachetare(incalzirea pacientei) -hidratarea pacientei |
-eliminarea subfebrei -pacienta nu prezinta transpiratii nocturne |
|
Nevoia de a comunica |
-apatie -anxietate |
-inlaturarea apatiei -ameliorarea anxietatii |
-discutii cu pacienta pentru a o motiva si mobiliza (incurajari) -oferirea de preocupari benefice (carti, rebus, ziare) |
-pacienta nu mai este apatica -este motivata si mobilizata in vindecarea sa -scaderea anxietatii. |
STUDIU DE CAZ NR III
DATE PERSONALE:
Pacient: V.L.
Nationalitate: Romana
Varsta:60 ani
SITUATIE SOCIO-FAMILIALA:
V.L. locuieste singur intr-o garsoniera. Conditiile de locuit corespund partial normelor de igiena, avand apa curenta, gaze si energie electrica. Pacientul este vaduv si pensionar, afirmand ca fumeaza de minim 20 de ani. Are probleme majore cu alcool si consuma cafea.
MOTIVELE INTERNARII:
Inapetenta, subfebra, scadere ponderala, tuse cu expectoratie mucopurulenta, astenie, dispnee, insomnii.
Pacientul a fost internat in data de 10.05.2005 la Sectia Pneumologie din Spitalul Sf. Stefan.
Pacientul are greutatea de 85 kg si inaltimea de 1.90 m.
Puls: 85 batai/minut.
Respiratia: 18 respiratii/minut.
Tensiunea Arteriala: 140/70 mmhg.
Temperatura: 370C.
Diagnosticul la internare: recadere in tuberculoza pulmonara.
La 24 de ore, in urma analizelor de laborator, diagnosticul este recadere in tuberculoza pulmonara.
ANALIZE DE LABORATOR:
Hemoglobina: 14 g%.
Hematii: 40%.
Leucocite: 6200/mm3.
VSH:10 mm.
Proteinemie: 7.
Uree: 2 mg%.
Creatinina: 0.8mg%.
Glicemie: 105mg%.
TGO: 60 u/L.
TGP: 30 u/L.
La examenele radiologice efectuate la 7-14 zile de la internare s-a constatat o stagnare, apoi regresul lent a ariei de tesut pulmonar afectat. Pacientul a devenit negativ in urma examenului sputei dupa 14 zile.
TRATAMENT:
Izoniazida: 3 pastile/zi.
Pirazinamida: 3 pastile/zi.
Etanbutol: 3 pastile/zi.
Rifampicina: 4 capsule/zi.
Miofilin: o fiola/zi, timp de 5 zile.
Glucoza: 5% , un flacon pe zi timp de 5 zile.
Vitamina B6: o pastila/zi.
De mentionat ca in timpul spitalizarii V.L. nu a mai consumat aclool si a redus numarul de tigari la 10 buc/zi. Evolutia a fost favorabila. Pacientul a fost externat dupa 21 de zile cu starea generala ameliorata.
RECOMANDARI:
interzicerea fumatului si a alcoolului !
controale periodice
evitarea efortului fizic
evitarea noxelor respiratorii
Plan de ingrijire
|
Nevoia afectata |
Problema |
Obiective |
Interventii |
Evaluare |
|
Nevoia de a respira |
Dispnee |
Abolirea dispneei |
Administrarea de bromhodilatatoare (miofilin) |
Pacientul respira normal. |
|
Tusea uscata Tigari |
Eliminarea tusei Oprirea fumatului |
-administrarea de antitusive -urmarirea si supraveghearea tusei -linistirea pacientului si educarea sa pentru incetarea fumatului -pacinetului sa tuseasca cu batista la gura |
disparitia tusei reducerea numarului de tigari consumate zilnic cu 50%. |
|
|
Expectoratia mucopurulente |
Disparitia expectoratiei mucopurulente |
-urmarirea si supravegherea expectoratiei -educarea pacientului pentru a nu-si inghiti expectoratia, ci s-o elimine prin tuse -informarea medicului asupra cantitatii, consistentei, culorii si mirosului sputei -administrarea medicatiei antituberculoase |
Eliminarea expectoratiei mucopurulente |
|
|
Nevoia de a se alimenta si hidrata |
Inapetenta Alcoolul |
-interzicerea fumatului si a consumului de alcool -revenirea poftei de mancare -alimentatie si hidratare corespunzatoare nevoilor, calitativ si cantitativ |
-interzicerea fumatului si a consumului de alcool -ajutarea pacientului in satisfacerea acestei nevoi -discutii cu pacientul privind explicarea importantei satisfacerei acestei nevoi |
-revenirea apetitului -pacientul se alimenteaza si hidrateaza corespunzator nevoilor, calitativ si cantitativ -pacientul a incetat consumul de alcool |
|
Nevoia de a se odihni |
Insomnii |
-disparitia/ eliminarea insomniilor -educarea pacientului si stabilirea cu el a programului de somn/veghe -respectarea programului somn/veghe -scaderea consumului de cafea |
-supravegherea respectarii de catre pacient a programului zi/noapte -inlaturarea posibilelor surse de zgomot (usi, radio, TV) -asigurarea confortului ambiental -administrarea de somnifere la indicatiile medicului |
-pacientul respecta programul somn/veghe -pacientul are un somn bun si odihnitor -pacientul a diminuat consmul de cafea |
|
Nevoia de a mentine temperatura corpului in limite normale |
-transpiratii nocturne -subfebra |
-disparitia transpiratiilor nocturne -inlaturarea subfebrei |
-masurarea zilnica a temperaturii pacientului -masuri de combatare a hipertermiei : tehnici de impachetare(incalzirea pacientului) -hidratarea pacientului |
-eliminarea subfebrei -pacientul nu prezinta transpiratii nocturne |
|
Nevoia de a comunica |
-apatie -anxietate |
-inlaturarea apatiei -ameliorarea anxietatii |
-discutii cu pacientul pentru a-l motiva si mobiliza (incurajari) -oferirea de preocupari benefice (carti, rebus, ziare) |
-pacientul nu mai este apatic -este motivat si mobilizat in vindecarea sa -scaderea anxietatii. |
Bibliografie
1) Tratat de ftiziologie-sub redactia V. Moisescu
Autori: C. Anastasdu, Z. Barbu, O. Bercea, V. Moisescu
Editura Dacia, Cluj-Napoca, 2003
2) Breviar de tuberculoza
Autori: Ovidiu Bercea si Puiu Panghea
Editura Medicala, Bucuresti, 2003
3) Urgentele medicale-manual-sinteza pentru asistentii medicali, vol I
Autori: Florian Chiru, Sorin Simion, Crin Marcean, Elena Iancu
Editura RCR Print, Bucuresti, 2003
4) Ingrijirea omului bolnav si a omului sanatos
Autori: Florian Chiru, Gabriela Chiru, Letitia Morariu
Editura Cison, Bucuresti, 2002
5) Balade vesele si triste
Autor: George Toparceanu
Editura Biblioteca pentru toti
|
Politica de confidentialitate | Termeni si conditii de utilizare |

Vizualizari: 13996
Importanta: ![]()
Termeni si conditii de utilizare | Contact
© SCRIGROUP 2026 . All rights reserved