| CATEGORII DOCUMENTE |
| Alimentatie nutritie | Asistenta sociala | Cosmetica frumusete | Logopedie | Retete culinare | Sport |
ASTMUL BRONSIC LA COPIL
DEFINITIE
![]() Astmul bronsic (AB) este o
boala inflamatorie cronica a cailor respiratorii, care produce
episoade recurente de wheezing, distensie toracica, tuse.
Astmul bronsic (AB) este o
boala inflamatorie cronica a cailor respiratorii, care produce
episoade recurente de wheezing, distensie toracica, tuse.
![]() Obstructia cailor
respiratorii este difuza, dar variabila ca gravitate in diverse zone
ale plamanilor si este reversibila spontan sau sub tratament.
Obstructia cailor
respiratorii este difuza, dar variabila ca gravitate in diverse zone
ale plamanilor si este reversibila spontan sau sub tratament.
![]() Inflamatia se
dezvolta pe fondul unei hiperreactivitati bronsice (HRB)
preexistente declansata de o mare varietate de stimuli.
Inflamatia se
dezvolta pe fondul unei hiperreactivitati bronsice (HRB)
preexistente declansata de o mare varietate de stimuli.
Epidemiologie
frecventa:10 copii (SUA), raportul dintre sexe este egal.
la copil AB este cea mai frecventa boala cronica
debut la orice varsta , dar > 4-5 ani.
Relatia dintre varsta debutului si prognostic:
Formele din primul an de viata sunt severe si se insotesc de:
tulburari de crestere
deformari toracice
AB invalidant 95%- adult
Formele medii, cu debut intre 2 ani si pubertate:
→ remisiune
→ vor dezvolta AB sever
recurenta se poate produce si la adult
Fiziopatologie
Stimulii alergici/nespecifici, in prezenta hiperreactivitatii cailor aeriene, produc bronhoconstrictie + raspuns inflamator.
Obstructia este produsa de :
bronhosconstrictie
hipersecretie de mucus
edem al mucoasei
infiltratie celulara
descuamatia celulelor epiteliale
Stimulii implicati:
alergeni: praf de casa, polen, peri, fanere de animale
virusuri, bacterii (inclusiv Ch. Pneumonia)
fumul de tigara, poluanti
medicamente: AINS(aspirina),antagonisti beta adrenergici,
aerul rece, efortul etc.
Din punct de vedere imunopatologic, se produce o reactie de hipersensibilitate de tip I
![]() Un prim
timp "sensibilizant": pneumalergenii determina producerea de Ac (IgE
specifice) se
vor fixa pe receptorii bazofilelor si mastocitelor (ramin fixati
100% la atopici)
Un prim
timp "sensibilizant": pneumalergenii determina producerea de Ac (IgE
specifice) se
vor fixa pe receptorii bazofilelor si mastocitelor (ramin fixati
100% la atopici)
![]() La un
al doilea contact, alergenul declansant se ataseaza de IgE
fixate si produc degranularea mastocitelor si eliberarea de mediatori
La un
al doilea contact, alergenul declansant se ataseaza de IgE
fixate si produc degranularea mastocitelor si eliberarea de mediatori
Raspuns imun:
![]() Precoce in primele minute)
Precoce in primele minute)
bronhoconstrictie
raspuns la beta agonisti
poate fi prevenit prin administrare de cromoglicat
![]() Tardiv dupa 6 -8 ore
Tardiv dupa 6 -8 ore
infiltratie inflamatorie
raspuns la steroizi
poate fi prevenit de cromoglicat
![]() Obstructia
bronsica
Obstructia
bronsica
cresterea rezistentei la expir,
inchiderea prematura a cailor aeriene,
hiperinflatia plamanului,
cresterea travaliului expirator si modificari ale proprietatilor elastice ale plamanului.
![]() Obstructia
este difuza, dar nu este uniforma de la un teritoriu pulmonar la
altul.
Obstructia
este difuza, dar nu este uniforma de la un teritoriu pulmonar la
altul.
![]() Perfuzia unor
portiuni inadecvat ventilate este urmata de anomalii ale gazelor
respiratorii, in special scaderea PO2.
Perfuzia unor
portiuni inadecvat ventilate este urmata de anomalii ale gazelor
respiratorii, in special scaderea PO2.
![]() In stadiul precoce al
atacului astmatic, PCO2 este obisnuit scazuta hiperventilatia)
In stadiul precoce al
atacului astmatic, PCO2 este obisnuit scazuta hiperventilatia)
![]() Agravarea procesului obstructiv → hipoventilatie
alveolara certa, ↑PCO2;
Agravarea procesului obstructiv → hipoventilatie
alveolara certa, ↑PCO2;
![]() cand mecanismele tampon
sunt depasite pH-ul sanguin
cand mecanismele tampon
sunt depasite pH-ul sanguin
![]() Criza
se poate insoti de hipertensiune pulmonara, suprasolicitare VD
si ↓ umplerii VS
Criza
se poate insoti de hipertensiune pulmonara, suprasolicitare VD
si ↓ umplerii VS
Hiperreactivitatea bronsica nespecifica (HRB)
![]() Tendinta
innascuta catre raspuns bronhoobstructiv exagerat ca
raspuns la o varietate de stimuli (alergeni, iritanti din mediu) care
la indivizii normali nu produc simptomatologie
Tendinta
innascuta catre raspuns bronhoobstructiv exagerat ca
raspuns la o varietate de stimuli (alergeni, iritanti din mediu) care
la indivizii normali nu produc simptomatologie
![]() Este
un indicator al gradului de obstructie (forma de astm).
Este
un indicator al gradului de obstructie (forma de astm).
![]() Difera
de la un pacient la altul, dar este stabila la acelasi pacient.
Difera
de la un pacient la altul, dar este stabila la acelasi pacient.
![]() Creste
in boli virale, expunere la poluanti, administrare de antagonisti de
betareceptori.
Creste
in boli virale, expunere la poluanti, administrare de antagonisti de
betareceptori.
![]() Scade
in cazul administrarii de agonisti beta adrenergici, teofilina,
anticolinergice, cromoglicat si CT
Scade
in cazul administrarii de agonisti beta adrenergici, teofilina,
anticolinergice, cromoglicat si CT
![]() Are transmitere
genetica:
Are transmitere
genetica:
1 parinte astmatic riscul de transmitere la descendenti - 25%
2 parinti astmatici risc de transmitere la descendenti - 50%
Inflamatia cailor respiratorii
![]() Cvasiconstanta
si esentiala pentru dezvoltarea AB (spalatura si
biopsia mucoasei bronsice inflamatie la bolnavi paucisimptomatici
Cvasiconstanta
si esentiala pentru dezvoltarea AB (spalatura si
biopsia mucoasei bronsice inflamatie la bolnavi paucisimptomatici
Infiltratul inflamator din peretele bronsic si parenchimul inconjurator E, PMN, B, mononucleare fara organizare in noduli limfoizi sau granuloame.
Epiteliul cailor respiratorii arii intinse descuamate
In membrana bazala se gaseste o cantitate sporita de colagen.
Muschiul neted bronsic este hipertrofiat.
Depozitele mari de mucus din caile respiratorii contin celule epiteliale si inflamatorii.
Degranularea mastocitului declanseaza procesul inflamator prin mediatori neoformati si factori chemotactici responsabili de atragerea in focarul de inflamatie a eozinofilelor, polimorfonuclearelor, limfocitelor
Mediatorii implicati in inflamatia alergica din AB
![]() Histamina: H1, H2
Histamina: H1, H2
![]() Prostaglandine: PGD2,
PGE2, Tx
Prostaglandine: PGD2,
PGE2, Tx
![]() Leucotriene: LT C4, D4,
E4
Leucotriene: LT C4, D4,
E4
![]() Citokine:
interleukine IL4,5,1,3,8, interferon IFNg
Citokine:
interleukine IL4,5,1,3,8, interferon IFNg
![]() Neuromediatori:
Neuromediatori:
bronhoconstrictori (colinergici, adrenergici),
bronhodilatatori (β adrenergici VIP, NO)
![]() Factorii genetici -
argumente:
Factorii genetici -
argumente:
Agregare familiala, corelatia cu AB al mamei,concordanta la gemeni monozigoti,prezenta HRB la rudele copilului astmatic,identificarea genelor cu rol in fenotipul astmatic pe cromozomul 5q:
Predispozitia genetica si expunerea precoce la alergeni, chiar din perioada de sugar, induc atopia si HRB, realizand un fenotip astmatic.
Atopia
![]() Particularitatea
genetic determinata a unor indivizi de a dezvolta raspunsuri imune mediate de IgE la alergeni comuni
din mediu, asociate cu niveluri crescute de IgE serice, cu raspunsuri
antigen-IgE specifice si cu teste cutanate pozitive.
Particularitatea
genetic determinata a unor indivizi de a dezvolta raspunsuri imune mediate de IgE la alergeni comuni
din mediu, asociate cu niveluri crescute de IgE serice, cu raspunsuri
antigen-IgE specifice si cu teste cutanate pozitive.
![]() Productia
nivelelor bazale de IgE se afla sub control genetic
Productia
nivelelor bazale de IgE se afla sub control genetic
![]() Factori de mediu:
Factori de mediu:
![]() Alergeni
inhalati: praf, polen, proteine vegetale.
Alergeni
inhalati: praf, polen, proteine vegetale.
![]() Stimuli
nonspecifici: infectii virale, fum de tigara, poluanti,
mirosuri, aer rece, efort, medicamente (aspirina si alte AINS
Stimuli
nonspecifici: infectii virale, fum de tigara, poluanti,
mirosuri, aer rece, efort, medicamente (aspirina si alte AINS
![]() Factori individuali
predispozanti
Factori individuali
predispozanti
Ventilatia asistata la nastere
Aspiratia de lichid amniotic
Displazia bronho-pulmonara
Refluxul gastro-esofagian (20-30% din totalul cazurilor de AB)
Anomalia receptorului adrenergic in relatie cu functia redusa a adenilciclazei, avand drept consecinta scaderea raspunsului la stimularea adrenergica
Activitatea colinergica crescuta in caile respiratorii a fost propusa ca anomalie intrinseca sau dobandita a receptorilor de iritatie.
![]() Factori psihologici:
Factori psihologici:
Emotiile puternice pot declansa AB
Frecventa si severitatea crizelor de AB induc devieri emotionale si comportamentale si contribuie la persistenta bolii.
![]() Factori endocrini
sugerati de:
Factori endocrini
sugerati de:
predominenta bolii la baieti sub 14 ani
agravare sau remisiune la pubertate
MANIFESTARI CLINICE
![]() Debutul
atacului de AB poate fi acut sau insidios.
Debutul
atacului de AB poate fi acut sau insidios.
![]() Episoadele acute sunt cel
mai frecvent legate de expunerea la iritanti (aer rece, fum nociv,
alergeni, substante chimice).
Episoadele acute sunt cel
mai frecvent legate de expunerea la iritanti (aer rece, fum nociv,
alergeni, substante chimice).
![]() Cand obstructia cailor aeriene se
instaleaza rapid, in cateva minute, intervine in special spasmul
musculaturii netede.
Cand obstructia cailor aeriene se
instaleaza rapid, in cateva minute, intervine in special spasmul
musculaturii netede.
![]() Atacurile precipitate de
infectii respiratorii virale au debut mai lent si o crestere
gradata a frecventei si severitatii tusei si
wheezing-ului in cateva zile.
Atacurile precipitate de
infectii respiratorii virale au debut mai lent si o crestere
gradata a frecventei si severitatii tusei si
wheezing-ului in cateva zile.
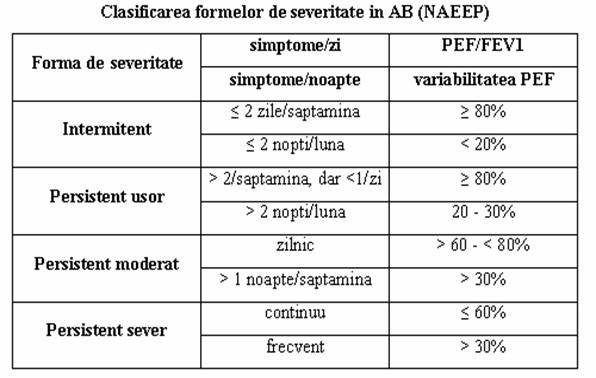
Semnele si simptomele crizei de AB
![]() Tusea
(neproductiva in stadiul precoce al atacului),
Tusea
(neproductiva in stadiul precoce al atacului),
![]() Wheezing
Wheezing
![]() Tahipnee
Tahipnee
![]() Dispnee cu prelungirea
expirului si utilizarea musculaturii respiratorii accesorii.
Dispnee cu prelungirea
expirului si utilizarea musculaturii respiratorii accesorii.
![]() In
grade variabile, dependent de stadiul si severitatea atacului, poate
apare:
In
grade variabile, dependent de stadiul si severitatea atacului, poate
apare:
cianoza,
hiperinflatie toracica,
tahicardie
puls paradoxal.
Examen obiectiv
![]() Inspectie
Inspectie
Respiratie scurta poate produce dificultate in vorbire, mers, alimentatie
Copilul cauta o pozitie pentru usurarea respiratiei agitatie cu tendinta la ortopnee
![]() Percutie
Percutie
Hipersonoritate pulmonara
![]() Auscultatie
Auscultatie
Ralurile sibilante domina tabloul, in dispneea severa pot lipsi
![]() In
atacul grav (expir dificil), wheezing-ul poate fi absent si numai
dupa tratament bronhodilatator care lasa numai o obstructie
partiala, poate apare wheezing.
In
atacul grav (expir dificil), wheezing-ul poate fi absent si numai
dupa tratament bronhodilatator care lasa numai o obstructie
partiala, poate apare wheezing.
![]() Scurtarea
severa a respiratiei face dificile mersul si vorbirea. Uneori,
copilul sta sprijinit in maini pentru a-si usura
respiratia.
Scurtarea
severa a respiratiei face dificile mersul si vorbirea. Uneori,
copilul sta sprijinit in maini pentru a-si usura
respiratia.
![]() Durerea
abdominala este frecventa in special la copilul mic,
(suprasolicitarea musculaturii abdominale si diafragmului). Ficatul
si splina pot fi palpate datorita hiperinflatiei
plamanilor.
Durerea
abdominala este frecventa in special la copilul mic,
(suprasolicitarea musculaturii abdominale si diafragmului). Ficatul
si splina pot fi palpate datorita hiperinflatiei
plamanilor.
![]() Intre
atacuri - asimptomatic, fara semne fizice de suferinta
pulmonara.
Intre
atacuri - asimptomatic, fara semne fizice de suferinta
pulmonara.
![]() In
formele cronice apare deformarea toracelui si, foarte rar, degete
hipocratice. Prezenta hipocratismului digital (in absenta unei
cardiopatii) sugereaza alte cauze de boala respiratorie cronica,
in special fibroza chistica.
In
formele cronice apare deformarea toracelui si, foarte rar, degete
hipocratice. Prezenta hipocratismului digital (in absenta unei
cardiopatii) sugereaza alte cauze de boala respiratorie cronica,
in special fibroza chistica.
![]() Estimarea
gravitatii:
Estimarea
gravitatii:
Ritmul respirator
Dispneea
Interventia muschilor accesori
Cianoza/paloare
Dificultati in alimentare (pot duce pina la deshidratare)
Ascultatia lipsa sibilantelor
SaO2 <
Investigatii paraclinice
![]() Eozinofilie
>400/mmc in sangele periferic,
eozinofile in sputa si secretia nazala, determinarea IgE
totale si specifice.
Eozinofilie
>400/mmc in sangele periferic,
eozinofile in sputa si secretia nazala, determinarea IgE
totale si specifice.
![]() Testarea
sensibilitatii cutanate. RAST (radio
alergosorbent test) IgE specifice
Testarea
sensibilitatii cutanate. RAST (radio
alergosorbent test) IgE specifice
![]() Teste
de provocare bronsica cu metacolina sau histamina se
aplica numai la copilul mare, asimptomatic si cu functia
pulmonara normala. Provocarea cu alergen inhalat este fidela,
dar periculoasa.
Teste
de provocare bronsica cu metacolina sau histamina se
aplica numai la copilul mare, asimptomatic si cu functia
pulmonara normala. Provocarea cu alergen inhalat este fidela,
dar periculoasa.
![]() Testarea
raspunsului la efort dozat.
Testarea
raspunsului la efort dozat.
![]() Aprecierea
raspunsului la bronhodilatatoare.
Aprecierea
raspunsului la bronhodilatatoare.
Probele functionale respiratorii copilul coopereaza dupa 6 ani
![]() Permit
certificarea obiectiva
a diagnosticului de astm bronsic prin:
Permit
certificarea obiectiva
a diagnosticului de astm bronsic prin:
e Evidentierea limitarii (obstructiei) fluxului aerian.
e Reversibilitatea (chiar si numai partiala in formele cu vechime sau severitate mare) a obstructiei fluxului aerian
![]() Permit o apreciere obiectiva
a eficientei terapiei aplicate
Permit o apreciere obiectiva
a eficientei terapiei aplicate
![]() Reprezinta un element major in aprecierea severitatii episoadelor acute si a gravitatii bolii astmatice in ansamblul evolutiei sale.
Reprezinta un element major in aprecierea severitatii episoadelor acute si a gravitatii bolii astmatice in ansamblul evolutiei sale.
![]() fluxului expirator
de virf (PEF)
fluxului expirator
de virf (PEF)
![]() VEMS -ului cu >20%
VEMS -ului cu >20%
![]() CV (capacitatea vitala)
CV (capacitatea vitala)
![]() Indicele Tiffeneau = VEMS / CV < 75%
Indicele Tiffeneau = VEMS / CV < 75%
![]() VR (volum rezidual)
VR (volum rezidual)
![]() CRF (capacitate reziduala
functionala)
CRF (capacitate reziduala
functionala)
Reversibilitatea sub bronhodilatatoare este patognomonica.
Debitul de varf (PEF) - peak-flowmeter
![]() Evalueaza
marimea bronhospasmului
Evalueaza
marimea bronhospasmului
![]() Indica
variatiile diurne ale bronhospasmului
Indica
variatiile diurne ale bronhospasmului
![]() Indica
raspunsul la terapie
Indica
raspunsul la terapie
![]() Avertizeaza
o criza/agravarea simptomelor
Avertizeaza
o criza/agravarea simptomelor
![]() Determina
introducerea precoce a medicatiei bronhodilatatoare
Determina
introducerea precoce a medicatiei bronhodilatatoare
Alte investigatii
![]() Radiografie
toracica - indicatii:
Radiografie
toracica - indicatii:
- la primul atac
- cand exista dubiu, in special in caz de suspiciune de corpi straini inhalati
- in caz de atac sever, care nu raspunde la tratament
- excluderea interventiei unui pneumotorax
- modificari stetacustice
- reaparitia febrei
![]() Pulsoximetrie:
SaO2 a (normal, trebuie sa fie >
Pulsoximetrie:
SaO2 a (normal, trebuie sa fie >
![]() Gazometria:
numai in formele severe:
Gazometria:
numai in formele severe:
- intercritic: pO2 si pCO2 sant normale
- in criza:
pO2 a chiar la o saptamana de la episodul acut (hipoxie prelungita)
pCO2 a - prin hiperventilatie; cand creste semn de AB sever
- in formele severe: acidoza metabolica/ mixta, cu cresterea pCO2
DIAGNOSTIC POZITIV
![]() Nici
un criteriu de diagnostic nu este patognomonic
Nici
un criteriu de diagnostic nu este patognomonic
![]() "Ecuatia"
comuna de diagnostic este reprezentata de asocierea :
"Ecuatia"
comuna de diagnostic este reprezentata de asocierea :
Wheezing recurent +HRB +Atopie
![]() Raspunsul
la medicatia antiastmatica este probabil cea mai buna modalitate de confirmare
a diagnosticului de astm la copil
Raspunsul
la medicatia antiastmatica este probabil cea mai buna modalitate de confirmare
a diagnosticului de astm la copil
![]() Episoade
obstructive repetate (cel putin 3 crize de wheezing se considera AB
pana la proba contrarie)
Episoade
obstructive repetate (cel putin 3 crize de wheezing se considera AB
pana la proba contrarie)
![]() Istoric personal sau familial de astm sau atopie (eczema, dermatita
atopica)
Istoric personal sau familial de astm sau atopie (eczema, dermatita
atopica)
![]() Eozinofilie
Eozinofilie
![]() Cresterea
IgE serice
Cresterea
IgE serice
![]() Probe
functionale respiratorii cu modificari de tip obstructiv la copilul
>6 ani
Probe
functionale respiratorii cu modificari de tip obstructiv la copilul
>6 ani
DIAGNOSTIC DIFERENTIAL
![]() Malformatii
congenitale ale ap. respirator:
Malformatii
congenitale ale ap. respirator:
stenoze bronsice
arc vascular anormal
![]() Reflux
gastro-esofagian cu aspiratie
Reflux
gastro-esofagian cu aspiratie
A Atentie: Miofilinul produce relaxarea cardiei.
![]() Aspiratia
de corp strain
Aspiratia
de corp strain
![]() Fibroza
chistica de pancreas
Fibroza
chistica de pancreas
![]() Aspergiloza
- la imunodeprimati
Aspergiloza
- la imunodeprimati
![]() Compresie
bronsica - adenopatie (de natura TBC sau maligna)
Compresie
bronsica - adenopatie (de natura TBC sau maligna)
ASTMUL BRONSIC INFANTIL
![]() Particularitati
anatomo - fiziologice:
Particularitati
anatomo - fiziologice:
continut scazut de fibre musculare netede in caile aeriene mici
hiperplazia glandelor mucoase favorizeaza cresterea musculaturii intrabronsice
cresterea rezistentei la fluxul aerului - invers proportional cu patratul razei
muschiul diafragm este cel mai important muschi respirator
predispozitie pentru atelectazie
TABLOU CLINIC
![]() Rinoree apoasa, tahipnee, tuse,
wheezing
Rinoree apoasa, tahipnee, tuse,
wheezing
![]() Chevalier-
Jackson: toti sugarii care sifleaza considerati a avea AB, pina la
proba contrarie. Seamana cu bronsiolita
dar al 2-lea, al 3-lea
atac de bronsiolita este rar. Interventia VRS duce la o HRB
asemanatoare astmului. Raspunsul la
bronhodilatatoare certifica diagnosticul.
Chevalier-
Jackson: toti sugarii care sifleaza considerati a avea AB, pina la
proba contrarie. Seamana cu bronsiolita
dar al 2-lea, al 3-lea
atac de bronsiolita este rar. Interventia VRS duce la o HRB
asemanatoare astmului. Raspunsul la
bronhodilatatoare certifica diagnosticul.
![]() Paraclinic: Rx si
gazometria asemanatoare bronsiolitei.
Paraclinic: Rx si
gazometria asemanatoare bronsiolitei.
DIAGNOSTIC DIFERENTIAL
![]() infectia
cu Chlamidia Pneumoniae poate produce crize asemanatoare celor
astmatice
infectia
cu Chlamidia Pneumoniae poate produce crize asemanatoare celor
astmatice
![]() infectia
cu Ch. Tracomatis si Micoplasma pn.
infectia
cu Ch. Tracomatis si Micoplasma pn.
![]() bronhopneumonii
grave
bronhopneumonii
grave
![]() bronsiolita
obliteranta
bronsiolita
obliteranta
![]() fibroza
chistica de pancreas
fibroza
chistica de pancreas
![]() reflux
gastro-esofagian si pneumonie de aspiratie (!!!Miofilinul produce
relaxarea cardiei)
reflux
gastro-esofagian si pneumonie de aspiratie (!!!Miofilinul produce
relaxarea cardiei)
![]() deficienta
de alfa-1-antitripsina
deficienta
de alfa-1-antitripsina
![]() displazia
bronhopulmonara
displazia
bronhopulmonara
![]() insuficienta
cardiaca
insuficienta
cardiaca
![]() alergia
la proteinele laptelui de vaca (in special beta lactoglobulina).
alergia
la proteinele laptelui de vaca (in special beta lactoglobulina).
TRATAMENT
![]() SCOPURILE
TRATAMENTULUI
SCOPURILE
TRATAMENTULUI
simptome minime/asimptomatic (inclusiv simptome nocturne)
exacerbari minime
fara consultatii in urgenta
utilizare redusa a beta2-agonistilor
fara afectarea activitatii fizice, efortului
functia pulmonara cvasinormala
efecte secundare absente/minime ale medicatiei
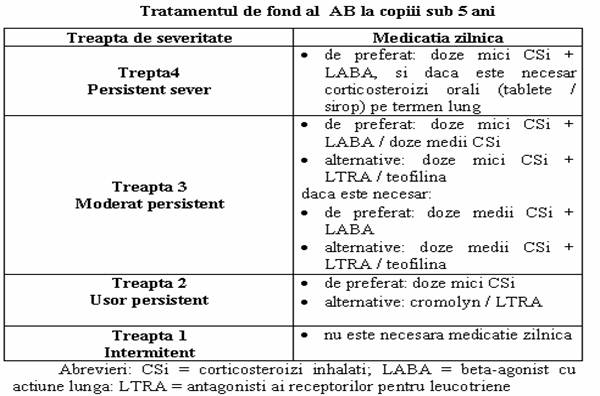
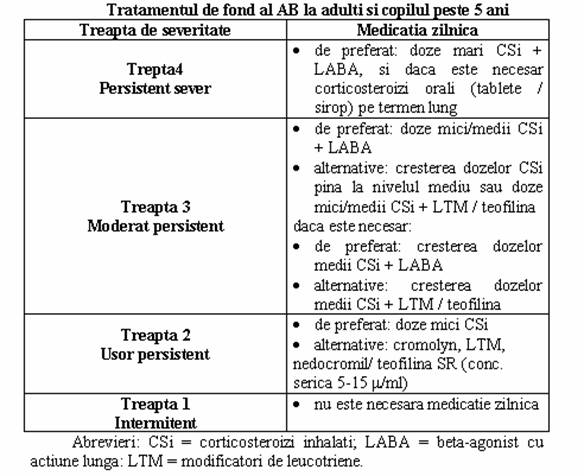
MEDICATIA in AB este subdivizata in doua clase :
- medicamente cu actiune rapida pentru tratarea obstructiei acute a cailor respiratorii (bronhodilatatoare)
- medicamente pentru controlul de lunga durata, in AB persistent (medicatie antiinflamatorie)
Modul recomandat de administrare - calea inhalatorie :nebulizari, aerosoli dozati presurizati - MDI (spray
- avantaje: - concentratie mare direct in caile respiratorii
- eficacitate terapeutica mare
- reactii adverse sistemice minime
- dezavantaj:- copiii mici isi insusesc mai greu procedura corecta de inhalare ; acest dezavantaj trebuie insa depasit neaparat prin instruire pentru folosirea corecta a dispozitivelor de catre bolnav (si familie)
- este recomandata de asemenea folosirea spacerul-ui
TRATAMENTUL CRIZEI DE AB
![]() Simpaticomimetice
(produc dilatarea bronsiilor si relaxarea musculaturii netede prin
activarea adenilciclazei si cresterea concentratiei cAMP
celular).
Simpaticomimetice
(produc dilatarea bronsiilor si relaxarea musculaturii netede prin
activarea adenilciclazei si cresterea concentratiei cAMP
celular).
beta2-agonistii cu actiune de durata scurta
Salbutamol (Ventolin); MDI-spray 100mg/puff; 2-3 puff-uri in prima ora, apoi 1-2 puff-uri la 6 ore timp de 1-2 zile;
![]() 1
tableta = 2 mg/4 mg, sirop 2mg/5ml; doza=0,1-0,2 mg/kg/zi
1
tableta = 2 mg/4 mg, sirop 2mg/5ml; doza=0,1-0,2 mg/kg/zi
Se asociaza O2, pentru ca pot provoca o modificare a distributiei aerului, prin vasodilatatie pulmonara si prin debit cardiac crescut.
![]() Anticolinergice:
Anticolinergice:
Nebulizari cu ipatropium bromid
Tratament intercritic
![]() Corticosteroizii
inhalati (CSi) - principala medicatie antiinflamatorie.
Corticosteroizii
inhalati (CSi) - principala medicatie antiinflamatorie.
- eficace in toate formele de severitate ale AB persistent, la toate varstele, fiind capabili sa reduca simptomele, mortalitatea si morbiditatea.
- reduc numarul de eozinofile, celule T activate, mastocite din submucoasa si restaureaza integritatea epiteliului respirator, limitand evolutia spre remodelare
Beclometazona (Becotide): 50 g/puff.
![]() Cromoglicat
sodic sau nedocromil sodic
Cromoglicat
sodic sau nedocromil sodic
![]() Beta2-agonistii
cu durata lunga de actiune, au si proprietati antinflamatorii,
recomandati in tratamentul cronic in asociere cu CSi (Salmeterol)
Beta2-agonistii
cu durata lunga de actiune, au si proprietati antinflamatorii,
recomandati in tratamentul cronic in asociere cu CSi (Salmeterol)
![]() Antagonistii
receptorilor pentru leucotriene
Antagonistii
receptorilor pentru leucotriene
- terapie alternativa a dozelor mici/medii de CSi in AB persistent usor
- terapie asociata dozelor mari de CSi in formele severe ale AB persistent
- Montelukast (Singulair) 1tb-5, 10 mg, 5mg/zi sub varsta de 6 ani si 10mg/zi peste 6 ani
STATUS ASTMATICUS
Definitie: criza de AB care nu se suprima la medicatie bronhodilatatoare
Factori de risc: - AB corticodependent
- internari repetate in terapie intensiva (crize severe)
- crize de insuficienta respiratorie
- ventilatie mecanica
Examen clinic: - criza de AB (descrisa anterior) + puls paradoxal - cianoza
- letargie
-retractie intercostala
Paraclinic: - pCO2
- pO2a
- VEMS < 30%
- decelarea unui pneumotorax
TRATAMENTUL ATACULUI ACUT SEVER DE AB LA COPIL
![]() O2
(umidifiat): 3-6 l/minut pentru mentinerea SaO2 >95% si pO2 >
70%
O2
(umidifiat): 3-6 l/minut pentru mentinerea SaO2 >95% si pO2 >
70%
![]() corectia
deshidratarii (atentie la supraincarcarea volemica)
corectia
deshidratarii (atentie la supraincarcarea volemica)
![]() corectia
acidozei - cu bicarbonat de Na 1-2 mEq/kgc
corectia
acidozei - cu bicarbonat de Na 1-2 mEq/kgc
![]() Terapia
cu b2-agonisti se continua si in
cursul atacului acut sever de AB la copil (pe cale inhalatorie sau parenteral
Terapia
cu b2-agonisti se continua si in
cursul atacului acut sever de AB la copil (pe cale inhalatorie sau parenteral
.In conditii de ambulatoriu se poate utiliza:
Adrenalina s.c. (solutie 1 , in cantitate de 0,01 mg/kg, maximum 0,3 ml pentru o administrare, la fiecare 15-20 minute, pana la un total de 3 administrari. In interval de 1 ora, doza maxima la copil nu va depasi 0,6 ml)
Terbutalin sau Salbutamol, prin nebulizare, se repeta la fiecare 30 de minute in primele 2 ore si, apoi, la intervale mai lungi. Cand AV depaseste 150/min la copilul mare, 180/min la sugar si la copilul mic, administrarea de b2-agonisti pe cale inhalatorie se intrerupe
In spital, se pot utiliza:
![]() Doze mai
mari de b2-agonisti, pe cale inhalatorie, sau
Izoproterenol in perfuzie endovenoasa, cu ajutorul injectomatului.
Administrarea i.v. a Isoproterenolului necesita monitorizare EKG
concomitenta.
Doze mai
mari de b2-agonisti, pe cale inhalatorie, sau
Izoproterenol in perfuzie endovenoasa, cu ajutorul injectomatului.
Administrarea i.v. a Isoproterenolului necesita monitorizare EKG
concomitenta.
![]() Ipratropium bromid-
nebulizari:
Ipratropium bromid-
nebulizari:
![]() Corticoterapia
componenta esentiala a terapiei atacului acut de AB la copil.
Corticoterapia
componenta esentiala a terapiei atacului acut de AB la copil.
![]() Hemisuccinatul de hidrocortizon - doza de start
este de 7 mg/kg i.v., urmata de 7 mg/kg in 24 de ore, in prize repetate la
6 ore;
Hemisuccinatul de hidrocortizon - doza de start
este de 7 mg/kg i.v., urmata de 7 mg/kg in 24 de ore, in prize repetate la
6 ore;
![]() Metilprednisolon
(Solu-medrol). Doza de incarcare 2 mg/kg
i.v. lent in 10 minute, urmata de 4 mg/kg/24 de ore, repartizate la
intervale de 6 ore;
Metilprednisolon
(Solu-medrol). Doza de incarcare 2 mg/kg
i.v. lent in 10 minute, urmata de 4 mg/kg/24 de ore, repartizate la
intervale de 6 ore;
![]() Dexametazon
fosfat (Superprednol) - doza de incarcare 0,3 mg/kg i.v., urmata
de 0,3 mg/kg/24 de ore, in perfuzie endovenoasa
Dexametazon
fosfat (Superprednol) - doza de incarcare 0,3 mg/kg i.v., urmata
de 0,3 mg/kg/24 de ore, in perfuzie endovenoasa
![]() Teofilina
intravenos:
Teofilina
intravenos:
doza de incarcare este de 6 mg/kg, intr-o perfuzie de 10-20 min; aceasta doza de incarcare se reduce la jumatate daca bolnavul a primit teofilina in ultimele 6 ore;
doza de intretinere este de: 0,85 mg/kg/h pentru copilul in varsta de I-6 ani, 0,65 mg/kg/h la copilul in varsta de 7-16 ani si 0,45 mg/kg/h la adolescent;
ideala este monitorizarea concentratiilor serice, mentinand concentratia serica a teofilinei in intervalul terapeutic (10-20 mcg/ml);
![]() Antibiotice
Antibiotice
![]() Respiratie asistata
Respiratie asistata
Medicamente proscrise sau inutile in atacurile astmatice
![]() Sedative ( strict
contraindicate )
Sedative ( strict
contraindicate )
![]() Mucolitice (
accentueaza tusea )
Mucolitice (
accentueaza tusea )
![]() Kinetoterapia (
accentueaza discomfortul )
Kinetoterapia (
accentueaza discomfortul )
![]() Hidratarea
cu volume mari de lichide
Hidratarea
cu volume mari de lichide
( exceptii posibile : sugar , copil mic )
![]() Antibiotic
Antibiotic
( exceptii infectii bacteriene concomitente )
Mijloace terapeutice " de viitor "
![]() Ac. Monoclonali anti- IgE
( tip recombinat uman )
Ac. Monoclonali anti- IgE
( tip recombinat uman )
![]() " rhu Mab - E 25 " Ex: Omalizumab ( Xolair , 2003 )
" rhu Mab - E 25 " Ex: Omalizumab ( Xolair , 2003 )
![]() Ac. monoclonali anti - I CAM - 1
Ac. monoclonali anti - I CAM - 1
![]() Ac. monoclonali " umanizati " anti - IL -
5 ( Mepolizumab )
Ac. monoclonali " umanizati " anti - IL -
5 ( Mepolizumab )
![]() Receptori solubili IL- 4R ( blocant IL-4 )
Receptori solubili IL- 4R ( blocant IL-4 )
![]() Inhibitori selectivi de fosfatdiesteraza
tip IV ( creste AMP- c )
Inhibitori selectivi de fosfatdiesteraza
tip IV ( creste AMP- c )
![]() Antivirale
Antivirale
Zanamivir , Oseltamivir ( inhibitori neuraminidaza )
Educatia bolnavului si a familiei sale
![]() are
drept scop constientizarea bolnavului si a parintilor privind caracterul cronic
al bolii si necesitatea participarii active la tratament
are
drept scop constientizarea bolnavului si a parintilor privind caracterul cronic
al bolii si necesitatea participarii active la tratament
![]() stabilirea
unor relatii corecte si continue
stabilirea
unor relatii corecte si continue
medic - pacient - familie stau la baza controlului bolii
Programul de educatie cuprinde informatii privind:
boala;
recunoasterea exacerbarilor si a semnelor de severitate ( cunoasterea criteriilor pentru spitalizare);
masurile medicamentoase imediate in criza si necesitatea adresarii catre medic in caz de esec;
|
Politica de confidentialitate | Termeni si conditii de utilizare |

Vizualizari: 2734
Importanta: ![]()
Termeni si conditii de utilizare | Contact
© SCRIGROUP 2025 . All rights reserved